Тахикардия у детей
Содержание статьи
- Что значит тахикардия у ребенка?
- Разновидности нарушений ритма сердцебиения
- Причины заболевания
- Грудные младенцы и дошкольники
- Дети школьного возраста
- Подростки
- Симптомы тахикардии у детей
- Методы диагностики
- Лечение заболевания
- Что делать, если у ребенка приступ тахикардии, до приезда врачей?
- Профилактика болезни
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
- новорожденные дети – 110-170;
- 1 год – до 162;
- 1-2 года – 154;
- 2-4 года – 140;
- 4-6 лет – 126;
- 6-8 лет – 118;
- 9-10 лет – 108.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.

На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник:
Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19 - Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник:
А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79

Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.

Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник:
Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Лечение тахикардии у детей

Ускоренный метаболизм и увеличенные потребности в кислороде заставляют сердце детей биться чаще. Нормы частоты сердечных сокращений индивидуальны для каждого возраста. Если по каким-то причинам этот показатель превышает норму без видимых на то причин (эмоциональных переживаний или физических нагрузок, перегрева), диагностируют тахикардию. В медицинском центре «Здоровье человека» (Москва, метро «Отрадное», СВАО) кардиологи занимаются диагностикой и лечением тахикардии у детей. Терапия начинается с устранения первопричины, попутно медики подбирают средства, облегчающие состояние.
Причины и виды
Одной из причин тахикардии сердца в детском возрасте считают непоседливость. Дети постоянно двигаются, что вызывает естественное повышение пульса и учащенное сердцебиение. Возможны и другие факторы:
- обезвоживание;
- шумы в сердце;
- анемия;
- кардиопатия;
- тиреотоксикоз;
- врожденный порок сердца.
- ускоренного роста;
- стресса;
- нарушений со стороны эндокринной или сердечно-сосудистой систем;
- переутомления.
Диагностировать причину пароксизмальной формы сложнее, так как в этом случае кардиоритм учащается и замедляется внезапно. Приступы случаются в любом возрасте, в том числе у новорожденных.
Симптомы
Помимо учащенного сердцебиения, тахикардия сердца у детей проявляется:
- болью в груди;
- одышкой;
- головокружениями и обмороками;
- вялостью и бледностью;
- тошнотой;
- потливостью.
- аритмогенному шоку;
- отеку легких;
- сердечной недостаточности;
- остановке сердца.
Диагностика
Задача кардиолога, который осматривает ребенка с подозрением на тахикардию – убедиться, что имеющиеся у него признаки не указывают на другие болезни, например, бронхиальную астму. Также в ходе обследования он ищет причину болезни. Для этого специалист использует:
- ЭКГ и суточный мониторинг, чтобы проанализировать, как изменяется кардиоритм в условиях обычной активности маленького пациента;
- ЭхоКГ и МРТ, чтобы убедиться в отсутствии патологий сердца;
- электрофизиологическое исследование, чтобы проверить, как электрический импульс проходит по сердечной мышце;
- лабораторные методы: анализ мочи, крови;
- ЭЭГ головного мозга, чтобы убедиться, что деятельность ЦНС не нарушена.
Лечение и прогноз
При внезапных приступах тахикардии ребенка нужно вынести на свежий воздух, снять с него тесную одежду, а на лоб положить влажный платок, после чего вызвать врача. Если патологии нет, и к ускорению кардиоритма приводят гормональные перестройки, стрессы, для лечения тахикардии у детей кардиолог назначит медикаментозную терапию (бета-адреноблокаторы, сердечные гликозиды, антагонисты кальция, успокоительные препараты). Вспомогательные мероприятия: лечебная физкультура, вальгусные приемы. Для облегчения состояния рекомендуют диету, при которой нежелательно употреблять шоколад, чай, острое, соленое.
Дети, которые соблюдают рекомендации врача, как правило, возвращаются к прежней жизни и активности. В редких случаях, когда болезнь развивается из-за других серьезных патологий, которые не поддаются консервативному лечению, назначают операцию.
Популярные вопросы
Как часто нужно водить ребенка с таким диагнозом к кардиологу?
Если в анамнезе была тахикардия, посещать доктора стоит раз в полгода. Во время каждого приема рекомендуют проходить ЭКГ.
Что можно и нельзя делать ребенку с тахикардией?
При таком диагнозе нежелательно волноваться, неправильно питаться и набирать вес, нужно полноценно отдыхать. В то же время нужно обеспечить умеренные физические нагрузки, по показаниям принимать седативные препараты и витаминные комплексы.
О сердце
Тахикардия — не самостоятельная болезнь, а сигнал организма о проблемах с сердцем. Некоторые виды этого состояния опасны для жизни, так как не только истощают миокард, но и приводят к остановке дыхания. Именно поэтому важно знать, что чувствует пациент с учащением сердцебиения и что означает тахикардия у ребенка.
Как проявляется тахикардия
Состояние работы сердца можно быстро определить по частоте сердечных сокращений (ЧСС) — через пульс, который хорошо прощупывается на крупных периферических артериях. В норме его частота совпадает с ЧСС, поскольку пульс — это ответ артерий на выброс крови из сердца при его сокращении. Показатели здорового человека — 60–80 ударов в минуту. Если сердце начинает биться чаще, это может ощущаться физически, словно оно выпрыгивает из груди.
Однако так происходит не всегда, и тогда заподозрить наличие тахикардии можно по ряду других симптомов.
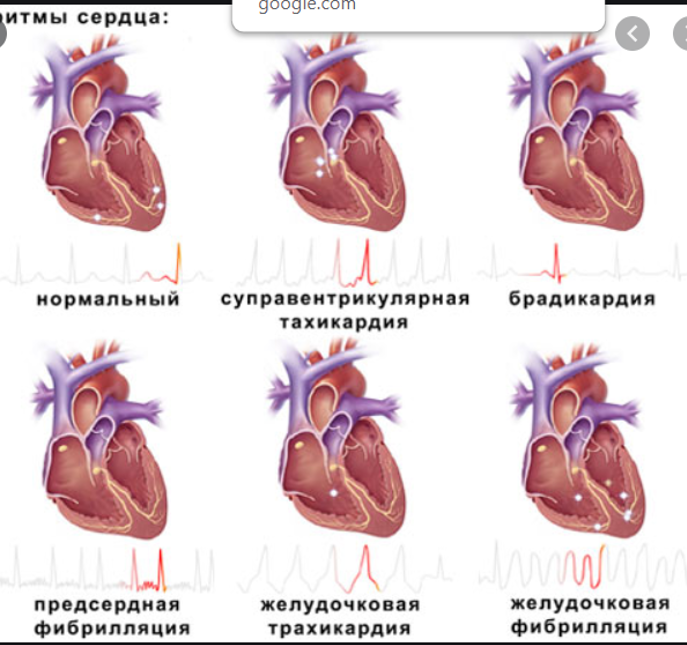
За разные типы тахикардии отвечают разные водители ритма (источники генерации импульса)
Клинические признаки тахикардии
Боль или чувство дискомфорта в грудной клетке. Камеры сердца сокращаются поочередно: пока наполняются кровью одни отделы, другие отдыхают. Чем сильнее тахикардия, тем меньше периоды расслабления миокарда. Из-за работы без отдыха в сердце появляются болезненные ощущения.
Головокружение и общая слабость. В малом круге кровообращения происходит оксигенация крови (насыщение кислородом) При тахикардии уменьшается время, необходимое для полноценного газообмена. Учащенные сокращения сердца выбрасывают в сосудистое русло кровь со сниженным содержанием O2, из-за чего тканям его не хватает. Чтобы органам было проще его получить, сопротивление сосудов уменьшается. Так возникает компенсаторное снижение давления в сосудах, сопровождающееся головокружением и общей слабостью. Порой оно может приводить к потере сознания.
Одышка. Возникает как в движении, поскольку при физической нагрузке организм требует больше кислорода, так и в покое — если тахикардия сохраняется долгое время. К развитию одышки приводит все то же кислородное голодание: учащение дыхания — это попытка восстановить оксигенацию.
Цианоз, или синюшность кожных покровов. При гипооксигенации (снижении концентрации кислорода в организме) в крови содержится большое количество восстановленного гемоглобина — вещества, отвечающего за связывание кислорода. Низкая оксигенация приводит к цианозу губ, кончиков ушей или пальцев рук.
Тахикардия может выражаться менее значимыми симптомами: кашлем, головной болью, тошнотой, нарушениями сна, снижением аппетита и работоспособности. Эти жалобы — не характерные для увеличения ЧСС, но при визите к врачу о них следует сказать
Тахикардия в разное время суток
Поскольку частое сердцебиение может возникать из-за физической нагрузки, эмоциональных реакций или поведенческих привычек (курения, злоупотребления крепким кофе и т. д.), повышение ЧСС только в дневное время не считается достоверным симптомом патологии сердца (хотя и должно настораживать).
Если тахикардия сохраняется и ночью, это говорит о наличии патологии. В это время сердечный ритм замедляется в силу физиологии, и если ЧСС не снижается во время сна, оставаясь стабильно высокой в течение суток, необходимо посетить врача.
В то же время для некоторых патологий характерны суточные колебания частоты сердцебиения. Например, днем человек может чувствовать тахикардию, однако, ложась в постель ночью, ощущает обратное — ЧСС падает ниже нормы, что также приводит к проблемам со сном, снижению оксигенации и одышке. Подобное состояние может быть признаком синдрома слабости синусового узла (СССУ), а именно синдрома тахикардии-брадикардии. При этой патологии все симптомы тахикардии, беспокоящие днем, ночью усиливаются из-за падения ЧСС ниже 60 в минуту.
Приступы тахикардии, имеющие связь с временем суток, потенциально опасны для жизни: эпизоды головокружений и обмороки могут закончиться травмами, особенно у детей и пожилых людей. Такие симптомы являются поводом для визита к врачу
Особое состояние — СПОТ
Нередко пациенты обращаются к кардиологу и по другой причине: сердце работает в нормальном ритме и днем, и ночью, но утро приносит резкие приступы тахикардии. Так проявляется синдром постуральной ортостатической тахикардии (СПОТ) — патологии, признаки которой возникают при переходе из горизонтального положения в вертикальное.
В момент подъема с постели резко снижается объем крови, который выбрасывают желудочки сердца в момент сокращения. Периферические отделы кровеносной системы не успевают вовремя подстроиться под эти изменения, из-за чего и возникают симптомы СПОТ.
увеличение ЧСС на 30 единиц или до 120 ударов в минуту в первые 10 минут после подъема с постели;
нормальный уровень артериального давления в положении лежа;
головокружение, предобморочные состояния или обмороки;
Тахикардия после еды
В норме прием пищи не влияет на ритм работы сердца, однако в некоторых случаях переедание может закончиться приступом тахиаритмии, сходным по симптомам со стенокардией. Приступы болезненного увеличения ЧСС называют гастрокардиальным синдромом.
При этом после еды сердцебиение учащается, появляется жгучая, давящая или ноющая интенсивная боль, ощущение нехватки воздуха, головокружение и потливость. Тахикардия, возникающая после еды, может быть признаком серьезных проблем с желудком.
К факторам риска гастрокардиального синдрома относится:
высокое стояние/расположение диафрагмы;
патология желудка (язвенная болезнь, онкологические заболевания);
атеросклероз венечных сосудов сердца (артерий, обеспечивающих питание миокарда).
Самая простая профилактика подобных состояний — умеренное питание и диета, однако при повторяющихся приступах обязательно нужно посетить не только кардиолога, но и гастроэнтеролога.
Тахикардия у детей
ЧСС у детей значительно превышает взрослую норму и зависит от возраста — чем ребенок младше, тем чаще бьется его сердце.
Нормы ЧСС у детей:
Каждый следующий год жизни снижает норму ЧСС у детей на 3–5 ударов. Детские показатели нормы достигают взрослых примерно к 16 годам.
Физиологическая тахикардия у детей никак не проявляет себя симптоматически. Патологические ее варианты имеют ту же симптоматику, что и тахикардия у взрослых.
Повышение ЧСС в детском возрасте в большинстве случаев не требует медикаментозной коррекции и зачастую связано с психоэмоциональным состоянием ребенка, а также с несовершенством механизмов регуляции растущего организма.
Однако любые жалобы должны служить поводом для визита к врачу. Провести квалифицированное обследование и назначить правильное лечение может только врач-педиатр или детский кардиолог.
Тахикардия у детей
Внимательные родители иногда наблюдают учащённое сердцебиение у детей. Если тахикардия возникает после физических или эмоциональных нагрузок и состояние быстро нормализуется, то повода для беспокойства нет. Во всех остальных случаях такое явление — тревожный сигнал.
Тахикардия у детей — распространённое нарушение сердечного ритма. О патологии можно говорить, если частота сердечных сокращений увеличивается на 20-30 ударов в минуту.
Симптомы
Симптомы патологии у ребенка изначально могут быть смазанными, поэтому родители не обращают внимания на проблему, предполагая совсем другие заболевания. Особенно сложно заподозрить тахикардию у грудничка: при нарушении сердечного ритма новорождённые дети начинают вести себя беспокойно, капризничают, у них ухудшается сон и аппетит. Согласитесь, у мамы, не имеющей медицинского образования, первые мысли при таких симптомах — болит животик, режется зуб или «сглазили». Выявить истинную причину ухудшения самочувствия может только узкопрофильный врач.

У детей постарше симптомы тахикардии зависят от степени заболевания: чем сильнее тахикардия, тем ярче и опаснее признаки. У детей с тахикардией наблюдаются:
- учащение пульса, одышка;
- упадок сил, вялость, снижение артериального давления;
- головокружение;
- тошнота, рвота;
- боль в груди, удушье;
- повышенная потливость, бледность кожи;
- внезапное потемнение в глазах, потеря сознания;
- выпирание вен на шее;
- появление страха смерти.
Симптомы тахикардии практически не отличаются от признаков других детских патологий, поэтому самостоятельно диагностировать болезнь невозможно.
Причины возникновения тахикардии в детском возрасте
Тахикардия может возникать из-за множества причин. Как было сказано выше, не все из них приводят к патологии. Безопасный вид тахикардии — синусовая, патологический — пароксизмальная.
Учащённое сердцебиение у детей и взрослых нормальная реакция на следующие состояния:
- повышенная физическая активность — бег, приседания, прыжки и т.д.;
- эмоциональное перенапряжение: страх, волнение, возмущение и т.д.;
- употребление табака и алкоголя;
- повышение температуры тела;
- резкие перепады температуры в помещении.
Если тахикардия не связана с физическими предпосылками, то причина её развития — патологические нарушения в организме ребёнка:
- снижение артериального давления (например, при кровотечении);
- анемия – снижение уровня гемоглобина;
- гнойная инфекция;
- обезвоживание;
- онкологическое заболевание;
- болезни щитовидной железы, сбои в работе эндокринной системы (например, ожирение);
- нарушения в сердечно-сосудистой системе;
- нарушения работы центральной нервной системы;
- побочный эффект от приёма некоторых лекарственных препаратов;
- усиленный рост организма.

Тахикардия наблюдается при шумах в сердце, пороке сердца и кардиопатии — серьезных нарушениях развития сердечной мышцы.
Особенности детской тахикардии
В большинстве случаев тахикардия у новорождённых, по мнению врачей, является физиологической нормой и не вызывает опасений. На учащение сердцебиения младенцев может повлиять множество факторов, например, перегрев или нервное напряжение (осмотр у врача или испуг). Если отсутствуют другие отклонения (анемия, нарушение работы нервной системы и т.д.), то малыш не нуждается в лечении.
Чем старше становится ребёнок, тем серьёзнее течение этой болезни, поэтому при учащении сердечного ритма у детей старшего возраста родителям стоит проявить особую бдительность. Тахикардия может свидетельствовать о быстром развитии организма, не обеспеченном необходимыми условиями — питательными веществами, кислородом, достаточным кровоснабжением и т.д.. Фоном для развития тахикардии у детей могут быть:
- повышенная нервная возбудимость, перенапряжение;
- сильный эмоциональный стресс (проблемы в школе, завышенные требования родителей);
- недостаток кислорода (гипоксия);
- вредные привычки родителей (курение, алкоголизм);
- частые и резкие перемены положения тела (из горизонтального в вертикальное и наоборот).
Нормы сердцебиения у детей
| Возраст ребенка | Частота сокращений сердца в норме ударов в мин. |
| Новорожденный | 110–170 |
| 1 год | не выше 162 |
| 1-2 года | до 154 |
| 2-4 года | до 140 |
| 4–6 лет | до 126 |
| 6–8 лет | до 118 |
| 9–10 лет | до 108 |
Внимание: превышение норм на 20-30 ударов в мин. — повод обратиться к кардиологу!
Осложнения
При отсутствии своевременной диагностики и лечения тахикардия может спровоцировать целый ряд осложнений. К ним относятся:
- частые обмороки;
- сердечная недостаточность;
- гипотония (низкое давление) вплоть до коллапса;
- развитие аритмогенного шока;
- образование кровяных сгустков – тромбов;
- отёк лёгких;
- внезапная смерть из-за остановки сердца.
Что делать при приступе тахикардии
При приступе тахикардии у ребёнка, нужно немедленно вызвать скорую помощь и выполнить следующие меры до её приезда:
- Обеспечить поступление свежего воздуха, открыв окна и освободив от тесной одежды.
- На шею и лоб приложить холодный влажный компресс.
- Если возможно, попросить ребёнка глубоко вдохнуть и задержать дыхание.
Диагностика
Если у ребёнка было замечено учащённое сердцебиение, обязательно обследовать его у специалиста. Доктор должен выявить причину тахикардии, что на обычном осмотре сделать невозможно, поэтому может назначать абсолютно разные анализы и диагностические мероприятия. Главные тесты в диагностировании тахикардии: электрокардиография, анализ крови и мочи, ультразвуковое исследование сердца. Также возможно назначение рентгена грудной клетки, анализов на гормоны и консультация невропатолога.
Лечение
В зависимости от причины возникновения тахикардии специалист определяет тактику её лечения. Если провокатором стали физиологические предпосылки, после устранения которых сердцебиение нормализовалось, необходимости в лечении нет.
Если лечение требуется, то назначается комплекс мер, включающий медикаментозную терапию и нетрадиционную медицину.
Медикаментозное лечение
Для восстановления нормального сердечного ритма и контроля частоты сокращений применяются антиаритмические препараты. Их приём может быть назначен как пероральным способом, так и в виде инъекций.
Выбор лекарственного средства зависит от ряда факторов:
- вид тахикардии;
- сопутствующие заболевания;
- побочные эффекты выбранного препарата;
- реакция ребёнка на терапию.
Если синусовая тахикардия имеет неврогенное происхождение, детям школьного возраста подбирают седативные средства – седуксен, люминал или другие по усмотрению врача. До 7 лет рекомендуются только гомеопатические средства.
Если тахикардия вызвана проблемами с сердцем, кардиолог назначит сердечные гликозиды, нормализующие сердечный ритм. Дополнительно могут использоваться и народные методы лечения.
Лечение народными средствами
Нетрадиционная медицина может существенно помочь в борьбе с тахикардией, но народные средства не могут заменить лекарственное лечение. Перед применением любого метода необходимо обязательно проконсультироваться с врачом.
Лечение тахикардии с помощью средств народной медицины предполагает следующие эффекты:
- общий успокаивающий эффект;
- стабилизацию сна;
- нормализацию деятельности нервной системы;
- снижение возбудимости миокарда;
- активацию общих регулирующих процессов в организме для его защиты.
Существует огромное количество рецептов с лекарственными растениями: боярышником, валерианой, цикорием, мелиссой, пустырником, мёдом и т.д. Наиболее эффективны следующие рецепты:
Успокоительный сбор №1. Щепотку цветов календулы и травы пустырника залить 1 стаканом кипятка, настаивать 2 часа, процедить и пить в тёплом виде после обеда.
Успокоительный сбор №2. Столовую ложку высушенных цветов белой ивы залить стаканом кипятка и настаивать 1 час. Затем процедить и разделить на 6 приёмов.
Успокоительный сбор №3. В стакан горячей воды добавить столовую ложку мелиссы и настаивать как обычный чай. Употреблять напиток до трёх раз в день.
В аптеке можно приобрести готовые настойки боярышника, пустырника, валерианы. Принимать их следует по 10-15 капель 3 раза в день или при учащении сердцебиения.
Профилактика
Уменьшить риск тахикардии и вероятность появления осложнений после неё помогут следующие профилактические меры:
- правильное питание, соблюдение здоровой диеты (больше фруктов, злаков, овощей);
- ограниченное употребление кофеина, который содержится в чае и шоколаде;
- не допускать набора ребёнком лишнего веса;
- избегание стрессов и эмоциональных потрясений;
- занятие спортом без чрезмерных нагрузок;
- правильный режим дня, включающий полноценный сон и отдых;
- приём седативных препаратов и витаминов для сердца (при необходимости);
- контроль над уровнем холестерина в крови;
- регулярные посещения врача.
Прогноз выздоровления
Как правило, специалисты дают благоприятный прогноз выздоровления для детей с любым видом тахикардии. Эффективное лечение практически в каждом случае вернёт ребёнка к обычному образу жизни без ограничений.
У подростков тахикардия, скорее всего, сохранится на всю оставшуюся жизнь, потому и приём медикаментов не прекратится. Помимо этого, соблюдение рекомендованной диеты и занятия спортом должны будут всегда его сопровождать, иначе даже незначительный избыточный вес даст нагрузку на сердце и спровоцирует развитие различных заболеваний.
Тахикардия у детей

Тахикардия у детей — это увеличение частоты сердечных сокращений, вызванное физиологическими причинами, патологическими кардиальными и экстракардиальными факторами. Клиническая картина заболевания разнообразна: от бессимптомных вариантов до тяжелых пароксизмов, проявляющихся сердцебиением и кратковременным обмороком. Для диагностики тахикардии у детей проводят инструментальное обследование: ЭКГ с функциональными пробами, эхокардиографию, ЭФИ сердца. Чтобы купировать приступ назначают вагусную стимуляцию, медикаменты и электрическую кардиоверсию, а с целью предотвращения рецидивов показана длительная противоаритмическое лечение.
МКБ-10
- Причины
- Факторы риска
- Патогенез
- Классификация
- Симптомы тахикардий у детей
- Осложнения
- Диагностика
- Лечение тахикардии у детей
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Проблема нарушений сердечного ритма является одной из наиболее актуальных и сложных в детской кардиологии. Среди всех видов аритмий тахикардии занимают первое место по встречаемости и риску развития жизнеугрожающих осложнений. Суммарная частота выявлений любых вариантов нарушений ритма у детей составляет 22,5 случаев на 100 тыс. человек. Данные по распространенности тахикардий неточные, что связано с диагностическими затруднениями, частым проявлением патологии в клинике различных экстракардиальных и кардиальных заболеваний.

Причины
Этиологические факторы тахикардии у детей могут быть физиологическими и патологическими. К физиологическим относят психоэмоциональное и физическое перенапряжение, повышение температуры окружающей среды, обильный прием воды и пищи. Подобные расстройства ритма длятся не более 3-5 минут, исчезают бесследно. Более обширную группу составляют патологические причины:
- Сердечные пороки. Врожденные формы являются основным фактором развития тахикардии у новорожденных и грудничков. Чаще всего аритмией осложняются аномалия Эбштейна, атриовентрикулярная коммуникация, дефект межпредсердной перегородки. Приобретенные ревматические пороки провоцируют нарушения ритма в пубертате.
- Органическая кардиопатология. Эндокардиты, миокардиты и перикардиты — распространенная причина болезни у детей школьного возраста. Реже тахикардия диагностируется при наличии кардиомиопатий (гипертрофической, дилатационной, рестриктивной), которые нарушают электрофизиологическую деятельность сердца.
- Интоксикации. Нейротоксикоз и другие формы отравлений сопровождаются нейрогуморальными нарушениями регуляции сердечной деятельности. У детей возникают различные по характеру и продолжительности тахикардии. Ситуация усугубляется вследствие шока и резкого угнетения сокращений миокарда.
- Электролитные нарушения. Дисбаланс калия, кальция и магния в крови — типичные предпосылки тахикардии в детском возрасте. Изменение концентраций электролитов наблюдается при обезвоживании, эндокринологических заболеваниях, гиповитаминозах.
- Ятрогенные факторы. Тахикардия может встречаться при дигиталисной интоксикации — неправильном назначении сердечных гликозидов для лечения сердечной недостаточности у детей. Реже расстройства ритма появляются при передозировке атропина, эуфиллина, ингаляциях повышенных доз стимуляторов бета-адренорецепторов.
Факторы риска
Риск возникновения тахикардии повышается, если у ребенка есть предрасполагающие факторы. Для новорожденных (до 2 месяцев) это анте- и перинатальная патология, сопровождающаяся гипоксически-ишемическими поражениями головного мозга. В более старшем возрасте — неблагоприятный социально-семейный анамнез, частые стрессы, чрезмерные физические и умственные нагрузки. У подростков болезнь обычно начинается при половом созревании и связанными с ним гормональными изменениями.
Патогенез
Механизм формирования тахикардии зависит от локализации поражения. Для синусовых форм характерен повышенный автоматизм синоатриального узла и нарушение его автономной регуляции. Это процессы увеличивают возбудимость клеток и число сгенерированных импульсов. Гемодинамически болезнь проявляется изменением кровотока, который по мере прогрессирования патологии снижается и приводит к ишемии миокарда.
В случае с предсердной тахикардией пусковым механизмом является экстрасистола, а в основе происхождения аритмии выделяют 2 фактора: круговое движение волны возбуждения (re-entry) и формирование гетеротопного очага автоматизма. Эти же патогенетические факторы в сочетании с АВ-диссоциацией провоцируют у детей желудочковые расстройства ритма.
Классификация
По клиническому варианту все тахикардии подразделяются на пароксизмальные (приступообразные) и непароксизмальные. С учетом времени возникновения состояние бывает врожденным и приобретенным. По причине развития выделяют первичные (идиопатические) и вторичные варианты. В современной кардиологии наиболее часто используется классификация на основе электрофизиологии тахикардий, согласно которой существуют следующие формы:
- Синусовая — функциональная, хроническая, синоатриальная реципрокная.
- Предсердная — очаговая (фокусная), многоочаговая (хаотическая), трепетание и фибрилляций предсердий.
- Атриовентрикулярная — узловая реципрокная (типичная и атипичная), очаговая (постоперационная, врожденная, «взрослая»).
- Желудочковая— пароксизмальная устойчивая, пароксизмальная неустойчивая, особые формы (двунаправленная, «пируэт», полимофная).
Первые 3 варианта объединяют в группу суправентрикулярных тахикардий, которые составляют до 95% всех случаев аритмий в педиатрической практике. В отдельную категорию выделяют нарушения ритма, обусловленные наличием дополнительных проводящих путей. К этой группе относят пароксизмальную и хроническую ортодромную реципрокную тахикардию, пароксизмальную антидромную тахикардию.
Симптомы тахикардий у детей
Клинические признаки тахикардии разнообразны: они варьируют от бессимптомного течения до серьезных приступов, сопровождающихся потерей сознания. Умеренное учащение сердечных сокращений вызывает незначительные симптомы — слабость, ощущение сердцебиения, дискомфорт в предсердечной области. Подобные признаки зачастую остаются незамеченными, особенно у маленьких детей, с чем связаны трудности в диагностике заболевания.
При тяжелых формах тахикардии отмечаются синкопальные состояния — кратковременные обмороки вследствие снижения кровотока в сосудах мозга. Потере сознания предшествует эпизод головокружения и слабости, потемнение в глазах, повышенная потливость, похолодание рук и ног. Дети пубертатного (11-15 лет) и старшего школьного возраста (15-17 лет) жалуются на сердцебиение, тогда как дошкольники (3-7 лет) и младшие школьники (7-11 лет) не могут распознать этот симптом.
Тахикардия, обусловленная органическими поражениями сердца, сочетается с болями в грудной клетке слева. Неприятные симптомы имеют разную степень выраженности — от легкого покалывания до сильных сжимающих и давящих ощущений. Они преимущественно не связаны с физическим или умственным переутомлением. При хронически нарушенном ритме наблюдаются отеки нижних конечностей, одышка, бледность кожи, другие признаки сердечной недостаточности.
Наиболее сложно заметить учащение сердцебиения у детей на первом году жизни. Аритмия проявляется неспецифическими признаками — беспокойством, бледностью или синюшностью кожи, многократной рвотой. Во время приступа пароксизмальной аритмии новорожденный или младенец отказывается от груди или бутылочки, его дыхание становится частым и хриплым. Для тахикардий у пациентов раннего возраста также характерно повышенное потоотделение, задержка мочеиспускания.
Осложнения
Наиболее опасны тахикардии для детей 1-го года жизни, у которых в структуре сердечного цикла преобладает систола. При этом увеличение ЧСС выше возрастной нормы сопровождается дальнейшим сокращением длительности диастолы, снижением работы миокарда, сердечной недостаточностью. Среди осложнений хронических тахикардий у грудничков преобладает аритмогенная кардиомиопатия, которая возникает намного быстрее, чем у детей старшего возраста.
Хронические формы нарушений ритма вызывают застойную сердечную недостаточность, которая проявляется снижением микроциркуляции и доставки кислорода. В результате замедляется физическое и психическое развитие ребенка. При аритмиях повышается риск тромбообразования, инфарктов миокарда и инсультов. Длительные пароксизмальные тахикардии могут спровоцировать летальный исход, если больному вовремя не оказана медицинская помощь.
Диагностика
При первом обследовании специалист уточняет данные семейного анамнеза и наличие специфических симптомов. Осмотр у детского кардиолога начинается с пальпации и перкуссии грудной клетки, аускультации сердечных тонов и шумов. Результаты этих методов необходимы для постановки предварительного диагноза. Чтобы уточнить форму, степень тяжести и причины тахикардии, выполняется полный комплекс инструментальных исследований:
- Электрокардиография. ЭКГ с расшифровкой — золотой стандарт диагностики расстройств ритма. Врач изучает частоту и ритмичность сердечных сокращений, размеры и локализацию зубцов Р, конфигурацию комплексов QRS. По этим показателям дифференцируется локализация поражений проводящей системы и устанавливается окончательный диагноз.
- Функциональные пробы. Некоторые формы тахикардий проявляются только при физической нагрузке, поэтому для их обнаружения требуются нагрузочные тесты (велоэргометрия, тредмил-тест). Ценную информацию дает суточное мониторирование АД и кардиограммы.
- Эхокардиография. Ультразвуковое исследование сердца показывает размеры камер и толщину миокарда, врожденные и приобретенные пороки развития. ЭхоКГ необходима для оценки сердечного выброса, по которому выявляют недостаточность кровообращения. Для детального обследования состояния коронарных сосудов рекомендована допплерография.
- Рентгенологическая визуализация сердца. На обзорной рентгенограмме ОГК заметны грубые изменения конфигурации тени органа, вызванные аномалиями или приобретенными пороками. Чтобы получить детальную информацию о структурных особенностях сердца, производится компьютерная томография.
- ЭФИ сердца. Инвазивный метод диагностики назначается при трудностях в определении очага патологического возбуждения в проводящей системе. При ЭФИ удается собрать информацию об электрофизиологических характеристиках предсердий и желудочков, их ответе на внешнюю стимуляцию.
Лабораторная диагностика имеет у детей вспомогательное значение. В биохимическом анализе крови кардиолога интересует концентрация основных электролитов, липидограмма. Чтобы оценить состояние свертывающей системы, делают коагулограмму. Для выявления наследственных причин тахикардии (гипертрофической кардиомиопатии, синдрома Бругада, синдрома удлиненного QT) показано генетическое обследование.
Лечение тахикардии у детей
Консервативная терапия
Лечение тахикардий у детей делится на 2 этапа. Сначала проводится интенсивная противоаритмическая терапия для купирования эпизода учащенного сердцебиения, а после стабилизации состояния назначается длительный противорецидивный комплекс медикаментов. Препараты подбираются исходя из вида нарушения сердечного ритма, возраста, наличия органической кардиопатологии. Для устранения пароксизма тахикардии применяются:
- Вагусные пробы. Активация парасимпатической нервной системы для нормализации ЧСС — эффективный способ в первые 30 минут после начала приступа. Чтобы устранить тахикардию, врач переворачивает ребенка вниз головой на пару минут, надавливает на корень языка.
- Антиаритмические препараты. Существует несколько классов лекарств, которые подбираются соответственно анатомической локализации нарушения в сердечной проводящей системе. У детей разрешено использовать средства из категории местных анестетиков, блокаторов калиевых и кальциевых каналов, неселективных бета-блокаторов.
- Электрическая кардиоверсия. Метод показан при тяжелой желудочковой тахикардии, при которой происходит потеря сознания и критически нарушается гемодинамика. Детские кардиологи используют низкоэнергетические токи, которые не вызывают побочных реакций.
При повторяющихся приступах тахикардии рекомендована противорецидивная антиаритмическая терапия. Если расстройство возникло вторично на фоне кардиальной патологии, подбирают этиотропные средства (противовоспалительные, антибактериальные, кардиотропные). Чтобы эффективно корригировать учащенный сердечный ритм, необходимо нормализовать электролитные и гормональные показатели организма, поэтому к терапии привлекают эндокринолога.
Хирургическое лечение
Если аритмии вызваны врожденными сердечными пороками, проводится их плановая коррекция сразу после рождения ребенка или в течение первого года его жизни. При рефрактерных к медикаментозной терапии желудочковых тахикардиях показана радиочастотная абляция эктопического очага возбуждения, после чего ритм восстанавливается. В редких случаях детские кардиохирурги имплантируют кардиовертер-дефибриллятор.
Прогноз и профилактика
Высокая вероятность полного излечения есть у детей, страдающих суправентрикулярными тахикардиями без органических поражений миокарда. Менее благоприятный прогноз при желудочковых аритмиях, которые без лечения провоцируют тяжелые осложнения. Профилактика заболевания включает антенатальную охрану плода и предупреждение врожденных пороков, своевременную диагностику и терапию воспалительных болезней сердца, ликвидацию сопутствующих патологий.
Родителям о нарушениях сердечного ритма у детей. Часть I.
Продолжая серию публикаций для родителей детей с нарушениями ритма сердца, мы предлагаем цикл лекций по материалам American Heart Association and American Stroke Assotiation
Если у вашего ребенка было диагностировано нарушение сердечного ритма, вы, вероятно, встревожились. И это понятно. Но больше узнавая о состоянии вашего ребенка, вы будете меньше бояться. Вы также сможете лучше ухаживать за ребенком.
Мы поможет вам узнать:
- Как работает сердце
- Какие наиболее распространенные аномалии сердечного ритма (аритмии) встречаются у детей
- Как ваш доктор может диагностировать и лечить нарушение сердечного ритма
Глава I. О сердечном ритме
Частота сердечных сокращений – это количество ударов сердца за одну минуту. У детей старшего возраста или подростков в покое сердце бьется около 70 раз в минуту; у новорожденных около 140 раз в минуту. Обычно сердечный ритм регулярен. Это означает, что сердце бьется равномерно (через равные промежутки времени). Частота сердечного ритма зависит от возраста ребенка, ее средние значения представлены в таблице:
| Возраст | 3-30 дней | 1-6 мес | 6-12 мес | 1-2 года | 3-4 года | 5-7 лет | 8-11 лет | 12-15 лет | 16-18 лет |
| Норма уд/мин | 120-160 | 130-160 | 120-140 | 110-140 | 90-110 | 80-105 | 75-95 | 70-90 | 65-80 |
Частота сердечного ритма легко меняется. Движения заставляют сердце биться быстрее. Во время сна частота ритма замедляется.
Нерегулярное сердцебиение называется аритмией. Наиболее распространенной является аритмия при дыхании. Когда ребенок вдыхает, частота сердечных сокращений обычно ускоряется на несколько ударов. Когда ребенок выдыхает, ЧСС замедляется снова. Это изменение, связанное с дыханием, называется синусовой аритмией. И это совершенно нормально.
Если ваш участковый врач обнаружил другие виды аритмии у вашего ребенка, он может направить вас к детскому кардиологу (врачу, специализирующемуся на проблемах детских сердца) для обследования ребенка и проведения некоторых диагностических тестов.
Глава II. Как работает сердце
Сердце человека – это сильный, трудолюбивый мышечный насос, размером, как правило, немного больше, чем кулак. Сердце имеет правую и левую половины, с верхними и нижними камерами с каждой стороны. Верхние камеры называются предсердия (atria) , нижние – желудочки (ventricles) . Предсердия в основном собирают кровь. Желудочки (img) перекачивают ее из сердца ко всем органам и тканям. Сначала кровь поступает в правое предсердие, затем идет в правый желудочек. Оттуда кровь перекачивается в легкие, где она насыщается кислородом. Кровь возвращается из легких в левое предсердие, а затем поступает в левый желудочек. Левый желудочек перекачивает кровь к телу. Левый желудочек – это самая мускулистая камера сердца, потому что он выполняет самую тяжелую работу.

Когда кровь проходит через сердце, она движется через серию клапанов. Клапаны открываются и закрываются, чтобы поток крови был только в одном направлении.
Электрическая активность сердца
Каждое сердцебиение начинается, когда специализированная область правого предсердия (синусовый узел, Сино-атриальный узел (SA) или водитель ритма сердца) генерирует небольшое количество электроэнергии. Каждый электрический сигнал выходит из синусового узла и распространяется в мышечных клетках предсердий сердца. Это заставляет их сокращаться.
Затем электрическая активность перемещается на границу между предсердиями и желудочками. Там она проходит через атриовентрикулярный узел (АВ узел), который выступает в качестве ретрансляционной станции. Он принимает электрический сигнал, идущий от предсердий, задерживает его немного, а затем передает его в желудочки, заставляя их сокращаться.

Нервные волокна, по которым идет электрический импульс, формируют проводящую систему сердца (ПСС).

Глава III. Как диагностируются нарушения ритма сердца
Аритмия может возникнуть в любом возрасте и часто не имеет никаких симптомов. Нередко родители и дети даже не подозревают об имеющейся аритмии и удивляются, когда врач находит ее во время обычного клинического осмотра.
Нарушения ритма, как правило, оцениваются так же, как другие проблемы со здоровьем. История болезни вашего ребенка – или то, что вы и ваш ребенок расскажете о проблеме – это очень важно. У вас могут спросить:
- Ощущает ли ваш ребенок необычные удары сердца?
- Что приводит к появлению аритмии? Что ваш ребенок или окружающие могут сделать, чтобы остановить аритмию?
- Если это учащенное сердцебиение, то насколько? С какой частотой бьется сердце?
- Чувствует ли ваш ребенок слабость, головокружение или потемнение в глазах?
- Ваш ребенок когда-нибудь падал в обморок?
Прием ребенком некоторых лекарств может ухудшать течение аритмии. Обязательно расскажите своему врачу о всех препаратах, которые принимает ваш ребенок.
Если вы подозреваете, что у ребенка есть аритмию, обсудите это с врачом и спросите, какое обследование нужно пройти. Некоторые фунциональные пробы и тесты могут помочь врачу диагностировать аритмию (см.главу « специальные тесты»)

Диагностика аритмии требует записи сердечной деятельности с помощью электрокардиограммы (ЭКГ) . Происходит это так: небольшие электроды располагаются на разных частях тела, по однму на каждой руке и ноге и несколько размещены на груди. Они не причиняют боли. Различные комбинации этих электродов отслеживают электрическую деятельность сердца, которая может быть зарегистрирована на бумаге или в компьютере.
На ЭКГ появляются три основные волны электрических сигналов, каждая из которых показывает определенную часть сердца.

Первая волна называется Р-волна или зубец Р . Она регистрирует электрическую активность предсердий.
Вторая и самая большая волна, волна QRS (комплекс QRS) , описывает электрическую активность желудочков.
Третьей является волна Т (зубец Т) . Он записывает возвращение сердца в состояние покоя.
Анализируя ЭКГ, Доктор оценивает формы и размеры волн (зубцов), интервалы между волнами (зубцами), частоту и регулярность сердцебиения. Электрокардиограмма может много рассказать о сердце и его ритме.
Клинические варианты и частота возникновения суправентрикулярных тахикардий у детей
Суправентрикулярные (наджелудочковые) тахикардии (СВТ) составляют 95% от всех тахикардий у детей и чаще носят пароксизмальный характер. В большинстве случаев СВТ не являются жизнеопасными нарушениями ритма, но могут сопровождаться жалобами на резкое ухудш
.jpg) Суправентрикулярные (наджелудочковые) тахикардии (СВТ) составляют 95% от всех тахикардий у детей и чаще носят пароксизмальный характер. В большинстве случаев СВТ не являются жизнеопасными нарушениями ритма, но могут сопровождаться жалобами на резкое ухудшение самочувствия, иметь выраженную клиническую картину.
Суправентрикулярные (наджелудочковые) тахикардии (СВТ) составляют 95% от всех тахикардий у детей и чаще носят пароксизмальный характер. В большинстве случаев СВТ не являются жизнеопасными нарушениями ритма, но могут сопровождаться жалобами на резкое ухудшение самочувствия, иметь выраженную клиническую картину.
Под термином «суправентрикулярная тахикардия» понимают три и более последовательных сокращений сердца с частотой, превышающей верхнюю границу возрастной нормы у детей и более 100 уд./мин у взрослых, если для возникновения и поддержания тахикардии требуется участие предсердий или атриовентрикулярного (АВ) соединения.
К СВТ относят тахикардии, возникающие выше бифуркации пучка Гиса, а именно — в синусовом узле, миокарде предсердий, АВ-соединении, стволе пучка Гиса, исходящие из устьев полых вен, легочных вен, а также связанные с дополнительными проводящими путями.
Суправентрикулярные тахикардии являются частой формой нарушения ритма сердца у детей и взрослых. Распространенность пароксизмальных СВТ в общей популяции составляет 2,25 случая на 1000 человек, при этом в год возникает 35 новых случаев на каждые 100 000 населения [1]. Частота встречаемости СВТ у детей по данным различных авторов значительно варьирует и составляет от 1 случая на 25 000 детей до 1 случая на 250 детей [2, 3].
В практической деятельности удобно пользоваться клинико-электрофизиологической классификацией СВТ, в которой систематизированы отдельные нозологические формы тахикардий с указанием их локализации, электрофизиологического механизма, различных подтипов и вариантов клинического течения [4].
Клинико-электрофизиологическая классификация суправентрикулярных тахикардий у детей:
I. Клинические варианты СВТ:
1. Пароксизмальная тахикардия:
- устойчивая (длительность приступа 30 с и более);
- неустойчивая (длительность приступа менее 30 с).
2. Хроническая тахикардия:
- постоянная;
- постоянно-возвратная.
II. Клинико-электрофизиологические виды СВТ:
1. Синусовые тахикардии:
- cинусовая тахикардия (функциональная);
- хроническая синусовая тахикардия;
- синоатриальная реципрокная тахикардия.
2. Предсердные тахикардии:
- очаговая (фокусная) предсердная тахикардия;
- многоочаговая или хаотическая предсердная тахикардия;
- инцизионная предсердная тахикардия;
- трепетание предсердий;
- фибрилляция предсердий.
3. Тахикардии из АВ-соединения:
- атриовентрикулярная узловая реципрокная тахикардия:
— типичная;
— атипичная; - очаговая (фокусная) тахикардия из АВ-соединения:
— постоперационная;
— врожденная;
— «взрослая» форма.
4. Тахикардии c участием дополнительных проводящих путей (синдром Вольфа–Паркинсона–Уайта (WPW), атриофасцикулярный тракт и др. дополнительных путей проведения (ДПП)):
- пароксизмальная ортодромная АВ реципрокная тахикардия с участием ДПП;
- хроническая ортодромная АВ реципрокная тахикардия с участием «медленного» ДПП;
- пароксизмальная антидромная АВ реципрокная тахикардия с участием ДПП;
- пароксизмальная АВ реципрокная тахикардия с предвозбуждением (с участием нескольких ДПП).
По характеру течения тахикардии делятся на пароксизмальные и хронические. Пароксизмальная тахикардия имеет внезапное начало и окончание приступа. Приступы тахикардии считают устойчивыми, если они продолжаются более 30 секунд, и неустойчивыми, если их продолжительность составляет менее 30 секунд. Клиническая картина пароксизмальной тахикардии достаточно разнообразна. У детей первого года жизни во время приступа тахикардии может наблюдаться беспокойство, вялость, отказ от кормления, потливость во время кормления, бледность. У детей младшего возраста приступы тахикардии могут сопровождаться бледностью, слабостью, потливостью, сонливостью, болями в грудной клетке. Кроме того, дети достаточно часто эмоционально и образно описывают приступы, например как «сердце в животике», «прыгающее сердце» и т. д. Дети школьного возраста обычно могут рассказать о всех клинических проявлениях приступа тахикардии. Часто приступы тахикардии провоцируются физической и эмоциональной нагрузкой, однако могут возникать и в покое. На вопрос о частоте ритма сердца во время приступа тахикардии дети и их родители обычно отвечают, что пульс «не сосчитать», «не поддается подсчету». Иногда приступы тахикардии протекают с выраженной клинической картиной, сопровождаются слабостью, головокружением, потемнением в глазах, синкопальными состояниями, неврологической симптоматикой. Потеря сознания возникает у 10–15% детей с СВТ, обычно сразу после возникновения пароксизма тахикардии или во время длительной паузы ритма после его прекращения.
Хроническая тахикардия не имеет острого начала и окончания приступа, она затягивается на длительное время и может длиться годами. Хронические тахикардии разделяют на постоянные (непрерывные) и постоянно-возвратные (непрерывно-рецидивирующие). О постоянном характере тахикардии говорят, если она составляет большую часть времени суток и представляет собой непрерывную тахикардическую цепь. При постоянно-возвратном типе тахикардии ее цепи прерываются периодами синусового ритма, однако тахикардия также может занимать значительную часть времени суток. Такое деление хронической тахикардии на две формы несколько условно, однако имеет определенное клиническое значение, т. к. чем больше времени суток занимает тахикардия и чем больше при этом частота сердечного ритма, тем выше риск развития у ребенка вторичной аритмогенной кардиомиопатии и прогрессирующей сердечной недостаточности. Достаточно часто хронические формы СВТ протекают без отчетливой симптоматики и диагностируются уже после появления первых признаков сердечной недостаточности.
В большинстве случаев при СВТ комплексы QRS узкие, но при аберрантном проведении импульса могут расширяться. Частота сердечных сокращений (ЧСС) во время тахикардии зависит от возраста детей. У новорожденных и детей первых лет жизни ЧСС во время пароксизмальной тахикардии обычно составляет 220–300 уд./мин, а у детей более старшего возраста — 180–250 уд./мин. При хронических формах тахикардии ЧСС обычно несколько меньше и составляет 200–250 уд./мин — у детей первых лет жизни и 150–200 уд./мин — в более старшем возрасте.
Наиболее часто СВТ приходится дифференцировать с функциональной синусовой тахикардией, которая обычно является нормальным физиологическим ответом на физическую и эмоциональную нагрузку вследствие увеличения симпатических влияний на сердце. В то же время синусовая тахикардия может сигнализировать о серьезных заболеваниях. Она является симптомом и/или компенсаторным механизмом следующих патологических состояний: лихорадки, артериальной гипотонии, анемии, гиповолемии, которые могут быть результатом инфекции, злокачественных процессов, ишемии миокарда, застойной сердечной недостаточности, эмболии легочной артерии, шока, тиреотоксикоза и других состояний. Известно, что частота сердечного ритма имеет прямую зависимость от температуры тела, так, при повышении температуры тела у ребенка старше двух месяцев на 1 °C частота сердечного ритма увеличивается на 9,6 уд./мин [5]. Синусовая тахикардия провоцируется различными стимуляторами (кофеин, алкоголь, никотин), применением симпатомиметических, холинолитических, некоторых гипотензивных, гормональных и психотропных лекарственных средств, а также рядом токсических и наркотических веществ (амфетамины, кокаин, «экстази» и др). Функциональная синусовая тахикардия обычно не требует специального лечения. Исчезновение или устранение причины синусовой тахикардии в большинстве случаев приводит к восстановлению нормальной частоты синусового ритма. Иногда у детей возникает хроническая синусовая тахикардия, при которой частота синусового ритма не соответствует уровню физического, эмоционального, фармакологического или патологического воздействия. Крайне редко регистрируется синоатриальная реципрокная тахикардия, обычно имеющая неустойчивое пароксизмальное течение.
Предсердные тахикардии у детей чаще носят хронический характер и трудно поддаются медикаментозной терапии, могут привести к появлению застойной сердечной недостаточности, являются самой частой причиной развития вторичной аритмогенной кардиомиопатии. Поэтому, несмотря на относительно небольшую частоту встречаемости, предсердные тахикардии являются серьезной проблемой детской аритмологии. Самый частый вариант предсердной тахикардии — это очаговая (эктопическая) предсердная тахикардия, которая составляет 15% от всех СВТ у детей до одного года и 10% — в возрасте от одного до пяти лет [6].
Очаговая предсердная тахикардия представляет собой относительно регулярный предсердный ритм с частотой, превышающей верхнюю возрастную норму, обычно в пределах 120–300 в минуту. При этом на ЭКГ регистрируются частые зубцы Р несинусового происхождения, располагающиеся перед комплексами QRS. Морфология зубцов P зависит от локализации очага тахикардии. При одновременном функционировании нескольких предсердных источников ритма возникает многоочаговая (многофокусная) предсердная тахикардия. Эта достаточно редкая форма тахикардии хорошо известна под названием «хаотическая предсердная тахикардия». Хаотическая предсердная тахикардия представляет собой нерегулярный предсердный ритм с непрерывно меняющейся частотой от 100 до 400 сокращений в минуту с вариабельным АВ-проведением предсердных импульсов с частотой также нерегулярного желудочкового ритма 100–250 уд./мин. Трепетание предсердий представляет собой правильный регулярный предсердный ритм, обычно с частотой 250–450 сокращений в минуту. При типичном трепетании предсердий на ЭКГ вместо зубцов P регистрируются «пилообразные» волны F с отсутствием изолинии между ними и с максимальной амплитудой в отведениях II, III и aVF. Инцизионные (постоперационные) предсердные тахикардии возникают у 10–30% детей после коррекции врожденного порока сердца (ВПС), при которых проводились хирургические манипуляции в предсердиях. Инцизионные тахикардии могут появляться как в раннем послеоперационном периоде, так и через несколько лет после операции. Они являются серьезной проблемой и во многом определяют смертность после хирургических вмешательств на сердце. Достаточно редко у детей возникает фибрилляция предсердий, которая представляет собой хаотическую электрическую активность предсердий с частотой 300–700 в минуту, при этом на ЭКГ регистрируются различные по амплитуде и конфигурации волны f без изолинии между ними. Фибрилляция предсердий приводит к уменьшению сердечного выброса из-за выпадения предсердной систолы и собственно аритмии. Еще одна грозная опасность фибрилляции предсердий — это риск возникновения тромбоэмболических осложнений.
С АВ-соединением связано возникновение двух различных по электрофизиологическому механизму и клиническому течению тахикардий: АВ узловой реципрокной тахикардии и очаговой тахикардии из АВ-соединения. Пароксизмальная АВ узловая реципрокная тахикардия составляет 13–23% от всех СВТ [2, 6]. Причем заболеваемость этой формой тахикардии увеличивается с возрастом — от единичных случаев у детей младше двух лет до 31% от всех СВТ у подростков [6, 7]. В основе возникновения данной тахикардии лежит разделение АВ-соединения на зоны быстрого и медленного проведения импульса, которые называют «быстрым» и «медленным» путями АВ-соединения. Эти пути формируют круг re-entry, и в зависимости от направления движения импульса различают типичную и атипичную формы АВ узловой реципрокной тахикардии. Очаговая тахикардия из АВ-соединения связана с возникновением очагов патологического автоматизма или триггерной активности в области АВ-соединения и встречается достаточно редко.
Самым частым вариантом СВТ у детей во всех возрастных группах является пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения (ДАВС), которая является клиническим проявлением синдрома WPW. Этот вид тахикардии в половине случаев возникает именно в детском возрасте, составляет до 80% от всех СВТ у детей в возрасте до одного года и 65–70% — в более старшем возрасте [6, 8].
При ортодромной АВ реципрокной тахикардии импульс антероградно (от предсердий к желудочкам) проводится через АВ-узел, а ретроградно (от желудочков к предсердиям) возвращается через ДПП. На ЭКГ регистрируется тахикардия с узкими комплексами QRS. У детей первого года жизни частота сердечного ритма во время тахикардии обычно составляет 260–300 уд./мин, у подростков меньше — 180–220 уд./мин. Приступы тахикардии могут начинаться как в покое, так и быть связаны с физической и эмоциональной нагрузкой. Начало, как и окончание приступа, всегда внезапное. Клиническая картина определяется возрастом ребенка, частотой сердечного ритма, длительностью приступов. При более редком варианте — антидромной АВ реципрокной тахикардии антероградно импульс проводится по ДПП, а возвращается через АВ-узел. При этом на ЭКГ регистрируется тахикардия с широкими, деформированными комплексами QRS.
Мы проанализировали частоту встречаемости различных видов тахикардий у 525 детей с СВТ, обследованных за период 1993–2010 гг. в отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции СПб ГУЗ «Городская клиническая больница № 31» (таблица).
_500.gif)
Патологические формы синусовой тахикардии были диагностированы у 25 (4,7%) детей, предсердные тахикардии — у 75 (14,3%) детей, тахикардии из АВ-соединения — у 163 (31,1%) детей, тахикардии с участием ДПП — у 262 (49,9%) детей. По характеру течения у 445 (84,8%) детей имелась пароксизмальная тахикардия, у 80 (16,2%) — хроническая тахикардия. Следует отметить, что функциональная синусовая тахикардия входит в классификацию СВТ, но не учитывается при анализе структуры СВТ из-за абсолютного превалирования над другими формами тахикардий, ведь она наблюдается у каждого ребенка с нормальной функцией синусового узла, например, во время физической активности или эмоциональной нагрузки.
У 257 (48,9%) детей имелся синдром WPW и как клиническое проявление его — пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения.
У 157 (29,9%) детей была диагностирована АВ узловая реципрокная тахикардия: у 149 — типичная форма, у 8 — варианты атипичной формы. У 6 (1,1%) детей имелась хроническая очаговая тахикардия из АВ-соединения.
У 75 (14,3%) детей наблюдались различные варианты предсердных тахикардий: хроническая очаговая предсердная тахикардия у 36 детей, пароксизмальная очаговая предсердная тахикардия — у 15 детей, инцизионная предсердная тахикардия — у 2 детей, фибрилляция предсердий — у 11 детей, трепетание предсердий — у 9 детей, хаотическая предсердная тахикардия — у 2 детей. У 2 (0,4%) детей имелась синоатриальная реципрокная тахикардия, у 23 (4,4%) — хроническая синусовая тахикардия.
Учитывая, что в Санкт-Петербурге подавляющее число детей с тахикардиями проходило обследование в нашем центре, можно представить примерную эпидемиологическую ситуацию в городе по СВТ. В Санкт-Петербурге проживает 800 тыс. детей. В год обращалось примерно 32 ребенка с новыми случаями СВТ, что составило 1 случай на 25 000 детей.
С 2000 г. по 2010 г. в течение каждого года первичное обследование проходили от 14 до 28 детей с синдромом WPW (в среднем 19,4 ± 4,2 ребенка) и от 8 до 16 детей с пароксизмальной АВ узловой реципрокной тахикардией (в среднем 10,7 ± 2,8 ребенка). Из расчета на детское население Санкт-Петербурга в год выявлялось в среднем 2 новых случая синдрома WPW и 1 случай пароксизмальной АВ узловой реципрокной тахикардии на 80 000 детей.
Таким образом, суправентрикулярные тахикардии у детей имеют множество клинико-электрофизиологических вариантов. Первое место по частоте встречаемости занимает синдром WPW, второе — пароксизмальная АВ узловая реципрокная тахикардия, третье — предсердные тахикардии. По данным нашего исследования суправентрикулярные тахикардии у детей имели следующую структуру: по локализации возникновения: 4,7% — синусовые тахикардии, 14,3% — предсердные тахикардии, 31,1% — тахикардии из АВ-соединения, 49,9% — тахикардии с участием ДПП; по клиническому течению: 84,8% — пароксизмальные тахикардии, 15,2% — хронические тахикардии. Пароксизмальная АВ реципрокная тахикардия с участием дополнительного АВ-соединения (синдром WPW) составила 48,9% от всех СВТ и 57,8% от пароксизмальных форм СВТ. Систематизация различных форм тахикардий у детей имеет большое клиническое значение, так как позволяет ориентироваться в их разнообразии и помогает провести последовательный дифференциальный диагноз. Точная верификация типа тахикардии играет определяющую роль в прогнозировании течения заболевания, выборе антиаритмической терапии и оценке эффективности и безопасности катетерной аблации.
Литература
- Orejarena L. A., Vidaillet H. J., DeStefano F. et al. Paroxysmal supraventricular tachycardia in general population // J. Am. Coll. Cardiol. 1998. Vol. 31, № 1. P. 150–157.
- Ludomirsky A. Garson A. Supraventricular tachycardia // Pediatric Arrythmias: Electrophysiology and Pacing. Ed. by P. C. Gillette, A. Garson. Philadelphia, WB Saunders, 1990. P. 380–426.
- Bauersfeld U., Pfammatter J.-P., Jaeggi E. Treatment of supraventricular tachycardias in the new millennium — drugs or radiofrequency catheter ablation? // Eur. J. Pediatr. 2001. V. 160. P. 1–9.
- Кручина Т. К., Васичкина Е. С., Егоров Д. Ф. Суправентрикулярные тахикардии у детей: учебно-методическое пособие. Под ред. проф. Г. А. Новика. СПб: СПбГПМА, 2011. 60 с.
- Hanna C., Greenes D. How much tachycardia in infants can be attributed to fever? // Ann. Emerg. Med. 2004. V. 43. P. 699–705.
- Ko J. K., Deal B. J., Strasburger J. F., Benson D. W. Supraventricular tachycardia mechanisms and their age distribution in pediatric patients // Am. J. Cardiol. 1992. Vol. 69, № 12. P. 1028–32.
- Кручина Т. К., Егоров Д. Ф., Гордеев О. Л. и др. Особенности клинического течения пароксизмальной атриовентрикулярной узловой реципрокной тахикардии у детей // Вестник аритмологии. 2004. № 35, прилож. B, с. 236–239.
- Rodriguez L.-M., de Chillou C., Schlapfer J. et al. Age at onset and gender of patients with different types of supraventricular tachycardias // Am. J. Cardiol. 1992. Vol. 70. P. 1213–1215.
Т. К. Кручина*, **, кандидат медицинских наук
Г. А. Новик***, доктор медицинских наук, профессор
Д. Ф. Егоров*, ****, доктор медицинских наук, профессор
*НИЛ хирургии аритмий у детей ФГУ «ФЦСКЭ им. В. А. Алмазова», **СПб ГУЗ «Городская клиническая больница № 31», ***СПбГПМА, ****НИЦ СПб ГМУ им. академика И. П. Павлова, Санкт-Петербург

