Микрохирургия глаза имени академика С.Н. Федорова
Министерства здравоохранения Российской Федерации
Ретинопатия недоношенных
Отделение является единственным лечебным подразделением в ДФО, где проводится лечение – далекозашедшей стадий – отслойки сетчатки при ретинопатии недоношенных.
Мы используем в своей работе весь арсенал хирургического лечения этого тяжёлого заболевания. Методы лечения включают: Криокоагуляцию сетчатки, экстрасклеральное вдавление склеры, эндовитреальное вмешательство – витректомию и ленсвитректомию.
Ретинопатия недоношенных. МКБ-10. Н 35.1. Есть ли шанс избежать слепоты?
Благодаря достижениям современной медицинской науки в Российской Федерации стали успешно выхаживать младенцев рождённых намного раньше положенного срока, весом от 500 г.
Но рождение раньше 34 недель не проходит бесследно. Одним из наиболее частых заболеваний преждевременно рождённых детей является ретинопатия недоношенных — вазопролиферативное заболевание, связанное с нарушением развития сетчатки и стекловидного тела.
Ретинопатия недоношенных (РН) является одной из наиболее тяжелых заболеваний, приводящих к неустранимой слепоте с раннего детского возраста. Статистика говорит, что ретинопатия недоношенных появляется каждого пятого младенца, родившегося раньше срока. Причём тяжёлыми формами болезни страдают до 8% малышей.
Причинами РН могут быть:
- Низкий вес ребенка.
- Многоплодие у матери.
- Сопутствующие патологии плода, например, развитие сепсиса, анемии или ацидоза.
- Внутриутробные инфекции.
- Хронические болезни половых органов матери.
- Гестоз.
- Кровотечение во время родов.
- Проведение реанимационных мероприятий и использование кислорода после рождения.
- Патогенез ретинопатии недоношенных.
Сосуды внутри сетчатки глаза начинают развиваться с 16 недели внутриутробного развития младенца. До этого срока никаких сосудов в этой части глаза совсем нет. Они начинают расти от участка, где выходит зрительный нерв, в сторону периферии. Сосуды активно растут до самого начала родов. Чем раньше рождается ребёнок, тем меньшее количество сосудов в его сетчатке успело образоваться. У недоношенных деток имеются достаточно обширные участки без сосудов (их называют аваскулярными).
При рождении на сетчатку малыша начинают воздействовать внешние факторы — кислород и свет, что провоцирует появление патологических изменений. Правильный процесс формирования сосудов нарушается. Они начинают прорастать в стекловидное тело, которое изменяется, приводит к натягиванию сетчатки и ее отслоению.
Стадии ретинопатии
Клинические случаи.
Ретинопатия представляет собой процесс расстянутый в несколько стадий, который способен завершиться как формированием рубца, так и полным регрессом, при котором все проявления исчезают.
При далекозашедшем заболевании, сетчатка отслаивается полностью, что приводит к резкому ухудшению зрения малютки.
Чаще всего болезнь проходит все 5 стадий, но иногда она осложняется ускоренным и агрессивным течением.
Если заболевание протекает стандартно, его начало приходится на 4 неделю жизни. Зрение ухудшается постепенно, последовательно проходя все 5 стадий.
Как правило, III стадия, при которой обычно назначается операция, начинается к 3–4 месяцу жизни. К полугоду жизни ребёнка болезнь может самопроизвольно перетекает в стадию регресса. Если же этого не произошло и не было вовремя начато лечение, к годовалому возрасту патология перетекает в рубцовую фазу.
В 25% случаев ретинопатия недоношенных развивается нетипично. Выделяют следующие формы атипичной ретинопатии недоношенных:
Отдельно выделяют плюс-болезнь, у которой нет четких стадий. Такая форма развивается раньше и прогрессирует намного быстрее, что вызывает отслойку сетчатки и быстрое наступление терминальных стадий ретинопатии.
«Задняя агрессивная ретинопатия недоношенных — самая опасная и быстро прогрессирующая форма с неблагоприятным прогнозом.
Согласно статистике, при задней агрессивной ретинопатии недоношенных вероятность сохранения зрения после операции не превышает 45%.
Родители детей из группы риска должны очень внимательно относиться к здоровью малышей и вовремя консультироваться со специалистами, даже при отсутствии видимых тревожных симптомов.
Симптомы и признаки
Понятно, что поставить диагноз может офтальмолог, однако родители сами должны вовремя распознать симптомы формирующейся ретинопатии и обратиться в лечебное учреждение для проведения обследования.
Когда родители должны начинать беспокоиться?
- Малютка подносит игрушки слишком близко к глазам.
- Ребёнок не замечает людей, находящихся в метре и далее от него.
- Кроха не видит крупные предметы, расположенные вдалеке.
- Неожиданно возникает косоглазие, которого раньше не было.
- Младенец пытается рассматривать всё только одним глазом.
- Один глаз малыша постоянно моргает.
- Малыш спокойно относится к принудительному закрыванию одного глаза, но протестует, когда ему прикрывают второй.
Диагностика заболевания
ыявить ретинопатию недоношенных может только офтальмолог. При осмотре в глаза закапывается лекарство, расширяющее зрачки, веки фиксируются детскими веко-расширителями, после чего проводится диагностика с использованием аппарата бинокулярной офтальмоскопии, ретиноскопии. В отдельных случаях могут понадобиться дополнительные исследования:
-ультразвуковое исследование глаз;
-регистрация зрительных вызванных потенциалов.
Диагностику недоношенных детей следует проводить каждые 2 недели начиная с четырёхнедельного возраста — до тех пор, пока врач не будет уверен в том, что все сосуды сформировались правильно. При выявлении ретинопатии обследования совершаются со строгой периодичностью:
- каждую неделю при активной форме болезни;
- каждые 3 дня при «плюс»-болезни и задней агрессивной форме;
- каждые 6–12 месяцев при регрессе заболевания — до 18 лет (для исключения осложнений ретинопатии в подростковом возрасте);
- каждые 12 месяцев, если имеют место рецидивы болезни.
Ретинопатию в начальной стадии увидеть бывает сложно, поэтому недоношенным детям, находящимся в группе риска, рекомендуется регулярно проходить профилактические осмотры у офтальмолога.
Своевременное соблюдение сроков осмотра позволяет предотвращать активное развитие болезни.
Лечение
Первые 2 стадии ретинопатии недоношенных лечения не требуют: необходим лишь регулярный контроль офтальмолога. В большинстве случаев заболевание самостоятельно регрессирует, если же оно переходит в третью стадию, ребёнок нуждается в помощи врачей. Терапия может совершаться тремя способами.
- Консервативный — применение антиоксидантных, ангиопротекторных, кортикостероидных препаратов, а также витаминов.
- Хирургический — коррекция состояния операционным путём.
- Альтернативный — малоизученная на сегодняшний день транскраниальная магнитотерапия.
- Первый и последний методы используются в нашем отделении не применяется.
Мы проводим хирургическое лечение, поэтому направляем маленького пациента на операцию. При третьей стадии ретинопатии у нас в филиале проводят лазерную и крио- коагуляцию сетчатки. При этом прекращается формирование рубцовой ткани, болезнь регрессирует. Обычно процедура проводится под наркозом, что связано с риском нарушения дыхания и сердечной деятельности, поэтому офтальмологи предпочитают лазерную коагуляцию — безболезненный метод с минимальными побочными эффектами, в результате которого в проблемной зоне сетчатки создаётся рубец, препятствующий разрастанию сосудов.
С помощью метода лазерной коагуляции сетчатки можно достичь регресса даже осложнённых форм ретинопатии.
Если болезнь перешла в рубцовую фазу и достигла IV стадии, совершается склеропломбирование — экстрасклеральное вдавление сетчатки с местом отслойки.
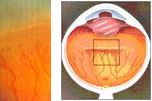
Операция — витрэктомия проводится, когда уже не эффективны другие методы лечения. Во время эндовитреального вмешательства удаляются изменённая ткань, стекловидное тело, и часто — хрусталик глаза.

В тяжёлых случаях может понадобиться второй этап хирургического вмешательства, а также дальнейшее проведение лазерной коагуляции.
Если лазерная коагуляция была проведена в течение 1–2 дней после диагностики, эффективность операции достигает 50–80%. Скорость оперативного вмешательства важна и в случае витрэктомии: чем раньше будет совершена процедура, тем больше вероятность сохранения зрения.
Все операции эффективны лишь на первом году жизни ребёнка. В дальнейшем их проведение вряд ли поможет повысить остроту зрения и создать условия для нормального роста глаз.
Клинический случай.
Глазное дно ребёнка А. до операции.

Глазное дно ребёнка А. после операции.

Возможные осложнения и последствия у детей
После операции, даже если удалось почти полностью сохранить зрение, существует вероятность развития осложнений. В процессе роста и развития ребёнка может сформироваться:
- близорукость;
- астигматизм;
- косоглазие;
- амблиопия;
- глаукома;
- катаракта;
- отслоение сетчатки;
- дистрофия глаза.
Профилактика
Чтобы предотвратить развитие осложнений, нужно не пропускать офтальмологические осмотры, а при обнаружении малейших изменений — проходить соответствующее лечение.
Профилактика первичного развития болезни аналогична:
- своевременные обследования у офтальмолога;
- пристальное внимание к здоровью глаз недоношенных детей;
- здоровый образ жизни матери во время беременности.
Если после рождения ребёнка возникает необходимость в оксигенотерапии, необходимо при этом контролировать насыщение кислородом гемоглобина крови и не допускать превышения допустимой концентрации.
Итак. Ретинопатия недоношенных — заболевание тяжёлое и распространённое. Здоровье глаз малышей, родившихся раньше срока, во многом зависит от скорости реакции родителей: чем раньше им удастся обратится к офтальмологу и поставить диагноз, тем эффективнее окажется хирургическое лечение, тем больше будет у малыша шансов сохранить своё зрение.
Единый информационный телефон 8 (4212) 25-27-37
Единый информационный телефон 8-914-542-27-37
680033, г. Хабаровск, ул. Тихоокеанская,211
Все права защищены.
© ХФ ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России 2009-2021 г.
Информация, представленная на сайте не является публичным договором
и носит информационно-ознакомительный характер.
Ретинопатия недоношенных
Автор:
Фоменко Наталия Ивановна
Мед. портал:
 При возможностях современной медицины, сегодня выхаживают новорожденных, даже с массой тела не более 500 г. Однако, практически каждый пятый такой ребенок появляется на свет, имея серьезное заболевание глаз — ретинопатию недоношенных (РН), причем, в 8% случаев — это тяжелые формы.
При возможностях современной медицины, сегодня выхаживают новорожденных, даже с массой тела не более 500 г. Однако, практически каждый пятый такой ребенок появляется на свет, имея серьезное заболевание глаз — ретинопатию недоношенных (РН), причем, в 8% случаев — это тяжелые формы.
Ретинопатия недоношенных — заболевание органа зрения, возникающее из-за нарушений в развитии сетчатки (светочувствительного элемента глаза). Подобное заболевание способно привести к полной утере зрения.
Причины
Еще в 1951 году, медиками было установлено наличие прямой связи между изменением роста сосудов и повышенным содержанием кислорода в кювезах. Обменные процессы, происходящие в сетчатке, осуществляются посредством гликолиза, а не дыхания — это значит, что источником энергии при этом выступает реакция расщепления глюкозы, которая протекает без потребления кислорода. Воздействие кислорода, напротив, угнетает гликолиз, и сетчатка начинает гибнуть, заменяясь соединительной или рубцовой тканями. Именно поэтому, до недавнего времени, единственным фактором возникновения ретинопатии недоношенных считалась высокое содержание кислорода в инкубаторах. Правда, ограничение его применения после данного открытия, наряду со снижением частоты заболевания, привело к росту смертности младенцев от респираторного дистресс-синдрома, а также увеличению риска серьезных осложнений гипоксии у выживших.
Сегодня, ретинопатию недоношенных принято считать мультифакториальным заболеванием, которое может возникать под воздействием многих факторов. При этом, в группу риска возникновения ретинопатии относят недоношенных детей, чья масса тела при рождении составила менее 2000 грамм, а срок гестации не превысил 34 недели. Причем риск значительно повышается при назначении искусственной вентиляции легких, которая продолжается более 3 дней, а также кислородотерапии, проводимой более 1 месяца.
Дополнительными факторами риска считают:
- Тяжелые внутриутробные инфекции;
- Ишемию (гипоксию) мозга, нарушения мозгового кровообращения, возникшие как результат осложнений беременности или родов.
- Немаловажным фактором, возможно оказывающим влияние на развитие заболевания, является воздействие на незрелую сетчатую оболочку света, ведь в естественных условиях формирование сосудов сетчатки должно завершиться внутриутробно, при полном отсутствии света. Рожденный раньше срока ребенок оказывается в условиях избыточной освещенности.
- Существует гипотеза о генетическом факторе предрасположенности к заболеванию.
Клинические проявления заболевания
Основа заболевания ретинопатия недоношенных – незавершенность формирования структур глазного яблока, включая сетчатку и ее сосудистую систему. Васкуляризация (образование сосудов) сетчатой оболочки плода начинает происходить к 16 неделе беременности. Она формируется от середины диска зрительного нерва по направлению к периферии, данный процесс заканчивается как раз к сроку рождения ребенка. Поэтому, чем раньше произошли роды, тем меньше площадь сетчатой оболочки покрыта сосудами, а бессосудистые или аваскулярные области сетчатки более обширны. В сетчатке семимесячного плода, наблюдается концентрическое недоразвитие сосудов. Ее центральный отдел имеет кровоснабжение, в то время, как на периферии отсутствуют кровеносные сосуды. После рождения недоношенного ребенка, процессу образования сосудов мешают различные патологические факторы, такие как внешняя среда, кислород, свет, которые и приводят к развитию ретинопатии.
Основное проявление ретинопатии недоношенных – это остановка процесса нормального образования сосудов, а также прорастание их во внутренние отделы глазного яблока – в стекловидное тело. Это становится причиной новообразования за хрусталиком соединительной ткани, которое приводит к натяжению и отслойке сетчатки.
Как правило, заболевание начинается на 4-й неделе жизни младенца, а его пик приходится на 8-ю неделю (ко времени рождения доношенного ребенка). Болезнь обычно поражает оба глаза, однако бывает выражена в большей степени только на одном.
В классификации ретинопатии недоношенных определяющими являются следующие факторы:
- Локализация процесса патологии (по отношению к зрительному нерву);
- Распространенность поражения. Окружность глаза делится, как циферблат часов, на 24 сегмента. Распространенность ретинопатии определяют количеством пораженных «часов».
- Стадия болезни. Ретинопатия недоношенных является прогрессирующим заболеванием. Оно начинается постепенно, как правило, с 4 по10-ю неделю жизни, и быстро или медленно прогрессирует от 1 до 5 стадии. На 3 стадии, которая называется «пороговой» необходимо проведение коагуляции сетчатки. К 5-й стадий развивается тотальная отслойка сетчатки и полная потеря зрения;
- Активность течения заболевания, подразделяющаяся на активную (острую) фазу и рубцовую.
Почти у 80% детей с ретинопатией недоношенных развивается самопроизвольный регресс болезни, причем в половине случаев, не влекущий за собой остаточные изменения на глазном дне. Остальные случаи заболевания протекают более тяжело и прогрессируют до рубцовых стадий.
В большинстве случаев заболевание протекает по «классическому» типу и проходит все 5 стадий, но различают и такую форму ретинопатии недоношенных, как «плюс»-это Rush-болезнь или молниеносная РН, которая характеризуется быстрым, злокачественным течением.
РН часто сопровождается возникновением осложнений, таких как:
- близорукость (миопия) и астигматизм;
- косоглазие и амблиопия («ленивый глаз»);
- глаукома;
- катаракта;
- отслойка сетчатки, которая может развиться в подростковом возрасте из-за растяжения рубцовой ткани, что обусловлено интенсивным ростом глазного яблока.
Диагностика
Диагностику ретинопатии у недоношенных детей целесообразно проводить на 32-34 неделе развития (как правило, спустя 3-4 недели от рождения). Далее осмотр младенца выполняют каждые 2 недели до завершения периода васкуляризации (формирования сосудов сетчатки). Появление первых признаков ретинопатии становится поводом для еженедельных повторных осмотров, которые прекращают после полного регресса заболевания либо стихания активного процесса. При форме «плюс», осмотры назначают каждые 3 дня.
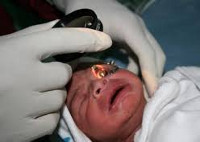
Ретинопатия недоношенных требует обследования глазного дна посредством непрямой бинокулярной офтальмоскопии. Для этого требуется расширение зрачка (внесение капель атропина) и применение специальных детских расширителей для век. Первое обследование, как правило, проводят в отделении интенсивной терапии, под контролем мониторов.
Для диагностики и последующего контроля за эффективностью терапии дополнительно применяют УЗИ глаз. Обязательно проведение дифференциальной диагностики ретинопатии и прочих заболеваний, вызывающих нарушения функции зрительного анализатора недоношенных детей. Для этого применяют регистрацию ЗВП (зрительных вызванных потенциалов) и ЭРГ (электроретинограмму).
При регрессе ретинопатии ребенка обследуют у специалиста один раз в полгода или год, вплоть до достижения им 18 лет, чтобы исключить сопутствующие ретинопатии осложнения (отслойку сетчатки, характерную для подросткового возраста).
Лечение
Третья («пороговая») стадия ретинопатии лечится проведением лазеркоагуляции либо криокоагуляции бессосудистой зоны сетчатки, при этом вмешательство должно быть выполнено не позднее трех суток от момента ее выявления. На более поздних сроках применяется хирургическое лечение, включающее циркулярное пломбирование склеры, транцилиарную витрэктомию.
Для проведения криокоагуляции обычно требуется общий наркоз, реже — местная анестезией. В процессе операции бессосудистая часть сетчатки замораживается. В случае успеха (в 50-80% случаев) развитие рубцовой ткани прекращается, патологический процесс останавливается. Данная процедура сопряжена с определенными рисками — могут возникнуть проблемы с сердечной деятельностью и нарушением дыхания. Поэтому в процессе проведения криокоагуляции показан постоянный мониторинг больного. На завершающем этапе процедуры вокруг глаз пациента появляются отеки, покраснения, гематомы, которые проходят потом в течение недели.
Сегодня большинство офтальмологов в лечении РН, отдают предпочтение процедуре лазеркоагуляции бессосудистой сетчатой оболочки (транспупиллярной лазеркоагуляции), так как она менее травматична и имеет больший эффект. Кроме того, в процессе возникает меньше побочных реакций, что позволяет точнее контролировать ход вмешательства. К другим преимуществам лазерной коагуляции можно отнести:
- Безболезненность процедуры, что позволяет обходиться без обезболивания ребенка;
- Отсутствие послеоперационного отека тканей;
- Минимальное влияние операции на деятельность сердечной и дыхательной систем.
При неэффективности применения криотерапии и лазера, развитии отслойки либо переходе ретинопатии в более высокие стадии, показано хирургическое лечение.
Склеропломбировка или циркулярное пломбирование склеры, является довольно эффективной хирургической техникой лечения отслойки сетчатки при небольших размерах отслойки. При склеропломбировании, в месте отслойки, на внешнюю сторону глаза крепят «заплатку» и подтягивают ее до момента пока сетчатка не состыкуется с местом отслойки. Проводимые исследования показывают, что такая методика оправдывает себя и на последних стадиях. После удачного проведения склеропломбировки, наступает значительное улучшение зрения. При неудаче склеропломбировки либо при невозможности проведения ее, применяют витрэктомию.
Витрэктомия — хирургическая операция по удалению измененного стекловидного тела, а также имеющейся на поверхности сетчатки рубцовой ткани для устранения ее натяжения и отслаивания. При частичной отслойки сетчатой оболочки, операция дает весомый шанс сохранить зрение. Если произошла полная отслойка — прогноз неблагоприятный.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Записаться на прием в “Московскую Глазную Клинику” Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Ретинопатия недоношенных
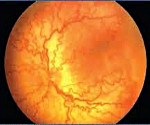
Ретинопатия недоношенных – вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока. Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует; в остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки. Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
- Причины ретинопатии недоношенных
- Классификация ретинопатии недоношенных
- Диагностика ретинопатии недоношенных
- Лечение ретинопатии недоношенных
- Прогноз и профилактика ретинопатии недоношенных
- Цены на лечение
Общие сведения
Ретинопатия недоношенных – нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст. Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев. Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.

Причины ретинопатии недоношенных
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. о., чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон. Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами – факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор. Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. е. расщепления глюкозы, протекающего без участия кислорода. Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов и т. п. способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и др. Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов. При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Классификация ретинопатии недоношенных
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
- I стадия – образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
- II стадия – формирование на месте демаркационной линии возвышения – демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
- III стадия – в области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
- IV стадия – соответствует частичной отслойке сетчатки, обусловленной экссудативно-тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa – без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
- V стадия – тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений. В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Диагностика ретинопатии недоношенных
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза). С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях. С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
Лечение ретинопатии недоношенных
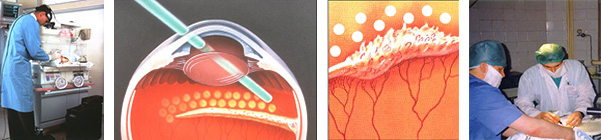
В I–II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное; в случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
Прогноз и профилактика ретинопатии недоношенных
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения. Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм). При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и др.
Ретинопатия сетчатки у недоношенных детей
Обобщающий термин «ретинопатия» означает патологическое состояние функциональной ткани сетчатки, развившееся под действием тех или иных причин. Практически все формы и виды ретинопатии вторичны, т.е. обусловлены недостатком снабжения сетчатки кровью, а следовательно, питательными веществами и кислородом. В свою очередь, причиной развития ретинальной ишемии чаще всего выступает поражение ее сосудистой оболочки вследствие более общего заболевания (атеросклероз, сахарный диабет и др.). Такой первичный этиопатогенетический фактор служит основанием общепринятой классификации: выделяют, например, диабетическую ретинопатию, гипертоническую, травматическую и т.д.
Отдельно рассматривается особая форма ретинопатии, обусловленная не износом или болезнями взрослого организма, а, наоборот, недоразвитием сосудистой системы глаза. Речь идет о ретинопатии недоношенных (РН).
В современной офтальмологии эта патология относится к тяжелым и представляет собой острую и болезненную проблему: далеко не достаточно изучены все механизмы и закономерности РН, нет единого эффективного подхода к терапии (многое по-прежнему зависит больше от естественного хода событий, чем от усилий врачей), но, в то же время, РН остается одной из основных причин ранней детской слепоты.
Механизмы развития
Известно, что формирование питающей сетчатку сосудистой оболочки начинается на 4 месяце вынашивания и продолжается вплоть до родов. Таким образом, рождение глубоко недоношенного ребенка автоматически означает несформированную систему кровоснабжения сетчатки. Однако если ранее, например, 7-месячный новорожденный с выраженным дефицитом массы тела был практически обречен, то с середины ХХ века развитие неонатологии резко повысило процент выживаемости. Вместе с тем, офтальмологи отметили «эпидемию ретинопатий» у выхоженных детей (первое описание патологии появилось в 40-е годы).
Было установлено, что основной причиной стали взаимоисключающие потребности несформированного организма: с одной стороны, для нормального доразвития васкулярной (кровоснабжающей) системы сетчатки она должна питаться посредством гликолиза, то есть бескислородного расщепления сахаров. Но с другой – стратегия жизнеобеспечения и выхаживания недоношенных детей однозначно требует интенсивной оксигенации в инкубаторе, которая подавляет процессы гликолиза. В результате на 3-6 неделе жизни (но не позднее 10-ой) в сетчатке могут начаться тяжелые, в некоторых случаях необратимые органические изменения, чреватые глубокой недостаточностью или утратой зрительных функций.
Факторы риска
Как видно из вышесказанного, главным фактором риска РН выступает сама по себе недоношенность (роды на 26-28 нед). Кроме того, вероятность развития ретинопатии повышают:
- масса тела менее 1,4 кг при рождении;
- жизнесохраняющая искусственная вентиляция легких в течение трех и более дней после родов;
- активная оксигенотерапия продолжительностью более месяца;
- нестабильность общего состояния, вкл. дыхательные, сосудистые, неврологические нарушения;
- внутриутробные инфекции.
Симптоматика и диагностика
После преждевременных родов офтальмологическое обследование ребенка является строго обязательным и должно проводится не позднее 1-2 недели жизни. В дальнейшем осмотры производятся еженедельно; если есть основания подозревать начало РН, глазное дно изучается тщательно с применением мидриатиков (капли, расширяющие зрачок). В диагностических целях применяется офтальмоскопия, электроретинография, УЗИ и др. методы по необходимости. Критериями диагностики служат локализация, характер, стадия, динамика поражения, наличие/отсутствие неоваскуляризации (т.е. разрастания новообразованной сосудистой системы с проникновением ее в окружающие глазные ткани). Так, выделяют 3 зоны распространения ретинопатии вокруг диска зрительного нерва, и 5 стадий поражения:
- 1 стадия – характеризуется тонкой светло-серой линией между несформированной периферией сетчатки и кровоснабжаемой центральной частью;
- 2 стадия – отдельные очаги неоваскуляризации, тенденция к шунтированию (сращению) ретинальных артериол и вен;
- 3 стадия – разрастание новой сосудистой сетки с проникновением в стекловидное тело, тенденция к замещению функциональных клеток соединительной тканью, ветвление сосудов, кровоизлияния в сетчатку и/или стекловидное тело;
- 4 стадия – тенденция к отслоению сетчатки от периферии к центру (обычно на 10 неделе жизни);
- 5 стадия – тотальное отслоение сетчатки.
Динамика ретинопатии новорожденных малопредсказуема: до 80% случаев заканчиваются спонтанным восстановлением структур глазного дна (иногда без резидуальных последствий). При неблагоприятном варианте развития, получившем название «плюс-болезнь», патология прогрессирует и проявляется нарастающей ригидностью (нечувствительностью к свету, неподвижностью) зрачка, помутнением стекловидного тела, выраженной неоваскуляризацией, обширными кровоизлияниями и рубцеванием, причем темпы усугубления значительно варьируют: например, между 1 и 4 стадиями может пройти несколько недель или всего несколько дней.
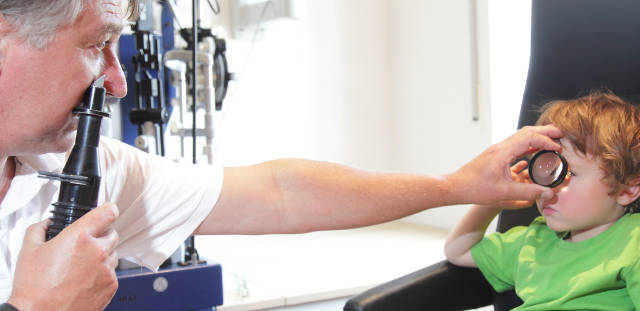
Лечение
Ретинопатия недоношенных в 1-2 стадии обычно вмешательства не требует: шансы на самопроизвольный регресс патологии статистически высоки. 3 стадия считается пороговой и создает показания для интенсивных мер, – консервативных и/или офтальмохирургических. В зависимости от клинической картины и динамики, назначаются препараты ангиопротективного и антиоксидантного действия, витаминные комплексы (напр., капли Эмоксипин), кортикостероидные гормоны. Для устранения неоваскулярной сосудистой сетки, а также для предотвращения отслоения сетчатки применяют фото- и лазерную коагуляцию, криоретинопексию (однако в отношении отслоения эти методы зачастую дают лишь временный эффект; процент терапевтического успеха составляет 80-85%).
Операции при ретинопатии
Наиболее распространенным офтальмохирургическим выбором в тяжелых случаях являются те или иные варианты витреоретинальной операции (на стекловидном теле и сетчатке), однако в некоторых ситуациях, – например, при тракционном отслоении, когда сетчатка буквально отрывается новообразованными стяжками и сращениями, – даже такое радикальное вмешательство оказывается неэффективным. В целом, 4-5 стадии ретинопатии новорожденных результируют, как правило, необратимой слепотой.
Напряженные исследования проблемы РН, учитывая ее остроту и актуальность, продолжаются во всем мире. С одной стороны, публикуются данные о тенденции к учащению случаев РН и утяжелению форм ее протекания. С другой, периодически появляются сообщения о «революционных прорывах» в данной области – например, австралийские офтальмологи для остановки развития РН предлагают использовать инфракрасный свет, подчеркивая эффективность и сравнительную дешевизну (что немаловажно) такой методики. Все эти сведения, однако, нуждаются в дополнительной проверке и масштабных клинических испытаниях.
Главным же выводом для родителей на сегодняшний день является то, что любые преждевременные роды создают угрозу зрительной системе ребенка (к возможным осложнениям и последствиям РН относятся не только отслоение сетчатки, но и миопия, амблиопия и другие тяжелые аномалии), и чем больше «опережение сроков», тем выше риск самого неблагоприятного развития ситуации – вплоть до утраты зрения. Учитывая, что счет иногда идет буквально на дни, за огромным количеством прочих проблем недоношенности ни в коем случае нельзя пренебрегать необходимостью тщательного офтальмологического обследования и контроля. При малейших признаках развития ретинопатии решения и меры должны приниматься рационально, аргументированно, взвешенно, но без лишних колебаний и промедлений.
Ретинопатия недоношенных

Согласно печальной статистике, практически у каждого третьего недоношенного младенца обнаруживается офтальмологическая патология — ретинопатия недоношенных, причем ее удельный вес у детей с массой тела при рождении менее 750г составляет 81-95%.
Ретинопатия недоношенных (РН) — это аномалия глаз, выявляемая у родившихся раньше срока младенцев, обусловленная нарушением формирования сосудов светочувствительной оболочки глаза (сетчатки). В некоторых случаях подобная проблема способна стать причиной абсолютной слепоты.
Детские офтальмологи «Клиники доктора Шиловой» специализируются на точной диагностике и эффективном лечении ретинопатии в Москве: мы располагаем всем необходимым оборудованием и квалифицированными специалистами для сохранения зрения вашего ребенка.
Причины
В середине прошлого века, специалистами была выявлена связь между высоким содержанием кислорода в младенческих кювезах (медицинских инкубаторах для новорожденных) и изменением роста сосудов их глаз. Это связано с тем, что высокий уровень кислорода в крови новорожденного ребенка или его сильные колебания приводят к дисбалансу гормонов, контролирующих рост сосудов сетчатки, вызывая их патологическое разрастание. Поэтому главной причиной ретинопатии недоношенных было принято считать высокий уровень кислорода, подаваемого в кювезы для недоношенных младенцев. Ограничение поступления кислорода после установления данного факта снизило частоту возникновения РН. Однако, это стало причиной роста летальных исходов из-за респираторного младенческого дистресс-синдрома, а также увеличения у выживших детей частоты определенных тяжелых последствий кислородного голодания. В настоящее время выработаны оптимальные протоколы выхаживания таких новорожденных, позволяющие значительно снизить риск развития осложнений, в том числе и ретинопатии недоношенных. Но для этого требуется современное оборудование и высокая квалификация неонатологов.
Сегодня ретинопатию недоношенных принято относить к разряду полиэтиологических заболеваний, на возникновение которых влияют многие причины. В группу риска по данному заболеванию относят недоношенных младенцев, чья масса тела к моменту рождения не достигла 2000 грамм, а срок гестации был менее 34 недель. К тому же риск РН серьезно возрастает, если такому ребенку более трех дней проводится искусственная вентиляция легких и дольше 1 месяца — кислородотерапия.
Дополнительными факторами, вызывающими патологию, способны стать:
- Генетическая предрасположенность (теоретически);
- Тяжелые инфекции периода внутриутробного развития;
- Ишемия мозга вследствие кровоизлияния, произошедшего из-за осложненной беременности или родов.
Как проявляется ретинопатия недоношенных
Основная причина РН – незавершенный процесс формирования сосудистой сети (васкуляризация) сетчатки глаза младенца в естественных условиях (т.е. внутриутробно). Известно, что начало васкуляризации сетчатки плода приходится на 16 неделю гестации. Формирование сосудов, при этом, начинается от центра диска зрительного нерва в направлении периферии. Этот процесс, обычно, завершается к моменту рождения ребенка на стадии доношенности (40 нед гестации).
Таким образом, чем ребенок рождается раньше, тем меньшая площадь его сетчатки покрыта сосудами, а площадь сетчатки без сосудов (аваскулярная) — большая. У рожденных 7-месячными младенцев наблюдается недоразвитие сосудов сетчатки концентрического типа: в ее центральном отделе уже налажено кровоснабжение, а периферия страдает от гипоксии и недостатка питательных веществ по причине отсутствия сосудов. После рождения на процесс формирования сосудов недоношенных детей также воздействуют определенные патологические факторы: агрессивная внешняя среда, кислород, свет, которые при неблагоприятном стечении обстоятельств способны запустить механизм развития ретинопатии.
Главное проявление данной патологии – прекращение процесса нормального формирования сосудов глазного дна, с прорастанием их в стекловидное тело. Следующим этапом становится образование в стекловидном теле соединительной ткани, что является причиной натяжения сетчатки и может вызвать ее отслойку.
Как правило, РН начинается на 4 неделе жизни младенца, а его пик приходится на 8 неделю, что соответствует времени доношенности. Обычно заболевание выявляется на обоих глазах одновременно, хотя один глаз может иметь большую степень поражения.
Ретинопатию недоношенных принято подразделять (классифицировать) в соответствии:
- С местоположением процесса патологии относительно диска зрительного нерва.
- По объему поражения. Подобно циферблату часов, окружность глаза делится на 24 участка — часа. Распространенность заболевания — это количество часов, подвергшихся поражению.
- По стадии. Заболевание характеризуется прогрессированием процесса. Его постепенное развитие происходит от 4 до 10 недели жизни, проходя за это время с 1 по 5 стадии. На третьей стадии, носящей название «пороговой», как правило, назначается коагуляция сетчатки. На пятой, при отсутствии адекватного лечения происходит тотальная отслойка сетчатки с полной потерей зрения.
Кроме того, в течении патологического процесса выделяют фазы активности: острую и регрессивную (рубцовую).
В большинстве случаев РН подвержена самопроизвольному регрессу, причем остаточные изменения на глазном дне могут отсутствовать у 55-60% детей. Однако такая патология нередко протекает и более тяжело, с прогрессированием вплоть до тотальной отслойки сетчатки.
Классически тип течения РН отмечается в 75% случаев, при этом заболевание последовательно проходит все 5 стадий. Кроме того, существуют злокачественные формы ретинопатии – заднеагрессивная форма и «плюс»-болезнь, характеризующиеся молниеносным течением без выраженной стадийности.
Для любой формы ретинопатии недоношенных характерно возникновение разного рода осложнений, очень часто она сочетается с:
- близорукостью и астигматизмом;
- косоглазием и амблиопией;
- катарактой;
- глаукомой;
- отслойкой сетчатки
Причем отслойка нередко возникает в подростковом возрасте из-за происходящего при интенсивном росте глаза растяжения остаточной рубцовой ткани.
Диагностика РН
 Недоношенных младенцев начинают обследовать на предмет выявления ретинопатии начиная обычно с 30-32 недели. При отсутствии патологии в этот период, дальнейшие осмотры проводятся каждые 2 недели, до завершения срока формирования сосудов сетчатки. Выявление первых признаков заболевания требует еженедельных осмотров офтальмологом вплоть до окончательного регресса патологии или стихания острого процесса. При «плюс»-болезни осмотры проводятся каждые 3 дня.
Недоношенных младенцев начинают обследовать на предмет выявления ретинопатии начиная обычно с 30-32 недели. При отсутствии патологии в этот период, дальнейшие осмотры проводятся каждые 2 недели, до завершения срока формирования сосудов сетчатки. Выявление первых признаков заболевания требует еженедельных осмотров офтальмологом вплоть до окончательного регресса патологии или стихания острого процесса. При «плюс»-болезни осмотры проводятся каждые 3 дня.
Для исследования глазного дна детей применяют метод непрямой бинокулярной офтальмоскопии. Для осмотра выполняется капельное расширение зрачка, иногда, применяются векорасширители. Как правило, первое обследование назначается под аппаратным контролем в отделении интенсивной терапии.
С целью диагностики, а также для осуществления контроля над эффективностью хирургического лечения, назначают УЗИ глаз. Дифференциальная диагностика ретинопатии осуществляется с другими офтальмологическими заболеваниями, способными вызывать нарушения зрения у недоношенных младенцев. К ним относят: частичную атрофию зрительного нерва, аномалии развития глазного яблока и др. В качестве метода функционального исследования применяют регистрацию зрительных вызванных потенциалов (ЗВП) и электроретинографию (ЭРГ).
При регрессе ретинопатии недоношенных, офтальмологические обследования детей проводятся раз в полгода до периода совершеннолетия (18 лет). Цель таких осмотров — исключение возможных осложнений, которые сопутствуют ретинопатии (в том числе — подростковой отслойки сетчатки).
Лечение ретинопатии недоношенных
На третьей пороговой стадии РН в качестве лечения применяют лазеркоагуляцию (реже – криокоагуляцию) аваскулярной зоны сетчатки.
В более развитых стадиях заболевания назначается хирургическое вмешательство — циркляж склеры и/или витрэктомия.
Большинство специалистов сегодня, в том числе и наши детские офтальмологи, склонны проводить малышам наименее травматичную операцию лазеркоагуляции аваскулярной зоны сетчатки. Процедура транспупиллярной (череззрачковой) лазеркоагуляции более эффективна, имеет меньше негативных последствий, проходит под более точным контролем хирургического вмешательства, чем криокоагуляция. Существуют и иные веские преимущества лазерной коагуляции:
- ее безболезненность, что дает возможность проведения операции без применения общего наркоза;
- отсутствие послеоперационных отеков;
- минимальное влияние на дыхательную и сердечную системы.
Когда эффект от проведения лазерной или крио процедуры отсутствует, отслойка сетчатки прогрессирует и процесс переходит в 4 — 5 стадии, обязательно выполнение хирургической операции. Если отслойка сетчатки неполная, всегда остается шанс сохранить зрение. При полной отслойки сетчатки прогноз по зрению неблагоприятный.
Обращайтесь к врачам-офтальмологам «Клиники доктора Шиловой» уже сегодня! Используйте наши 100% немецкие технологии и опыт специалистов по ретинопатии недоношенных для сохранения зрения своего ребенка.
Ретинопатия недоношенных
Недоношенный ребенок — вовсе не приговор для семьи!
Ретинопатия недоношенных — заболевание глаз недоношенных детей, часто приводящее к безвозвратной потере зрительных функций. Возможность развития ретинопатии недоношенных связана со сроком и массой тела при рождении, наличию тяжелых изменений дыхательной, кровеносной и нервной систем, а так же с адекватностью проводимых мер по выхаживанию младенца. Это заболевание впервые выявлено у недоношенного ребенка в 1942 г. (тогда оно называлось как ретролентальная фиброплазия), до сих пор причины возникновения, прогрессирования и самопроизвольного регресса заболевания полностью не ясны и только изучаются.
 С начала 90-х годов исследования в этой области перешли на новый качественный уровень. Во многом это было связано с резким ростом выживших глубоко недоношенных детей в развитых странах и соответственно появлением большого количества детей с терминальными стадиями ретинопатии. За последние 10 лет ученые многих стран пришли к единому мнению о многофакторности возникновения заболевания (т .е. наличие многих факторов риска), разработали единую классификацию заболевания и доказали эффективность профилактического лазер- и криохирургического лечения.
С начала 90-х годов исследования в этой области перешли на новый качественный уровень. Во многом это было связано с резким ростом выживших глубоко недоношенных детей в развитых странах и соответственно появлением большого количества детей с терминальными стадиями ретинопатии. За последние 10 лет ученые многих стран пришли к единому мнению о многофакторности возникновения заболевания (т .е. наличие многих факторов риска), разработали единую классификацию заболевания и доказали эффективность профилактического лазер- и криохирургического лечения.
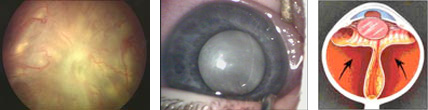
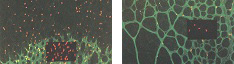 До сих пор ведутся разработки хирургических операций в активных и рубцовых стадиях болезни. На данном этапе развития офтальмологии бесспорным считается тот факт, что развитие ретинопатии недоношенных происходит именно у незрелого младенца, как нарушение нормального образования сосудов сетчатки (которое завершается к 40 неделе внутриутробного развития, т.е. к моменту рождения доношенного ребенка). Известно, что до 16 недель внутриутробного развития сетчатка глаза плода не имеет сосудов (левый рисунок). Рост их в сетчатку начинается от места выхода зрительного нерва по направлению к периферии. К 34 неделе завершается формирование сосудистой сети в носовой части сетчатки (диск зрительного нерва, из которого растут сосуды, находится ближе к носовой стороне). В височной части рост сосудов продолжается до 40 недель. Исходя из вышеизложенного, становится понятно, что чем раньше родился ребенок, тем меньше площадь сетчатки, покрытая сосудами, т.е. при офтальмологическом осмотре выявляются более обширные зоны без сосудов или аваскулярные зоны (правый рисунок).
До сих пор ведутся разработки хирургических операций в активных и рубцовых стадиях болезни. На данном этапе развития офтальмологии бесспорным считается тот факт, что развитие ретинопатии недоношенных происходит именно у незрелого младенца, как нарушение нормального образования сосудов сетчатки (которое завершается к 40 неделе внутриутробного развития, т.е. к моменту рождения доношенного ребенка). Известно, что до 16 недель внутриутробного развития сетчатка глаза плода не имеет сосудов (левый рисунок). Рост их в сетчатку начинается от места выхода зрительного нерва по направлению к периферии. К 34 неделе завершается формирование сосудистой сети в носовой части сетчатки (диск зрительного нерва, из которого растут сосуды, находится ближе к носовой стороне). В височной части рост сосудов продолжается до 40 недель. Исходя из вышеизложенного, становится понятно, что чем раньше родился ребенок, тем меньше площадь сетчатки, покрытая сосудами, т.е. при офтальмологическом осмотре выявляются более обширные зоны без сосудов или аваскулярные зоны (правый рисунок). 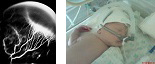 Соответственно, если ребенок родился до 34 недели, то аваскурярные зоны сетчатки выявляют на периферии с височной и носовой сторон. После рождения у недоношенного ребенка на процесс образования сосудов действуют различные патологические факторы — внешняя среда, свет, кислород, которые могут привести к развитию ретинопатии недоношенных.
Соответственно, если ребенок родился до 34 недели, то аваскурярные зоны сетчатки выявляют на периферии с височной и носовой сторон. После рождения у недоношенного ребенка на процесс образования сосудов действуют различные патологические факторы — внешняя среда, свет, кислород, которые могут привести к развитию ретинопатии недоношенных.
 Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов, прорастание их непосредственно внутрь глаза в стекловидное тело. Рост сосудистой и вслед за ней молодой соединительной ткани вызывает натяжение и отслойку сетчатки. Как было сказано ранее, наличие аваскулярных зон на периферии глазного дна не является заболеванием, это лишь свидетельство недоразвития сосудов сетчатки, и соответственно, возможности развития ретинопатии в дальнейшем. Поэтому, начиная с 34 недели развития (или с 3 недели жизни) ребенка, необходимо, чтобы Вашего ребенка осмотрел офтальмолог — специалист, знающий о ретинопатии недоношенных и имеющий специальное оборудование для осмотра сетчатки глаза у маленьких детей. Такой контроль необходим всем детям, рожденным до 35 недель и с массой тела при рождении менее 2000 г. При выявлении признаков ретинопатии недоношенных осмотры проводят каждую неделю (при так называемой «плюс »-болезни — каждые 3 дня) до момента развития пороговой стадии (на этой стадии решается вопрос о проведении профилактического хирургического лечения) или полного регресса заболевания. При регрессе патологического процесса осмотр можно проводить 1 раз в 2 недели. Осмотр проводят с обязательным расширением зрачка, с применением специальных детских векорасширителей (чтобы не оказывать давление пальцами на глаз).
Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов, прорастание их непосредственно внутрь глаза в стекловидное тело. Рост сосудистой и вслед за ней молодой соединительной ткани вызывает натяжение и отслойку сетчатки. Как было сказано ранее, наличие аваскулярных зон на периферии глазного дна не является заболеванием, это лишь свидетельство недоразвития сосудов сетчатки, и соответственно, возможности развития ретинопатии в дальнейшем. Поэтому, начиная с 34 недели развития (или с 3 недели жизни) ребенка, необходимо, чтобы Вашего ребенка осмотрел офтальмолог — специалист, знающий о ретинопатии недоношенных и имеющий специальное оборудование для осмотра сетчатки глаза у маленьких детей. Такой контроль необходим всем детям, рожденным до 35 недель и с массой тела при рождении менее 2000 г. При выявлении признаков ретинопатии недоношенных осмотры проводят каждую неделю (при так называемой «плюс »-болезни — каждые 3 дня) до момента развития пороговой стадии (на этой стадии решается вопрос о проведении профилактического хирургического лечения) или полного регресса заболевания. При регрессе патологического процесса осмотр можно проводить 1 раз в 2 недели. Осмотр проводят с обязательным расширением зрачка, с применением специальных детских векорасширителей (чтобы не оказывать давление пальцами на глаз).
Чаще всего пороговая стадия ретинопатии недоношенных развивается к 36-42 неделе развития (1 -4 месяцам жизни), поэтому родители недоношенного ребенка должны знать, что в этот период он должен быть осмотрен специалистом (окулистом , имеющим специальное оборудование и знающим о признаках активной ретинопатии).
Активная ретинопатия — это стадийный патологический процесс, который может завершиться регрессом с полным исчезновение проявлений заболевания или рубцовыми изменениями.
Согласно международной классификации активная ретинопатия подразделяется по стадиям процесса, его локализации и протяженности.
 1 стадия — появление разделительной беловатой линии на границе сосудистой и аваскулярной сетчатки. При выявлении 1 стадии должно быть назначено профилактическое лечение кортикостероидами (Дексаметазон 1 капля 3-4 раза в день) и если ребенок получает дополнительную кислородотерапию — антиоксидантами (Эмоксипин 1 капля 3-4 раза в день). С этого момента наблюдение должно проводиться еженедельно для коррекции лечения при прогрессировании или до полного регресса заболевания (если ребенок выписывается из стационара — наблюдение у окулиста по катамнезу). Если РН 1 стадии не прогрессирует после 38 недель и соматическое состояние ребенка стабильное, то периодичность осмотров можно увеличить до 2 недель.
1 стадия — появление разделительной беловатой линии на границе сосудистой и аваскулярной сетчатки. При выявлении 1 стадии должно быть назначено профилактическое лечение кортикостероидами (Дексаметазон 1 капля 3-4 раза в день) и если ребенок получает дополнительную кислородотерапию — антиоксидантами (Эмоксипин 1 капля 3-4 раза в день). С этого момента наблюдение должно проводиться еженедельно для коррекции лечения при прогрессировании или до полного регресса заболевания (если ребенок выписывается из стационара — наблюдение у окулиста по катамнезу). Если РН 1 стадии не прогрессирует после 38 недель и соматическое состояние ребенка стабильное, то периодичность осмотров можно увеличить до 2 недель.
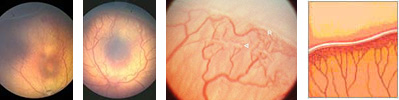 2 стадия — появление вала на месте линии. В этом периоде необходимо увеличивать дозировку кортикостероидов до 6-8 раз в день, ограничивать использование препаратов, расширяющих сосуды, по возможности, постепенно снижать концентрацию дополнительного кислорода. Следует подчеркнуть, что в 70-80% случаев при 1-2 стадиях ретинопатии недоношенных возможно самопроизвольное излечение заболевания с минимальными остаточными изменениями на глазном дне.
2 стадия — появление вала на месте линии. В этом периоде необходимо увеличивать дозировку кортикостероидов до 6-8 раз в день, ограничивать использование препаратов, расширяющих сосуды, по возможности, постепенно снижать концентрацию дополнительного кислорода. Следует подчеркнуть, что в 70-80% случаев при 1-2 стадиях ретинопатии недоношенных возможно самопроизвольное излечение заболевания с минимальными остаточными изменениями на глазном дне.
 3 стадия — характеризуется появлением в области вала серой ткани, уплотнения стекловидного тела над валом с втягиванием сосудов сетчатки в стекловидное тело и развитием натяжения сетчатки с тенденцией к ее отслойке. Когда рост ткани и сосудов внутрь глаза распространился на достаточно обширной области, такое состояние принято считать пороговой стадией ретинопатии недоношенных, тогда процесс прогрессирования ее становится практически необратимым и требует срочного профилактического лечения. В этой стадии в последнее время в мире стали использовать не только кортикостероиды, но и блокаторы роста сосудов (Авастин , Луцентис). Ребенок должен наблюдаться в неонатальном отделении, в котором может быть проведено профилактическое лечение. Несмотря на далеко зашедший процесс, при небольшой протяженности вала с тканью и сосудами, также как и в первых двух стадиях активной ретинопатии недоношенных, возможен самопроизвольный регресс, однако, остаточные изменения при этом более выражены.
3 стадия — характеризуется появлением в области вала серой ткани, уплотнения стекловидного тела над валом с втягиванием сосудов сетчатки в стекловидное тело и развитием натяжения сетчатки с тенденцией к ее отслойке. Когда рост ткани и сосудов внутрь глаза распространился на достаточно обширной области, такое состояние принято считать пороговой стадией ретинопатии недоношенных, тогда процесс прогрессирования ее становится практически необратимым и требует срочного профилактического лечения. В этой стадии в последнее время в мире стали использовать не только кортикостероиды, но и блокаторы роста сосудов (Авастин , Луцентис). Ребенок должен наблюдаться в неонатальном отделении, в котором может быть проведено профилактическое лечение. Несмотря на далеко зашедший процесс, при небольшой протяженности вала с тканью и сосудами, также как и в первых двух стадиях активной ретинопатии недоношенных, возможен самопроизвольный регресс, однако, остаточные изменения при этом более выражены.
Эффективность профилактической лазерной и криокоагуляции аваскулярной сетчатки колеблется в пределах 50-80%. Своевременно проведенное лечение позволяет значительно уменьшить число неблагоприятных исходов заболевания. Если операция не выполняется в течение 1-2 дней после диагностики пороговой стадии ретинопатии, то риск развития отслойки сетчатки резко возрастает. При этом следует отметить, что при развитии отслойки сетчатки проведение крио-, лазеркоагуляции не возможно. Дальнейший прогноз по развитию зрения на таком глазу крайне неблагоприятный. Операцию чаще проводят под наркозом (реже применяют местную анестезию) во избежание глазо-сердечных и глазо-легочных реакций. Оценку результатов лечения проводят через несколько дней для решения вопроса о повторе процедуры. Об эффективности профилактического лечения можно судить через 2-3 недели после формирования рубцов на месте вала. Если лечение не было проведено или не было достигнуто эффекта после проведенного лечения (тяжелое течение ретинопатии недоношенных)развиваются терминальные стадии.
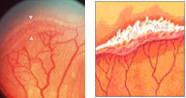
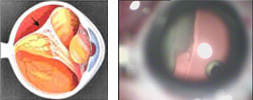 4 стадия — частичная отслойка сетчатки (А — центральный, макулярный отдел прилежит, В — макулярная область — отслоена). На этой стадии необходимо решать вопрос о проведении ранней витрэктомии для профилактики развития тотальной отслойки сетчатки. Порой 20-30 минутная операция с сохранением хрусталика возвращает ребенку шанс на развитие полноценного зрения. Особенная важность своевременной диагностики 4 стадии РН определяется необходимостью проведения раннего хирургического лечения при начальной отслойке сетчатки. Чем раньше будет проведено витреохирургическое вмешательство, тем лучший функциональный эффект будет достигнут при развитии зрения у недоношенного ребенка. Особенностью ранней хирургии при 4 стадиях РН является возможность использования высокотехнологичных методик и инструментов, позволяющих проводить манипуляции на стекловидном теле и сетчатке с сохранением хрусталика через микродоступы диаметром менее 0,5 мм. Это улучшает реабилитацию зрения в послеоперационном периоде и существенно сокращает длительность нахождения в стационаре, а так же медикаментозную нагрузку на ребенка. При тотальной высоких локальных отслойках сетчатки (в 4А и 4В стадиях), особенно вулканообразных сохранить хрусталик не удается, а использование современных микротехнологий технически нецелесообразно. Разумеется, функциональные результаты такой хирургии будут значительно хуже.
4 стадия — частичная отслойка сетчатки (А — центральный, макулярный отдел прилежит, В — макулярная область — отслоена). На этой стадии необходимо решать вопрос о проведении ранней витрэктомии для профилактики развития тотальной отслойки сетчатки. Порой 20-30 минутная операция с сохранением хрусталика возвращает ребенку шанс на развитие полноценного зрения. Особенная важность своевременной диагностики 4 стадии РН определяется необходимостью проведения раннего хирургического лечения при начальной отслойке сетчатки. Чем раньше будет проведено витреохирургическое вмешательство, тем лучший функциональный эффект будет достигнут при развитии зрения у недоношенного ребенка. Особенностью ранней хирургии при 4 стадиях РН является возможность использования высокотехнологичных методик и инструментов, позволяющих проводить манипуляции на стекловидном теле и сетчатке с сохранением хрусталика через микродоступы диаметром менее 0,5 мм. Это улучшает реабилитацию зрения в послеоперационном периоде и существенно сокращает длительность нахождения в стационаре, а так же медикаментозную нагрузку на ребенка. При тотальной высоких локальных отслойках сетчатки (в 4А и 4В стадиях), особенно вулканообразных сохранить хрусталик не удается, а использование современных микротехнологий технически нецелесообразно. Разумеется, функциональные результаты такой хирургии будут значительно хуже.
 5 стадия — полная отслойка сетчатки. Если сетчатка отслоилась по всей поверхности, то развитие предметного зрения уже невозможно -происходит безвозвратное повреждение пигментного эпителия и сенсорных клеток (палочек и колбочек). В этой стадии оперативное лечение проводится в зависимости от степени сосудистой активности на глазном дне, длительности отслойки, соматического состояния ребенка. Когда процесс достиг 5 стадии так же необходимо проведение целого спектра терапевтических и хирургических мероприятий, направленных на профилактику тяжелых рубцовых изменений сетчатки и глазного яблока. Оперативное лечение (ленсвитректомию ) проводят при помощи микрохирургических компьютерных систем, которые позволяют длительно манипулировать в полости глаза, поддерживая внутриглазное давление.
5 стадия — полная отслойка сетчатки. Если сетчатка отслоилась по всей поверхности, то развитие предметного зрения уже невозможно -происходит безвозвратное повреждение пигментного эпителия и сенсорных клеток (палочек и колбочек). В этой стадии оперативное лечение проводится в зависимости от степени сосудистой активности на глазном дне, длительности отслойки, соматического состояния ребенка. Когда процесс достиг 5 стадии так же необходимо проведение целого спектра терапевтических и хирургических мероприятий, направленных на профилактику тяжелых рубцовых изменений сетчатки и глазного яблока. Оперативное лечение (ленсвитректомию ) проводят при помощи микрохирургических компьютерных систем, которые позволяют длительно манипулировать в полости глаза, поддерживая внутриглазное давление.
Отдельно выделяются «плюс »-болезнь и задняя злокачественная форма РН, как наиболее неблагоприятные формы активной ретинопатии. Заболевание начинается раньше, чем классическая ретинопатия, не имеет четко определяемых стадий, быстро прогрессирует и приводит к отслойке сетчатки не достигая пороговой стадии. Патологический процесс характеризуется резким расширением сосудов сетчатки, выраженным отеком стекловидного тела, кровоизлияниями по ходу сосудов, расширением сосудов радужки, часто с невозможностью расширения зрачка. Эффективность лечения при злокачественных формах ретинопатии недоношенных пока остается низкой.
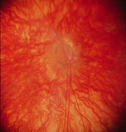
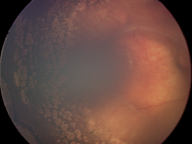
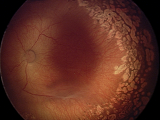
Если активный процесс достиг в своем развитии 3 и более стадий, то после его завершения (с профилактическим лечением или без него) на глазном дне формируются рубцовые изменения различной степени выраженности.
1 степень — минимальных изменений на периферии глазного дна
2 степень — дистрофические изменения в центре и на периферии, остатки рубцовой ткани
3 степень — деформация диска зрительного нерва, со смещением центральных отделов сетчатки
4 степень — наличие складок сетчатки, сочетающихся с изменениями характерными для 3-ей стадии
5 степень — полная, чаще воронкообразная, отслойка сетчатки.
При первой и второй степени может сохраняться достаточно высокая острота зрения, при развитии третей и более степеней происходит резкое, часто безвозвратное снижение остроты зрения. Показания к хирургическому лечению рубцовых стадий ретинопатии недоношенных строго индивидуальны, определяются степенью и локализацией отслойки сетчатки, а также общесоматическим состоянием ребенка. В любом случае функциональная и анатомическая эффективность операций ощутима только до 1 года жизни, когда возможно получение повышения остроты зрения и создание условий для роста глаза.
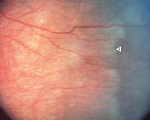
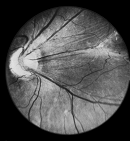
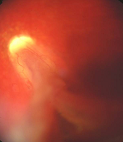
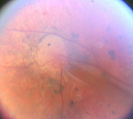
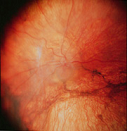
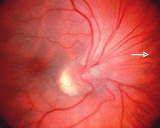
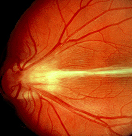
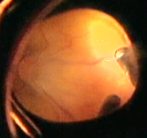
Однако при достижении 5-ой стадии ретинопатии недоношенных патологический процесс может продолжаться и приводить к развитию осложнений в виде помутнения роговицы и вторичной глаукомы. Поэтому при развитии контакта роговицы и радужки необходимо безотлагательное хирургическое лечение с целью сохранения глаза (в данном случае речь не идет о повышении остроты зрения). Следует отметить, что если ребенок перенес даже легкие стадии активной ретинопатии недоношенных, или у него имеются невыраженные рубцовые изменения, то считается, что у таких детей не происходит формирование полноценной сетчатки. В дальнейшем у таких детей высокий риск развития близорукости, дистрофии и вторичных отслоек сетчатки.
Исходя из этого дети, перенесшие ретинопатию недоношенных, должны наблюдаться у офтальмолога не реже 2 раз в год, до достижения 18-летного возраста. Успешное выхаживание и последующее развитие недоношенных детей, в том числе сохранение зрительных функций, является хотя и сложной, но вполне выполнимой задачей.
Достижение хорошего реабилитационного результата зависти от совместных усилий неонатологов, офтальмологов и психологов.
Автор статьи: врач-педиатр, офтальмолог, кандидат медицинских наук,
заведующий отделением офтальмологии НИИП и ДХ МЗ РФ
Скрипец Петр Петрович
Публикации в СМИ
Ретинопатия недоношенных (РН)
Ретинопатия недоношенных (РН) — поражение несформированных сосудов сетчатки новорождённых с небольшой массой тела (менее 1500 г), обусловленное воздействием повреждающих факторов (главным образом избыточного количества О2 во вдыхаемом воздухе при осуществлении ухода за новорождённым). Частота • Приблизительно 30% всех новорождённых весом менее 1500 г при рождении имеют признаки РН • У 66% новорождённых массой тела менее 1250 г при рождении и 82% новорождённых с массой тела менее 1000 г возникает РН • 2,2% новорождённых, родившихся с массой тела 1000–1500 г, имеют ретролентальную фиброплазию, 0,5% из них становятся слепыми.
Этиопатогенез • Повышенная интенсивность окислительных процессов, обусловленная высоким содержанием О2, оказывает повреждающее воздействие и воспринимается сосудистой системой как фактор агрессии, требующий включения компенсаторных механизмов (облитерация сосудов с последующей аномальной пролиферацией). Клетки неваскуляризированной сетчатки скорее всего выделяют до сих пор не идентифицированный ангиогенный фактор • Помимо повышенного содержания О2 во вдыхаемом воздухе, этиологическую роль могут играть сепсис, гипо- и гиперкапния, недостаточность витамина Е, яркий свет и др. Довольно часто РН возникает у детей, не подвергавшихся воздействию высоких концентраций О2.
Патоморфологические фазы • Сужение капилляров сетчатки и их облитерация • Образование новых капилляров с прорастанием в стекловидное тело, отёком и кровоизлияниями в сетчатку, её отслойкой • Развитие фиброзного процесса на месте новообразованных сосудов и кровоизлияний. На этой стадии процесс становится необратимым и клинически характеризуется образованием фиброзных плёнок и тяжей в стекловидном теле, развитием атрофических процессов в глазном яблоке, ведущих к слепоте. На этом этапе развития процесса применяют термин ретролентальная фиброплазия.
Классификация и клиническая картина острой РН.
• Локализация •• Зона I — задняя часть сетчатки, видимая в рамках 60°, центрированных на зрительный нерв •• Зона II — от края зоны I до переднего края назальной области сетчатки •• Зона III — остаточная серповидная зона передней сетчатки (височная область).
• Распространённость определяют по циферблату часов.
• Стадии аномальной сосудистой реакции •• Стадия 1 — формирование демаркационной линии между васкуляризированной и неваскуляризованной сетчаткой •• Стадия 2 — присутствие демаркационной линии в виде валика, образующего бороздку в стекловидном теле •• Стадия 3 — образование валика сочетается с экстраретинальной фиброваскулярной пролиферацией с проникновением сосудов в стекловидное тело •• Стадия 4 — проникновение новообразованных сосудов в стекловидное тело приводит к фиброзу, рубцеванию и субтотальной отслойке сетчатки •• Стадия 5 — полная отслойка сетчатки.
• Плюс при обозначении стадии (например, 3+) означает наличие дилатации и извитости сосудов позади образованного валика.
Специальные исследования. Офтальмоскопия показана всем новорождённым с массой тела при рождении менее 1 250 г, а также недоношенным, получающим О2; первый осмотр рекомендуют проводить в возрасте 4–6 нед, а затем каждые 2–3 нед, вплоть до созревания сетчатки.
Дифференциальная диагностика • Ретинобластома • Врождённая катаракта • Болезнь Норри • Семейная экссудативная витреоретинопатия • Токсокароз с поражением глаз • Болезнь Коутса • Ретиношизис.
ЛЕЧЕНИЕ
Режим. Лечение обычно проводят в отделении интенсивной терапии новорождённых; в более взрослом возрасте амбулаторно либо стационарно.
Тактика ведения • Периферическая мультицентрическая криопексия показана при пороговой стадии РН. Эффект криотерапии основан на разрушении клеток, высвобождающих ангиогенный фактор; результаты лечения очень хорошие. Примечание. Пороговую стадию РН определяют как стадию 3 распространённостью более пяти смежных или восьми разрозненных часов по циферблату, ассоциированную с расширением и извитостью новообразованных сосудов (3+). Это обратимая стадия РН, при которой дальнейшее развитие заболевания приведёт к необратимым последствиям • Рекомендуют снижение интенсивности света, попадающего на сетчатку (возникающий благоприятный эффект теоретически до конца не обоснован) • При возникновении отслойки сетчатки необходимо рассмотреть целесообразность витрэктомии, удаления хрусталика или операции склерального пломбирования • У младенцев, родившихся с очень низкой массой тела и получавших профилактическое лечение экстрактом сурфактанта лёгкого плода телёнка, значительно снижена частота возникновения РН.
Наблюдение • Повторные обследования необходимо производить каждые 2 нед до полной васкуляризации сетчатки или наступления регрессии РН; каждую неделю, если имеет место предпороговая стадия РН. Примечание. Характеристика предпороговой стадии: •• Зона I, любая стадия •• Зона II, стадия 2+ •• Зона II, стадия 3 • В последующем осмотр детей необходимо производить каждые 1–2 года при полной регрессии РН (без остаточных изменений сетчатки и стекловидного тела) и каждые 6–12 мес при наличии рубцов.
Осложнения • Отслойка сетчатки • Кровоизлияние в стекловидное тело • Закрытоугольная глаукома • Амблиопия • Косоглазие • Миопия.
Течение и прогноз • Спонтанная регрессия возникает по истечении нескольких недель или месяцев в 85% случаев на 1 и 2 стадиях. При стадии 3+ (пороговая стадия) спонтанный регресс наступает только в 50% случаев • В некоторых случаях РН прогрессирует. Затем возникает постепенный переход активной формы РН в ретролентальную фиброплазию • Криотерапия позволяет снизить риск осложнений на 45% • Отслойка сетчатки вследствие витреоретинального растяжения может произойти и в подростковом возрасте, поэтому показано длительное наблюдение.
Сопутствующая патология. Синдром респираторного дистресса новорождённых.
Профилактика • Беременным следует избегать факторов риска недонашивания или внутриутробной гипотрофии (курение, употребление алкоголя, наркотических веществ, плохое питание, развитие каких-либо заболеваний во время беременности) • Контроль оксигенации при уходе за недоношенными • Назначение витамина Е.
Сокращение. РН — ретинопатия недоношенных
МКБ-10 • H35.1 Преретинопатия
Примечания • Нормальная васкуляризация сетчатки плода начинается примерно с середины беременности и завершается на 36 нед в медиальных (назальных) отделах сетчатки и на 40 нед в латеральных (височных) • Криопексия — формирование хориоретинальных спаек при воздействии через склеру низкими температурами • Токсокароз — гельминтоз собак, кошек; известны единичные случаи заболевания у человека, вызываемые личинками Toxocara canis или T. mystax.
Код вставки на сайт
Ретинопатия недоношенных (РН)
Ретинопатия недоношенных (РН) — поражение несформированных сосудов сетчатки новорождённых с небольшой массой тела (менее 1500 г), обусловленное воздействием повреждающих факторов (главным образом избыточного количества О2 во вдыхаемом воздухе при осуществлении ухода за новорождённым). Частота • Приблизительно 30% всех новорождённых весом менее 1500 г при рождении имеют признаки РН • У 66% новорождённых массой тела менее 1250 г при рождении и 82% новорождённых с массой тела менее 1000 г возникает РН • 2,2% новорождённых, родившихся с массой тела 1000–1500 г, имеют ретролентальную фиброплазию, 0,5% из них становятся слепыми.
Этиопатогенез • Повышенная интенсивность окислительных процессов, обусловленная высоким содержанием О2, оказывает повреждающее воздействие и воспринимается сосудистой системой как фактор агрессии, требующий включения компенсаторных механизмов (облитерация сосудов с последующей аномальной пролиферацией). Клетки неваскуляризированной сетчатки скорее всего выделяют до сих пор не идентифицированный ангиогенный фактор • Помимо повышенного содержания О2 во вдыхаемом воздухе, этиологическую роль могут играть сепсис, гипо- и гиперкапния, недостаточность витамина Е, яркий свет и др. Довольно часто РН возникает у детей, не подвергавшихся воздействию высоких концентраций О2.
Патоморфологические фазы • Сужение капилляров сетчатки и их облитерация • Образование новых капилляров с прорастанием в стекловидное тело, отёком и кровоизлияниями в сетчатку, её отслойкой • Развитие фиброзного процесса на месте новообразованных сосудов и кровоизлияний. На этой стадии процесс становится необратимым и клинически характеризуется образованием фиброзных плёнок и тяжей в стекловидном теле, развитием атрофических процессов в глазном яблоке, ведущих к слепоте. На этом этапе развития процесса применяют термин ретролентальная фиброплазия.
Классификация и клиническая картина острой РН.
• Локализация •• Зона I — задняя часть сетчатки, видимая в рамках 60°, центрированных на зрительный нерв •• Зона II — от края зоны I до переднего края назальной области сетчатки •• Зона III — остаточная серповидная зона передней сетчатки (височная область).
• Распространённость определяют по циферблату часов.
• Стадии аномальной сосудистой реакции •• Стадия 1 — формирование демаркационной линии между васкуляризированной и неваскуляризованной сетчаткой •• Стадия 2 — присутствие демаркационной линии в виде валика, образующего бороздку в стекловидном теле •• Стадия 3 — образование валика сочетается с экстраретинальной фиброваскулярной пролиферацией с проникновением сосудов в стекловидное тело •• Стадия 4 — проникновение новообразованных сосудов в стекловидное тело приводит к фиброзу, рубцеванию и субтотальной отслойке сетчатки •• Стадия 5 — полная отслойка сетчатки.
• Плюс при обозначении стадии (например, 3+) означает наличие дилатации и извитости сосудов позади образованного валика.
Специальные исследования. Офтальмоскопия показана всем новорождённым с массой тела при рождении менее 1 250 г, а также недоношенным, получающим О2; первый осмотр рекомендуют проводить в возрасте 4–6 нед, а затем каждые 2–3 нед, вплоть до созревания сетчатки.
Дифференциальная диагностика • Ретинобластома • Врождённая катаракта • Болезнь Норри • Семейная экссудативная витреоретинопатия • Токсокароз с поражением глаз • Болезнь Коутса • Ретиношизис.
ЛЕЧЕНИЕ
Режим. Лечение обычно проводят в отделении интенсивной терапии новорождённых; в более взрослом возрасте амбулаторно либо стационарно.
Тактика ведения • Периферическая мультицентрическая криопексия показана при пороговой стадии РН. Эффект криотерапии основан на разрушении клеток, высвобождающих ангиогенный фактор; результаты лечения очень хорошие. Примечание. Пороговую стадию РН определяют как стадию 3 распространённостью более пяти смежных или восьми разрозненных часов по циферблату, ассоциированную с расширением и извитостью новообразованных сосудов (3+). Это обратимая стадия РН, при которой дальнейшее развитие заболевания приведёт к необратимым последствиям • Рекомендуют снижение интенсивности света, попадающего на сетчатку (возникающий благоприятный эффект теоретически до конца не обоснован) • При возникновении отслойки сетчатки необходимо рассмотреть целесообразность витрэктомии, удаления хрусталика или операции склерального пломбирования • У младенцев, родившихся с очень низкой массой тела и получавших профилактическое лечение экстрактом сурфактанта лёгкого плода телёнка, значительно снижена частота возникновения РН.
Наблюдение • Повторные обследования необходимо производить каждые 2 нед до полной васкуляризации сетчатки или наступления регрессии РН; каждую неделю, если имеет место предпороговая стадия РН. Примечание. Характеристика предпороговой стадии: •• Зона I, любая стадия •• Зона II, стадия 2+ •• Зона II, стадия 3 • В последующем осмотр детей необходимо производить каждые 1–2 года при полной регрессии РН (без остаточных изменений сетчатки и стекловидного тела) и каждые 6–12 мес при наличии рубцов.
Осложнения • Отслойка сетчатки • Кровоизлияние в стекловидное тело • Закрытоугольная глаукома • Амблиопия • Косоглазие • Миопия.
Течение и прогноз • Спонтанная регрессия возникает по истечении нескольких недель или месяцев в 85% случаев на 1 и 2 стадиях. При стадии 3+ (пороговая стадия) спонтанный регресс наступает только в 50% случаев • В некоторых случаях РН прогрессирует. Затем возникает постепенный переход активной формы РН в ретролентальную фиброплазию • Криотерапия позволяет снизить риск осложнений на 45% • Отслойка сетчатки вследствие витреоретинального растяжения может произойти и в подростковом возрасте, поэтому показано длительное наблюдение.
Сопутствующая патология. Синдром респираторного дистресса новорождённых.
Профилактика • Беременным следует избегать факторов риска недонашивания или внутриутробной гипотрофии (курение, употребление алкоголя, наркотических веществ, плохое питание, развитие каких-либо заболеваний во время беременности) • Контроль оксигенации при уходе за недоношенными • Назначение витамина Е.
Сокращение. РН — ретинопатия недоношенных
МКБ-10 • H35.1 Преретинопатия
Примечания • Нормальная васкуляризация сетчатки плода начинается примерно с середины беременности и завершается на 36 нед в медиальных (назальных) отделах сетчатки и на 40 нед в латеральных (височных) • Криопексия — формирование хориоретинальных спаек при воздействии через склеру низкими температурами • Токсокароз — гельминтоз собак, кошек; известны единичные случаи заболевания у человека, вызываемые личинками Toxocara canis или T. mystax.

