Менингит у детей
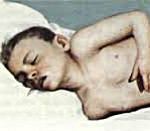
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
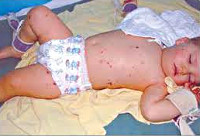
- Причины менингита у детей
- Патогенез менингита у детей
- Классификация
- Симптомы менингита у детей
- Диагностика менингита у детей
- Лечение менингита у детей
- Прогноз и профилактика менингита у детей
- Цены на лечение
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит – изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность – при менингококковой, дыхательная недостаточность – при пневмококковой, тяжелая диарея – при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
Наиболее типичным для менингита у детей является менингеальный синдром. Ребенок лежит на боку, с запрокинутой головой; руками, согнутыми в локтях и ногами, согнутыми в тазобедренных суставах («поза взведенного курка»). Отмечается повышенная чувствительность к различным раздражителям: гиперестезия, блефароспазм, гиперакузия. Характерным признаком служит ригидность затылочных мышц (невозможность прижать подбородок ребенка к грудной клетке из-за напряжения затылочных мышц). Вследствие повышенного внутричерепного давления у грудных детей отмечается напряжение и выбухание большого родничка, выраженная венозная сеть на голове и веках; при перкуссии черепа возникает звук «спелого арбуза». К характерным для менингита у детей оболочечным знакам относятся симптомы Кернига, Брудзинского, Лессажа, Мондонези, Бехтерева.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения – пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Менингит: как распознать и предотвратить
Менингит — это воспаление тканей, которые покрывают головной и спинной мозг, то есть мозговых оболочек. Но воспаление иногда поражает сам мозг. При ранней диагностике и надлежащем лечении ребенок с менингитом имеет хорошие шансы на выздоровление, хотя некоторые формы бактериального менингита развиваются быстро и имеют высокий риск осложнений.
Благодаря вакцинам, которые защищают от серьезных форм бактериального менингита, сегодня большинство зарегистрированных случаев менингита вызывают вирусы. Вирусная форма обычно не очень серьезная, за исключением младенцев в возрасте меньше трех месяцев и если менингит вызван рядом определенных вирусов, например простого герпеса.
Как только диагностируется менингит вирусного происхождения, то становится понятно, что необходимости в антибиотиках нет и восстановление после болезни должно быть полным.

Бактериальный менингит (его могут вызывать несколько типов бактерий) часто оказывается очень серьезным заболеванием. Он фиксируется редко в развитых странах (благодаря успеху вакцинации), но когда это происходит, дети в возрасте до двух лет подвергаются наибольшему риску.
Бактерии, которые часто вызывают менингит, можно обнаружить во рту и горле здоровых детей. Однако носительство не обязательно означает, что эти дети заболеют. Заражение происходит, если бактерии попадают в кровоток.
Медики по-прежнему не знают, почему некоторые дети более склонны к развитию менингита, а другие им не болеют никогда.
Просто четко известно, что определенные группы детей заболевают чаще.
К группам высокого риска относятся:
- младенцы, особенно в возрасте до двух месяцев (поскольку их иммунная система недостаточно развита, бактерии легко могут попасть в кровоток);
- дети с рецидивирующими инфекциями лор-органов (ухо, горло, нос);
- дети после недавно перенесенных серьезных травм головы;
- дети, у которых только что была операция на мозге.
При своевременной диагностике и лечении 7 из 10 детей, которые заболевают бактериальным менингитом, восстанавливаются без каких-либо осложнений. Однако имейте в виду, что менингит — это потенциально смертельное заболевание, поэтому помните, что примерно в 2 из 10 случаев он может привести к серьезным проблемам с нервной системой, глухоте, судорогам, параличу рук или ног или трудностям в обучении. Поскольку течение менингита стремительное, то он должен быть обнаружен на ранней стадии и пациент сразу же должен получить соответствующую массированную терапию определенными лекарствами.
Немедленно связывайтесь со своим педиатром, если у вашего ребенка наблюдается любой из следующих признаков:
- если вашему ребенку менее двух месяцев, то любая лихорадка, нетипичное снижение аппетита, вялость, сильный плач или раздражительность требуют обращения к врачу. В этом возрасте признаки менингита могут быть невыраженными и их трудно диагностировать. Лучше обратиться к врачу рано и ошибиться, чем позвонить слишком поздно;
- если вашему ребенку от двух месяцев до двух лет, то вам еще рано расслабляться, — в этом возрасте дети чаще всего болеют менингитом.
 Поэтому лихорадка, рвота, снижение аппетита, чрезмерная капризность и/или чрезмерная сонливость (эпизоды капризов и истерик могут быть экстремальными, а сон может быть таким глубоким, что ребенка сложно разбудить), судороги (хотя короткие генерализованные, так называемые тонико-клонические, судороги могут быть простыми фебрильными судорогами, а не менингитом), любая сыпь должны вас насторожить и закончиться обращением к врачу или вызовом «скорой»;
Поэтому лихорадка, рвота, снижение аппетита, чрезмерная капризность и/или чрезмерная сонливость (эпизоды капризов и истерик могут быть экстремальными, а сон может быть таким глубоким, что ребенка сложно разбудить), судороги (хотя короткие генерализованные, так называемые тонико-клонические, судороги могут быть простыми фебрильными судорогами, а не менингитом), любая сыпь должны вас насторожить и закончиться обращением к врачу или вызовом «скорой»; - если вашему ребенку от двух до пяти лет, то дополнительно к вышеуказанным симптомам малыш с менингитом может жаловаться на головную боль, боль в спине, проблемы с шеей (из-за ригидности мышц затылка ее очень сложно наклонить к груди). Ребенок также может жаловаться на то, что ему больно смотреть на яркий свет.
Лечение
Если после осмотра ребенка педиатр подозревает менингит, то он обязательно назначит анализ крови, чтобы проверить наличие или отсутствие в организме бактериальной инфекции. Для точной диагностики менингита понадобится сделать исследование спинномозговой жидкости, которую получают, выполнив люмбальную пункцию.
Эта простая процедура включает в себя введение специальной иглы в нижнюю часть спины, чтобы получить жидкость из оболочки, окружающей спинной мозг. Сейчас это делают безопасно и технично. Признаки инфекции в этой жидкости подтвердят или опровергнут предположение о том, что у вашего ребенка бактериальный менингит. Если диагноз подтвердится, то ребенка нужно будет госпитализировать для внутривенного введения антибиотиков и других лекарств и для тщательного наблюдения, чтобы вовремя предотвратить развитие осложнений.
В первые дни лечения ребенок часто не может ни есть, ни пить, поэтому внутривенное введение разных жидкостей обеспечит ему получение всех необходимых лекарств и питания. Для некоторых типов менингита внутривенные антибиотики могут потребоваться в течение периода от семи до двадцати одного дня — это будет зависеть от возраста ребенка и выявленных бактерий, ставших причиной развития менингита.
Профилактика
Родители должны знать, что некоторые виды бактериального менингита можно предотвратить путем вакцинации.
Спросите своего педиатра о следующих вакцинах:
Hib вакцина (Haemophilus influenzae типа b)
Эта вакцина уменьшит вероятность инфицирования детей бактериями Haemophilus influenzae типа b (Hib), которые были основной причиной развития бактериального менингита среди маленьких детей до того, как эта вакцина стала доступной. Вакцинацию младенцев проводят в два месяца, четыре месяца и шесть месяцев, а затем снова в возрасте от двенадцати до пятнадцати месяцев. (Учтите, что в состав некоторых комбинированных вакцин уже может входить Hib, тогда схема несколько меняется и последняя инъекция может опускаться.)
Эта вакцина эффективна для предотвращения многих серьезных инфекций, вызванных пневмококковыми бактериями, включая менингит, а также бактериемию (инфекцию кровотока) и пневмонию.  Вакцинацию рекомендуется начинать с двухмесячного возраста, с дополнительными дозами в четыре и шесть месяцев, а также в возрасте от двенадцати до пятнадцати месяцев. Некоторые дети, у которых имеется повышенная восприимчивость к серьезным инфекциям (в число лиц с высоким риском включают детей с аномально функционирующей иммунной системой, серповидно-клеточной анемией, некоторыми проблемами с почками и другими хроническими состояниями), могут получить дополнительную пневмококковую вакцинацию в возрасте от двух до пяти лет.
Вакцинацию рекомендуется начинать с двухмесячного возраста, с дополнительными дозами в четыре и шесть месяцев, а также в возрасте от двенадцати до пятнадцати месяцев. Некоторые дети, у которых имеется повышенная восприимчивость к серьезным инфекциям (в число лиц с высоким риском включают детей с аномально функционирующей иммунной системой, серповидно-клеточной анемией, некоторыми проблемами с почками и другими хроническими состояниями), могут получить дополнительную пневмококковую вакцинацию в возрасте от двух до пяти лет.
Существует два вида менингококковых вакцин, но предпочтительнее для детей менингококковая конъюгированная вакцина (MCV4). Данная вакцина может предотвратить четыре типа менингококковой инфекции.
опубликовано 06/11/2017 13:59
обновлено 08/11/2017
— Инфекционные болезни
Детский менингит
Менингит у детей – острое инфекционное заболевание, при котором развивается воспаление оболочек головного и спинного мозга. Детский менингит протекает тяжело. При несвоевременно начатой или неадекватной антимикробной терапии у детей с менингитом развиваются тяжёлые осложнения. В Юсуповской больнице созданы все условия для лечения менингита:
- палаты оснащены притяжно-вытяжной вентиляцией и кондиционерами;
- пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием;
- обследование пациентов проводят с помощью аппаратов ведущих мировых производителей и современных методов лабораторной диагностики;
- врачи используют антибактериальные и противовирусные препараты последнего поколения, которые обладают высокой эффективностью и оказывают минимальное побочное действие.
Тяжёлые случаи менингита обсуждают на заседании экспертного совета с участием кандидатов и докторов медицинских наук. Ведущие специалисты в области лечения инфекционных заболеваний центральной нервной системы принимают коллегиальное решение в отношении тактики ведения больных тяжёлым менингитом. Клиника принимает пациентов возраста 18+.

Причины менингита у детей
Детские менингиты могут быть первичными (развиваться без предшествующих признаков патологического процесса, вызванного соответствующим возбудителем) или вторичными, когда поражению оболочек мозга предшествуют другие проявления инфекции (эпидемического паротита, кори, лептоспироза).
Возбудителями менингита могут быть следующие микроорганизмы:
- бактерии (пневмококк, менингококк, гемофильная и туберкулёзная палочки, спирохеты);
- вирусы (энтеровирусы группы Коксаки-ЕСНО, вирус эпидемического паротита и кори);
- хламидии;
- микоплазмы;
- простейшие;
- грибы.
Менингитом чаще заболевают дети, которые относятся к группам риска:
- недоношенные;
- родившиеся с внутриутробной гипоксией плода или в результате тяжёлых родов;
- с врождённым или приобретенным иммунодефицитом;
- перенесшие черепно-мозговую, спинальную, позвоночную травму, нейрохирургические операции и хирургические вмешательства на органах брюшной полости.
Чаще заболевают менингитом дети в возрасте до 5 лет. Повышается риск заболеть менингитом у детей, которые посещают дошкольные учреждения и школьников. Чаще заболевают малыши, которые не соблюдают правил личной гигиены, заглатывают загрязнённую воду, купаясь в водоёмах, употребляют продукты питания, загрязнённые экскрементами экскретами грызунов. Переносят возбудителей менингита иксодовые клещи.
Высок риск развития менингита у детей, которые не прошли вакцинацию против паротита, кори и краснухи, пропустили прививку вакциной против гемофильной палочки, менингококка, противопневмококковой коньюгатной вакциной. При поездках в места, опасные в отношении менингита, обязательно проводят вакцинацию детей не позже, чем за 2 недели до выезда ребёнка.
Источником возбудителей детского менингита являются больные люди или бактерионосители. Инфекционные агенты могут передаваться воздушно-капельным (с пылью и частичками слюны), контактным (через грязные руки), водным, трансмиссивным (при укусе насекомых) и фекально-оральным механизмом. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей и органов пищеварения. Возбудители менингита распространяются по организму следующими путями:
- гематогенным (по кровеносным сосудам);
- лимфогенным (током лимфы);
- гейрогенным (со спинномозговой жидкостью).
Менингиты у детей сопровождаются следующими патологическими изменениями:
- усиленной выработкой спинномозговой жидкости;
- повышением внутричерепного давления и проницаемости гематоэнцефалического барьера;
- токсическим поражением вещества головного мозга;
- нарушением мозгового кровообращения, особенно микроциркуляции;
- расстройством ликвородинамики;
- гипоксией (недостаточным поступлением кислорода) мозга.
В конечном итоге развивается набухание мозговой ткани. Этому способствует распространение воспалительного процесса на желудочки и вещество мозга, что свойственно гнойным менингитам. При вирусных менингитах отёк головного мозга менее выражен, но мозговое вещество также вовлекается в патологический процесс. При распространении воспалительного процесса на мозг появляется очаговая неврологическая симптоматика.
Отёк и набухание головного мозга приводит к его смещению со сдавлением ствола мозга миндалинами мозжечка. При этом у детей нарушается функция жизненно важных органов, прежде всего дыхания, что может привести к летальному исходу. После перенесенного вирусного у менингита у большинства детей не развиваются осложнения. Дети, переболевшие бактериальным менингитом, могут отставать в умственном развитии, у них иногда развивается нарушение зрения и слуха до полной глухоты.
Симптомы менингита у детей
Клиническая картина менингита у детей зависит от вида возбудителя. Во всех случаях детского менингита преобладают общие симптомы, которые объединены понятием «менингеальный» синдром. Менингиты у детей чаще начинаются остро, нежели постепенно. Обычно симптомам менингита предшествуют общие признаки инфекционного заболевания: лихорадка, слабость, боли в суставах и мышцах. При менингококковой инфекции у детей появляются геморрагические высыпания, пневмококковой – признаки ринита, пневмонии, отита, при эпидемическом паротите –поражение слюнных желез, при энтеровирусной инфекции – диспепсические расстройства и катаральные явления.
Менингеальному синдрому присущи следующие симптомы:
- ригидность или скованность мышц шеи вследствие патологического повышения их тонуса;
- симптом Кернига – пациенту не удаётся полностью выпрямить ранее согнутую ногу под прямым углом в коленном и тазобедренном суставах;
- симптом Брудзинского: верхний – при наклонении головы к подбородку пациентом, который лежит на спине, автоматически сгибаются нижние конечности, нижний – если согнуть пациенту одну ногу в коленном суставе, вторая конечность сгибается автоматически;
- гиперестезия – повышенная чувствительность к болевым, слуховым, обонятельным и тактильным раздражителям, непереносимость яркого света;
- локальные полные или частичные параличи.
У детей развиваются следующие признаки менингита:
- симптом Лесажа – когда малыша берут за подмышки, он прижимает к животику ножки, которые невозможно распрямить (характерен для детей до года);
- симптом «треножника» – ребёнок, сидя на ровной поверхности с вытянутыми ногами вперед, сгибает ножки или откидывается назад;
- выпирание родничка;
- симптом Филатова – при быстром или резком наклоне головы у малыша расширяются зрачки.
У детей до трёх лет чрезвычайно редко присутствуют все признаки менингеального синдрома. Симптомы менингита у детей 7-8 лет не отличаются от признаков заболевания у взрослых. Температура при менингите у детей повышается до 41-42 о . Детишек беспокоит сильная головная боль, которая распространяется по всей голове. Они плачут, иногда отмечается «мозговой» крик.
С первых дней заболевания на теле у ребёнка возникают мелкие темно-вишневые точечные высыпания. При наличии тяжёлой менингококковой инфекции элементы геморрагической сыпи сливаются, могут появиться большие пятна или синяки. У ребёнка нарушается сознание, развиваются судороги и эпилептические припадки. Малышей беспокоит тошнота, непрерывная рвота, не связанная с приёмом пищи, которая не приносит облегчения.
Диагностика менингита у детей
Решающим для подтверждения диагноза менингита у детей является исследование цереброспинальной жидкости. Её получают путём люмбальной пункции. По показаниям детям проводят дополнительные исследования:
- рентгенографию черепа и придаточных пазух носа;
- осмотр глазного дна;
- электроэнцефалографию;
- эхо-энцефалографию;
- компьютерную и ядерно-магниторезонансную томографию.
При спинномозговой пункции определяют давление цереброспинальной жидкости, визуальные характеристики ликвора (цвет, прозрачность), проводят ликвородинамические пробы Стуккея и Квеккенштедта. В осадке жидкости определяют количество и состав клеток, наличие микроорганизмов. Проводят биохимические (содержание глюкозы, белка, хлоридов, осадочные пробы) и микробиологические исследования.
При менингококковом менингите у детей спинномозговая жидкость мутная, желтоватого или молочно-белого цвета. В одном миллилитре ликвора содержится несколько тысяч нейтрофилов. В их цитоплазме часто видны характерные бобовидные диплококки. При посеве выделяют культуру возбудителя. В спинномозговой жидкости определяется повышенное количество белка и пониженный уровень глюкозы. При помощи иммунологических методов в цереброспинальной жидкости обнаруживают антиген возбудителя, а используя полимеразную цепную реакцию – его ДНК. В крови определяются признаки выраженного воспалительного процесса.
При пневмококковом менингите у детей менингеальный синдром выявляется несколько позже, чем при менингококковой инфекции. Даже при условии ранней госпитализации ребёнка заболевание быстро прогрессирует. Рано появляются расстройства сознания, судороги, нередко парезы черепных нервов или частичный паралич половины тела. Спинномозговая жидкость гнойная. В ней под микроскопом видны расположенные внеклеточно ланцетовидной формы диплококки.
Менингит, вызываемый гемофильной палочкой, чаще наблюдается у детей до одного года. Заболевание может начинаться как остро, так и постепенно. Менингеальные симптомы появляются на 2 – 5 день болезни. У детей до одного года наиболее серьёзными признаками менингита считаются срыгивание или рвота, выбухание и прекращение пульсации родничка, немотивированный пронзительный крик.
Вирусным менингитам предшествует клиническая картина, свойственная соответствующей инфекции. Симптомы менингита появляются позже. При вирусных менингитах температура тела повышается до умеренных цифр, менингеальные симптомы появляются на 2-3 или 5-7 седьмой дни с момента начала заболевания. Детишек беспокоит интенсивная головная боль, которая проходит после диагностической люмбальной пункции и эвакуации небольшого количества цереброспинальной жидкости.
Лечение менингита у детей
Как лечить менингит у детей? Лечение детского менингита проводится в условиях специализированного стационара. При менингите средней тяжести или ассоциированном с менингококковой инфекцией детям назначают пенициллин. Если у пациента наблюдаются признаки инфекционно-токсического шока, стартовым антибиотиком является хлорамфеникол. При тяжёлых формах менингита на первом этапе антибактериальной терапии (до идентификации возбудителя) препаратом выбора является цефтриаксон. Детям до одного года назначают ампициллин в сочетании с цефалоспоринами III поколения или аминогликозидами (амикацином, нетилмицином).
Детям в клиниках-партнёрах обеспечивают диетическое полноценное, высококалорийное, механически и химически щадящее питание. Через 24–48 часа от начала антибактериальной терапии при тяжёлых формах заболевания проводят контрольную люмбальную пункцию для контроля эффективности начатой терапии.
При обнаружении возбудителя менингита стартовые антибиотики заменяют другими, в соответствии с чувствительностью возбудителя. Если отмечается выраженная положительная динамика (снижение интоксикационного синдрома, нормализация температуры тела, исчезновение менингеальных симптомов, значительное снижение количества клеток в ликворе, улучшение показателей общего анализа крови) продолжают стартовую терапию. Препаратами резерва при отсутствии положительной динамики в результате стартовой терапии в течение 48–72 часов является меропенем, цефепим, ванкомицин 60. Все антибактериальные препараты назначают в возрастных дозировках.
Контрольную спинномозговую пункцию проводят после стойкой нормализации температуры, нормализации общего анализа крови, исчезновения клинических признаков менингеального синдрома. Детям с менингитом при наличии следующих показаний назначают дексаметазон:
- возраст ребёнка от 1 до 2 месяцев (не назначают кортикостероиды новорожденным);
- выявлены грамотрицательные бациллы в мазке ликвора;
- высокое внутричерепное давление;
- отёк головного мозга.
Дексаметазон детям назначают в дозе 0,15 мг/кг каждые 6 часов в течение 2–4 дней. Препарат вводится за 15–20 мин до инъекции первой дозы антибиотика или через 1 час после неё. Детям осторожно проводят инфузионную терапию. В качестве стартовых растворов при гнойных менингитах используют 5-10% раствор глюкозы (с раствором хлорида калия) и физиологический раствор натрия хлорида в соотношении 1:1. При снижении артериального давления, уменьшении диуреза применяют препараты гидроэтилкрохмала ІІІ поколения. После стабилизации артериального давления и возобновлении диуреза инфузионную терапию проводят глюкозо-солевыми растворами.
Противосудорожную терапию в остром периоде менингита осуществляют внутривенным или внутримышечным введением возрастных доз реланиума, оксибутирата натрия, натрия тиопентала. В последующем переходят на применение фенобарбитала в течение 3–6 месяцев. При наличии первых признаков менингита обращайтесь в специализированные клиники, где вам своевременно окажут квалифицированную медицинскую помощь.
Менингит: дети – в особой группе риска!
Менингококковая инфекция (МИ) — острое инфекционное заболевание, которое вызывают менингококки (Neisseria meningitidis): бактерии, которые активно размножаются на слизистых оболочках дыхательных путей. Люди, у которых нет иммунитета к менингококку, могут легко заражаться им. Болезнь чаще всего быстро развивается, тяжело протекает и может привести к тяжелым осложнениям вплоть до смерти. 1 2
Входные ворота для возбудителя — слизистые оболочки носа, ротоглотки, куда он попадает воздушно-капельным путем. На богатых белком и кровеносными сосудами слизистых оболочках менингококк быстро размножается. В случае если у человека имеется иммунитет, то возбудитель быстро гибнет или остается обитать на слизистой, не вызывая проявлений болезни. Это называется бактерионосительством: при нем возбудителя инфекции можно обнаружить с помощью анализов, но признаков болезни у человека нет. Если же иммунитета нет, риск развития инфекции повышается. От момента заражения до появления первых признаков инфекции может пройти от 2 до 10 дней, но чаще всего 2—3 дня. 1
В мире выделяют 13 разновидностей менингококков — серогрупп, из которых 6 наиболее распространенных: A, B, C, W, Y, X. Такое разнообразие требует максимально возможной защиты от заражения разными подвидами менингококков. 1,2,5
Клинические формы менингококковой инфекции. Симптомы и признаки
В России принято выделять локализованные, генерализованные и редкие формы МИ. 1,3
Для всех форм МИ типичен общеинфекционный синдром, то есть признаки, встречающиеся при многих других инфекциях: повышение температуры в течение 3—5 дней, озноб, симптомы интоксикации (слабость, отсутствие аппетита, вялость, сонливость, нарушения сна, нервозность и раздражительность). Из-за этого менингококковую инфекцию легко спутать с гриппом или ОРВИ. Некоторые формы менингококковой инфекции протекают с другими признаками, которые типичны для нее и могут помочь при предварительной диагностике – ригидность мышц, темно-красная геморрагическая сыпь.
Локализованные формы МИ, развивающиеся в одной системе или органе
Генерализованные формы, поражающие весь организм
2. Менингококцемия или менингококковый сепсис часто поражает детей до года. Эта форма менингококковой инфекции у детей протекает с двумя группами симптомов.
- Общие признаки инфекции развиваются очень быстро с резкого подъема температуры до высоких — 38—40° С — цифр, сильного озноба, вялости, сонливости или бессонницы, капризности, раздражительности. Ребенок постарше жалуется на болезненность мышц, суставов, боли в животе, в конечностях. Аппетит отсутствует, ребенок слабеет. Температура может не снижаться, даже если используются жаропонижающие препараты. Неблагоприятным признаком может быть подъем температуры и быстрое ее снижение до нормальных и даже пониженных цифр: в большинстве случаев это говорит о развитии угрожающего жизни состояния, которое называется септический шок.
- Появление разной сыпи: геморрагическая — похожие на мелкие кровоизлияния пятна или точки. Они могут быть бордовыми, красными, иметь фиолетовый оттенок; розеолоподобная — пятна розового или красного цвета. Если на них нажать, то они исчезают; пятнисто-папулезная — небольшие, чуть выступающие над кожей узелки на фоне красных или алых пятен. Чаще всего сыпь появляется на ягодицах, бедрах и голенях, веках, хотя может появиться в других местах. Также мелкие кровоизлияния могут образоваться на глазах, на слизистых (например, при кровоизлиянии на слизистой носа могут отмечаться носовые кровотечения), в полости суставов.
При неадекватном или несвоевременном лечении смерть наступает в течение 6-48 часов. 1,3
3.Менингококковый менингит — менингококковая инфекция у детей, симптомы которой разделены на две группы признаков:
- Общие признаки заражения инфекционной болезнью похожи на таковые при менингококцемии. Могут отмечаться нарушения частоты и глубины пульса, скачки артериального давления.
- Менингеальный синдром — это признаки болезни, которые появляются из-за поражения мозговых оболочек и вещества мозга токсинами менингококка. Эти признаки (симптомы) бывают общемозговыми — они показывают, что в головном мозге повышено давление, он отекает; и менингеальными —признаками того, что ядовитые вещества менингококка проникли в мозговые оболочки.
К общемозговым симптомам относятся:
- сильная головная боль, дети старшего возраста говорят что «голову распирает»;
- повышенная чувствительность к раздражителям органов чувств: запахам, прикосновению, звукам, свету;
- неоднократная рвота, обильная, не связанная с едой, может особенно часто возникать ночью или утром;
- нарушения сознания;
- повышенная нервная возбудимость или наоборот заторможенность вплоть до неподвижности, комы;
- у 30—40% детей в самом начале заболевания могут быть судороги. В некоторых случаях они связаны с высокой температурой, но могут также говорить о нарастании отека мозга на фоне повышенной выработки спинномозговой жидкости.
У маленьких детей становится беспокойным поведение, появляется дрожание конечностей и подбородка, беспокойство и плач при попытке притронуться, изменить положение тела. Ребенок лежит с запрокинутой назад головой, часто срыгивает. Часто при менингите появляются необычные монотонные, на одной ноте резкие вскрикивания, мяукающий плач. Их называют «мозговой крик». Большой родничок выбухает, становится напряженным, в редких случаях — западает. 1,3
Менингеальные симптомы, возникающие из-за раздражения оболочек мозга, проверяют специалисты при подозрении на менингит.
- Ребенок не может самостоятельно прижать подбородок к груди или попытке взрослого прижать голову ребенка к груди руками. Такой симптом называют ригидность затылочных мышц.
- Менингеальная поза — характерная поза из-за повышения тонуса длинных мышц спины. Мышцы словно застывают, твердеют. Если ребенка положить на бок, то голова у него запрокидывается назад, туловище выгибается вперед, ноги приведены к животу. Из-за схожести позы данный симптом называют «поза ружейного курка» или «легавой собаки».
- Если ногу больного согнуть в бедре буквой «Г», то при попытке разогнуть колено врачу не удается это сделать. В медицине этот признак называют симптом Кернига.
- Средний или лобковый симптом Брудзинского: надавливание на лобок приводит к тому, что ребенок сгибает ножки и пытается прижать их к животу.
- Нижний симптом Брудзинского: врач пробует разогнуть одну ногу ребенка, согнутую буквой «Г» и одновременно с этим ребенок непроизвольно, «автоматически» сгибает вторую ногу тоже буквой «Г». 1,3
Эти симптомы должен определять врач: они не всегда присутствуют или четко выражены. Но знать о существовании таких признаков важно, и если родители замечают необычность позы ребенка или жесткость мышц, нужно незамедлительно обратиться за медицинской помощью. 1
4. Менингококковый менингоэнцефалит
Симптоматика включает общеинфекционный, менингеальный синдромы, протекающие сходно с таковыми при менингите, и признаки стойкой очаговой неврологической симптоматики (ОНС).
Под ОНС подразумеваются стойкие нарушения со стороны черепных нервов и связанных с этим симптоматикой, которая зависит от степени поражения той или иной пары нервов. Возможны судороги, парезы, нарушения зрения, глотания, тремор нижней челюсти и другие неврологические симптомы. 1,3
5. Смешанная форма — у заболевшего есть симптомы перечисленных выше форм болезни. При ней в крови больного ребенка обнаруживается большое количество менингококков и ядовитых веществ, которые они вырабатывают.
6. Редкие формы чаще всего могут быть диагностированы по лабораторным анализам и эпидемиологическим данным. К ним относятся менингококковая пневмония, эндокардит, артрит, иридоциклит. 1
Лечение при установлении диагноза менингококковой инфекции
Диагностика этой опасной инфекции прерогатива исключительно врача. При наличии сходных с описанными симптомов, лучше вызвать скорую помощь, чтобы не потерять время и вовремя приступить к диагностике и лечению.
Лечение детей с МИ зависит от формы заболевания, тяжести процесса, наличия у ребенка сопутствующих заболеваний, аллергии. В большинстве случаев детей госпитализируют в отделения интенсивной терапии, за исключением случаев носительства и менингококкового назофарингита. Назначают:
- Реанимационные и другие экстренные мероприятия;
- Антибиотики, активные в отношении менингококка;
- Посиндромную терапию: для снижения температуры, противосудорожные, снимающие последствия воздействия токсинов (дезинтоксикационные) и другие препараты. 1,3
Чем опасна МИ и как их предотвратить
Менингококковая инфекция опасна и может унести жизнь человека в течение суток.
Уровень летальности от отдельных форм менингококковой инфекции в РФ может достигать 20%, то есть, умирает каждый пятый заболевший. 4,7
Среди выживших до 20% людей получат осложнения: глухота, нарушения мозговой деятельности, когнитивные нарушения, некрозы тканей с ампутацией конечности.
МИ активна в отношении детей (особенно младенцев от 3 до 12 месяцев) и подростков 13-17 лет. Среди детей и подростков высока доля носительства менингококков в носоглотке — от 5% до 15%, т. е. в этой среде менингококки всегда есть и в любой момент может запуститься инфекционный процесс с эпидемическим распространением. 4
Выход в индивидуальном и глобальном масштабе — вакцинация против МКИ, которая включена в Национальный календарь прививок по эпидемическим показаниям. Она осуществляется зарегистрированными в России вакцинами. Оптимальнее использовать те вакцины, в которых количество серогрупп (подвидов менингококка) максимально: это позволит повысить эффективность вакцинации. 6
Если вспышки инфекции нет, то прививают лиц, у которых высок риск заражения и тех, кто контактировал с больными менингококковой инфекцией. В эти группы входят:
- Призывники.
- Отправляющиеся в поездку в районы, где менингококковая инфекция встречается часто (эндемичные районы). Это могут быть туристы, спортсмены, паломники, лица, выезжающие на работу или на временное пребывание, военнослужащие, научные работники.
- Медики, работающие в стационарах, отделениях и другие лечебно-профилактических учреждениях, где оказывают помощь при инфекционных заболеваниях.
- Медицинские и научные работники, сотрудники лабораторий, где проводятся работы с живой культурой менингококка.
- Персонал учреждений стационарного социального обслуживания (дома престарелых, ПНИ, интернаты, дома ребенка и детские дома).
- Воспитанники и жильцы учреждений стационарного социального обслуживания.
- Живущие в общежитиях.
- Участники массовых международных спортивных соревнований, культурно-массовых мероприятий.
- Дети в возрасте до 5 лет включительно (связано в повышенной заболеваемостью детей этой возрастной категории).
- Подростки в возрасте 13-17 лет включительно, что связано с повышенным уровнем носительства менингококка в данной возрастной группе.
- Лица в возрасте 60 лет и старше.
- Имеющие заболевания, при которых развивается первичное или вторичное иммунодефицитное состояние, включая лиц с ВИЧ-инфекцией.
- Дети и взрослые, перенесшие операцию кохлеарной имплантации.
- Лица с ликвореей — подтеканием спинногомозговой жидкости (из носа, ушей и т. д.) 6
Если же повышается риск вспышки менингококковой инфекции, ухудшается эпидемиологическая обстановка, то в соответствии с новыми санитарными правилами по профилактике менингококковой инфекции (СП 3.1.3542-18) организовывается вакцинация для:
- детей в возрасте до 8 лет включительно;
- студентов и учащихся учреждений профессионального и высшего образования. Прежде всего, вакцинации подлежат коллективы, где имеются учащиеся и студенты из других стран и регионов РФ. 6
При дальнейшем нарастании заболеваемости МКИ организуется дополнительная плановая вакцинация:
- учащихся общеобразовательных организаций с 3 по 11 классы включительно;
- взрослых, обратившихся за медпомощью. 6
При желании, прививку можно сделать и здоровым детям и взрослым, ведь менингококковая инфекция, хоть и редка, но очень опасна.
Зарегистрированные в РФ вакцины против менингококковой инфекции эффективны и безопасны. Всю необходимую информацию об используемой вакцине и проведении вакцинации можно узнать у вашего лечащего врача. 4
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным менингококковой инфекцией / ФГБУ НИИДИ ФМБА России / 2015. Доступно на 22. 08. 2018 из электронной версии http://niidi.ru/dotAsset/e3e1899f-a522-4aa4-acd2-f28dedca3bc0.pdf
- Министерство здравоохранения Российской Федерации. Союз педиатров России/ Федеральные клинические рекомендации по иммунопрофилактике менингококковой инфекции у детей / 2015 г. Доступно на 22. 08. 2018 из электронной версии http://www.pediatr-russia.ru/sites/default/files/file/kr_imi.pdf
- Баранов А. А. / Детские болезни: Учебник А. А. Баранов, Л.К Баженов /ГЭОТАР-МЕД. —2002. — с. 880
- Менингококковые вакцины: полисахаридные и полисахаридные конъюгированные вакцины. Документ по позиции ВОЗ. Доступно на 22. 08. 2018 из электронной версии http://www.who.int/immunization/pp_meningococcal_ru.pdf?ua=1
- Королева И.С., Королева М.А., Миронов К.О. / Эпидемиологические особенности генерализованной формы менингококковой инфекции, обусловленной N. meningitidis серогруппы W, в мире и в Российской Федерации / / Ж.: Эпидемиология и инфекционные болезни. Актуальные вопросы — №3 —2018, . Доступно на 03. 04. 2019 из электронной версии https://cyberleninka.ru/article/n/generalizovannaya-forma-meningokokkovoy-infektsii-vyzvannaya-n-meningitidis-serogruppy-w-na-territorii-g-moskvy-v-2011-2016-gg
- Постановление Главного государственного санитарного врача РФ от 20.12.2018 N 52 “Об утверждении санитарно-эпидемиологических правил СП 3.1.3542-18 “Профилактика менингококковой инфекции” (вместе с “СП 3.1.3542-18. Санитарно-эпидемиологические правила. “. Доступно на 15.04.2019 из электронной версии http://pravo.gov.ru/proxy/ips/?docbody=&nd=102529190&intelsearch=%CF%EE%F1%F2%E0%ED%EE%E2%EB%E5%ED%E8%E5+%C3%EB%E0%E2%ED%EE%E3%EE+%E3%EE%F1%F3%E4%E0%F0%F1%F2%E2%E5%ED%ED%EE%E3%EE+%F1%E0%ED%E8%F2%E0%F0%ED%EE%E3%EE+%E2%F0%E0%F7%E0+%D0%D4+%EE%F2+20.12.2018+N+52+%22%CE%E1+%F3%F2%E2%E5%F0%E6%E4%E5%ED%E8%E8+%F1%E0%ED%E8%F2%E0%F0%ED%EE-%FD%EF%E8%E4%E5%EC%E8%EE%EB%EE%E3%E8%F7%E5%F1%EA%E8%F5+%EF%F0%E0%E2%E8%EB+%D1%CF+3.1.3542-18
- Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека Информационно-аналитический обзор «Менингококковая инфекция и гнойные бактериальные менингиты в Российской Федерации, 2017 год»
Считаешь материал полезным? Поделись с друзьями!
Как распознать менингит: симптомы у детей
Менингит — это опасное инфекционное заболевание, которое поражает спинной и головной мозг. Эта болезнь может повлечь за собой тяжелые последствия или смерть.
Переохлаждение не может быть причиной менингита: возбудителями инфекции являются вирусы или бактерии, воздушно-капельным путем передающиеся от носителя к другому человеку. Но надевать шапку зимой все-таки нужно: переохлаждение снижает иммунитет и может запустить механизм заболевания.
Болезнь распространена среди детей до пяти лет: около 80% заболевших находятся в этой возрастной группе. С возрастом (от 5 до 14 лет), когда иммунная система ребенка становится крепкой, менингококковая инфекция у детей диагностируется в 10 случаях из 100 000.
После заражения в оболочках спинного или головного мозга начинается воспаление. Возбудители болезни — менингококки — вырабатывают эндотоксины, которые нарушают циркуляцию крови, повышая ее свертываемость и вызывая отек мозга. Менингит может убить ребенка в течение суток. Но может протекать в острой или хронической форме от нескольких дней до нескольких недель.
Для ребенка наиболее опасным в разные периоды его жизни являются:
- от 1 до 3 месяцев — стрептококки В, кишечная палочка, моноцитогенес;
- от 3 месяцев до 18 лет — менингококк, пневмострептококк, гемолитическая инфекция;
- в любое время опасными возбудителями остаются риккетсии, спирохеты, токсоплазмы.

Причины болезни у новорожденных
У этих детей иммунная система только начинает формироваться. Поэтому вирусы легко обходят защиту. Гипотрофия, переохлаждение или перегревание способствуют инфицированию. Причинами болезни могут быть:
- неблагоприятное развитие беременности;
- гипоксия;
- инфекционные заболевания матери;
- следствие отита или тонзиллита.
Виды заболевания
- вирусный менингит. Возникает как осложнение после гриппа, кори или краснухи;
- бактериальный менингит. Возбудители — стафилококки, менингококки, сальмонеллы;
- грибковый менингит встречается редко. Причина инфекции —грибки кандида. Возникает при ослабленном иммунитете или болезнях эндокринной системы;
- паразитарный менингит вызывают амебы или токсоплазма.
Как распознать менингит: симптомы у детей до 1 года
Симптомы менингита у детей проявляются в течение недели после заражения:
- выпячивание мягких тканей (перепонок) между костями черепа, в тех местах, где еще не произошло полного окостенения;
- когда берем ребенка на руки, он подтягивает ноги к животу и запрокидывает голову;
- затрудненный наклон головы (либо вовсе невозможно наклонить голову);
- когда наклоняем голову к грудной клетке, ребенок сгибает ноги;
- когда нажимаем на щеку под скулой, то плечи поднимаются вверх;
- при поднимании одной ноги вторая поднимается точно так же;
- когда нажимаем на область лобка, ноги сгибаются;
- понос;
- рвота;
- озноб;
- при прикосновении ощущается боль;
- высокая температура;
- бред;
- судороги;
- высыпания на слизистых оболочках;
- потеря сознания.
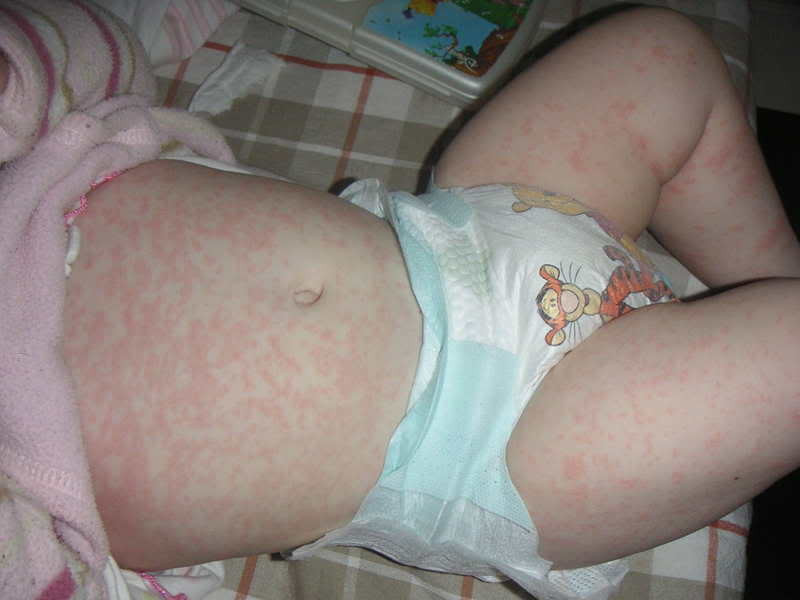
Сыпь при менингите у детей, фото
Как распознать менингит у ребенка после 1 года
Распознается болезнь по таким симптомам:
- высокая температура;
- рвота;
- запрокидывание головы;
- выгибание спины;
- свето- и звукобоязнь;
- посинение губ;
- бледность кожи;
- учащенный пульс;
- головная боль, которая усиливается, если надавить на центр лба или верхнюю губу;
- понос;
- боль или вздутие живота;
- белесые пятна на коже.
Симптомы менингита у подростков
В этом возрасте иммунитет уже достаточно крепкий, поэтому признаки менингита у детей выражаются не так явно. Могут проявляться перечисленные признаки. Но есть специфические. Задняя стенка глотки становится синюшно-багровой и зернистой. В голосе ощущается хрип. Болезнь сопровождается слабостью, сильными головными болями, высокой температурой и головокружением.
Симптоматика не всегда ярко выражена, менингит может напоминать по картине другое заболевание. Если у ребенка появился один или несколько перечисленных признаков, нужно срочно вызвать врача.
Лечение
Чтобы поставить диагноз, нужно провести несколько процедур. Они включают в себя пункцию, посевы крови и слизи, нейросонографию, ЭКГ и рентген черепа.
Если врач определит менингит, то ребенка госпитализируют. В течение 2 недель ему вводят антибиотики, глобулин и средства для повышения иммунитета. Если болезнь протекает в тяжелой форме, назначается УФ-облучение крови, глюкозно-солевые растворы, фуросемид, противосудорожные и ноотропические препараты.

Профилактика
После болезни возможны осложнения — потеря слуха, нарушения умственного и физического развития, астения или гипертония.
Для профилактики менингита нужно до конца излечивать все инфекционные заболевания (грипп, корь, ветрянку и другие болезни). Соблюдать правила гигиены. Основная профилактическая мера — вакцинация против менингококка. Прививка от менингита детям назначается в возрасте от 9 месяцев до 2 лет. После введения вакцины иммунитет вырабатывается в течение 2 недель и сохраняется 3-4 года.
Необходимо вакцинироваться против гемофильной палочки, процедура проходит одновременно с прививкой АКДС.
От пневмококкового менингита необходимо прививать детей, подверженных заболеваниям дыхательных органов. Прививки показаны детям от 2 месяцев до 5 лет.
После контакта с инфицированным рекомендуется антибактериальная терапия. Длительность процедуры — 10 дней, в нее входят ежедневные анализы крови.
Симптомы менингита, которые должен знать каждый родитель
Услышав от врача слово «менингит» при постановке диагноза ребенку, любой родитель придет в ужас. Крайне плохо разбираясь в симптомах и этимологии заболевания, все наслышаны про ужасные последствия. Болезнь коварная, иногда принимает молниеносную форму. Поэтому всем родителям нужно знать врага как можно лучше, чтобы не просто дать возможность ребенку отлежаться дома при общем недомогании, а звонить в скорую и оказывать экстренную помощь.
Что же такое менингит?
Менингит — воспаление оболочек головного мозга, развивающееся в результате бактериальной, вирусной или грибковой инфекции.
Причиной развития бактериального менингита может стать любой гнойный очаг в организме. Этот вид имеет особое значение, так как является самым опасным видом заболевания.
Симптомы проявляются неожиданно, и болезнь развивается молниеносно. Тот случай, когда счет идет на минуты.
При вирусном менингите возбудителем может стать любая из распространенных инфекций – ветрянка, корь, краснуха, свинка, грипп. Соответственно, им можно заразиться от другого человека. Что делает его еще опаснее, так как у родителей нет возможности отслеживать и проверять всех людей, вступающих в контакт с их ребенком. Получается, что от болезни никто не застрахован.
Грибковой формой менингита чаще всего болеют люди с ослабленным иммунитетом. В группе риска находятся носители ВИЧ-инфекции и люди с онкологическими заболеваниями, проходящие химиотерапию. Такая форма не передается воздушно-капельным путем.
Симптомы
- Внезапное повышение температуры. Лихорадка начинается внезапно, ребенок жалуется на озноб. Высокая температура тела, которую очень трудно сбить при помощи жаропонижающих средств, и при этом холодные руки и ноги.
- Невыносимая «колющая» головная боль. У младенцев одним из симптомов может быть набухание родничка.
- Ухудшение зрения, нарушение подвижности глазных яблок и, как следствие, двоение в глазах. Также у больного нет возможности сфокусировать взгляд на предмете.
- Боль в желудке, тошнота, рвота, потеря аппетита. Обычно характерна рвота «фонтаном», которая не связана с приемом пищи и облегчения не приносит. После нее головная боль только усиливается.
- Слезоточивость и усиление тошноты при ярком солнечном свете. Ребенок жмурится и испытывает болезненные ощущения при попадании на него прямых солнечных лучей. В этом случае рекомендуют зашторить окна и дожидаться прихода врача в полумраке.
- Повышение тонуса затылочных мышц, или симптом Брудзинского. Его можно выявить самостоятельно. Для этого нужно положить затылок ребенка на свою руку и согнуть шею, подводя подбородок к груди. Больной менингитом будет испытывать боль при таких манипуляциях, и его ноги мгновенно согнутся в коленях.
- Поза легавой собаки. При тяжелом течении болезни ребенок лежит в определенной позе: ноги согнуты в коленях и прижаты к животу, руки прислонены к грудной клетке, голова откинута назад.
- Кожные высыпания. Чтобы отличить сыпь при менингите от обычной, можно провести тест. Для этого нужно взять стеклянный стакан, приложить к сыпи и плотно прижать. Если пятна не побледнели, следует срочно вызвать врача.
Что делать при обнаружении симптомов?
Если у ребенка обнаружен хотя бы один из этих симптомов, следует сразу вызвать врача или скорую помощь. На месте опытный сотрудник проведет полный осмотр и подтвердит или опровергнет диагноз. Если болезнь все-таки обнаружена, рекомендуют не отказываться от госпитализации и проходить лечение в стационаре. В этом случае вероятность избежать последствий гораздо выше.
Что нужно знать родителям о менингите?
 Менингит- это воспаление мягких оболочек головного и спинного мозга, вызванное различными возбудителями.
Менингит- это воспаление мягких оболочек головного и спинного мозга, вызванное различными возбудителями.
Причины менингита:
· Вирусы (например, кори, ветряной оспы, паротита).
· Бактерии (например, менинкогокк, пневмококк, гемофильная палочка и другие).
· Грибки.
Для всех видов менингита характерны симптомы, общие для распространённых инфекций. Выявить причину заболевания без лабораторной диагностики практически невозможно.
Менингококковая инфекция является одной из самых актуальных проблем, ежегодно в мире сообщается о приблизительно полумиллионе случаев, каждый десятый из которых заканчивается смертельным исходом. Летальный исход в 63% случаях наступал в первые сутки от начала заболевания даже при своевременном обращении за медицинской помощью, большинство из них – дети в возрасте младше 2-х лет. В 20% случаев после перенесенной менингококковой инфекции исходом была инвалидность (потеря слуха, зрения, отставание в умственном развитии, ампутация конечностей).
Менингококковая инфекция — это острое инфекционное заболевание, возбудителем которого является бактерия менингококк.
Заболевание может проявляться по – разному:
- Бессимптомное носительство (менингококки могут населять носоглотку человека и любой из нас может являться потенциальным носителем; носительство чаще встречается у взрослых и подростков, которые и являются источником инфекции для детей),
- Легкая респираторная инфекция (назофарингит) ,
- Тяжелые формы инфекции (менингит, сепсис).
Кто может заболеть ?
Менингококковый менингит может возникнуть у любого человека — ребенка первого года жизни, подростка и у взрослого. Менингококковая инфекция особенно опасна для детей. Более чем в 90% случаев заболевают здоровые дети без дополнительных факторов риска, заболеваемость детей до 4-х лет в 22 раза выше, чем у взрослых!
Источники заражения.
Заболевание распространяется от человека к человеку при кашле, чихании, поцелуях, и даже при разговоре или через пользование столовыми приборами. Так как заражение происходит при тесном общении, основным источником инфекции для маленьких детей являются их родители, братья и сестры, родственники, а также другие дети в яслях и детском саду.
Факторы риска менингококковой инфекции:
- возраст ребенка до 4-х лет;
- посещение детского сада или школы;
- тесные условия проживания: в семье, в общежитиях, казармах, интернатах, домах ребёнка, санаториях, пионерских лагерях и т.д.;
- внешние факторы, приводящие к ослаблению иммунной системы (в том числе, стресс, переохлаждение, переутомление);
- врожденные и приобретенные нарушения иммунной системы, повреждение или отсутствие селезенки;
- путешествия в места, где менингококковая инфекция широко распространена (некоторые страны Африки, Саудовская Аравия).
8 симптомов менингита, о которых должен знать каждый родитель.
1. Лихорадка. Одним из признаков менингита является лихорадка, которая начинается внезапно. Ребенок начинает дрожать и жалуется на то, что ему все время холодно.
У больного быстро поднимается температура, сбить которую бывает непросто. Но так как этот симптом является признаком множества заболеваний, следует обратить внимание еще и на другие особенности в изменении состояния ребенка.
2. Головная боль. Головная боль при менингите часто бывает не просто сильной, а практически невыносимой. При этом часто боль сковывает еще и шею пациента, но из-за того, что голова у больного буквально «раскалывается», он может не обращать на это внимания.
У новорожденных характерным признаком также является выпуклость в области большого родничка, пронзительный плач.
3. Двоение в глазах. Больной менингитом не может сфокусировать зрение, из-за чего изображение в глазах постоянно раздваивается.
4. Боль в животе, тошнота и рвота, резкое снижение аппетита.
5. Светочувствительность. Еще одним признаком менингита является боязнь яркого света, из-за которого у ребенка начинают слезиться глаза, а также усиливаются тошнота и головная боль.
6. Ригидность затылочных мышц. Больной менингитом ребенок находится в особенной узнаваемой позе: лежа на боку с запрокинутой головой и согнутыми ногами. При попытке разогнуть шею у него часто ничего не выходит.
7. Невозможность разогнуть ноги. Даже если получается наклонить голову ребенка к груди, у него тут же сгибаются в коленях ноги, разогнуть которые в таком положении невозможно. Это явление называется верхним синдромом Брудзинского.
При менингите вместе с ним также проявляется синдром Кернига. При нем невозможно разогнуть в колене ногу, если она поднята примерно на 90°.
8. Высыпания на коже не бледнеют. При менингите возможны также высыпания на коже. Отличить их от сыпи, которая не связана с менингитом, поможет простой тест. Возьмите стакан из прозрачного стекла, приложите его к высыпаниям и надавите так, чтобы кожа под стаканом побледнела. Если при этом бледнеет и сыпь, значит, менингита нет. Если сыпь сохранила цвет, стоит насторожиться.
Как защитить ребенка от менингококковой инфекции?
Невозможно полностью оградить ребенка от контакта с инфекциями. Поэтому для защиты от инфекционных заболеваний проводится вакцинация. Прививку от менингококковой инфекции можно сделать ребенку уже на первом году жизни (с 9 месяцев ).
Подлежат вакцинации дети из группы риска (см.выше).
Факты о вакцинах от менингита.
Вакцины от менингококковой инфекции не содержат живых бактерий и не могут вызвать менингококковую инфекцию у не привитых.
Вакцины формируют иммунный ответ даже у детей раннего возраста, что позволит защитить ребенка от опасной инфекции как можно раньше.
Вакцина обеспечивает стойкий иммунный «заслон» от менингококковой инфекции спустя 10 дней после прививки.
Также вакцина уменьшает носительство бактерий в носоглотке. Сделав прививку себе, взрослые могут предотвратить передачу бактерий маленьким детям, которые находятся в особой группе риска!
Существует несколько видов (серотипов) менингококка, самыми распространенными из которых являются А, B, C, Y и W. Именно поэтому целесообразно выбирать вакцины, в состав которых включено максимальное количество серотипов менингококка для более надежной защиты от инфекции. Данным требованиям отвечает разрешенная в РФ вакцина «Менактра», обеспечивающая защиту от серотипов А, С, Y, W-135 ( производство США). Схема вакцинации с 9 мес. до 23 мес. дважды, с интервалом не менее 3 месяцев; с 2-х лет до 55 лет однократно. Ревакцинация не требуется.
От распространенного в России серотипа В может защитить вакцина «Баксеро», но препарат в РФ не зарегистрирован. Может быть, когда-нибудь она появится и у нас, но в ближайшие годы ожидать ее не стоит. Две европейские страны включили «Бексеро» в свои национальные календари вакцинации — Великобритания и Чехия. Вакцинация россиян данным препаратом возможна в Европейских странах за собственные средства (вакцинальный туризм).
В педиатрическом отделении КБ № 122 вакцинацией от менингита занимаются заведующая педиатрическим отделением, педиатр, пульмонолог Маршалковская Л.В. и врач педиатр, аллерголог-иммунолог Переверзева Ю.С.
Материал подготовила врач педиатр, аллерголог – иммунолог Переверзева Юлия Сергеевна.
Для подготовки материала использованы следующие источники: Педиатрия по Нельсону, 17 издание, 244, с 398, интернет – источники: https://www.privivka.ru/meningit, https://www.adme.ru.
По вопросам вакцинации от менингита
на педиатрическом отделении КБ № 122
просим обращаться по телефонам:
+7(812) 558-99-76, +7 (921) 887-65-47

 Поэтому лихорадка, рвота, снижение аппетита, чрезмерная капризность и/или чрезмерная сонливость (эпизоды капризов и истерик могут быть экстремальными, а сон может быть таким глубоким, что ребенка сложно разбудить), судороги (хотя короткие генерализованные, так называемые тонико-клонические, судороги могут быть простыми фебрильными судорогами, а не менингитом), любая сыпь должны вас насторожить и закончиться обращением к врачу или вызовом «скорой»;
Поэтому лихорадка, рвота, снижение аппетита, чрезмерная капризность и/или чрезмерная сонливость (эпизоды капризов и истерик могут быть экстремальными, а сон может быть таким глубоким, что ребенка сложно разбудить), судороги (хотя короткие генерализованные, так называемые тонико-клонические, судороги могут быть простыми фебрильными судорогами, а не менингитом), любая сыпь должны вас насторожить и закончиться обращением к врачу или вызовом «скорой»;