Краснуха у детей

Симптомы краснухи у детей (фото), лечение и профилактика
Краснуха – это острое вирусное заболевание, выявляемое в большинстве случаев у детей 2–9 лет. По сравнению с другими детскими инфекционными болезнями, например, ветрянкой и скарлатиной, она встречается нечасто. Это связано с тем, что вакцинация против краснухи включена в календарь обязательных прививок во многих странах мира.
У непривитых детей заболевание протекает в легкой форме и редко сопровождается серьезными осложнениями. Наиболее опасно оно для беременных женщин, его выявление в первом триместре является медицинским показанием к прерыванию беременности.

Что это такое?
Краснуха – вирусная инфекция, распространяющаяся воздушно-капельным путем преимущественно в детских коллективах. Несмотря на достаточно легкое течение и редкие случаи осложнений, краснуха считается серьезным заболеванием, а вакцинация от нее входит в национальный календарь прививок.
- 1740 г. – Ф. Хоффман впервые описал данное инфекционное заболевание.
- 1881 г. – оно выделено в конкретную нозологическую форму.
- 1938 г. – в Японии была доказана вирусная природа заболевания.
- 1941 г. – Н. Грегг – описал симптомы врожденной краснухи у детей.
- 1961 г. – выделен возбудитель заболевания.
Инфицированный человек становится контагиозным (заразным) за 7 дней до появления высыпаний на теле и остается таковым 2-3 недели после появления первых признаков краснухи. Чаще заболевание регистрируется в городах с большой скученностью, так как это создает большую вероятность для контакта с больным человеком.
Пути инфицирования
Ребенок может заразиться коревой краснухой только от инфицированного человека.
Заболевание распространяется воздушно-капельным образом. Вирус со слизистой дыхательных органов зараженного человека попадает в воздух. Во время вдыхания он внедряется в организм здорового ребенка.
Малыш может заболеть краснухой, если контактировал с:
- больными атипичной формой заболевания (при нехарактерном протекании краснухи может полностью отсутствовать сыпь, и многие другие признаки);
- инфицированными людьми, у которых наблюдаются все характерные симптомы;
- младенцами, у которых диагностируется врожденная форма болезни (у таких детей вирус в организме способен размножаться 1,5 года).
Вирус способен передаться от инфицированной матери через плаценту к плоду. У ребенка развивается врожденная краснуха. Возбудитель крайне негативно влияет на развитие плода и может спровоцировать множество пороков в развитии.
Наблюдения медиков показывают, что частота развития отклонений при врожденной краснухе полностью зависит от периода беременности:
- 3-4 недели – вероятность развития у новорожденного пороков – 60%;
- 9-12 недель – отклонения встречаются у 15 % младенцев;
- 13-16 недель – пороки развития диагностируются у 7 % новорожденных.

Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Если же женщина до зачатия не болела краснухой и не прошла в детстве вакцинацию, то шансы ее будущего ребенка заболеть краснухой внутриутробно или в возрасте до года (до плановой прививки) высоки.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
Первые признаки
У детей в начальной стадии болезни первые признаки напоминают простуду.
В инкубационном периоде краснуха проявляется так:
- слабость;
- температура при краснухе повышается (незначительно);
- конъюнктивит;
- насморк;
- боль в зеве;
- увеличиваются лимфоузлы;
- заключительный симптом – появление сыпи.
Симптомы в разгар болезни несколько отличаются. Вирус оказывает токсическое действие, отчего возникают:
- Полиаденит. У малыша становятся болезненными и увеличиваются лимфоузлы: затылочные, околоушные, шейные.
- Мелкозернистая сыпь – круглые пятна, локализуются на кожной поверхности, не возвышаются. Их величина приблизительно одинакова – 2-5 мм. Сначала они возникают на шее и лице, а через несколько часов охватывают всё тело. Высыпания обильны на ягодицах, спине, сгибах конечностей.
- Катаральные явления. У детей наблюдаются симптомы простуды.
- Слабо выраженная интоксикация. При повышенной температуре (не выше 38 градусов) малыш чувствует недомогание, головную боль, слабость.
Симптомы краснухи
Вирус оказывает на мелкие сосуды, расположенные под кожей, токсическое воздействие. В результате этого на поверхности кожи ребенка образуется красная сыпь. Выраженность признаков полностью зависит от формы протекания заболевания.
Основные симптомы и периоды заболевания:
- Инкубационный период. Проявления краснухи начинаются с проникновения вируса в организм. Продолжаются до возникновения на коже сыпи, когда вирус проникает в лимфатические узлы и там бурно размножается. После – разносится по всему организму с кровью. Первые признаки краснухи у ребенка: может повыситься температура, возникнуть головная боль, появиться слабость. Иммунная система, вырабатывая антитела, начинает бороться. Один-два дня продолжается уничтожение вирусов в кровном русле, но они за этот период распространяются по всем органам и тканям. Инкубационный период заканчивается, когда вирусы прекращают циркулировать по крови, и в среднем длится от 16 до 22 дней, в некоторых случаях он может сокращаться или увеличиваться (10-24 дня). Клинические проявления в этот период выражаются в увеличении затылочных, шейных лимфоузлов (так же за ухом). За 5-8 дней до конца инкубационного периода малыш начинает выделять вирусы в окружающую среду, становится заразным.
- Разгар заболевания. На коже возникает сыпь (в основном размещается на ушах и голове). Она представляет округлые пятнышки, расположенные на расстоянии. Появление их происходит оттого, что в крови определяются антитела. Разгар болезни продолжается 1-3 дня. Детей обычно ничего не беспокоит, кроме слабости. Стертая форма протекает без сыпи. Диагностировать такой недуг можно, проведя анализ крови на антитела. Малыш, даже если у него нет высыпаний, заразен все это время.
- Выздоровление. В организме еще функционирует вирус, хотя сыпь пропадает. Период продолжается 12-14 дней. После происходит выздоровление. Малыш заразен в течение недели до появления прыщей и столько же – после. Он может посещать детсад только по окончании этого периода.
К перенесенному заболеванию приобретается стойкий иммунитет на всю жизнь.
Особенности высыпаний
Еще до появления сыпи на лице и туловище у детей, заразившихся краснухой, можно наблюдать ярко-розовые крапинки во рту, которые постепенно сливаются в темно-красные пятна.
Высыпания на коже начинают появляться на лице, а именно нижней его части: в области ушей, носогубной области и на щеках. Через сутки сыпь начинает распространяться и по туловищу ребенка. Наиболее выражено пятна сыпи проявляются на ягодицах, плечах, локтях и коленях. Примерная локализация сыпи на теле представлена на фото ниже (под буквой «б»).
При этом, высыпания никогда не локализуются у детей в паху, на стопах и ладонях, что отличает краснуху от других заболеваний.
Как выглядит краснуха, фото
Как проявляется краснуха у детей, знают далеко не все родители и часто путают это заболевание с типичной простудой или ОРЗ. Но необходимо тщательно диагностировать каждый подобный случай и предпринимать меры профилактики осложнений инфекции, которые могут затрагивать структуры головного мозга, нервное волокно, спиной мозг и соединительную ткань. Особенно часто страдают стенки мелких кровеносных сосудов.
Фото краснухи у ребенка:

Диагностика
Первичная диагностика краснухи провидится на основании анамнеза, эпидемиологического статуса в населенном пункте, наличии информации о вспышках или эпизодических случаев инфекции в том или ином детском дошкольном учреждении. В детском саду или яслях сразу же устанавливается карантинный режим.
При осмотре врач может увидеть наличие петехиальных высыпаний на верхнем небе, в гортани и зеве. Прощупываются увеличенные затылочные и шейные лимфатические узлы. В период, когда высыпания отсутствуют, диагностика может осуществлять лабораторным путем. Для этого делается забор крови из вены. На основе полученного биологического материала проводится серологический анализ, в ходе которого определяется титр антител к вирусу краснухи. Диагноз может быть установлен, если показатель титра антител превышает норму в 4 и более раз. После проведенного курса лечения необходимо повторное серологическое исследование крови.
Дифференцирование краснухи проводится с так такими заболеваниями:
- аденовирусная инфекция;
- корь;
- энтеровирусная инфекция;
- розовый лишай;
- инфекционный мононуклеоз;
- крапивница;
- инфекционная эритема.
Дополнительно при диагностике краснухи проводится общий анализ крови и мочи, ЭКГ для исключения возможных осложнений. Рентгенография легких назначается при подозрении на пневмонию как осложнение данной инфекции.
Осложнения
Обычно заболевание у детей протекает в легкой форме. Последствия от перенесенной болезни возможны в том случае, если у ребенка был ослаблен иммунитет, или в момент заболевания к нему присоединилось еще одно. Сложнее переносится болезнь не привитыми детьми.
- ангина;
- пневмония;
- менингоэнцефалит;
- отит;
- артрит;
- тромбоцитопеническая пурпура (понижение количества тромбоцитов в крови характеризуется частыми кровотечениями, локальными кровоизлияниями на коже);
- краснушный энцефалит (воспаление оболочек мозга). Ребенок выздоравливает и состоит на учете у невролога и инфекциониста еще 2 года (а может и больше). Есть вероятность смертельного исхода.
Врожденная патология имеет такие последствия:
- глухота;
- сахарный диабет;
- энцефалит;
- поражение костей;
- тромбоцитопеническая пурпура;
- пневмония;
- задержки в развитии;
- гепатолиенальный синдром (увеличение печени и селезенки);
- пороки развития глаз, пороки сердца.

Как лечить краснуху?
Неосложненная краснуха у детей лечится в домашних условиях. Общие мероприятия включают:
- Постельный режим в течение 1 недели.
- Изоляция ребенка на 3 недели. Это примерный срок, в течении которого больной выделяет в окружающую среду вирус и может быть опасен для других детей.
- Обильное питье. Суточный объем жидкости – не менее 2 литров. Часть воды необходимо заменить минералкой без газа или Регидроном.
- Частое дробное питание. В основе рациона: кисломолочные продукты, перемолотые мясо и рыба, яйца и другая пища с высоким содержанием белка.
Что касается лекарственной терапии, специфического противовирусного лечения в случае с краснухой не существует. Препараты назначаются для снятия симптомов и профилактики осложнений:
- Сыпь ничем смазывать не нужно. Антигистаминные средства (Диазолин, Кларитин, Фенистил, Тавегил, Супрастин и др.) помогают снизить интенсивность высыпаний и зуд.
- Спазмолитики и НПВС (Но-Шпа, Детский Нурофен, Парацетамол) снимают головную боль, ломоту в теле, температуру.
- Антибиотики необходимы, если на фоне краснухи началось бактериальное воспаление – ангина, пневмония, лимфаденит.
- Аскорутин в дозировке 500 мг трижды в день принимается для предупреждения ДВС-синдрома.
Стойкая температура, судороги, признаки поражения ЦНС – прямые показания для экстренной госпитализации ребенка.

Народные средства
Востребованными методами народного лечения являются:
- Смазывание сыпи. Высыпания на теле вызывают у малыша зуд. Устранить такую реакцию позволяет смазывание проблемных мест раствором соды (крепким). Рекомендуется подержать его на поверхности кожи минут 10. Благоприятный эффект принесет слабый раствор марганца. Смоченную салфетку следует наложить на зудящую область также минут на 10.
- Стимуляция иммунитета. Повысить жизненный тонус и защитные функции позволяют витаминные чаи из черной смородины, шиповника, брусники.
- Обогащение витаминами детского организма. Малышу полезны настой шиповника, земляники, черной смородины. В рацион питания следует ввести петрушку, зеленый лук, укроп.
- Устранение отечности лимфоузлов. Лечить данное состояние поможет охлаждающий компресс. Используйте домашний творог. Он обладает прекрасными противовоспалительными свойствами. На марлю выложите творог слоем в 1 см. Такой компресс зафиксируйте у малыша на шее. Оставьте на всю ночь.
- Борьба с температурой. Можно использовать старинное средство. На голени крохи при повышенной температуре наложите влажную прохладную ткань.
Профилактика
Больного ребенка изолируют на 5 дней со дня высыпания. Контактировавшие с больным дети из детского учреждения не выводятся, карантин на группу или класс в детских учреждениях не накладывается. Дезинфекция не проводится. Очень важно не допускать контакта с больными краснухой беременных женщин для профилактики врожденной краснухи.
Если при беременности женщина, не болевшая краснухой, имела контакт с больным в первом триместре беременности, следует решить вопрос о прерывании беременности. Проводится серологическое обследование женщины на 11-12 день после контакта и спустя еще 8-10 дней. При выявлении инфицирования женщины беременность прерывается по абсолютным показаниям.
Вакцинация
Уже более 40 лет используется живая ослабленная вакцина. Иммунитет, формирующийся в результате вакцинации, идентичен иммунитету, сформированному естественным путем.
В 1 год проводится вакцинация детей от краснухи и ряда других инфекций. Затем в 6 лет проводится ревакцинация. При отсутствии противопоказаний прививку делать необходимо! Несмотря на относительно благоприятное течение заболевания, могут быть и осложнения ее. А для девочек в будущем опасно инфицирование краснухой во время беременности.
Побочные эффекты бывают очень редко, проявляются в виде покраснения в месте инъекции, небольшого подъема температуры или малого количества высыпаний на коже. Во время проведения массовой иммунизации при введении 250 млн. вакцин, осложнений выявлено не было.
Краснуха – симптомы и лечение
Что такое краснуха? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.


Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдром общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Источники инфекции и способы передачи
Этиология
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток. [4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
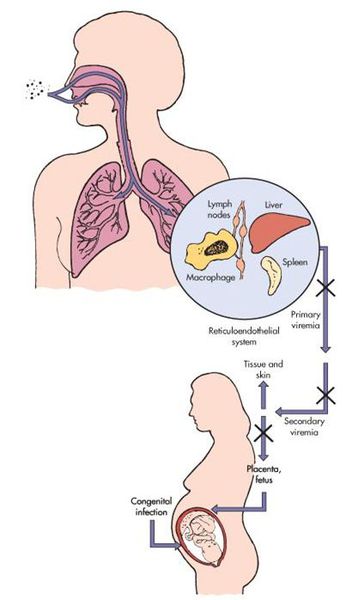
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
Заболеваемость
В последние десятилетия ввиду масштабной профилактики краснухи с помощью вакцинации заболевание фактически устранено в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции).
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой). [5]
В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых. Причина тому — отказ большинства людей от профилактики краснухи (вакцинации).
Клинические проявления краснухи у взрослых значительно тяжелее, чем у детей. Заболевание у взрослых пациентов протекает в основном атипично.
Почему взрослые переносят краснуху тяжелее, чем дети
Взрослые переносят краснуху тяжелее детей по причине эволюционных особенностей иммунной системы — у ребёнка иммунный ответ более лабильный, он запрограммирован быстро и адекватно реагировать на большое количество новых для него угроз, в том числе и на вирус краснухи. Иммунный ответ у взрослого человека уже не так быстр и гибок, он “расслаблен”, так как за длительную жизнь уже повстречался со многим. Поэтому при заражении краснухой иммунитет взрослого не успевает среагировать адекватно, не имеет набора клеток, нужного для быстрой нейтрализации вируса, что ведёт к утяжелению болезни.
Симптомы краснухи
Инкубационный период краснухи: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Общие симптомы краснухи. Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшением аппетита. Температура тела зачастую субфебрильная (37,1-38°C).
Симптомы краснухи со стороны органов дыхания и глаз. Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь, покраснение глаз.
Сыпь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
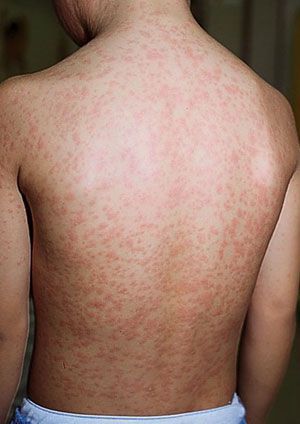
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. К признакам краснухи также относят бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов — симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Сыпь на нёбе. Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Поражение лимфатических узлов, селезёнки и печени. Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Заболевания, похожие на краснуху
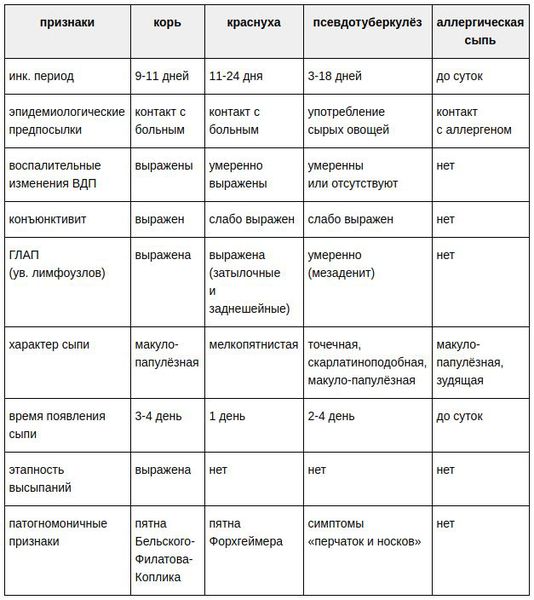
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
Краснуха при беременности, бывает ли краснуха у грудничков
Достаточно редкая в настоящее время разновидность краснухи — это врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития. [3] [6]
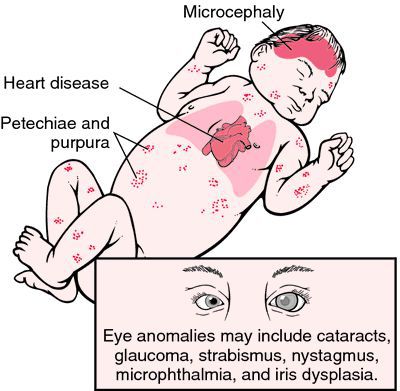
Тяжёлое течение краснухи
- выраженная интоксикация не менее четырёх дней;
- температура не менее 39 °C не менее двух дней;
- умеренно выраженные катаральные явления (насморк, кашель);
- значимое увеличение затылочных лимфатических узлов;
- обильная сыпь с тенденцией к слиянию;
- развитие осложнений.
Клинические проявления краснухи у детей
Краснуха у детей и взрослых протекает схоже, отличия заключаются лишь в длительности и силе выраженности симптомов — взрослые болеют дольше и тяжелее.
Патогенез краснухи
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
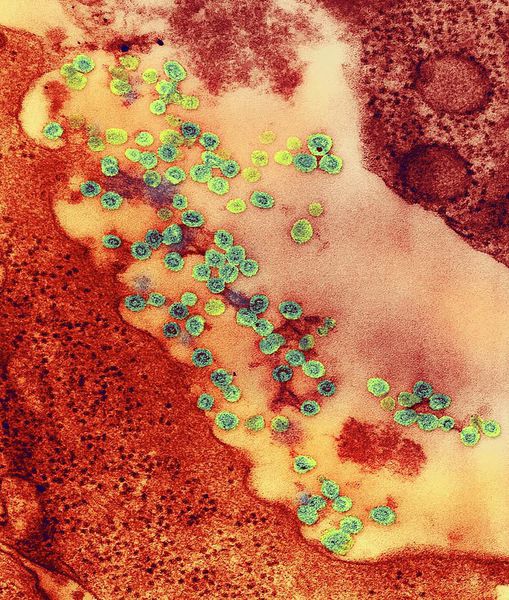
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения болезнью краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией). [4] [7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания выделяют следующие виды болезни:
1. Приобретённая краснуха:
- типичная (обычная) форма краснухи — сопровождается типичными симптомами краснухи, в том числе сыпью;
- атипичная (нехарактерная) форма краснухи — без высыпаний;
- субклиническая (бессимптомная) форма краснухи — без симптомов, заболевание выявляют по наличию антител.
2. Врождённая краснуха:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
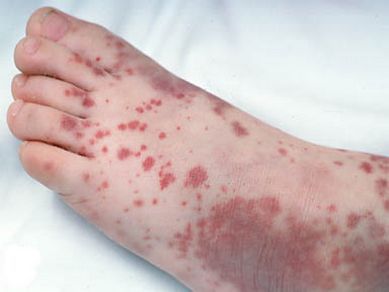
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит. [4] [5]
Диагностика краснухи
К какому врачу обратиться. При появлении симптомов краснухи следует обратиться к педиатру или терапевту. Чтобы подобрать максимально эффективное лечение, врач может направить пациента на консультацию к инфекционисту.
Подготовка к сдаче анализов. Специальной подготовки к сдаче анализов на краснуху не требуется.
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений краснухи прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител). [7]
Болезнь краснуха у взрослых

Болезнь краснуха у взрослых
Краснуха относится к семейству тогавирусов. Передача осуществляется воздушно-капельным путем исключительно от зараженного человека. Также возможна трансплацентарная передача в период беременности. Вирус неустойчив в окружающей среде, быстро погибает под действием ультрафиолетового излучения.
Несмотря на то, что патология относится к разряду детских, взрослые все же могут заразиться. Причем в этом случае болезнь проходит с осложнениями, вызывая интенсивные признаки проявления и значительное ухудшение самочувствия у больного. Особую опасность недуг представляет для женщин в период вынашивания ребенка.
После контакта с инфицированным человеком болезнь дает о себе знать через 2–3 недели, и по первым симптомам напоминает обычное ОРЗ.
Распространять же патологические микроорганизмы инфицированный человек начинает уже с 5 дня инкубационного периода.
В осенне-зимний период защитные функции организма наиболее восприимчивы к различным патологиям. Поэтому на это время приходится наибольшее количество обращений за медицинской помощью от пациентов с симптомами краснухи.
Взрослые сталкиваются с вирусом краснухи намного реже, чем дети, но переносят заболевание тяжело и с осложнениями.
Симптомы краснухи у взрослых
Вирус краснухи может проявиться в атипичной (стертой) или манифисцентной форме. Для первой характерно легкое течение болезни, без выраженной симптоматики. При типичном инфицировании наблюдаются признаки вируса разной степени выраженности.
У взрослых появляются следующие симптомы заражения краснухой:
- Повышениетемпературы . Лихорадка появляется в первые дни недуга. Самочувствие больного ухудшается как при остром респираторном заболевании. В некоторых случаях температура достигает 40 °, и сбить ее у взрослых достаточно сложно.
- Увеличениелимфатических узлов . Симптом характерен для первых суток течения патологии. Процесс воспаления может охватить любую группу лимфоузлов (подмышечные, паховые), четкой последовательности врачи не установили.
- Сыпьна кожных покровах. Это главный признак краснухи, по которому опытный специалист может отличить ее от недугов с подобными клиническими проявлениями. Если у детей высыпания проявляются в виде красных точек, то взрослые страдают от целых пятен, которые сливаясь, образуют эритему. Начинается поражение из заушной области, постепенно охватывая нижние и верхние конечности, спину, ягодицы. Практически в каждом случае возникает на внутренней поверхности щек, слизистой неба. У взрослых сыпь держится дольше, чем у детей, и начинает сходить только на 5–7 день.
- Головная боль.При краснухе мигрень не поддается устранению с помощью лекарственных препаратов и досаждает больному в течение первых дней заболевания. Симптом значительно ухудшает самочувствие.
- Болезненные ощущения в мышцах, суставах. Признак возникает в начале болезни и напоминает состояние при гриппе. Поэтому диагностировать краснуху в первые дни без консультации врача сложно.
- Слезоточивость. Еще один особый симптом проявления краснухи у взрослых. Дискомфорт возникает при дневном и искусственном освещении. Больной лучше чувствует себя в помещении с приглушенным светом.
- Коньюктивит. Выделение гноя начинается через 3–4 дня после начала болезни, обычно в ночное время. Утром больной с трудом может открыть глаза.
- Боль в горле, насморк, кашель. Такой «букет» характерен для ОРВИ, но при краснухе у взрослого человека проявляется в полной мере.
При краснухе у взрослых характерно яркое проявление симптоматики, в отличие от клинической картины недуга в детском возрасте.
Лечение краснухи у взрослых
Специальных лекарственных препаратов для лечения вируса краснухи на сегодняшний день не разработано. Методы лечения краснухи у взрослого направлены на облегчение неприятной симптоматики.
Обнаружив признаки краснухи, взрослому необходимо обратиться за медицинской помощью и пройти обследование для подтверждения диагноза.
Если краснуха у взрослого протекает без серьезных осложнений, лечение можно проводить дома.
Больного необходимо изолировать в отдельную комнату для того, чтобы заражению не подвергались остальные члены семьи. В помещении нужно проводить влажную уборку, проветривать каждые несколько часов.
При высокой температуре (более 38 °) взрослому назначают жаропонижающие лекарственные препараты.
Важно употреблять большое количество жидкости для дезинтоксикации организма после отравления продуктами жизнедеятельности патогенных микробов.
ВНИМАНИЕ!
- Самостоятельно лечить краснуху у взрослых довольно сложно и чревато серьезными осложнениями.
- Терапию должен назначать квалифицированный специалист.
- В тяжелых случаях понадобится госпитализация больного.
Осложнения при краснухе у взрослых
Обнаружив признаки краснухи, важно своевременно обратиться за медицинской помощью и строго выполнять рекомендации врача. В противном случае, когда заболевание пускают на самотек, возможны серьезные осложнения, которые обычно встречаются у взрослых пациентов.
Наиболее часто вирус может спровоцировать развитие следующих патологий:
- Менингит вирусной этиологии. Это тяжелая болезнь, при которой поражается верхняя оболочка головного и спинного мозга . Недуг может вызвать паралич различных нервов и дыхательных мышц, кому, судороги, смерть больного.
- Пневмония. Острый воспалительный процесс охватывает структуры легких. Может возникнуть у пациента, перенесшего краснуху, на фоне присоединенной инфекции .
- Отит. Боль в ухе, возникшая на фоне краснухи, представляет особую опасность для больного. Воспаление способно повлечь за собой потерю слуха .
- Артрит, полиартрит. Воспалительный процесс в суставах, сопровождающийся болью и скованностью, чаще всего является следствием вирусного заболевания. Может возникнуть не только у взрослого человека, но и у ребенка.
- Пороки развития у плода. Вирус краснухи представляет наибольшую опасность именно для не рожденного малыша. При инфицировании в утробе матери практически всегда возникают патологии слуховой, зрительной или нервной системы. Поэтому гинекологи настоятельно рекомендуют прерывать беременность в случае заболевания краснухой на ранних сроках. На последних месяцах вынашивания женщине вводят иммуноглобулин.
Осложнения при заболевании краснухой возникают у взрослых практически в каждом случае, но самым тяжелым последствиям подвергаются беременные.
Прививка от краснухи взрослым
Эффективным методом защиты организма от вируса краснухи является вакцинация. Ее проводят еще в детском возрасте (1, 6 и 15 лет), но при необходимости прививка (инъекция) может быть сделана взрослому человеку.
Медики настоятельно рекомендуют прививаться всем, кто не имеет антител к этому заболеванию.
Вакцина содержит ослабленный краснушный вирус , который способствует выработки иммунитета против недуга.
Организм взрослых хорошо ее переносит, но в редких случаях бывают побочные эффекты в виде температуры (до 39 °), незначительных высыпаний по телу, общего недомогания, чувства ломоты в суставах , воспаления лимфоузлов. Такие симптомы характерны для самой болезни, но после прививки они проходят в легкой форме.
Прививку делают в предплечье, так как в этом месте прослойка жира незначительная. Для инъекции используют вакцину отечественного или импортного производства. Она может включать в себя дополнительные вакцины против кори и паротита или же быть однокомпонентной.
Прививаться против краснушного вируса рекомендуется всем взрослым лицам, которые не перенесли заболевание и не прошли вакцинацию в детстве.
Краснуха у детей



Причины краснухи у детей
Заразиться краснухой очень просто – достаточно побывать в контакте с больным человеком. Дело в том, что у краснухи есть инкубационный период – перед острым течением болезни больной может не испытывать никаких неприятных симптомов, но при этом уже быть заразным для окружающих. Заражение происходит воздушно-капельным путем: при тесном общении с заболевшим, особенно, когда он кашляет или чихает, при использовании общей посуды. Также мать, заразившись краснухой во время беременности, может передать вирус своему ребенку через плацентарный кровоток – такая форма болезни будет считаться врожденной. Также малыш может заразиться от больной матери через грудное молоко.
Как показывает статистика, чаще всего краснуха встречается у детей в возрасте от трех до девяти лет, а вот у малышей до полугода (за исключением врожденной формы) болезнь встречается крайне редко. Также отмечается, что чаще всего случаи заболевания регистрируются в холодное время года, а после у переболевшего краснухой формируется к ней пожизненный иммунитет.
Симптомы краснухи у детей
Как правило, симптомы у краснухи довольно выраженные: это сыпь, общее недомогание, увеличение и болезненность шейных лимфоузлов, иногда лихорадка и боль в горле.
Острой фазе болезни предшествует длительный (2-3 недели) инкубационный период. Потом ребенок начинает жаловаться на недомогание: у него может повышаться температура до 38 градусов, возникают головные боли и боли в мышцах, увеличиваются и становятся болезненными шейные и затылочные лимфоузлы, малыш становится вялым и сонливым. Впрочем, иногда лихорадка может отсутствовать, и общее состояние маленького пациента почти не ухудшается. Также часто воспаляется горло, может появиться насморк и сухой кашель.
Главным симптомом, конечно, является сыпь – мелкая, розового цвета, пятнистая или в виде папул. Первые элементы высыпаний появляются на лице и практически сразу же распространяются по всему телу, кроме ладоней и ступней. Больше всего сыпи на ягодицах, локтевых и коленных сгибах, на груди и спине. Также возможно появление сыпи и на мягком небе. При этом выраженного зуда (как, например, при ветрянке) нет, а сами высыпания не сливаются между собой. Примерно через 3-4 дня сыпь начинает белеть и уменьшаться, а на 5-7 день полностью исчезает, не оставляя после себя никаких следов.
- Мелкоточечная розовая сыпь,
- Головная боль,
- Температура до 38С,
- Увеличенные и болезненные шейные и затылочные лимфоузлы,
- Боль в горле, насморк,
- Сонливость, вялость.
Лечение краснухи у детей
Диагностика
Современные методы лечения краснухи у детей
Обычно краснуха у детей (в отличие от взрослых и, особенно – у беременных женщин, у которых вирус может вызывать уродства плода) протекает достаточно легко. Госпитализация требуется редко, например, если ребенок совсем маленький, у него есть сопутствующие хронические заболевания, или болезнь протекает с осложнениями.
Для лечения краснухи у детей врачи не назначают ни антибиотики, ни противовирусные. Для скорейшего выздоровления ребенку настоятельно рекомендуется соблюдать постельный режим, обильное питье (вода, компоты, морсы, травяной чай), при повышении температуры врач может назначить жаропонижающее на основе ибупрофена или парацетамола. Также ребенок должен хорошо высыпаться, а вот телевизор и гаджеты нужно максимально ограничить.
При наличии высыпаний во рту следует соблюдать лечебную диету. Во-первых, никаких соленых, копченых, острых продуктов, исключить все жареное. Продукты лучше отваривать, тушить или запекать, главное, чтобы они не травмировали слизистую рта. Хорошо подойдут бульоны, супы, каши, пюре. Следите, чтобы еда и напитки не были слишком горячими или наоборот холодными.
Также постарайтесь чаще убирать комнату, где находится больной ребенок – проветривайте ее, делайте влажную уборку, продезинфицируйте поверхности и игрушки. Если есть возможность, приобретите или позаимствуйте кварцевую или бактерицидную лампу, чтобы обеззаразить помещение.
– При осложненной форме краснухе ребенка госпитализируют, но чаще всего в детском возрасте болезнь протекает в легкой форме, и ребенок может лечиться амбулаторно. Что касается медикаментозного лечения: доказанной эффективности ни один препарат не имеет, но мы можем назначать симптоматическое лечение. Если есть лихорадка – давать препараты на основе парацетамола или ибупрофена. Если обезвоживание – ребенка надо отпаивать. Если произошло бактериальное наслоение – только тогда проводить антибиотикотерапию. Все-таки нужно помнить, что краснуха – это вирус, а против вируса врачи еще ничего не придумали, кроме вакцин, – объясняет врач-педиатр Диля Айсувакова.
Третья болезнь, или смертельные опасности краснухи
Вообще-то это легкое заболевание. Его почти не чувствуешь. Появляется сыпь, которую нетрудно скрыть с помощью пудры, тебя слегка лихорадит, но ничего особенного. Вроде ты и чувствуешь себя неплохо, и из дому можешь выйти, и с людьми пообщаться, если есть желание. (. ) И в этом — ключ ко всему, потому что краснуха — штука исключительно заразная, понимаете? Подхватить ее ничего не стоит. Но у этой болезни есть одна особенность. Если женщина заболевает ею в первые четыре месяца. — следующее слово мисс Марпл произнесла со стыдливым благонравием, — м-м-м. беременности, последствия бывают донельзя серьезными. Ребенок может родиться слепым или умственно отсталым.
Агата Кристи. Зеркало треснуло
Наверное, не все знают, что роман Агаты Кристи «Треснувшее зеркало» основан на реальных событиях. И краснуху можно назвать одним из главных героев этого драматического сюжета. В 40-х годах XX века у американской актрисы родилась дочь. Малышка родилась недоношенной – на 6 месяце беременности. Но, кроме недоношенности, девочка была глухой, из-за катаракты зрение было очень сильно нарушено, ребенок был умственно отсталым. Причиной появления таких патологий у новорожденного была краснуха, которой актриса переболела во время беременности. Лишь спустя несколько лет после рождения ребенка несчастная мать узнала, что она заразилась краснухой от женщины-поклонницы. Она болела краснухой, но сбежала из-под карантина, что бы попасть на встречу со своей любимой актрисой и получить автограф. В романе Агаты Кристи происходит убийство – несчастная мать убивает фанатку, бездумный поступок которой породил такую трагедию. В реальной жизни убийства не произошло, но трагедия подкосила здоровье звезды кинематографа Джин Тирни, она долго лечилась, но полного восстановления психического здоровья так и не произошло. То, что краснуха нашла свое отражение в художественной литературе совсем не удивительно- 60-е годы печально известны эпидемией краснухи в Европе и Соединенных Штатах Америки. Многие женщины были инфицированы на ранних сроках беременности, и в результате синдрома врожденной краснухи только в США родилось более 30 тысяч малышей с тяжелыми пороками развития: умственная отсталость, глухота, нарушение зрения, поражение сердца.
Впрочем, о том, что «детская инфекция» так жестока к беременным женщинам, как и то, что это вирусная инфекция заподозрили не сразу. Лишь в 19 веке краснуху стали выделять отдельно среди других инфекционных заболеваний, таких как корь или скарлатина. С точки зрения медицины позапрошлого века эти заболевания казались достаточно схожими: сыпь, высокая температура, покраснение глаз и боли в горле. Краснуху даже называли «немецкой корью» и « коревой краснухой». Но 1866 году у заболевания появилось собственное название – rubella, краснуха. А в 1914 году были сделаны робкие предположения о вирусной природе заболевания, которые в дальнейшем подтвердились. Вирус краснухи –rubella virus-хранит всю генетическую информацию в одной нити РНК, которая окружена специфической оболочкой – нуклеокапсидом. Сам вирус неустойчив в окружающей среде, и быстро теряет свои инфицирующие свойства под действием ультрафиолетового облучения, высоких температур, высушивания, использования обычных дезинфицирующих средств.
Но коварство этого заболевания в том, что вирус распространяется крайне быстро, а восприимчивость к нему у людей, не поучивших прививку от краснухи, очень высока. Причем не только среди детей, но и среди взрослых. Наиболее опасно появление больного краснухой в детских и закрытых коллективах – детские лагеря, военные казармы общежития. В таком случае возможно развитие эпидемических вспышек краснухи.
Для краснухи, как и для других вакционоуправляемых инфекций, характерно чередование периодов благополучия, с периодами инфекционных вспышек. Массовое заражение краснухой происходит в том случае, когда количество вакцинированного населения снижается и накапливается «неиммунная прослойка» людей, восприимчивых к инфекционному заболеванию. Источником инфекции является человек. Причем, наиболее активное выделение и распространение вируса начинается еще в конце инкубационного периода, то есть, когда никаких проявлений заболевания нет, и человек может даже не догадываться, что он является «инкубатором» для вирусов краснухи. Вирус передается воздушно-капельным путем, если произошло инфицирование краснухой беременной женщины, то она может передать инфекцию плоду, такой путь передачи называется трансплацентарным.
Инкубационный период– период, который начинается после проникновения вируса в организм. Входными воротами для внедрения вируса является слизистая оболочка дыхательных путей. Там происходит прикрепление и дальнейшее проникновение вируса в подслизистую оболочку и лимфатические узлы. В лимфатических узлах в течение 7 дней вирус активно размножается, затем выходит в кровоток, выделяется в окружающую среду. Начиная с 7 дня инфицированный пациент сам становится источником и может инфицировать других. Длительность инкубационного периода колеблется от 11 до 24 дней.
Источником краснухи является больной человек, выделяющий вирус во внешнюю среду в последние 7 дней инкубационного периода и до 21 дня после появления сыпи.
Период клинических проявлений. Как правило, при краснухе беспокоит слабость и общее недомогание, умеренная головная боль. Высокая температура не характерна для краснухи, обычно она не превышает фебрильных цифр, лишь при тяжелых формах достигая 39 0 С и выше. Тяжелые форм краснухи чаще встречаются у подростков и взрослых.
Длительность лихорадочного периода составляет около 3 – 4 дней. Катаральные проявления при краснухе не характерны – возможно умеренное покраснение слизистой ротоглотки. При смотре ротоглотки можно обнаружить небольшие бледно-розовые пятнышки на мягком небе. Насморк, сухой кашель при краснухе встречаются редко, и наблюдаются преимущественно у детей старшего возраста. Основными симптомами краснухи являются увеличение затылочных и заднешейных лимфатических узлов и появление сыпи.
Сыпь при краснухе первоначально появляется на лице и шее, за ушами. Затем, спустя сутки высыпания распространяются на туловище, верхние и нижние конечности. Более яркая и заметная сыпь на спине, ягодицах, поясничной области, разгибательной поверхности рук и ног. На ладонях и подошвах сыпь всегда отсутствует. Характер сыпи в основном в виде мелких пятнышек около 5-7 мм в диаметре (мелкопятнистая), в редких случаях сыпь может быть крупнопятнистой, достигая в диаметре до 10 мм. Элементы сыпи располагаются на фоне кожи обычного цвета. Пятнышки сыпи могут бледнеть при растягивании. Высыпания сохраняются на кожных покровах около 3 дней, после чего бесследно исчезают, не оставляя после себя пигментации или шелушения.
У 25-30% населения краснуха может проходить без появления сыпи. Такое течение заболевания называется атипичным, для него характерны незначительные катаральные симптомы и умеренное увеличение лимфатических узлов. Атипичные формы заболевания можно выявить и подтвердить диагноз краснухи только при проведении лабораторной диагностики.
Осложнения при краснухе, к счастью, встречаются достаточно редко. Но о них следует помнить. Самым распространенным осложнением, которому наиболее подвержены люди, перенесшие краснуху во взрослом возрасте, является поражение суставов – краснушечный артрит. Осложнение проявляется в виде припухлости и болей в суставах. Обычно это мелкие суставы кистей рук; реже происходит поражение коленных и локтевых суставов. Артрит появляется спустя 2 дня после того, как сыпь исчезла с кожных покровов.
Поражение головного мозга – краснушечный энцефалит – одно из самых грозных осложнений краснухи, развивается сразу после исчезновения сыпи, реже на фоне высыпаний. Краснушечный энцефалит характеризуется высокой смертностью и тяжелыми неврологическими нарушениями. Основными симптомами при краснушечном энцефалите являются выраженная головная боль, судороги, угнетение сознания вплоть до комы, возможно появление парезов.
Особую опасность краснуха представляет для беременных женщин. Перенесенная во время беременности краснуха может быть медицинским показанием к прерыванию беременности. Чем раньше срок беременности, тем больше вероятность рождения ребенка с синдромом врожденной краснухи. Наиболее опасно для плода инфицирование в I триместре беременности.
Именно по этой причине всем женщинам, планирующим беременность, рекомендуется поведение лабораторного обследования. В случае отсутствия защитных антител класса Ig G против краснухи рекомендуется проведение вакцинации.
Основным методом профилактики краснухи является вакцинация. В России вакцинация происходит в соответствии с Национальным календарем профилактических прививок. Именно охват вакцинацией не менее 95% населения может обеспечить популяционный иммунитет, необходимый для распространения инфекции среди населения.
- Вирус краснухи (Rubella Virus), количественное определение антител класса IgG. Антитела класса G (IgG) к вирусу краснухи являются маркерами перенесенной инфекции или вакцинации. Они появляются в крови спустя 3-4 недели после инфицирования и циркулируют пожизненно, тем самым обеспечивая иммунную защиту. Если IgG к вирусу краснухи отсутствуют или находятся в количестве, недостаточном для защиты, то врач может рекомендовать проведение вакцинации, особенно если планируется беременность.
- Вирус краснухи (Rubella Virus), качественное определение антител класса IgМ. Антитела класса M (IgM) к вирусу краснухи являются маркерами инфекционного заболевания, протекающего в настоящий момент. Циркулируют в крови очень короткий промежуток, не более 2 месяцев.
- Вирус краснухи (Rubella virus), определение индекса авидности специфичных антител, IgG. Авидность антител IgG – характеризует сроки давности инфекционного процесса. Так как антитела IgG сохраняются пожизненно, а антитела класса IgM быстро исчезают, авидность IgG позволяет понять, как давно была инфекция. Низкая авидность антител IgG свидетельствует о недавнем инфицировании – менее 3 месяцев назад. Обнаружение высокоавидных антител IgG говорит о том, что краснуха была перенесена пациентом более полугода назад.
- Вирус краснухи (Rubella Virus), качественное определение РНК (цельная кровь). Генетический материал (РНК) вируса краснухи определяется в крови в течение 7 дней от момента появления сыпи.
- Вирус краснухи (Rubella Virus), качественное определение РНК (мазок из ротоглотки и амниотическая жидкость). Генетический материал (РНК) вируса краснухи в мазках из ротоглотки выявляется в течение 14 дней после появления сыпи. Определение РНК вируса краснухи в амниотической жидкости применяют для диагностики внутриутробного инфицирования краснухой (только в условиях стационара).
- Клинические рекомендации по оказанию медицинской помощи детям больным краснухой. 2015
- Ющук Н.Д., Лекции по инфекционным болезням. / Н.Д. Ющук, Ю.Я. Венгеров – М. : ГЭОТАР-Медиа, 2016
Краснуха
Прививки от краснухи включены в национальный календарь вакцинации, но небольшие вспышки отмечаются каждую пятилетку. Сегодняшняя молодежь, детство которой пришлось на 90-е годы, миновала прививочные кабинеты, поэтому заболеваемость студентов и молодежи целыми коллективами совсем не редкость. Для краснухи характерна сезонность – в теплое время года болеют чаще.

Какие признаки характерны для начала краснухи у взрослых?
Инкубационный период от проникновения вируса до появления первых симптомов инфекции в среднем продолжается около трех недель, но может быть и 10 дней и четыре недели. Первые признаки краснухи у взрослых довольно выражены, это повышение температуры тела и катаральные симптомы, как при простуде.
У ослабленных хроническими болезнями взрослых или при сниженном иммунитете температура может быть высокой, ломит мышцы и болит голова. У большинства же взрослых болит и першит в горле, слезятся глаза, сильно раздражает яркий свет.
Отличие от простуды – увеличение лимфатических узлов, преимущественно на затылке и задней поверхности шеи, вне зависимости от лечения этот симптом краснухи задерживается почти на 3 недели, тогда как весь катаральный период продолжается не более трех суток.
Специалисту с большим опытом клинической работы необходимо современное оборудование и возможность выполнения сложных анализов, только в таких условиях безошибочно ставится диагноз. Всё это есть в международной клинике Медика24, в этом можно убедиться лично, мы работаем без выходных и праздников. Запишитесь на прием по телефону: +7 (495) 230-00-01.
Какие симптомы присоединяются в дальнейшем?
Характерный симптом краснухи – сыпь, которая может появиться после завершения катаральных явлений, а может сопровождать их, появившись буквально на первые сутки. Этот признак называют «экзантема» – красно-розовые пятнышки, не возвышающиеся над остальной кожей, часто сливающиеся в поля. Перед высыпанием может беспокоить зудение кожи, но совсем не обязательно. И также не обязательно, что кожные симптомы начинаются с лица, переходя вниз на туловище. Пятнышек нет на подошвах и ладошках, зато на спине и ягодицах – сплошная краснота, потому и «краснуха». Они могут быть даже во рту. Сыпь охватывает кожу очень быстро, всего за сутки, задержавшись дня на четыре, и бесследно исчезая.
В период экзантемы температура может нормализоваться, но возможны симптомы интоксикации, боли в мышцах и суставах, нарушение стула, неприятные ощущения в животе. У кого-то есть мышечная боль, у кого-то диспепсия, сочетание и проявления разнообразны и бессистемны.
При возникновении вышеописанных симптомов необходимо сразу обратиться к специалисту, который ведёт приём в международной клинике Медика24. Ранее начало терапии позволит избежать непоправимых последствий.
Какие проявления краснухи возникают у беременных?
У беременных нет никаких особенностей в симптомах краснухи, и лечение им требуется ровно настолько, насколько оно помогает всем остальным взрослым. Также может протекать легко и даже незаметно, но вирус по общему кровотоку проникает в беременную матку, где повреждает внутреннюю оболочку сосудов, нарушая кровоснабжение плода. Вирус внедряется в ДНК и изменяет деление клеток плода, в результате чего он развивается с дефектами. Наибольший урон наносится развивающимся в период вирусемии органам и системам, особенно в первые недели беременности. Вероятность врожденной патологии приближается к 100%.
Особенности симптомов краснухи у взрослых
Все инфекции, которыми необходимо переболеть в детстве, у взрослых протекают тяжелее.
- Симптомы в катаральный период выражены ярче, чем у детишек.
- Выше температура и интенсивнее признаки интоксикации.
- Увеличение лимфатических узлов у взрослых отмечается реже и развивается медленнее.
- Продолжительность катарального периода дольше, обычно дети справляются за сутки.
- Сыпь обильнее, у детей она не сливается.
Тем не менее, на одного взрослого больного с выраженными проявлениями краснухи приходится два пациента, у которых все симптомы прошли незаметно, а о заболевании узнали только при специальной диагностике уровня антител.
В международной клинике Медика24 есть всё необходимое для результативного лечения и эффективного восстановления, все программы индивидуализированы и основаны на мировых стандартах диагностики и лечения. Специалисты Центра инфекционных заболеваний готовы помочь, позвоните по телефону: +7 (495) 230-00-01
Всемирная организация здравоохранения уверена, что краснуха человечеству дана не навсегда, поэтому в конце прошлого века поставила задачу снизить заболеваемость до минимального значения, а врожденная инфекция не должна поражать более одного младенца из 100 тысяч новорожденных.
Как можно заразиться краснухой?
Как проявляется краснуха, понятно из названия – красной кожей от обильной сыпи, но есть и другие симптомы. Причина краснухи – крохотный вирус, похожий на футбольный мячик, внутри которого скручена РНК. Он может живым летать по комнате несколько часов, не любит ультрафиолета солнечного света и тепло, но в живом состоянии стойко переносит морозы.
Возбудитель злой, но не такой агрессивный, как корь и ветрянка, практически передаваемые бесконтактным способом. Причина краснухи – довольно плотный контакт с больным явной или скрыто протекающей инфекцией, передача осуществляется при вдыхании или попадании на кожу инфицированной возбудителем микроскопической капельки слюны.
Предполагается, что в детском возрасте причиной инфекции может стать облизывание игрушки больного ребенка, но у взрослых подобный контактный способ передачи отсутствует. Странно, ведь взрослые могут целоваться, тем не менее, для серьезных взрослых обозначена только одна причина заболевания – воздушно-капельное инфицирование аэрозолем слюны.
На высокоточном оборудовании в международной клинике Медика24 проводится круглосуточное обследование, что позволяет быстро поставить правильный диагноз и безотлагательно начать лечение, и это возможно в праздничные и выходные дни.
оставьте свой номер телефона
Как инфекция внедряется в организм?
Причина внедрения инфекционного агента – попадание в благоприятную для него среду, где заложенная природой программа вынуждает его размножаться. Попав на влажную и теплую слизистую оболочку носа или рта, в оболочке вируса образуются крохотные поры, через которые РНК внедряется в подходящие для дальнейшей жизни клетки человека. Особое пристрастие частица питает к эпителию и лимфатической ткани.
Попав через эпителиальную клетку в кровь, возбудитель мигрирует в лимфатические узлы, где на время укореняется для размножения и накопления собственной армии, поэтому одно из первых проявлений краснухи – увеличение лимфоузлов. Причиной появления красной сыпи, давшей название болезни и наиболее яркому симптому, становится путешествие размножившихся вирусных частиц по организму с накоплением в коже. Осевши в кожных покровах, возбудитель постепенно умирает.
Инфекционист международной клиники Медика24, обладая обширным клиническим кругозором, имеет в своём распоряжении самое современное диагностическое оборудование с возможностью выполнения сложных анализов тканей, что сказывается на благоприятном прогнозе пациента.
Когда больной максимально опасен для окружающих?
Выделение инфекционного агента во внешнюю среду начинается, когда ни сам носитель, ни окружающие даже не предполагаю инфекции. С виду здоровый человек, а внутри уже наполненный болезнетворными микроорганизмами, выбрасывает зараженную слюну за неделю до развития сыпи.
И после появления сыпи, когда от него уже все шарахаются, как от возможной причины будущих неприятностей со здоровьем, он тоже выделяет инфекционных агентов, в общей сложности минимально две недели больной опасен для здоровых и не привитых людей. Родившиеся с врожденной краснухой детишки способны стать причиной заражения взрослых от года до полутора лет, все это время в их слюнках и выделениях живет инфекционный агент.
Почему краснуха так страшна для беременных?
Иммунитет навсегда дает только перенесенная ранее инфекция. Краснуха высоко заразна, но если не переболел в детстве, прививки не обещают 100% защиты. Причина незащищенности в том, что далеко не всегда иммунизация выполняется так, как надо: увеличиваются интервалы между прививками, образуется недостаточное количество антител, то есть разных причин достаточно.
При обследовании каждая третья молодая женщина не имеет антител к вирусу, а сам вирус очень «любит» молодых и беременных женщин. В первый триместр беременности попадание инфекционного агента становится причиной формирования почти в 100% случаев генетических дефектов у плода и нарушения его кровоснабжения, поэтому краснуха в этот период – объективная причина для искусственного прерывания беременности.
Специалисты международной клиники Медика24 при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию инфекционного заболевания, что позволяет начать профилактические мероприятия. Если заболели, не надейтесь на авось, обратитесь за помощью к специалисту Центра инфекционных заболеваний, позвоните по телефону: +7 (495) 230-00-01.
Диагностика краснухи в большинстве случаев проходит без проведения специальных анализов, достаточно клинических симптомов, хотя эти симптомы очень похожи и на вызываемые другими возбудителями инфекционные заболевания. Но обычному анализу крови поставить диагноз невозможно, при многих процессах отмечается снижение лейкоцитов и повышение СОЭ.
На какие инфекции похожа краснуха?
При обследовании подозрительного на краснушную симптоматику пациента проводится дифференциальная диагностика:
- с корью, но при практически похожих проявлениях, при краснухе все идет легче и быстрее, нет таких отличительных коревых признаков, как кашель в первые дни болезни и пятна Филатова-Коплика на слизистой щек;
- со скарлатиной, при которой гораздо более выражено поражение миндалин – ангина и состояние куда как тяжелее;
- с инфекционным мононуклеозом, при котором более выражены симптомы и длительнее все проявления, кроме того в крови находят специфические изменения, каких при краснухе нет;
- с энтеровирусными инфекциями отличий очень мало, и в этом случае все решает специальная диагностика инфекционного возбудителя.
Инфекционисты международной клиники Медика24 прошли специализацию и имеют богатый клинический опыт, что позволяет в короткий срок и при минимальных затратах поставить правильный диагноз.
Кому необходима специальная диагностика на краснуху?
Опасность не в самом заболевании, оно протекает довольно легко, но у беременных приводит к выкидышам, формирует уродства у плода, передается по общему кровотоку будущему ребенку с формированием синдрома врожденной краснухи.
Всем молодым женщинам необходимо проведение диагностики – скрининга, когда выявляют в крови наличие антител к краснушному вирусу. Диагностика возможна несколькими способами. Если антитела обнаружены, значит, иммунитет есть. Если антител не находят, то показана профилактическая прививка.
Самое современное диагностическое оборудование международной клиники Медика24 позволяет за короткое время провести углублённое обследование и выяснить причину заболевания, и на основе безошибочной информации составить индивидуальную терапевтическую стратегию.
Какие методы диагностики применяют у беременных?
После контакта с больным беременную обязательно обследуют, определяя в крови концентрацию противовирусных иммуноглобулинов М и G. Это делается в первые 10 дней, если находят иммуноглобулин G (IgG), то делают вывод о наличии иммунитета и женщину оставляют в покое.
При отсутствии иммуноглобулинов повторная диагностика проводится через 10 дней, если находят иммуноглобулин М (IgM), считается, что женщина уже болеет и надо решать вопрос о прекращении беременности. Даже во второй половине беременности, когда плод максимально сформировался и может не развиться дефектов, высока вероятность врожденной краснухи.
Профилактика краснухи у взрослых
Лечение инфекции неспецифическое, поэтому профилактика инфекции – самое лучшее средство защиты. Краснуха у беременной всегда плохо, поэтому необходимо заблаговременно озаботиться формированием иммунитета.
При вакцинации, для которой используется ослабленный вирус, возникает легкая форма заболевания, поэтому могут быть неприятные реакции. У каждой четвертой женщины на второй неделе развивается боль в мелких суставах – артралгия, может быть небольшое увеличение лимфоузлов и сыпь. Формально во время беременности прививка противопоказана, но если женщина не знала о своем статусе, то после прививки аборт далеко не обязателен.
Что такое экстренная профилактика, в каких случаях она нужна?
Инфекция переносится нетяжело, поэтому в экстренной иммунной защите нуждаются дети и беременные, им и вводится противокраснушный иммуноглобулин.
Если человек наверняка знает, что привит против краснухи, можно пройти диагностику и выяснить уровень защитных антител в крови. Всем остальным взрослым, если они не переболели инфекцией или не помнят «было или не было» болезни и вакцинации, в первые трое суток делают прививку. До прививки тоже можно было бы провести диагностику, чтобы уж наверняка знать, целесообразно ли её делать, но времени на это нет.
Диагностика заключается в профессиональном анализе всей совокупности информации, на основе мировых стандартов и богатого клинического опыта. Врачи Центра инфекционных заболеваний работают только в таком «ключе». Получите помощь инфекциониста, позвонив по телефону: +7 (495) 230-00-01.
До конца 19 века даже врачи не особо различали краснуху, корь и скарлатину, что неудивительно при одинаковых симптомах, но очень разной степени выраженности. Понимание улучшило накопление знаний и их систематизация, тогда как возбудителей смогли увидеть почти через век после разделения инфекций.
Как часто краснуха встречается у взрослых?
До века нынешнего, краснуху считали болезнью детского возраста, её переносили в детском саду, на всю жизнь приобретая стойкий иммунитет. В последнее десятилетие существования СССР дети уже болели много реже, потому что педиатры не спрашивали маму «делать прививку или нет», а отправляли в прививочный кабинет. В 90-е годы в каждой тысяче уже было двое взрослых больных и стали констатировать случаи врожденной инфекции. Сегодня обязательна вакцинация от вируса краснухи девушек с 18 до 25 лет, поэтому заболевание поражает мужчин.
Если Вы не знает, что происходит с Вашим организмом и какие заболевания возможны, пройдите углубленное обследование. В международной клинике Медика24 к Вашим услугам новейшее оборудование, проводятся любые анализы и, главное, команда высокопрофессиональных специалистов даст результатам обследования правильную и безошибочную трактовку.
Правда ли, что заболевание протекает легко?
Взрослым инфекция не всегда дается легко, на каждого больного приходится два человека, перенесших бессимптомную инфекцию или очень легкую, которую приняли за банальную простуду. Для отягощенного хроническими болезнями организма в принципе любая инфекция опасна, и вирус краснухи тоже вызывает интенсивные клинические проявления, которые трудно назвать легкими. Отмечается и высокая температура, и обильнейшая сыпь, и длительное увеличение лимфатических узлов, а также совершенно неспецифичные боли в мышцах и суставах.
К каким осложнениям может привести инфекция?
У детишек осложнения редки, для взрослых характерны поражения нервной системы: менингиты и энцефалиты. Часто на фоне вирусного повреждения эпителия возникают бактериальные пневмонии, воспаления уха или суставов. Повреждение инфекционным агентом эпителиальной выстилки сосудов и ткани селезенки, депонирующей кровь, может вызвать тромбоцитопеническую пурпуру.
Какие осложнения краснухи могут возникать во время беременности?
Заболевание беременной ничем не отличается от других взрослых, но вынашиваемый плод имеет плохие перспективы.
- Выкидыши отмечаются в каждом третьем случае, каждый пятый рождается мертвым, погибает каждый четвертый новорожденный.
- В первом триместре инфекция проникает в плод в 8 случаях, во втором и третьем триместрах – в 3-5 из десяти.
- Инфицирование 9-12-недельного плода гарантирует у каждого третьего новорожденного пороки развития, до 20 недель – уродства отмечаются у каждого десятого.
- Каждый десятый новорожденный с аномалиями развития – это действие краснушного вируса.
- Синдром врождённой инфекции гарантирован 60% при инфицировании мамы на 3-4 неделе беременности, к 12 неделе частота снижается до 15%, к 14 неделе – до 7%.
Лечение краснухи у взрослых
Лечение неосложненной краснухи симптоматическое – уменьшение неприятных симптомов, убивающих вирус лекарств пока не существует.
После контакта с больным не привитому ранее и не переболевшему взрослому с высокой вероятностью осложнений будет предложена прививка от краснухи. Прививка в любом возрасте лучшая профилактика болезни и связанных с ней осложнений, но планирующая рождение детей женщина просто обязана выяснить свой иммунологический статус, сделав анализы на краснуху и при отсутствии иммунитета пройти иммунизацию.
Многие болезни приходят нежданно-негаданно, и человек не в силах их предотвратить, но это не относится к краснухе и другим «родственным» ей инфекциям, их можно остановить простыми прививками.
Если Вам дорого собственное здоровье, пройдите обследование на наличие иммунитета против инфекционных заболеваний, а специалисты рассчитают индивидуальную профилактическую стратегию. Обратитесь в Центр инфекционных заболеваний международной клиники Медика24 по телефону +7 (495) 230-00-01
Материал подготовлен врачом-инфекционистом международной клиники Медика24, доктором медицинских наук Нагибиной Маргаритой Васильевной.
Краснуха у детей: фото, симптомы, лечение

В целом же, у взрослого человека краснуха протекает намного тяжелее, чем в детском возрасте.
Краснуха является очень заразным острым инфекционным заболеванием, которое сопровождается появлением мелкопятнистой сыпи, увеличением лимфатических узлов, умеренной лихорадкой и внутриутробным поражением плода. Источником заражения служит человек со стёртой или выраженной формой краснухи. Передаётся заболевание воздушно-капельным способом при поцелуях и разговорах, от матери к плоду и при контакте с заражёнными бытовыми предметами. Ребёнок, заболевший краснухой, представляет опасность для окружающих за 7 дней до первого проявления сыпи и в течение недели после высыпаний. При врождённой краснухе ребёнок может выделять возбудитель ещё на протяжении почти двух лет.
Инкубационный период заболевания составляет 11-24 дней. Проникновение вируса в детский организм происходит через слизистые дыхательных путей, откуда разносится потоком крови, вызывая увеличение лимфоузлов на задней части шеи и затылка. Иногда может возникнуть незначительный сухой кашель и насморк, а также слезотечение и першение в горле.
Симптомы детской краснухи
У большинства детей, заболевших краснухой, в первый же день проявляются характерные кожные высыпания, которые представляют собой овальные или круглые ярко розовые мелкие пятна (см. фото). Сначала сыпь появляется на шее, лице, за ушами и под волосами на голове, а затем она стремительно распространяется на всё туловище и конечности. Особенно типичным является расположение сыпи в зоне ягодиц, на спине, внешней стороне рук и передней части ног. На ладонях и подошвах высыпания, как правило, отсутствуют. В некоторых случаях возможны их единичные проявления на слизистой оболочке ротовой полости. Через три дня сыпь начинает постепенно исчезать.
Методы диагностики и лечения краснухи
Заболевание диагностируется при контакте не привитого ребёнка с человеком, больным краснухой. При этом учитывается наличие сыпи на коже, увеличенных лимфатических узлов и также других характерных симптомов. Диагноз также подтверждает анализ венозной крови на антитела, который проводят в первые дни болезни и через неделю после её проявления.
Для эффективного лечения краснухи госпитализация, как правило, не требуется. В период кожной сыпи ребёнку рекомендован постельный режим и по необходимости, симптоматические препараты, действие которых направлено на устранение основных симптомов заболевания. При появлении каких-либо осложнений лечение проводится уже в больнице. В большинстве случаев прогноз заболевания достаточно благоприятный, так как повторно заразиться краснухой невозможно.
Последствия краснухи у детей
Лёгкое течение заболевания никаких серьёзных последствий не вызывает. Самым опасным осложнением краснухи является энцефалит, да и то он встречается только во взрослом и подростковом возрасте. В 25% случаев краснуха может вызвать поражение центральной нервной системы, которое выражается в форме параличей и парезов. Такое течение заболевания значительно повышает риск наступления детской смерти.
При внутриутробном поражении плода вирусом краснухи последствия могут проявиться спустя несколько лет нарушением работы мозга и речевого аппарата, сбоями в психическом развитии, а также умственной неполноценностью. С течением времени у ребёнка может проявиться снижение интеллекта и нарушение координации движений в результате несогласованной работы некоторых участков головного мозга. Такая сложная форма заболевания лечению не поддаётся.
Профилактика детской краснухи
Для того чтобы предотвратить дальнейшее распространение инфекции больного ребёнка следует изолировать от коллектива при первых же проявлениях сыпи. Очень важно не допускать контакта инфицированных детей с женщинами во время беременности.
Самым эффективным профилактическим методом против краснухи была и остаётся вакцинация. Прежде, чем планировать ребёнка, следует пройти соответствующее обследование и провести необходимую вакцинацию, так как во время беременности проведение прививок противопоказано.
В современной медицине используется комбинированная вакцина, которая содержит не только ослабленные возбудители краснухи, но и оспы, паротита и кори. Согласно проведённым научным исследованиям, у 95% привитых таким образом людей вырабатывается стойкий иммунитет к данным заболеваниям.

