Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
– С первых дней жизни нередко проявляются наследственные и генетически обусловленные заболевания. Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок”, и под удар попадают уязвимые почки.
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
У мальчиков внимательная мама заметит ослабление струи мочи. Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов – устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Одно из самых распространённых заболеваний, которое выявляет педиатр при обследовании в поликлинике – инфекция мочевых путей. Постановка этого диагноза осуществляется после сдачи анализов мочи (общий анализ мочи и посев мочи на стерильность). При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
Причиной заболевания у девочек очень часто становится воспаление в вагине, которое проявляется вульвовагинитом. Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Мамы девочек часто спрашивают, что приводит к вульвовагиниту. Самая распространенная причина – неправильный туалет наружных половых органов , когда не выполняется ежедневная обработка с лактоцидом, или другим аналогичным мылом, больших и малых половых губ до входа во влагалище.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Одна из проблем у мальчиков – физиологический фимоз, который родители ребенка должны обнаружить приблизительно к 3 годам. Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Сколько пьет ваш ребенок?
Одним из важнейших критериев в диагностике работы мочевого пузыря является определение ритмов мочеиспускания , вы должны следить за тем сколько раз ваш ребенок помочился за сутки и какими порциями. Чтобы правильно провести данное исследование, нужно также учитывать ежедневную водную нагрузку, знать с каким интервалом ребенок пил жидкость. Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Если мы начнем обсуждать, какими порциями должен мочиться ребенок, то существуют возрастные критерии. У грудного малыша объем мочевого пузыря составляет около 90 мл, поэтому он мочится порциями от 30-50 мл и до 90 мл, в 2 года объем мочевого пузыря 120 мл, в 3 года – 130 мл, в 4 года – 140 мл и в 5 лет – 150 мл. Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Оказывается, мочевой пузырь, как и желудок, при желании можно растянуть до невероятных размеров. Есть дети, которые привыкли перед сном пить воду в объеме 250-300 мл. Эта вода находится в мочевом пузыре всю ночь, растягивая его (кстати, иногда, на фоне этой привычки появляется ночное недержание мочи). Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно – бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Иногда на фоне переполненности возникает ситуация, при которой моча из мочевого пузыря возвращается обратно в лоханку почки, деформируя и растягивая её. Такой процесс нередко приводит к необходимости оперативного лечения. Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок – достаточно ли промываются почки, и каков объём порции при мочеиспускании.
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Иногда приходится перепроверять данные УЗИ почек и проводить более углубленное специализированное обследование. Главное – не надо оставлять за спиной нерасшифрованные диагнозы, поставленные на УЗИ, чтобы в дальнейшем не опоздать с назначением необходимого лечения. В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
Вот мы и подошли ещё к одному достаточно распространенному заболеванию – пиелонефриту. Часто, опрашивая родителей о наличии болезней почек в семье, можно услышать – у меня был хронический пиелонефрит. А в чем он проявлялся? – «Болела спина, живот, повышалась температура и были изменения в анализах мочи. Эта ситуация повторялась 1 или 2 раза в году».
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Мой опыт практического врача показывает, что в последние годы возникает много различных заболеваний на фоне токсических и химических поражений органов , ведущих к тяжелым заболеваниям почек. Неоднократно отмечалось, что после употребления в пищу арбуза, выращенного на азотистых удобрениях, или клубники из теплицы в мае; у ребёнка появлялась моча с примесью крови, или начинался тяжелый аллергический процесс, который иногда приводил к отечному синдрому.
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Заболеваний почек великое множество и их можно описывать очень долго. Я остановился на отдельных, самых распространённых случаях. Важно помнить о главном: если у вашего ребенка есть изменения в анализах мочи и крови, или обнаружились какие-либо проблемы на УЗИ – не затягивайте свой приход к опытному нефрологу. В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
Доктор Комаровский о белке в моче у ребенка

В анализах мочи у ребенка обнаружен белок. Педиатр встревожен, родители в шоке. Внешне никаких изменений в поведении малыша нет, он выглядит совершенно здоровым, и тут такой результат! О том, с чем связано появление белка в моче и что с этим делать, родителям рассказывает известный и уважаемый миллионами мам педиатр высшей категории и телеведущий Евгений Олегович Комаровский.


Что это такое?
Протеинурия – это повышенное содержание белка в моче.
В норме белка в моче быть не должно вообще. Точнее, он там, конечно, есть, но в настолько небольших количествах, что уловить его следы не сможет ни одно даже высокоточное лабораторное оборудование. Увеличение этого количества до отметок, которые определяются лаборантом, может свидетельствовать как о серьезных нарушениях в организме ребенка, так и о некоторых вполне безобидных и нормальных физиологических состояниях.
Норма
Нормальный показатель, который не должен тревожить, – 0,003 гр реактивного белка на литр.
Если число в анализах вашего ребенка существенно выше, причин может быть несколько:
- Заболевание в начальной или активной стадии. Например, малыш начинает заболевать ОРВИ и у него слегка повышена температура.
- Любая инфекция, которую ребенок перенес не раньше, чем за 2 недели до проведения анализа.
- Аллергия в стадии обострения.
- Общее переохлаждение организма.
- Недавно пережитый ребенком сильный стресс.
- Существенные физические нагрузки.
- Отравление.
- Лекарственная интоксикация при длительном употреблении медикаментов.
- Туберкулез.
- Заболевания почек и мочевыводящих путей.
- Проблемы с процессами кроветворения.
Установить точную причину повышения реактивного белка в моче малыша можно только с помощью дополнительных обследований у нефролога, уролога, гематолога, педиатра, невропатолога.



Комаровский о белке
Если у ребенка нашли повышенную концентрацию белка в моче, не надо впадать в панику, призывает Евгений Комаровский. Не всегда причина такого лабораторного результата кроется в патологии. К примеру, у новорожденных и детей первых недель жизни повышенный белок – вообще вариант нормы, а у грудничка причиной роста таких показателей в моче может стать самое обычное перекармливание. Съел лишнего – возникла дополнительная нагрузка на организм – повысился белок.
Довольно часто белок обнаруживают в моче ошибочно, подчеркивает Комаровский. Такое может случиться, если анализ собрали неправильно. Мочу нужно приносить только в чистой специальной пластиковой баночке с плотной крышкой. Перед сбором нужно подмыть ребенка с мылом, а если речь идет о девочке, на время опорожнения мочевого пузыря закрыть вдох во влагалище ваткой, чтобы избежать попадания посторонних выделений в мочу.


Чем нужно подмывать девочек – доктор Комаровский дает свои советы, которые позволят избежать ненужных проблем со здоровьем у любимых красавиц в семье.
Комаровский рекомендует не усердствовать с белковой пищей, она тоже может стать причиной завышенных показателей белка в урине. Малышам нужно вовремя и грамотно вводить прикорм, не ограничивать кроху одним лишь грудным молоком или смесью. Детей постарше не стоит три раза в сутки кормить мясом, молоком и яйцами. Чаще всего после нормализации рациона анализы мочи у ребенка приходят в норму.


Если специалисты приходят к выводу, что причина повышенного белка изначально патологическая, чаще всего речь идет о заболеваниях почек и выделительной системы, говорит Комаровский. Чаще всего звучат такие диагнозы, как цистит, пиелонефрит. Эти состояния потребуют специального лечения, которые назначит детский нефролог.
Если белок в моче повысился из-за инфекции или заболевания типа ОРВИ, при приступе аллергии, ничего особенного родителям предпринимать не надо, считает Комаровский. Ведь показатели вернутся в норму самостоятельно через некоторое время после того, как малыш выздоровеет.
В любом случае доктор рекомендует не откладывать посещение врача. А пока проходит обследование, ребенку надо создать максимально спокойную обстановку, снизить физические нагрузки, эмоциональное напряжение. Иногда простой коррекции питания и спокойной домашней семейной обстановки вполне хватает, чтобы анализ мочи ребенка стал нормальным.

Пока ребенок растет, мамы часто сталкиваются со сдачей детской мочи в поликлинику. Об анализе мочи и инфекциях мочевыводящих путей доктор Комаровский рассуждает у себя в передаче.
- Доктор Комаровский
- Ребенок часто болеет
- Закаливание
- Режим дня
- Вес
- Плохо спит
- Дневной сон
- Истерики
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Доктор Комаровский о белке в моче у ребенка
Исследование мочи с помощью тест-полосок. Тест-полоски с реагентами, окраска которых зависит от концентрации определяемого вещества, ныне повсеместно применяются при анализе мочи. Есть тест-полоски для определения рН, удельного веса, присутствия крови, концентрации белка, кетоновых тел, глюкозы, нитритов, лейкоцитарной эстеразы и уробилиногена.
Точность определения у них разная, а результаты могут искажаться даже под действием часто присутствующих в моче веществ и других факторов. Тест-полоски широко используют благодаря их дешевизне и быстроте анализа, однако результаты следует истолковывать осторожно.
Цвет мочи у ребенка
В зависимости от концентрации моча может быть от почти прозрачной до темно-янтарной. Желтым цветом нормальная моча обязана главным образом урохрому. Другие пигменты — каротин, уробилин и билирубин — могут придать ей оранжевую окраску. Белая, похожая на молоко моча бывает у здоровых детей из-за выпадающего в осадок фосфата кальция (особенно если ее охлаждают); в редких случаях белая моча указывает на хилурию.
В моче грудных детей встречается розоватый осадок из уратов. Выпавшие в осадок ураты могут также давать «кирпичную пыль» на пеленках. Необычный цвет мочи часто вызывается пищевыми красителями, лекарственными средствами или некоторыми натуральными пищевыми продуктами, но может быть обусловлен пигментами, которые выделяются при разных болезнях. Для острого гломерулонефрита характерна коричневая моча (цвета крепкого чая или кока-колы, «ржавая» моча).
При гематурии моча может быть от бледно-розовой до ярко-красной. В таблице перечислены некоторые причины необычной окраски мочи.

Концентрация мочи у ребенка
У детей старше 6 мес осмолярность мочи (показатель числа осмотически активных частиц) составляет от 50 до 1200 мосм/л. Осмолярность — самый точный показатель концентрации мочи, но ее сложно измерять. Удельный вес (вес одного миллилитра мочи по отношению к весу одного миллилитра Н2О) легко измерить, и он в целом коррелирует с осмолярностью. Однако при глюкозурии и сильно выраженной протеинурии осмолярность, определенная по удельному весу, будет завышенной.
Глюкоза и рентгеноконтрастные вещества не влияют на определение удельного веса при помощи тест-полосок, но белки влияют. Удельный вес мочи колеблется от 1,001 до 1,030 и выше. Удельный вес выше 1,030, возможно, означает присутствие экзогенного вещества (например, рентгеноконтрастного).
pH мочи у ребенка
рН мочи колеблется от 4,5 до 8 и зависит от питания (чем больше белка, тем ниже рН), состояния КЩР и длительности хранения. Кислая (рН 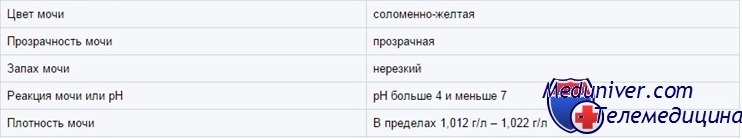
Белок в моче у ребенка
В норме моча содержит следовые количества белка ( 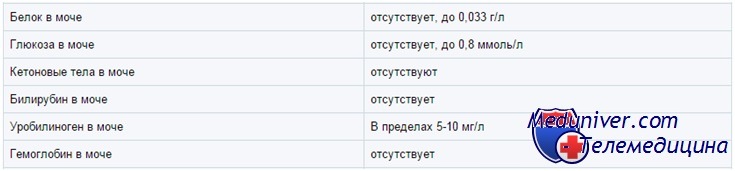
Глюкоза в моче у ребенка
В норме глюкоза в моче не определяется (исключение — недоношенные дети). В тест-полосках обычно используется глюкозооксидазная реакция, специфичная по отношению к глюкозе. Другой метод — проба Бенедикта — основан на восстановлении ионов меди. Проба Бенедикта определяет все восстановители, включая глюкозу, и с ее помощью выявляют врожденные нарушения метаболизма Сахаров, например галактоземию.
Глюкозурия чаще всего возникает вследствие гипергликемии (избыток глюкозы попадает в мочу), но иногда отражает наследственное нарушение почечного транспорта глюкозы или же является частью общего нарушения функции проксимальных канальцев (синдрома Фанкони). У сильно недоношенных детей глюкозурия может быть вызвана незрелостью почечных канальцев.
Нитриты в моче у ребенка
Анализ на нитриты (с реактивом Грисса) используют, чтобы выявить бактериурию. Обычно в моче нитритов нет, но есть нитраты. Грамотрицательные бактерии восстанавливают нитраты до нитритов, но это занимает несколько часов. Поэтому положительная реакция возможна только при наличии в моче нитратов, выраженной бактериурии и достаточном для образования нитритов времени. Отрицательный результат еще не исключает бактериурию; при высоком уровне аскорбиновой кислоты возможен ложноотрицательный результат.
Лейкоцитарная эстераза в моче у ребенка
По лейкоцитарной эстеразе определяют лейкоцитурию. Если моча загрязнена влагалищными выделениями, результат будет положительным и в отсутствие инфекции мочевых путей или лейкоцитурии. Положительный результат нужно подтверждать исследованием осадка мочи под микроскопом.
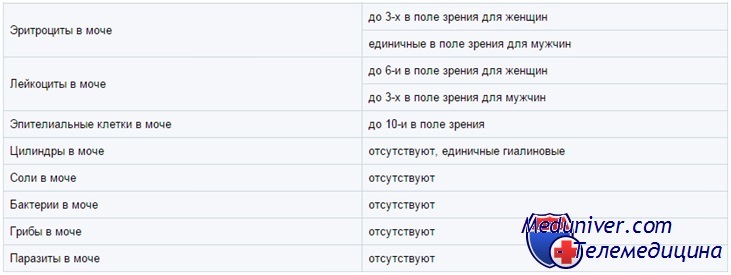
Гемоглобин, миоглобин, эритроциты в моче у ребенка
Гемоглобин и миоглобин дают с реагентами на тест-полоске в зависимости от концентрации зеленое либо синее окрашивание. Кроме того, эти реагенты лизируют эритроциты, так что внутриклеточный гемоглобин тоже вступает в реакцию. Ее чувствительность оценивают как 5—20 эритроцитов в поле зрения при большом увеличении микроскопа, или 0,015 мг% гемоглобина.
В моче часто встречаются следы гемоглобина; обычно это не говорит о болезни. Положительные результаты нужно сопоставить с микроскопией мочевого осадка. Отсутствие эритроцитов при микроскопии может означать, что реакцию дает свободный гемоглобин или миоглобин, но чаще — что эритроциты просто успели лизироваться.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Белок общий в моче
Это клинико-лабораторный признак поражения почек, используемый для диагностики их заболеваний и контроля за лечением.
Синонимы английские
Urine total protein, urine protein, 24-Hour Urine Protein.
Колориметрический фотометрический метод.
Г/л (грамм на литр), г/сут. (грамм в сутки).
Какой биоматериал можно использовать для исследования?
Среднюю порцию утренней мочи, суточную мочу.
Как правильно подготовиться к исследованию?
- Не употреблять алкоголь в течение 24 часов до исследования.
- Исключить прием мочегонных препаратов в течение 48 часов до сдачи мочи (по согласованию с врачом).
Общая информация об исследовании
Белок общий в моче – это ранний и чувствительный признак первичных заболеваний почек и вторичных нефропатий при системных заболеваниях. В норме лишь незначительное количество белка теряется с мочой благодаря фильтрационному механизму почечного клубочка – фильтра, препятствующего проникновению крупных заряженных белков в первичный фильтрат. В то время как низкомолекулярные белки (менее 20 000 дальтон) свободно преодолевают клубочковый фильтр, поступление высокомолекулярного альбумина (65 000 дальтон) ограниченно. Большая часть белка реабсорбируется в кровоток в проксимальных канальцах почки, в результате чего лишь его малое количество в итоге выделяется с мочой. Около 20 % выделяемого в норме белка составляют низкомолекулярные иммуноглобулины, и по 40 % приходится на альбумин и мукопротеины, секретируемые в дистальных почечных канальцах. Потеря белка в норме составляет 40-80 мг в сутки, выделение более 150 мг в сутки называется протеинурией. При этом основное количество белка приходится на альбумин.
Следует отметить, что в большинстве случаев протеинурия не является патологическим признаком. Белок в моче определяется у 17 % населения и только у 2 % из них служит причиной серьезного заболевания. В остальных случаях протеинурия рассматривается как функциональная (или доброкачественная); она наблюдается при многих состояниях, таких как лихорадка, повышенная физическая нагрузка, стресс, острое инфекционное заболевание, дегидратация. Такая протеинурия не связана с заболеванием почек, и потеря белка при ней незначительна (менее 2 г/сутки). Одной из разновидностей функциональной протеинурии является ортостатическая (постуральная) протеинурия, когда белок в моче обнаруживается только после длительного стояния или ходьбы и отсутствует при горизонтальном положении. Поэтому при ортостатической протеинурии анализ на общий белок утренней порции мочи будет отрицательным, а анализ суточной мочи выявит присутствие белка. Ортостатическая протеинурия встречается у 3-5 % людей до 30 лет.
Белок в моче также появляется в результате его избыточного образования в организме и усиленной фильтрации в почках. При этом количество белка, поступившего в фильтрат, превосходит возможности реабсорбции в почечных канальцах и в итоге выделяется с мочой. Такая протеинурия “переполнения” также не связана с заболеваниями почек. Она может сопровождать гемоглобинурию при интраваскулярном гемолизе, миоглобинурию при повреждении мышечной ткани, множественную миелому и другие заболевания плазматических клеток. При таком варианте протеинурии в моче присутствует не альбумин, а какой-либо специфический белок (гемоглобин при гемолизе, белок Бенс-Джонса при миеломе). В целях выявления специфического белка в моче применяют анализ суточной мочи.
Для многих заболеваний почек протеинурия является характерным и постоянным признаком. По механизму возникновения ренальную протеинурию разделяют на клубочковую и тубулярную. Протеинурия, при которой белок в моче появляется в результате повреждения базальной мембраны, называется клубочковой. Базальная мембрана клубочков – основной анатомический и функциональный барьер для крупных и заряженных молекул, поэтому при ее повреждении белки свободно поступают в первичный фильтрат и экскретируются с мочой. Повреждение базальной мембраны может возникать первично (при идиопатическом мембранозном гломерулонефрите) или вторично, как осложнение какого-либо заболевания (при диабетической нефропатии на фоне сахарного диабета). Наиболее распространена клубочковая протеинурия. К заболеваниям, сопровождающимся повреждением базальной мембраны и клубочковой протеинурией, относятся липоидный нефроз, идиопатический мембранозный гломерулонефрит, фокальный сегментарный гломерулярный склероз и другие первичные гломерулопатии, а также сахарный диабет, болезни соединительной ткани, постстрептококковый гломерулонефрит и другие вторичные гломерулопатии. Клубочковая протеинурия также характерна для поражения почек, связанного с приемом некоторых лекарств (нестероидных противовоспалительных препаратов, пеницилламина, лития, опиатов). Самой частой причиной клубочковой протеинурии является сахарный диабет и его осложнение – диабетическая нефропатия. Для ранней стадии диабетической нефропатии характерна секреция небольшого количества белка (30-300 мг/сут), так называемая микроальбуминурия. При прогрессировании диабетической нефропатии потеря белка увеличивается (макроальбуминемия). Степень клубочковой протеинурии различна, чаще превышает 2 г в сутки и может достигать более 5 г белка в сутки.
При нарушении функции реабсорбции белка в почечных канальцах возникает тубулярная протеинурия. Как правило, потеря белка при этом варианте не достигает таких высоких значений, как при клубочковой протеинурии, и составляет до 2 г в сутки. Нарушением реабсорбции белка и тубулярной протеинурией сопровождаются гипертензивный нефроангиосклероз, уратная нефропатия, интоксикация солями свинца и ртути, синдром Фанкони, а также лекарственная нефропатия при применении нестероидных противовоспалительных препаратов и некоторых антибиотиков. Самой частой причиной тубулярной протеинурии является гипертоническая болезнь и ее осложнение – гипертензивный нефроангиосклероз.
Увеличение белка в моче наблюдается при инфекционных заболеваниях мочевыделительной системы (цистите, уретрите), а также при почечно-клеточном раке и раке мочевого пузыря.
Потеря значительного количества белка с мочой (более 3-3,5 г/л) приводит к гипоальбуминемии, снижению онкотического давления крови и как внешним, так и внутренним отекам (отекам нижних конечностей, асциту). Значительная протеинурия позволяет дать неблагоприятный прогноз хронической почечной недостаточности. Стойкая потеря небольшого количества альбумина не проявляется какими-либо симптомами. Опасность микроальбуминурии заключается в повышенном риске ишемической болезни сердца (в особенности инфаркта миокарда).
Достаточно часто в результате самых разных причин анализ утренней мочи на общий белок бывает ложноположительным. Поэтому протеинурия диагностируется только после повторного анализа. При положительных двух и более анализах утренней порции мочи на общий белок протеинурия считается стойкой, а обследование дополняется анализом суточной мочи на общий белок.
Исследование утренней порции мочи на общий белок является скрининговым методом обнаружения протеинурии. Он не позволяет оценить степень протеинурии. Кроме того, метод чувствителен к альбумину, но не выявляет низкомолекулярные белки (например, белок Бенс-Джонса при миеломе). Для того чтобы определить степень протеинурии у пациента с положительным результатом анализа утренней порции мочи на общий белок, на общий белок исследуется и суточная моча. При подозрении на множественную миелому анализу также подвергается суточная моча, причем необходимо проводить дополнительное исследование на специфические белки – электрофорез. Следует отметить, что анализ суточной мочи на общий белок не дифференцирует варианты протеинурии и не выявляет точной причины заболевания, поэтому его необходимо дополнять некоторыми другими лабораторными и инструментальными методами.
Для чего используется исследование?
- Для диагностики липоидного нефроза, идиопатического мембранозного гломерулонефрита, фокального сегментарного гломерулярного склероза и других первичных гломерулопатий.
- Для диагностики поражения почек при сахарном диабете, системных заболеваниях соединительной ткани (системной красной волчанке), амилоидозе и других мультиорганных заболеваниях с возможным вовлечением почек.
- Для диагностики поражения почек у пациентов с повышенным риском хронической почечной недостаточности.
- Чтобы оценить риск развития хронической почечной недостаточности и ишемической болезни сердца у пациентов с заболеваниями почек.
- Для оценки функции почек при лечении нефротоксичными препаратами: аминогликозидами (гентамицином), амфотерицином В, цисплатином, циклоспорином, нестероидными противовоспалительными препаратами (аспирином, диклофенаком), ингибиторами АПФ (эналаприлом, рамиприлом), сульфонамидами, пенициллином, тиазидом, фуросемидом и некоторыми другими.
Когда назначается исследование?
- При симптомах нефропатии: отеках нижних конечностей и периорбитальной области, асците, прибавке в весе, артериальной гипертензии, микро- и макрогематурии, олигурии, повышенной утомляемости.
- При сахарном диабете, системных заболеваниях соединительной ткани, амилоидозе и других мультиорганных заболеваниях с возможным вовлечением почек.
- При имеющихся факторах риска хронической почечной недостаточности: артериальной гипертензии, курении, наследственности, возрасте больше 50 лет, ожирении.
- При оценке риска развития хронической почечной недостаточности и ишемической болезни сердца у пациентов с заболеваниями почек.
- При назначении нефротоксичных препаратов: аминогликозидов, амфотерицина В, цисплатина, циклоспорина, нестероидных противовоспалительных препаратов, ингибиторов АПФ, сульфонамидов, пенициллинов, тиазидовых диуретиков, фуросемида и некоторых других.
Что означают результаты?
Референсные значения (средняя порция утренней мочи)
Концентрация: Референсные значения (суточная моча)
после тяжелой физической нагрузки Причины повышения уровня общего белка в моче:
1. Заболевания почек:
- первичные заболевания почек: липоидный нефроз, идиопатический мембранозный гломерулонефрит, фокальный сегментарный гломерулярный склероз, IgA-гломерулонефрит, мембранопролиферативный гломерулонефрит, пиелонефрит, синдром Фанкони, острый тубулоинтерстициальный нефрит;
- поражения почек при системных заболеваниях: сахарном диабете, артериальной гипертензии, системных заболеваниях соединительной ткани, амилоидозе, постстрептококковом гломерулонефрите, преэклампсии, уратной нефропатии, злокачественных новообразованиях (легких, желудочно-кишечного тракта, крови), серповидно-клеточной анемии и др.;
- поражение почек при лечении нефротоксическими препаратами: аминогликозидами, амфотерицином В, цисплатином, циклоспорином, нестероидными противовоспалительными препаратами, ингибиторами АПФ, сульфонамидами, пенициллинами, тиазидами, фуросемидом и некоторыми другими;
- поражение почек при отравлении солями свинца и ртути;
- почечно-клеточная карцинома.
2. Увеличение образования и фильтрации белка в организме (протеинурия “переполнения”):
- множественная миелома, макроглобулинемия Вальденстрема;
- гемоглобинурия при интраваскулярном гемолизе;
- миоглобинурия при поврежеднии мышечной ткани.
3. Транзиторная (доброкачественная) протеинурия:
- дегидратация, стресс, диета с высоким содержанием белка, значительная физическая нагрузка, лихорадка;
- ортостатическая протеинурия.
4. Другие причины:
- застойная сердечная недостаточность, подострый инфекционный эндокардит;
- гипертиреоз;
- заболевания центральной нервной системы;
- рак мочевого пузыря;
- кишечная непроходимость;
- травма и другие.
Понижение уровня общего белка в моче не является диагностически значимым.
Что может влиять на результат?
Ложноположительный показатель может быть получен при:
- применении лекарственных препаратов (аспирина, хлорпромазина, пенициллина, радиоконтрастных веществ, бикарбоната натрия, сульфонамидов, ацетазоламида);
- при макрогематурии, лейкоцитурии.
Ложноотрицательному результату способствуют:
- низкая относительная плотность мочи (менее 1,015), щелочная реакция мочи (pH более 7,5), уреаза-положительная микрофлора (Proteusmirabilis,Proteusvulgaris);
- наличие специфических белков (белка Бенс-Джонса, миоглобина).
В ходе данного исследования определяется общее количество белка, выделяющегося с мочой.
Для определения различных фракций белка могут быть использованы следующие тесты:
- [06-114] Альбумин в моче (микроальбуминурия)
- [40-505] Альбумин-креатининовое соотношение (альбуминурия в разовой порции мочи)
- [08-019] Бета-2-микроглобулин в моче
- [13-123] Электрофорез белков мочи с определением типа протеинурии
Кто назначает исследование?
Врач общей практики, нефролог, эндокринолог, кардиолог.
Литература
- Naderi AS, Reilly RF. Primary care approach to proteinuria. J Am Board Fam Med. 2008 Nov-Dec;21(6):569-74.
- Johnson DW. Global proteinuria guidelines: are we nearly there yet? Clin Biochem Rev. 2011 May;32(2):89-95.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. – Saunder Elsevier, 2008.
- Kashif W, Siddiqi N, Dincer AP, Dincer HE, Hirsch S. Proteinuria: how to evaluate an important finding. Cleve Clin J Med. 2003 Jun;70(6):535-7, 541-4, 546-7.
- Carroll MF, Temte JL. Proteinuria in adults: a diagnostic approach. Am Fam Physician. 2000 Sep 15;62(6):1333-40.
Белок в моче – методы определения и границы нормы (современное состояние проблемы)
Куриляк О.А., к.б.н.
В норме белок выделяется с мочой в относительно небольшом количестве, обычно не более 100–150 мг/сут.
Суточный диурез у здорового человека составляет 1000–1500 мл/сут; таким образом, концентрация белка в физиологических условиях составляет 8–10 мг/дл (0,08-0,1 г/л).
Общий белок мочи представлен тремя основными фракциями – альбуминами, мукопротеинами и глобулинами.
Альбумин мочи – это та часть альбумина сыворотки крови, которая была профильтрована в клубочках и не была реабсорбирована в почечных канальцах; в норме экскреция альбумина в моче составляет менее 30 мг/сут. Иным главным источником белка в моче служат почечные канальцы, особенно дистальная часть канальцев. Эти канальцы секретируют две третьих общего количества мочевого белка; из этого количества примерно 50% представлено гликопротеидом Тамма‑Хорсфалла, который секретируется эпителием дистальных канальцев и играет важную роль в формировании мочевых камней. Иные белки присутствуют в моче в незначительном количестве и происходят из профильтровавшихся через почечный фильтр низкомолекулярных белков плазмы, которые не реабсорбируются в почечных канальцах, микроглобулинов из эпителия почечных канальцев (RTE), а также простатического и влагалищного отделяемого.
Протеинурия, то есть увеличение содержания белка в моче – один из наиболее значимых симптомов, отражающий поражение почек. Однако и целый ряд других состояний также может сопровождаться протеинурией. Поэтому различают две основные группы протеинурий: почечную (истинную) и внепочечную (ложную) протеинурию.
При почечной протеинурии белок проникает в мочу непосредственно из крови вследствие повышения проницаемости гломерулярного фильтра. Почечная протеинурия часто встречается при гломерулонефрите, нефрозе, пиелонефрите, нефросклерозе, амилоидозе почек, различных формах нефропатий, например нефропатии беременных, лихорадочных состояниях, гипертонической болезни и т.д. Протеинурия может обнаруживаться и у здоровых людей после тяжелых физических нагрузок, переохлаждения, психологического стресса. У новорожденных в первые недели жизни наблюдается физиологическая протеинурия, а при астении у детей и подростков в сочетании с быстрым ростом в возрасте 7-18 лет возможна ортостатическая протеинурия (в вертикальном положении тела).
При ложной (внепочечной) протеинурии источником белка в моче является примесь лейкоцитов, эритроцитов, клеток эпителия мочевых путей уротелия. Распад этих элементов, особенно резко выраженный при щелочной реакции мочи, приводит к попаданию белка в мочу, уже прошедшую почечный фильтр. Особенно высокую степень ложной протеинурии дает примесь крови в моче, при профузной гематурии она может достигать 30 г/л и более. Заболевания, которые могут сопровождаться внепочечной протеинурией – мочекаменная болезнь, туберкулез почки, опухоли почки или мочевых путей, циститы, пиелиты, простатиты, уретриты, вульвовагиниты.
Клиническая классификация включает легкую протеинурию (менее 0,5 г/сут.), умеренную (от 0,5 до 4 г/сут.), или тяжелую (более 4 г/сут.).
У большинства пациентов с заболеваниями почек, такими, как острый гломерулонефрит или пиелонефрит выявляют умеренную протеинурию, но больные с нефротическим синдромом обычно выделяют с мочой более 4 г белка ежедневно.
Для количественного определения белка применяется широкий спектр методов, в частности, унифицированный метод Брандберга-Робертса-Стольникова, биуретовый метод, метод с применением сульфосалициловой кислоты, методы с использованием красителя кумасси синий, красителя пирогаллоловый красный и др.
Использование различных методов определения белка в моче привело к тому, что в трактовке границ нормы содержания белка в моче возникла серьезная путаница. Поскольку наиболее часто в лабораториях используются 2 метода – с сульфосалициловой кислотой и красителем пирогаллоловый красный, рассмотрим проблему корректности границ норм именно для них. С позиции сульфосалицилового метода в нормальной моче содержание белка не должно превышать 0,03 г/л, с позиции же пирогаллолового – 0,1 г/л! Различия троекратные.
Низкие значения нормы концентрации белков в моче при использовании сульфосалицилового обусловлены следующими моментами:
- калибровочная кривая строится по водному раствору альбумина. Моча по своему составу очень сильно отличается от воды: рН, соли, низкомолекулярные соединения (креатинин, мочевина и др). Вследствие этого по данным Альтшулера, Ракова и Ткачева ошибка определения белка в моче может быть 3-х кратной и более! Т.е. корректные результаты определения могут быть получены только в тех случаях, когда моча имеет очень низкий удельный вес и по своему составу и рН приближается к воде;
- более высокая чувствительность сульфосалицилового метода к альбумину в сравнении с другими белками (в то время, как было упомянуто выше, альбумин в нормальных образцах мочи составляет не более 30% от общего белка мочи);
- если pH мочи сдвинута в щелочную сторону, происходит нейтрализация сульфосалициловой кислоты, что так же является причиной занижения результатов определения белка;
- скорость седиментации преципитатов подвержена значительной вариации – при невысоких концентрациях белка преципитация замедлена, и ранняя остановка реакции приводит к занижению результата;
- скорость реакции преципитации существенно зависит от перемешивания реакционной смеси. При высоких концентрациях белка активное встряхивание пробирки может приводить к образованию крупных хлопьев и их быстрому осаждению.
Все выше перечисленные особенности метода и приводят к значительному занижению определяемой в моче концентрации белка. При этом степень занижения сильно зависит от состава конкретной пробы мочи. Поскольку метод сульфосалициловой кислоты дает заниженные значения концентрации белка то и граница нормы для этого метода 0,03 г/л тоже занижена примерно в три раза в сравнении с данными, которые приводятся в зарубежных справочниках по клинической лабораторной диагностике.
Подавляющее большинство лабораторий западных стран отказались от применения сульфосалицилового метода для определения концентрации белка в моче и активно используют для этих целей пирогаллоловый метод. Пирогаллоловый метод определения концентрации белка в моче и других биологических жидкостях основан на фотометрическом принципе измерения оптической плотности окрашенного комплекса, образующегося при взаимодействии молекул белка с молекулами комплекса красителя пирогаллоловый красный и молибдата натрия (Pyrogallol Red–Molybdate complex).
Почему пирогаллоловый метод позволяет получать более точные результаты измерения концентрации белка в моче? Во-первых, за счет большей кратности разведения пробы мочи в реакционной смеси. Если в сульфосалициловом методе отношение проба мочи/реагент составляет 1/3, то в пирогаллоловом методе оно может быть в пределах от 1/12,5 до 1/60 в зависимости от варианта методики, что значительно уменьшает влияние состава мочи на результат измерения. Во-вторых, реакция протекает в сукцинатном буфере, то есть при стабильном рН. И, наконец, сам принцип метода, можно сказать, более «прозрачный». Молибдат натрия и краситель пирогаллоловый красный образуют комплекс с молекулой белка. Это приводит к тому, что молекулы красителя в свободном состоянии не поглощающие свет на длине волны 600 нм в комплексе с белком свет поглощают. Таким образом, мы как бы метим каждую молекулу белка красителем и в результате получаем, что изменение оптической плотности реакционной смеси на длине волны 600 нм четко коррелирует с концентрацией белка в моче. Причем, поскольку сродство пирогаллолового красного к разным фракциям белка практически одинаковое, метод позволяет определять общий белок мочи. Поэтому граница нормальных значений концентрации белка в моче составляет 0,1 г/л (она и указана во всех современных западных руководствах по клинико-лабораторной диагностике, в том числе и в «Клиническом руководстве по лабораторным тестам», под ред. Н. Тица). Сравнительные характеристики пирогаллолового и сульфосалицилового методов определения белка в моче представлены в Таблице 1.
В заключение, хотелось бы еще раз акцентировать внимание на том факте, что при переходе лаборатории с сульфосалицилового метода определения белка в моче на пирогаллоловый метод граница нормальных значений существенно повышается (с 0,03 г/л до 0,1г/л!). Об этом сотрудники лаборатории должны непременно поставить в известность врачей-клиницистов, т.к. при сложившейся ситуации диагноз протеинурия может быть поставлен только в том случае, когда содержание белка в моче превышает 0,1 г/л.
Белок в моче (протеинурия)
Научный редактор: М. Меркушева, ПСПбГМУ им. акад. Павлова, лечебное дело.
Август, 2018г.
Синонимы: белок в моче, протеины в моче, протеинурия
Подготовка и проведение анализа на белок в моче проходит в рамках общего анализа мочи (ОАМ).
Общие сведения
Белок (протеин) является основным строительным материалом в организме человека, поэтому он присутствует во всех его структурах, в т.ч. и в биологических жидкостях.
В норме белок в моче выявляется в очень малых количествах, так как почки хорошо отфильтровывают его в процессе обратного всасывания. Повышение значений может быть следствием физиологических (режим питания, стресс и пр.) или патологических (заболевания мочеполовой системы, онкология и т.д.) причин.
Протеины выполняют ряд важных функций в организме:
- способствуют построению новых клеток и межклеточных связей;
- обеспечивают иммунный, в т.ч. аллергический, ответ организма на внешний или внутренний раздражитель;
- формируют онкотическое (коллоидно-осмотическое) давление крови;
- участвуют в создании энзимов – ферментов, которые участвуют во всех биохимических реакциях в организме.
Белки усваиваются совместно с другими питательными веществами, поступающими в организм извне с пищей, после чего попадают в кровоток. Достигая почек, они фильтруются в клубочках почек. Клубочковые фильтрационные мембраны содержат микроскопические отверстия, которые пропускают вредные вещества (яды, шлаки, соли металлов) и продукты метаболизма, тем самым, обеспечивая формирование первичной мочи.
Белковые молекулы имеют крупные размеры и не проникают через фильтрационные отверстия. Они продвигаются по почечным канальцам дальше, расщепляются и обратно всасываются в кровяное русло (до 98% общего объема). Только самые маленькие молекулы протеинов, например, альбумины, могут просочиться и пройти весь путь образования вторичной мочи, после чего выделяются из организма.
В норме белок не обнаруживается в моче, поэтому для него референсные значения установлены самые минимальные (до 0,140 г/л). Присутствие небольших концентраций белка может быть обусловлено рационом, физической активностью и временными проблемами со здоровьем – допустимая норма рассчитана именно на них.
На заметку: основная часть белков, выделяемых с суточной мочой, приходится на дневное время, когда человек находится в вертикальном положении, перемещается, выполняет элементарные нагрузки.
Если в фильтрационной/канальцевой системе почек проходит воспалительный, инфекционный или иной патологический процесс, то в моче обнаруживаются различные патологические включения, в т.ч. и крупные белковые соединения (глобулины).
Выделение значительного количества белка с мочой называется протеинурией. Если организм теряет более 3 г белка в сутки, то следует заподозрить дисфункцию клубочкового фильтра почек. Протеинурия, продолжающаяся свыше трех месяцев, говорит о хронической болезни почек (ХБП). Потеря больше 3,5 г белка за сутки может привести к нефротическому синдрому (массовые отеки на фоне протеинурии и повышения уровня холестерина).
Также потеря протеинов может быть связана с нарушением их реабсорбции (повторного всасывания в кровь) в проксимальном канальце почки. Причин для этого несколько:
- воспалительные или инфекционные процессы;
- побочные эффекты от «тяжелых» для почек препаратов;
- нефрологические патологии в стадии хронизации и т.д.
Группы риска по высокому содержанию белка в моче
- Пожилые люди от 65 лет;
- Больные сахарным диабетом;
- Пациенты с ожирением разных типов;
- Дети с ослабленным иммунитетом;
- Беременные (связано с возрастанием нагрузки на почки);
- Спортсмены.
Показания к анализу
Наличие клинических проявлений:
- дискомфорт, боль, жжение или зуд при мочеиспускании;
- чувство неполного опорожнения мочевого пузыря;
Изменение следующих характеристик мочи:
- плотность;
- цвет или прозрачность;
- запах;
- осадок;
- примеси крови;
- суточный объем мочи.
- Болезненность в костях и суставах, хрупкость костей (связано с потерей белка как строительного материала);
- Хроническая слабость и утомляемость, сонливость;
- Внезапные приступы головокружения, потери сознания (может свидетельствовать о накоплении кальция в крови);
- Патологическая отечность;
- Приступы озноба или лихорадки, гипертермия без установленных причин;
- Покалывание или онемение пальцев (связано с отложением молекул протеинов);
- Хроническая анемия (низкий гемоглобин крови);
- Мышечные спазмы, судороги;
- Нарушение пищеварения (диарея, рвота, тошнота, снижение/повышение аппетита) без установленных причин.
Также исследование на белок в моче назначают в следующих случаях:
- плановый скрининг при постановке на диспансерный учет, в т. ч. по беременности;
- системные заболевания в острой и хронической форме;
- диагностика патологий мочеполовой системы:
- цистит;
- пиелонефрит;
- мочекаменная болезнь;
- острая и хроническая почечная недостаточность;
- простатит;
- инфаркт почки;
- гломерулонефрит и т.д.;
- диагностика и мониторинг лечения сахарного диабета;
- детские болезни и инфекции;
- контроль эффективности лечения интоксикации (отравление тяжелыми металлами, змеиным ядом, передозировка лекарственными препаратами);
- диагностика миеломной болезни (злокачественная опухоль из плазматических клеток крови);
- онкология мочеполовой системы;
- застойная сердечная недостаточность;
- массовые ожоги или травмы;
- недавнее хирургическое вмешательство;
- длительное переохлаждение организма.
Референсные значения
В норме белок не обнаруживается в моче, поэтому для него референсные значения установлены самые минимальные. Присутствие небольших концентраций белка может быть обусловлено рационом, физической активностью и временными проблемами со здоровьем – допустимая норма рассчитана именно на них.
- Норма белка в моче – до 0,140 г/л.
Интерпретацию исследования на белок в моче проводят: уролог, нефролог, педиатр, гинеколог, инфекционист, терапевт, семейный врач, функциональный диагност.
Физиологическая протеинурия
В случае разового или незначительного превышения нормы белка в моче (до 1г) в первую очередь исключаются физиологические (функциональные) причины:
- продолжительные физические нагрузки, подъем тяжестей, спортивные занятия;
- гипертермия, которая не связана с болезнями мочеполовой системы;
- длительное переохлаждение;
- эмоциональный стресс;
- резкое изменение положения тела непосредственно перед сбором биоматериала;
- длительное пребывание «на ногах» (вызывает ортостатическую протеинурию);
- недостаточное употребление жидкости, обезвоживание;
- применение лекарственных препаратов, которые могут повышать белок в моче;
- беременность (растущая матка «давит» на почки, что может отражаться на их фильтрующей функции);
- аллергические реакции.
Также белок в моче повышается в результате употребления следующих продуктов:
- белки без термической обработки (сырые молочные продукты, яйца, мясо и рыба);
- сладости, кондитерские изделия;
- слишком соленые, пряные или острые блюда;
- соусы на основе уксуса;
- спиртные напитки, в т.ч. пиво;
- минеральная вода в больших объемах.
Белок в моче может появиться и в случае нарушений правил подготовки и сбора биоматериала:
- моча собиралась в менструальный период;
- выделения из половых путей (при наличии половых инфекций) попали в мочу;
- пренебрежение правилами гигиены перед сбором биоматериала;
- нарушение правил хранения биоматериала.
На заметку: в первые 2 недели жизни у детей может быть повышен белок в моче (92% случаев), что связано с обильным поступлением грудного молока или перекормом. В этот период происходит «перестройка» внутренних органов и систем организма ребенка на внеутробное питание, которая отражается на работе фильтрующего и реабсорбирующего аппарата почек.
Патологическая протеинурия
Если при повторном (контрольном) исследовании повышение значений белка в моче выявлено вновь либо его концентрация значительно превышала норму во время первичного ОАМ, целесообразно исключить следующие патологии:
- инфекция или воспаление органов мочеполовой системы:
- пиелонефрит;
- цистит;
- почечная недостаточность;
- гломерулонефрит;
- нефротический синдром;
- мочекаменная болезнь;
- нефрит;
- поражение почечных канальцев;
- заболевания репродуктивной системы мужчин и женщин;
- онкология почек или мочевыводящих путей;
- другие раковые процессы:
- лейкоз (рак крови);
- миелома (злокачественное образование из плазматических клеток);
- образование кист мочеполовой системы;
- патологии, влияющие на передачу нервных импульсов к внутренним системам (эпилепсия, сотрясение мозга, инсульт);
- диабет (сахарный и несахарный);
- серповидноклеточная анемия;
- заболевания сердечно-сосудистой системы:
- инфаркт миокарда;
- сердечная недостаточность;
- гипертензия (повышение артериального давления);
- гипертонический криз;
- гематурия (присутствие эритроцитов в моче).
Почечная и внепочечная протеинурия
Выделяют почечную и внепочечную протеинурию 1 .
Почечная протеинурия
К почечной относятся два типа:
- Тубулярная или канальцевая
- Гломерулярная
Тубулярная встречается при:
- Остром интерстициальном нефрите
- Иммуносупрессивной терапии
- Длительном приеме НПВС (нестероидных противовоспалительных препаратов)
- Криоглобулинемии (присутствие в крови специфических белков-криоглобулинов, которые вызывают развитие системного васкулита).
- Синдроме Шегрена
Гломерулярная (возникает из-за повреждения клубочков) встречается при различных типах гломерулонефрита.
Внепочечная протеинурия
Внепочечная протеинурия бывает
- преренальная (протеинурия переполнения)
- постренальная.
Протеинурия переполнения возникает из-за повышенной продукции аномальных низкомолекулярных протеинов, которые могут вызвать острое повреждение почек. Встречается при следующих заболеваниях:
- Множественная миелома
- Рабдомиолиз (разрушение мышечных клеток).
Причины постренальной протеинурии:
- Инфекции мочевыводящих путей
- Мочекаменная болезнь
- Опухоли почек и мочевыводящих путей
Протеинурия у беременных
Для будущих мам установлены референсные значения белка в моче:0-0,3 г/л 2 .
Если значения превышают допустимую норму, то возрастает вероятность развития у беременной гестационного пиелонефрита (воспалительный процесс в почках). Высокая протеинурия во 2-3 триместре – повод заподозрить гестоз – тяжелое осложнение беременности, которое проявляется повышенным давлением, массовыми отеками и мышечными судорогами.
В случае патологической протеинурии будущая мама отмечает общее ухудшение самочувствия, хроническую слабость и сонливость, повышенное давление.
При этом возрастает риск:
- кислородного голодания плода;
- нарушения его развития;
- замершей беременности;
- выкидыша или преждевременных родов.
Известно, что в случае тяжелой протеинурии риск внутриутробной гибели плода повышается в 5 раз.
- 1.Author: Beje Thomas, MD. Proteinuria. Medscape, Apr 28, 2018
- 2. Author: Kee-Hak Lim, MD. Preeclampsia. Medscape, Feb 16, 2018
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Здоровье с доктором Комаровским: как правильно сдавать анализ мочи?
А также что означают лейкоциты и ацетон в моче у ребенка?
Мы продолжаем разговор об анализах, которые назначают любому ребенку. Сегодня самый известный детский врач, кандидат медицинских наук, популярный телеведущий Евгений Комаровский расскажет о клиническом анализе мочи, а также о признаках инфекции мочевыводящих путей.

Клинический анализ мочи – это обязательное обследование не только при болезнях, но и при любом клиническом обследовании. Здоровые дети сдают мочу один-два раза в год, а также во время профилактических осмотров – например, перед поступлением в детский сад или школу. Иногда этот анализ назначают и по показаниям – например, если у ребенка повышена температура или боли внизу живота. В этом случае исследование мочи поможет вовремя диагностировать или, наоборот, исключить инфекцию мочевыводящих путей, а иногда и охарактеризовать состояние других систем организма. Вот почему пренебрегать этим анализом нельзя.
Как правильно?
- Мочу собирают в стерильную, герметически закрывающуюся баночку. Такие продаются в любой аптеке и стоят недорого. Это удобно, а использование специальной тары точно не повлияет на результат анализа.
- Если такой баночки под рукой нет, найдите стеклянную или пластиковую посуду с плоским дном, хорошенько вымойте, прополощите, чтобы на ней не осталось следов моющего средства, и высушите.
- Когда мочу нужно собрать у совсем маленького ребенка, лучше использовать так называемые мочеприемники. Они крепятся к половым органам малыша, и маме уже не нужно стоять над ним с баночкой, стараясь «не упустить момент».
- На анализ сдают утреннюю порцию мочи. Перед этим половые органы нужно тщательно вымыть.
- Иногда врачи просят собрать среднюю порцию мочи. Сделать это у маленьких детей практически невозможно, но помните: несоблюдение этого правила незначительно снизит достоверность анализа, но не его информативность.
- Собранная моча должна быть доставлена в лабораторию в течение полутора часов.
О чем расскажет анализ?
Итак, какие характеристики мочи исследуют в лаборатории и что они означают.
1. Физико-химические свойства мочи
Это ее цвет, прозрачность, относительная плотность и другие параметры.
В нормальной ситуации:
- цвет должен быть от соломенно-желтого до янтарно-желтого;
- моча должна быть прозрачной;
- ацетона нет;
- удельный вес – от 1002 до 1030;
- желчных пигментов нет;
- реакция (pH) слабокислая или нейтральная;
- белок – до 0,033 г/л;
- сахар отсутствует либо есть только его следы.
Любые отклонения могут указывать на то или иное заболевание. В норме анализ не обнаружит в моче ни билирубина, ни гемоглобина, ни кетоновых тел, ни глюкозы, ни нитритов. Наличие ацетона может говорить как о сахарном диабете, так и о нарушениях углеводного обмена, когда у ребенка в организме заканчиваются запасы глюкозы, и он начинает брать энергию из запасов жира.
2. Исследование осадка мочи
При различных заболеваниях мочевыводящей системы в моче встречаются элементы почечного эпителия, форменные элементы крови – эритроциты и лейкоциты, а также мочевые цилиндры.
Нормальный анализ должен выглядеть так:
- плоский эпителий – единичный;
- эпителий мочевых канальцев (почечный) отсутствует;
- лейкоциты: у мальчиков – до 5-7 в п/зр, у девочек – до 7-10 в п/зр;
- эритроциты – ноль или единичные в поле зрения;
- цилиндры: гиалиновые – отсутствуют, зернистые – отсутствуют, зернистые – отсутствуют, кровяные — отсутствуют;
- соли – небольшое количество уратов или оксалатов.
– Лейкоциты – это клетки, которые борются с инфекцией, поэтому большое их количество свидетельствует об инфицировании организма, – объясняет Евгений Комаровский. – Обычно лаборант указывает количество лейкоцитов «в поле зрения», и выглядит это, например, так: «3 л. в п/зр». Наличие эритроцитов говорит о том, что в мочу каким-то образом попала кровь. Такое может случиться, если есть камни в мочевыводящих путях, какая-то травма или воспаление почек.

