Что делать, если увеличена селезенка у ребенка?
Острые заболевания селезенки в большинстве случаев являются не первичными, а вторичными ее поражениями. Это объясняется большой ролью селезенки как депо и фильтра крови, места образования антител и ее участием в обновлении эритроцитов (их гемолизе — эритролизе, эритрофагии и эритропоэзе).
Распознавание патофизиологических процессов имеет особое значение при определении показаний к операции и решении срока производства вмешательства. Практически различают три основные группы в соответствии с ведущими симптомами: увеличением ее, влиянием на кроветворную систему и воздействием на давление в системе воротной вены.
Селезенка становится доступной пальпации согласно данным авторов, при троекратном увеличении ее объема.
При дифференцировании увеличенной селезенки от опухоли левой почки следует отметить два отличия: 1) увеличенная селезенка продолжается и уходит под левую реберную дугу, что редко отмечается при опухоли почки; 2) увеличенная селезенка прилегает к передней брюшной стенке в отличие от опухолей почек и забрюшинного пространства. При последних между опухолью п передней брюшной стенкой проникают петли кишечника, наполненные газом, что можно выявить при перкуссии и пальпации.
Рентгенологическое исследование с дачей контрастного вещества при большой опухоли выявляет перемещение желудка вправо, тонкого кишечника и поперечноободочной кишки направо и вниз (каудально).
Дополнительную ясность вносят производимые по показаниям пункция грудины, биопсия увеличенных лимфатических узлов, спленопортография.
Селезенка бывает увеличенной при опухолях ее: лимфангиоме, гемангиоме, кистах, редко вследствие метастазов опухолей. Увеличение селезенки наступает при ряде инфекционных заболеваний. Описаны единичные наблюдения абсцесса селезенки. При инфекционном мононуклеозе увеличение ее может сохраняться длительное время после болезни. Селезенка увеличена при малярии и других: заболеваниях, вызванных плазмодиями. Острые формы милиарного туберкулеза, особенно у детей грудного возраста, также сопровождаются увеличением селезенки. В первые два месяца жизни селезенка увеличена только при врожденном эритробластозе, сепсисе и врожденном сифилисе.
Дифференцировать позволяют симптомы основного заболевания. Оперативное вмешательство в этих случаях не показано.
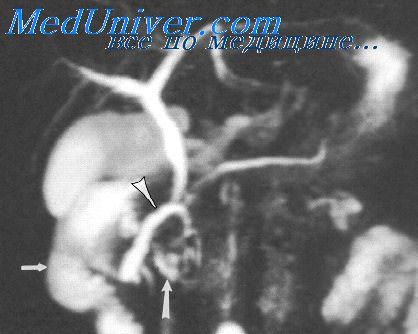
Увеличением селезенки сопровождаются некоторые ретикулоэндотелиозы.
Лейкемические формы проявляются как истинный моноцитарный (гистиоцитарный) лейкоз. Острые формы ретикулеза не отличаются от острых форм других лейкозов (И. Л. Фаерман).
Нелейкемические формы делят на два вида, при которых клетки ретикулоэндотелия поглощают продукты обмена веществ, особенна липоидного, и на бластоматозные ретикулоэндотелиозы (И. А. Кассирский). К числу последних относят лимфогранулематоз. Отмечена спленомегалическая форма его с локализацией главным образом в селезенке.
Церазиновый ретикулоэндотелиоз тоже сопровождается увеличением селезенки. Это так называемая болезнь Гоше (Gaucher, 1882).
Описана липоидно-клеточная спленомегалия (болезнь Пика-Нимана), при которой нарушен липоидный обмен. Поражаются и увеличиваются печень и селезенка. При распространенном ретикулоксанто-матозе (болезнь Хан да — Христиана — Шюллера) в основном страдают кости, но селезенка тоже увеличена.
Удаление селезенки при данных заболеваниях не приносит пользы. При ряде болезней крови и кроветворных органов селезенка тоже заметно увеличена.
К числу таких заболеваний относится врожденная так называемая семейная гемолитическая анемия (сфероцитарная анемия). При этом заболевании характерна триада симптомов: анемия, желтуха и увеличение селезенки. Заболевание протекает хронически, периоды длительного благополучия чередуются с кризами, т. е. гемолитическими приступами, во время которых появляются боли в животе, бледность, желтуха, повышается температура, отмечается общая слабость.
Нарушение кроветворения проявляется тяжелыми изменениями эритроцитов: их форма необычная, шарообразная (сфероцитоз), размеры нередко уменьшены (микросфероцитоз), осмотическая резистентность понижена (гемолиз наступает при 0,5—0,7% растворе поваренной соли вместо 0,46% в норме), продолжительность их жизни укорочена до 14—20 суток вместо 120 суток в норме. В периферической крови появляются ретикулоциты. Лейкоциты и тромбоциты остаются неизмененными.
Удаление селезенки показано при средних и тяжелых формах.
При всех приобретенных гемолитических анемиях, сопровождающихся желтухой, увеличение селезенки наблюдается параллельно со степенью гемолиза в результате повышенного разрушения эритроцитов и возникновения очагов экстрамедуллярного кроветворения (Л. Саломонсен). Показания к удалению селезенки зависят от характера и течения заболевания. Их определяет гематолог.
– Вернуться в оглавление раздела “Хирургия”
Возможные причины спленомегалии у детей и взрослых. Симптомы, лечение
Спленомегалия. Причины, признаки, лечение увеличенной селезенки
Спленомегалия – что это такое, как лечится, опасно ли это?. Эти вопросы задают пациенты, которым врачи озвучили такой диагноз. Спленомегалией называют любое увеличение селезенки, которое может возникнуть вследствие самых разнообразных заболеваний со стороны многих органов и тканей. Реже такое состояние провоцируют изменения в самом органе.
Причины возникновения спленомегалии
Почему может быть увеличена селезенка у взрослого? К возникновению спленомегалии способны привести такие состояния и заболевания:
- бактериальный процесс. Чаще всего это тиф, паратиф, септическое поражение организма, туберкулез и сифилис;
- вирусное поражение. Спленомегалия может возникать при таких заболеваниях, как краснуха, корь, вирусный гепатит, и других;
- протозойная инфекция – при внедрении в организм возбудителей малярии, лейшманиоза и токсоплазмоза;
- микозы – поражение патогенными грибами;
- гельминтозы – наличие в организме червей;
- различные вариации анемий (малокровия);
- системные хронические болезни органов кроветворения – в первую очередь это лейкозы;
- системные аутоиммунные патологии;
- эндокринологические нарушения – врожденные и приобретенные.
Возможные причины спленомегалии у детей и провокаторы увеличения селезенки у взрослых могут несколько отличаться. Так, спленомегалия у маленьких пациентов:
- может быть вариантом нормы (при незначительном увеличении);
- возникает из-за нарушений во время внутриутробного развития этого органа;
- возникает при увеличенной печени.
Прежде чем задаваться вопросом, как лечить увеличенную селезенку, необходимо верифицировать точные причины спленомегалии – зачастую после их ликвидации в случае отсутствия осложнений селезенка возвращается к своим нормальным размерам.
Признаки спленомегалии
Для диагностики спленомегалии выясняют жалобы пациента и проводят объективное исследование (с помощью физикальных, инструментальных и лабораторных методов диагностики)
Симптомы увеличения селезенки у взрослых зависят от того, какая причина спровоцировала увеличение селезенки. При инфекционных и воспалительных формах поражения в основном проявляются следующие признаки:
- боли в животе слева под реберной дугой;
- тошнота, сопровождающаяся рвотой;
- гипертермия (повышение температуры тела).
Если селезенка увеличена незначительно, ее можно прощупать только при глубокой пальпации живота. При больших размерах селезенка может выпирать из-под левой реберной дуги, и ее можно увидеть невооруженным глазом. Пальпаторно наблюдается болезненность в левом подреберье разной степени выраженности.
Невоспалительные поражения характеризуются той же, но менее выраженной симптоматикой. Так как она в целом неспецифична (может проявляться и при других болезнях), для уточнения диагноза прибегают к дополнительным методам обследования.
Один из наиболее информативных методов диагностики спленомегалии – УЗИ. Признаками спленомегалии на УЗИ является:
- увеличение размеров селезенки;
- при значительной спленомегалии – смещение соседних органов;
- при заболеваниях самой селезенки, спровоцировавших ее увеличение, наблюдаются ее неоднородная структура, изменения сосудов и так далее.
Также информативными являются:
- стернальная пункция (прокол грудины с извлечением порции костного мозга и последующим его анализом под микроскопом);
- компьютерная томография (Т);
- мультисрезовая компьютерная томография (МСКТ);
- магниторезонансная томография (МРТ).
Нередко обычная обзорная рентгеноскопия и рентгенография органов брюшной полости помогут выявить увеличение селезенки.
Так как причинами увеличенной селезенки у ребенка до года могут быть нарушения во время утробного развития, прибегают к генетическому анализу.
Из лабораторных методов информативными являются:
- общий анализ крови;
- биохимический анализ крови (для дифференциальной диагностики различных заболеваний, способных стать причиной спленомегалии);
- анализ кала для выявления гельминтов;
- всевозможные бактериологические посевы с последующим изучением колоний и определением возбудителя;
- исследование крови на наличие специфических маркеров – биохимических и аутоиммунных.
Как лечить увеличенную селезенку
Терапия при увеличенной селезенке зависит от того, какое заболевание спровоцировало спленомегалию. Часто необходим консилиум разных специалистов – гастроэнтеролога, инфекциониста, иммунолога.
Что делать при умеренной спленомегалии? Не заниматься самолечением и обратиться в авторитетную клинику за помощью к высококвалифицированному специалисту, так как даже незначительное увеличение селезенки может сигнализировать о серьезных заболеваниях. В основном при спленомегалии могут быть использованы:
- антибактериальные, антивирусные, антипротозойные средства (в зависимости от возбудителя);
- гормональные медицинские препараты;
- витаминотерапия.
Если селезенка увеличилась до огромных размеров или ее поразила опухоль – прибегают к оперативному удалению органа.
Если ребенку месяц, увеличена селезенка, но других признаков болезней нет, все равно необходима незамедлительная консультация врача. Своевременно назначенное лечение избавит малыша и его родителей от многих проблем.
Спленомегалия
Спленомегалия — вторичный патологический синдром, который проявляется увеличением размеров селезенки. Увеличение органа невоспалительного генеза сопровождается ноющей болью, чувством распирания в левом подреберье. При инфекционных процессах возникает лихорадка, резкая боль в подреберье слева, тошнота, диарея, рвота, слабость. Диагностика основывается на данных физикального осмотра, УЗИ, сцинтиграфии селезенки, обзорной рентгенографии и МСКТ брюшной полости. Тактика лечения зависит от основного заболевания, которое привело к спленомегалии. Назначают этиотропную терапию, при необратимых изменениях и значительном увеличении органа выполняют спленэктомию.

- Причины спленомегалии
- Классификация
- Симптомы спленомегалии
- Осложнения
- Диагностика
- Лечение спленомегалии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спленомегалия – аномальное увеличение селезенки. Синдром не является самостоятельной нозологической единицей, а возникает вторично, на фоне другого патологического процесса в организме. В норме селезенка весит около 100-150 г и не доступна для пальпации, т. к. полностью скрыта под реберным каркасом. Пальпаторно определить орган удается при его увеличении в 2-3 раза. Спленомегалия может являться индикатором серьезных болезней, ее распространённость в общей популяции составляет 1-2%. У 5-15% здоровых детей определяется гипертрофия селезенки ввиду несовершенства иммунной системы. Синдром может встречаться у людей всех возрастов. В равной степени поражает лиц женского и мужского пола.

Причины спленомегалии
Селезенка является важной составляющей иммунной системы. Повышение функциональной активности, увеличение скорости кровотока и размеров органа сопровождает большое количество заболеваний как инфекционной, так и неинфекционной природы. К основным причинам развития данной патологии относят:
- Инфекционные заболевания. Увеличение размеров происходит в результате повышенной иммунной нагрузки на орган при бактериальных (сифилис, туберкулез), вирусных (ВИЧ, цитомегаловирус, вирус Эпштейна–Барр), грибковых (бластомикоз, гистоплазмоз), паразитарных (шистосомоз, эхинококкоз), протозойных (малярия, лейшманиоз) острых и хронических инфекциях.
- Аутоиммунные заболевания. Гиперплазия развивается при повышении фагоцитарной функции селезенки, активации ретикулоэндотелиальной системы на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
- Миелопролиферативные болезни. Спленомегалия формируется при злокачественной трансформации костномозговых клеток, что сопровождается их избыточной пролиферацией и нарушением гемопоэза в т. ч. в селезенке. К данным состояниям можно отнести истинную полицитемию, миелолейкоз, миелоидную метаплазию.
- Новообразования различной этиологии. Увеличение органа может быть связано с доброкачественными и злокачественными образованиями селезенки, опухолями кроветворной системы (лимфома, острый и хронический лейкоз) и с метастазированием из других очагов (рак легкого, рак печени).
- Гематологические расстройства. Синдром развивается на фоне повышения функциональной нагрузки на селезенку при наследственных и приобретенных заболеваниях крови (гемолитическая анемия, талассемия, циклический агранулоцитоз и др.).
- Нарушения обмена веществ. Спленомегалия возникает в результате инфильтрации паренхимы макрофагами, липидами или другими метаболитами при приобретённых и наследственных нарушениях обмена веществ (фенилкетонурия, болезнь Вильсона, синдром Зольвегера, гликогенозы и др.).
- Нарушение кровообращения. При нарушении оттока крови по венозному руслу в результате застойных явлений происходит рост сосудистой ткани, увеличивается число эритроцитов, повышается давление в портальной системе, развивается гипертрофия органа. К данному состоянию может привести тромбоз селезеночной вены, перекручивание сосудистой ножки селезенки.
Классификация
В гастроэнтерологии синдром классифицируется в зависимости от этиологии и патогенеза. Выделяют две формы спленомегалии, имеющие различную природу и клинические проявления:
- Воспалительная. Возникает на фоне бактериальной, вирусной, протозойной, грибковой инфекции (острый вирусный гепатит, краснуха, туберкулез, сальмонеллез, малярия и др.). Проявляется яркой клинической картиной и общей интоксикацией организма.
- Невоспалительная. Развивается в результате различных заболеваний неинфекционной природы (анемии, амилоидоз, цирроз печени, лейкозы). В данном случае более выраженными являются симптомы основного заболевания, клинические проявления со стороны селезенки носят стертый характер.
Симптомы спленомегалии
Клиническая картина зависит от исходной патологии, причин и степени увеличения органа. В большинстве случаев на первый план выходят симптомы первичного заболевания. Воспалительные спленомегалии сопровождаются повышением температуры тела до фебрильных значений, тошнотой, рвотой, послаблением стула, выраженной слабостью. Болезненные ощущения часто носят острый режущий характер и локализуются в области левого подреберья.
При невоспалительной этиологии заболевания температура тела нормальная или субфебрильная. Возникает тупая ноющая или давящая боль в левом подреберье слабой интенсивности. Общие симптомы интоксикации отсутствуют или слабо выражены. Синдром спленомегалии сопровождается появлением бледности кожных покровов с синеватым оттенком, снижением аппетита, уменьшением работоспособности. Часто отмечается одновременное увеличение размеров селезенки и печени – гепатоспленомегалия. В этом случае к основным симптомам присоединяется чувство тяжести и распирания в подреберье справа.
Осложнения
К наиболее серьезным осложнениям спленомегалии относится разрыв селезенки. Данное состояние сопровождается массивным кровотечением и приводит к развитию геморрагического шока, а при отсутствии экстренных мер – к летальному исходу. Нарушение функции селезенки может сочетаться с внутриорганным разрушением форменных элементов крови, возникновением гиперспленизма, который сопровождается лейкопенией, анемией, тромбоцитопенией. В результате нарушается свертываемость крови, снижается иммунная функция организма, развивается гипоксия. Данное состояние может привести к жизнеугрожающим последствием (шок, кровотечение).
Диагностика
Первичная диагностика заключается в консультации гастроэнтеролога. Во время физикального осмотра специалист пальпаторно определяет патологически увеличенный орган, перкуторно – изменённую селезеночную тупость. С помощью изучения анамнеза жизни и заболевания врач может предположить причину, повлекшую развитие спленомегалии. Для подтверждения диагноза и проведения дифференциальной диагностики назначают следующие инструментальные исследования:
- УЗИ селезёнки. Позволяет определить размеры и форму органа. Выявляет травмы, воспалительные процессы, новообразования и аномалии развития селезенки.
- Обзорная рентгенография брюшной полости. На снимках определяется увеличение селезенки и смещение близлежащих анатомических структур (желудка, кишечника). При рентгеноскопии селезенка подвижна и участвует в акте дыхания.
- МСКТ брюшной полости. Современный метод исследования, который позволяет получить детальное изображение органа. При локализации первичного заболевания в брюшной полости (опухоль, эхинококковая киста) данный способ помогает определить причину спленомегалии.
- Сцинтиграфия селезенки. С помощью радиоизотопного исследования можно определить функциональное состояние и очаговые изменения селезеночной паренхимы. Одновременно часто проводится сцинтиграфия печени, что может помочь в поиске причины болезни.

При ярко выраженной клинической картине с симптомами интоксикации назначают ОАК, биохимический анализ крови, ОАМ. Спленомегалию дифференцируют с доброкачественными и злокачественными образованиями, абсцессом, кистой селезенки.
Лечение спленомегалии
Тактика лечения основана на поиске и устранении причинного заболевания. При инфекционных процессах терапия проводится с учетом возбудителя болезни (антибактериальные, противовирусные, противопротозойные препараты и др.). При аутоиммунной патологии назначают гормональные средства. При гематологических заболеваниях и новообразованиях применяют противоопухолевые препараты, лучевую и химиотерапию, пересадку костного мозга. Воспалительные спленомегалии с выраженными симптомами интоксикации требуют проведения дезинтоксикационной, противовоспалительной терапии. Симптоматически назначают витамины и минеральные комплексы, обезболивающие препараты.
При больших размерах селезенки, некоторых болезнях накопления (амилоидоз, болезнь Гоше и др.), гиперспленизме, тромбозе воротной и селезеночной вен выполняют удаление органа (спленэктомию). Диета при спленомегалии предполагает отказ от жаренных, копченных, консервированных блюд, алкогольных напитков. Рекомендовано сократить употребление сдобной выпечки, грибов, кофе, шоколада, газированных напитков. Следует отдавать предпочтение нежирным сортам мяса (крольчатина, говядина), овощам (перец, капуста, свекла), крупам, фруктам и ягодам (цитрусовые, бананы, яблоки, малина и др.). Из напитков рекомендуется употреблять некрепкий чай, морсы и компоты собственного приготовления.
Прогноз и профилактика
Спленомегалия – синдром, который может свидетельствовать о серьезных заболеваниях и потому требует проведения тщательной диагностики. Дальнейшие перспективы зависят от первоначальной патологии. Прогнозирование последствий заболевания не представляется возможным из-за многофакторности данного состояния. Профилактика заключается в предупреждении развития патологии, которая приводит к формированию спленомегалии. С этой целью рекомендовано ежегодное диспансерное наблюдение, своевременное лечение острых процессов в организме и санация хронических очагов воспаления.
Самые волнующие вопросы мам! Ответы!
Отправим статью вам на почту
Мы собрали самые волнующие вопросы мам и обратились к профессиональной команде детских специалистов!
Отвечают высококвалифицированные доктора клиники «Здоровая семья».
Вопросы к педиатру
Яргина Ольга Анатольевна, педиатр, гастроэнтеролог, врач высшей категории, кандидат медицинских наук. Стаж работы: 18 лет
ꟷ После года у ребёнка стала замечать странную реакцию на температуру. Когда заболеет, то очень влажный, лоб холодный, а измеряю температуру 37,5. А лоб прямо ледяной. Опасно ли это и что это вообще. Ребенку 1,5 года
О.А.: существует два типа лихорадки. Так называемая «белая» и «красная» лихорадка. Они отличаются как раз цветом кожных покровов. При первом типе кожа бледная и холодная, при втором красная и горячая. Связано это с особенностью сосудов расширяться или спазмироваться в ответ на поднятие температуры. Причем белый тип встречается реже и сбивается такая температура тяжелее. При «белом» типе лихорадке к жаропонижающему средству есть смысл добавить спазмолитик (например но-шпу), что позволит снять спазм сосудов и легче сбить температуру.
ꟷ Дочке 2,5 года. С первого года мается запорами. Начались месяцев с 5, постоянные газоотводные трубочки. Сейчас периодически проходим курсы дюфалака или хилак форте. На время становится лучше, потом опять возвращаются. Какает раз в три дня, и то частенько после свечи или микролакс. Кал очень толстый, твёрдый бывает, процесс болезненный. Ест и овощи, и фрукты, и кисломолочку, супы. Но воды пьёт маловато, максимум пол-литра в день, ест очень маленькими порциями. У гастроэнтеролога на учете не состоит пока, один раз ходили платно. Ещё у нее атопический дерматит, и запоры похоже, сказываются на ухудшении состоянии кожи.
О.А.: Вам совместно с гастроэнтерологом надо провести анализ рациона питания, составить примерное меню ребенка. Провести обследование.
ꟷ Моему сыну 2 года, рост 81см, вес 10кг. За год прибавил 1 кг и 7см из них за последние полгода 300 гр и 2см. Меня это очень беспокоит, ребенок очень маленький. Ест хорошо, все, что положено по возрасту, аппетит хороший, но вот не растет и все. В 2 года пойдем на профосмотр, конечно, посоветуйте к кому обратиться, что обследовать? Вес при рождении 3300, рост 51см. Да и старшая дочь тоже худющая в 7,5 лет рост 125 см и вес 20,5 кг, но она ест плохо и избирательно. К какому врачу обратиться? Спасибо!
О.А.: Вес и рост ребенка оценивают по центильным таблицам. Это процентное отношение колебаний антропометрических данных для данного возраста и пола. Проще говоря, какой самый частый вес и рост у детей в этом возрасте и насколько он может отклоняться, являясь при этом нормой.
Ваш сын по этим самым таблицам попадает в первый коридор. Это нижняя граница нормы. Т.к. аппетит у него хороший, то можно предположить, что в дальнейшем он может резко вырасти. Но для полной уверенности Вам лучше обратиться к эндокринологу и сделать анализы на гормоны, и провести обследование у гастроэнтеролога.
А Ваша дочь попадает по своим параметрам в 3-й коридор, который является самой серединой нормы. Счастья и здоровья Вам и вашим детям!
ꟷ Ребенку 1,8. Периодически чувствую запах аммиака изо рта. Появляется и исчезает без видимых причин. От чего это может быть? Какие анализы сдать? К какому врачу обратиться?
О.А.: Очень важный момент – запах появляется натощак, или в течение дня? В большинстве случав это связано с заболеваниями ротовой полости. Но может быть симптомом и более «опасных» заболеваний, таких как сахарный диабет или заболевания почек. Также этот симптом проявляется при принятии некоторых лекарственных средств и витаминов. В вашем случае надо обратиться к опытному педиатру и ЛОР врачу.
ꟷ Расскажите о вреде и пользе сахара и соли для детей? Какой тактики придерживаться, чтобы ребенок не стал сладкоежкой и обжорой?
О.А.: Всегда важен принцип разумного подхода к питанию детей. Нельзя ребенка безосновательно лишать того или иного продукта. Вреден ли сахар? Это один из мифов. Сам по себе сахар ни вреден, ни полезен. Организму для полноценной работы необходима глюкоза. Но стоит помнить, что глюкоза и сахар-рафинад не всегда тождественны. Глюкозу (плюс полезные микроэлементы) можно получать из меда, фруктов, сухофруктов. А избыток чистого сахара с пустыми калориями все-таки вреден – он замедляет метаболизм, ухудшает пищеварение, замедляя выработку желудочного сока и может провоцировать аллергию и кожные высыпания с воспалениями.
Соль также называют хлорид натрия (NaCl). Он состоит из 40% натрия и 60% хлорида. Соль является самым главным диетическим источником натрия, а слова «соль» и «натрий» часто используются как взаимозаменяемые. Некоторые виды такой пищевой добавки могут включать некоторый объем цинка, кальция, железа и калия.
Минералы в соли выступают в качестве важных электролитов в организме. Они помогают организму регулировать баланс жидкости. Некоторое количество натрия естественным образом содержится в большинстве продуктов питания. Целесообразно использовать в питании йодированную соль.
Но высокий уровень потребления соли вызывает целый ряд проблем со здоровьем.
Рациональное меню для вашего ребенка всегда поможет составить грамотный врач-педиатр, основываясь на возрасте малыша, его физической активности, т. к. количественное и качественное питание детей отличается от потребностей взрослых.
Правильно построенное питание имеет большое значение для нормального физического и нервно-психического развития детей, повышает трудоспособность и успеваемость, выносливость, устойчивость к неблагоприятным влияниям внешней среды, к инфекционным и другим заболеваниям.
Недостаток или избыток пищи нередко служит причиной заболеваний желудочно-кишечного тракта, нарушения обмена веществ, излишнего нарастания массы тела, вплоть до развития ожирения, или, наоборот, приводит к исхуданию и т. д. Дефекты в питании детей не всегда сразу отражаются на здоровье. Чаще они проявляются позже, в процессе жизнедеятельности, при неблагоприятных внешних условиях, заболеваниях, повышенной учебной нагрузке в школе, а иногда и в более зрелые годы.
ꟷ Ребенок принимает по назначению уролога канефрон, нитроксалин, нейромидин курсами. Но почти каждый день принимает какой-нибудь препарат. Какой диеты придерживаться, чтобы не нагружать ЖКТ? По утрам у ребенка неприятный запах изо рта. Ребенку 2 года.
О.А.: Какой диагноз у вашего ребенка? Кроме неприятного запаха изо рта по утрам что-то беспокоит?
Вопросы к гастроэнтерологу
ꟷ Вопрос гастроэнтерологу. Ребёнку 3 года, мучают запоры (стул ежедневно, но сухой, камушками), проходили лечение, анализы все в норме (кал, узи желудка, кровь), ничего не изменилось. Ребёнок каждый день свежие огурцы или морковку, фрукты, сухофрукты, пьет чистую воду 200-300 мл (без учёта компота, чая), кисломолочку даю только свежую (сегодняшнюю), мучными изделиями не злоупотребляем. Не знаю, что еще предпринять, врачи не помогли нам.
О.А.: В вашем случае надо провести детальный анализ рациона питания, составить индивидуальное меню. Исключить врожденную патологию кишечника, нарушения со стороны щитовидной железы. Также проблемы «сухого «стула могут быть обусловлены нарушением желчеотделения. Какая двигательная активность в течение дня у ребенка?
Очень важно знать, когда появились впервые проблемы с актом дефекации.
ꟷ Дочке 5 лет. 1) Год назад по УЗИ обнаружили, что увеличена печень (по размерам на 10 лет) и селезенка (по размерам на 7 лет). Врач УЗИ ничего определенного не сказал. Сказал, что может быть следствием ОРВИ. Педиатр развел руками. Меня все же мучает этот вопрос. Каковы причины этого и нужно ли лечение? Девочка крупная, если это имеет значение.
2) У дочки с рождения легкая неврология. Была лишняя жидкость в голове, гипервозбудимость. У нее очень эмоциональное поведение, любые эмоции через край. Нуждается ли это в корректировке?
3) В последние дни дочка часто зевает, говорит, что хочет спать, но спать не ложится, укладывается с трудом, но спит достаточно, плюс раздражительная стала. Может ли это быть признаком недостатка йода в организме?
О.А., А.Н.: 1. УЗИ надо провести повторно, т.к. год назад уже не информативно. И с результатами лучше обратиться к гастроэнтеррлогу.
2. Требуется ли Вашему ребёнку коррекция поведения или нет, возможно определить после более детального опроса, осмотра, наблюдения за поведением ребёнка, возможно необходима консультирование психологом.
3. Есть ли у Вашего ребёнка дефицит йода или нет, поможет определить врач–эндокринолог, после детального опроса, осмотра, а также необходимого обследования.
ꟷ 1) Сыну 7 лет, поставили диагноз Синдром Жильбера, с рождения наблюдаемся у гастроэнтеролога. С рождения повышен биллирубин. Гепатитов, паразитов, пр. инфекций у ребенка и в семье нет. Какой прогноз для качества жизни? Лечение и профилактика? Пьем урсосан.
2) СДВГ влияет на черты характера, успеваемость ребенка? Сыну 7 лет, неаккуратный, несобранный, все просьбы и наставления необходимо повторять по 3 раза. Успеваемость в школе хорошая, с прилежанием и выполнением просьб большие проблемы. Три раза в неделю занят танцами. Стоит ли повышать физ.нагрузки? Как помочь в учебе?
О.А., А.Н.: 1. Какой уровень билирубина? Понижается ли после приема урсосана?
Сдавали ли вы генетический тест? Т.к. важным в диагностике является генетический анализ крови на синдром Жильбера (при этом проводится анализ ДНК гена УДФГТ и в одном из аллелей обнаруживается мутация ТАТАА-уровень). Генетический анализ крови на болезнь Жильбера является наиболее информативным и определяющим, т.к. выявляет источник заболевания, а не косвенные признаки.
Прогноз благоприятный, при избегании провоцирующих факторов: инфекции, физические и психические нагрузки, употребление алкоголя и гепатотоксичных лекарств. Также противопоказана инсоляция, т. е. при подтверждении диагноза загорать и активно отдыхать на солнце Вашему ребенку нельзя.
2. Установлен ли диагноз: Синдром дефицита внимания и гиперактивности Вашему ребёнку специалистом? Получал ли Ваш ребёнок ранее медикаментозное лечение по поводу данного заболевания? Если да, то какое и был ли эффект? Деткам с данным диагнозом не стоит давать по 10 заданий в раз. Лучше дать одно, подождать, пока выполнит, затем следующее. Если успеваемость хорошая, значит, усидчив и диагноз маловероятен.
ꟷ Ребенок, что называется, «мелкий»: малый вес, ест мало, маленький рост, на грани с нормой. 5,5 лет. Что можно сделать, чтобы «подрастить» парня?))
О.А.: Педиатр при осмотре ребенка оценивает антропометрические данные по центильным таблицам (это процентное отношение колебаний антропометрических данных для данного возраста и пола). Проще говоря, какой самый частый вес и рост у детей в этом возрасте и насколько он может отклоняться, являясь при этом нормой. И указывает, в какой коридор попадают значения для данного ребенка. Кроме веса и роста измеряются окружности груди и головы, что дает возможность оценить гармоничность развития. Если ребенок развивается гармонично, соматически здоров, аппетит хороший, то делать ничего не нужно. Очень часто дети вытягиваются в период полового созревания.
Рекомендую обратиться для комплексной оценки состояния ребенка к врачу–педиатру и, если есть показания – к врачу эндокринологу для проведения полного обследования.
ꟷ Существуют ли на данный момент вакцины, абсолютно безопасные для здоровья ребенка?
О.А.: как известно, за всю историю медицины с помощью вакцинопрофилактики было спасено больше жизней, чем с помощью всех других методов медицины, вместе взятых.
Отказавшись от прививок в современных условиях, мы становимся абсолютно беспомощными перед лицом множества опасных инфекций.
Непреложен факт, что история человечества — это история эпидемий. В современном мире есть альтернатива многим заболеваниям – вакцинация. Вакцины используют живые, убитые и химические (генно-инженерные).
Основная роль в составе вакцин отведена микроорганизмам, их фрагментам или продуктам их жизнедеятельности, которые и вызывают выработку иммунной защиты против соответствующей инфекции. Это «идеальная» вакцина, но «идеальных» вакцин не существует, т.к. в каждой вакцине есть дополнительные компоненты, которые добавляют из-за особенностей технологического процесса создания вакцин.
И перед использованием вакцин лучше выяснить, нет ли у ребенка непереносимости любого компонента.
Можно сдать кровь на комплексное исследование методом lmmunoCAP – сюда входит обследование на дрожжи пекарские, яйцо, триптазу (это основные дополнительные компоненты вакцин).
К каждой вакцинации ребенка надо подготовить. Желательно сдать перед вакцинацией ОАК и ОАМ. Обязателен осмотр педиатром. В день проведения любой вакцинации ребенок должен быть соматически здоров.
В некоторых случаях индивидуально назначают антигистаминные препараты, если ребенок имеет какие-то признаки аллергии или предрасположен к ней.
В любом случае вовремя и успешно проведенная вакцинация — это защита от многих инфекционных болезней.
ꟷ Врач назначил антибиотик Флемоксин ребенку, при этом ничего не сказал о препаратах для восстановления микрофлоры кишечника. Должна ли мама всегда покупать такой препарат сама, заботясь о здоровье ребенка? Или в каких-то случаях они не требуются? И если да, то какой вы бы порекомендовали, кроме Линекса, который подозрительно много рекламируют?
О.А.: обычно все лекарственные препараты назначает врач. Если у ребенка есть проблемы с пищеварением или со стулом, то надо сообщить об этом Вашему доктору.
Микрофлора кишечника человека — это скопление разнообразных микроорганизмов, работа которых очень тесно связана друг с другом. Если под влиянием каких-то факторов (в Вашем случае — антибиотикотерапия), начинает меняться количество данных бактерий или же их качество, то это становится причиной нарушений в работе желудочно-кишечного тракта, что отображается на состоянии всего организма. Поэтому нужно как можно раньше диагностировать нарушение микрофлоры кишечника и начать ее лечение, чтобы избежать серьезных осложнений и проблем со здоровьем.
С данной проблемой можно обратиться как к педиатру, так и к гастроэнтерологу.
Вопросы к неврологу
Дронь Анастасия Николаевна, детский невролог, врач высшей категории, кандидат медицинских наук. Стаж работы: 9 лет
ꟷ Нам выписали Глиатилин (7лет), но он дорогой и я купила Церетон. Аналоги таблеток одинаковые, но противопоказания детям разные. Вот вопрос разница в них есть или нет? И правда ли, что побочные эффекты так сильно проявляются?
А.Н.: Оригинальный препарат (инновационный препарат, «бренд») — это впервые синтезированное и прошедшее полный цикл исследований лекарственное средство, активные ингредиенты которого защищены патентом на определенный срок. Отличительные характеристики оригинальных препаратов: высокие показатели качества, эффективности и безопасности; патентование химической формулы, методов синтеза и производства; полный спектр доклинических и клинических исследований; информативная инструкция; производство осуществляется только по правилам GMP; высокая стоимость за упаковку.
Почему увеличена селезенка у ребенка: что это значит, как лечить
Общие сведения
Селезенка – это орган в брюшной полости, выполняющий ряд функций, прежде всего — по обеспечению иммунитета. Этот орган не является жизненно важным, однако при отсутствии селезенки другим органам приходится брать на себя ее роль.
Селезенка выполняет следующие функции:
- образование лимфоцитов. Лимфоциты — клетки крови, которые обеспечивают защиту организма от различных болезнетворных организмов и инородных частиц;
- разрушение старых кровяных клеток. Таким образом производится регулярное «обновление» крови и метаболизм различных микроэлементов;
- депо крови. В селезенке накапливается до трети всех тромбоцитов в организме.
Помимо этого, когда малыш еще не родился, селезенка участвует в процессе кроветворения. Незадолго до рождения малыша эта функция отходит к костному мозгу. Если ребенок родился раньше срока, то увеличение селезенки в месяц или полтора считается нормой, пока не прошло окончательное формирование органов и систем.
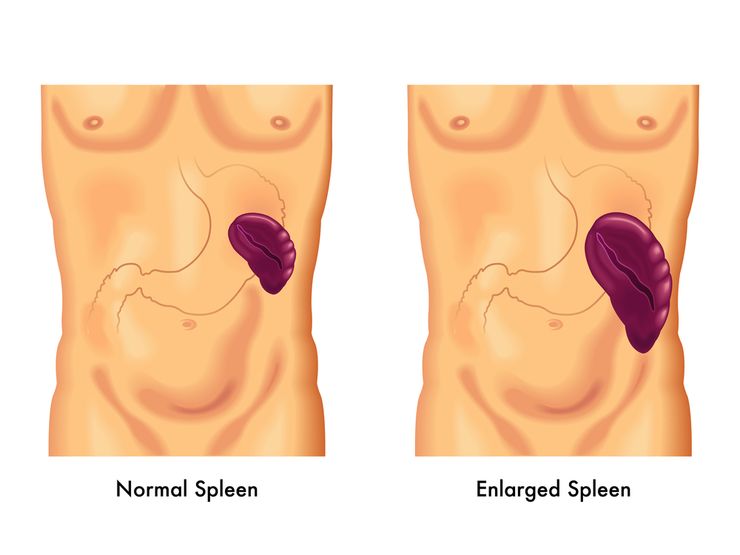
Нормальная и увеличенная селезенка у ребенка
Возрастной фактор
Формирование селезенки у плода начинается в середине первого триместра внутриутробного развития и завершается к концу второго. Если в этот период организм матери подвергается влиянию различных негативных факторов, то возможны нарушения в формировании органа. Как правило, это его деформация, наличие нескольких селезенок сразу или полное ее отсутствие.
Масса сформированной селезенки у новорожденного составляет всего лишь 9 г и увеличивается пропорционально росту организма. Наличие нормально функционирующего органа для новорожденного чрезвычайно важно, т.к. малыши не имеют приобретенного иммунитета в момент появления на свет. Селезенка же, вырабатывая лимфоциты, позволяет уже в первые дни жизни бороться с поступающими в организм возбудителями инфекций.
Нормальный размер органа оценивается в соответствии с возрастом и весом ребенка.
Если же увеличена селезенка у ребенка на 20% и более, то это повод для дальнейшей диагностики и поиска причин ее увеличения.
Предпосылки к увеличению селезенки
Врожденное увеличение селезенки, называемое первичным, является большой редкостью во врачебной практике. Если селезенка у ребенка увеличена без очевидных факторов риска, то говорят о явлении врожденной спленомегалии. В иных случаях поиск причин изменения размера органа кроется в диагностике первичного заболевания, а само изменение расценивается лишь как вторичный симптом. Разграничение этих случаев заболевания имеет принципиальное значение.
Причинами увеличения размеров селезенки являются следующие заболевания:
- бактериальные инфекции. Любой воспалительный процесс – как локальный, так и обширный – приводит к необходимости повышенной выработки лимфоцитов, из-за чего объем селезенки увеличивается;
- нарушение функции кроветворения. Как говорилось ранее, в норме после рождения ребенка селезенка не участвует в формировании крови (кроме лимфоцитов). Это может случиться только при условии нарушении процессов кроветворения в костном мозге. Соответственно, выработка кровяных элементов провоцирует увеличение объема органа;
- нарушение функций печени. К этому могут привести такие тяжелые поражения органа, как цирроз, муковисцидоз и другие поражения печени;
- тяжелые хронические заболевания. Речь идет о хронических формах таких инфекций, как туберкулез или сифилис, которые могут передаться ребенку от матери при рождении;
- нарушения метаболизма;
- пороки сердца и сосудов;
- онкологические заболевания, в том числе кисты и опухоли самой селезенки. Сюда относятся как доброкачественные, так и злокачественные новообразования.
Помимо этого, увеличение селезенки провоцируется патологиями самого органа. К ним относятся следующие процессы:
- инфаркт селезенки
- гнойные процессы в области селезенки
- воспаление селезенки
Помимо перечисленных, существуют также другие распространенные причины увеличения селезенки. На первом месте находятся вирусные инфекции – краснуха, герпес, корь, оспа и т.п. Также имеет значение наследственная предрасположенность.
Очень важно найти фактор, из-за которого увеличилась селезенка.
Признаки
Своевременное начало лечения, как и во многих других случаях, является залогом успешного выздоровления. Но что делать, если заболевание практически никак себя не проявляет? Догадаться об увеличении селезенки можно только по косвенным признакам, либо во время обследования (в основном УЗИ).
Неспецифическими признаками увеличения селезенки являются:
- при воспалительном остром процессе – регулярная диарея, тошнота, рвота, боль в левом подреберье, повышение температуры.
- при хроническом процессе – возможна бледность кожных покровов, ночная потливость, утомляемость. Как правило, без острого патологического процесса селезенка безболезненно пальпируется.
Что это значит? Подобные признаки характерны для детей с увеличением селезенки, но не указывают непосредственно на данную патологию. Иными словами, такие же симптомы могут наблюдаться и при других заболеваниях, и установить диагноз лишь по результатам внешнего наблюдения не представляется возможным.

Чтобы понять, как лечить состояние, вызвавшее увеличение селезенки, необходимо пройти обследование у врача-педиатра
Диагностика и терапия
Традиционный метод пальпации дает совсем немного информации о состоянии селезенки. Если в год пальпировать селезенку еще возможно, то с ростом ребенка пальпация дается все труднее. В раннем подростковом возрасте прощупать орган уже практически не представляется возможным. Основным методом диагностики является УЗИ.
Помимо этого, состояние ребенка помогут уточнить общий и биохимический анализы крови, анализы мочи и кала. Эти анализы необходимы для того, чтобы начать лечение и разработать стратегию дальнейшего плана диагностики.
Как лечить состояние, вызвавшее увеличение селезенки – решается в зависимости от первичного заболевания. Нередко лечения вообще не требуется, т.к. увеличение органа происходит по физиологическим причинам. В случае увеличения селезенки в результате инфекции производится терапия антибактериальными или противовирусными средствами.
Удаление селезенки проводится только в тех случаях, когда присутствует злокачественное перерождение ткани (лимфогранулематоз), либо когда размер органа нарушает физиологию прочих органов брюшной полости, а состояние самого органа угрожает его разрывом.
После удаления органа ребенку в обязательном порядке проводят вакцинацию, т.к. удаление селезенки временно снижает иммунитет.

Лечение состояний, вызывающих увеличение селезенки, является залогом качественного иммунитета у малыша
Таким образом, далеко не всегда увеличение объема селезенки является тревожным симптомом. Более того, даже при удалении органа ребенок может вести полноценную жизнь, при условии соблюдения врачебных предписаний в период реабилитации.
Видео
Селезенка – строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка – строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка – это небольшой орган, расположенный под ребрами на левой стороне живота. Он относится как к лимфатической, так и к кровеносной системе.
Хотя без этого органа можно жить, он выполняет довольно важные функции для нашего организма. При некоторых болезненных состояниях селезенка может увеличиваться. Каковы функции селезенки и опасно ли ее увеличение? Ответы на эти вопросы приведены ниже.
Как устроена селезенка?
Селезенка – это самый большой лимфатический орган в организме человека. Он расположен в левой части брюшной полости, чуть ниже ребер. У здорового человека селезенку нельзя нащупать пальцами. Этот орган довольно маленький, весит около 150 граммов и может вместить до 50 мл крови.
Селезенка состоит из ретикулярной соединительной ткани. Внутри селезенки можно выделить белые пятна пульпы, окруженные элементами красной пульпы. Белые островки – это не что иное, как скопления лимфоцитов, поэтому эта часть принадлежит лимфатической системе и отвечает за иммунную систему нашего тела.
” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=450%2C290&ssl=1?v=1612277988″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=800%2C515&ssl=1?v=1612277988″ loading=”lazy” src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D1%82%D1%80%D0%BE%D0%B5%D0%BD%D0%B8%D0%B5-%D1%81%D0%B5%D0%BB%D0%B5%D0%B7%D0%B5%D0%BD%D0%BA%D0%B8.jpg?resize=800%2C515&ssl=1″ alt=”Строение селезенки” width=”800″ height=”515″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=450&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=768&ssl=1 768w” sizes=”(max-width: 800px) 100vw, 800px” data-recalc-dims=”1″ /> Строение селезенки
Белые скопления окружены красными тканями, которые представляют собой плотную сеть кровеносных сосудов, фильтрующих кровь. Весь орган окружен серозной оболочкой и фиброзной капсулой.
Кроме того, в селезенке могут наблюдаться полосы гладких мышц, благодаря которым селезенка может сокращаться и расслабляться – это позволяет перекачивать кровь внутрь и наружу в зависимости от потребностей организма.
Каковы функции селезенки?
Селезенка, как самый большой лимфатический орган, выполняет несколько ключевых функций в нашем организме. Один из них – захват и уничтожение старых или поврежденных клеток крови, то есть красных кровяных телец, тромбоцитов и белых кровяных телец. Образующиеся при этом продукты распада переносятся вместе с кровью в печень, где превращаются в билирубин – компонент желчи.
Селезенка также поддерживает иммунную систему, потому что она участвует в производстве лимфоцитов, то есть клеток, которые помогают бороться с микробами.
Еще одна важная функция – способность хранить кровь в селезенке. Этот орган обычно хранит около 50 мл крови, но из-за наличия кровеносных сосудов, которые расширяются и сужаются в соответствии с потребностями организма, селезенка может удерживать гораздо большее количество крови.
В момент травмы, сопровождающейся значительной кровопотерей, резерв крови в селезенке выбрасывается в кровоток.
Функция селезенки плода
Селезенка выполняет важные функции уже в утробе матери, отвечая за эритропоэз, то есть процесс образования красных кровяных телец. Эту функцию она выполняет с 8-й недели до 5-го месяца жизни плода.
Увеличенная селезенка – это повод для беспокойства?
Спленомегалия или увеличение селезенки – это состояние, при котором селезенка увеличивается в размерах до такой степени, что ее можно пальпировать – «почувствовать» кончиками пальцев, слегка надавливая на верхнюю часть левой стороны живота.
” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=450%2C270&ssl=1?v=1612277984″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=800%2C480&ssl=1?v=1612277984″ loading=”lazy” src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D0%BF%D0%BB%D0%B5%D0%BD%D0%BE%D0%BC%D0%B5%D0%B3%D0%B0%D0%BB%D0%B8%D1%8F.jpg?resize=800%2C480&ssl=1″ alt=”Спленомегалия” width=”800″ height=”480″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=450&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=768&ssl=1 768w” sizes=”(max-width: 800px) 100vw, 800px” data-recalc-dims=”1″ /> Спленомегалия
Процесс увеличения селезенки чаще всего является симптомом другого заболевания, поэтому ранняя диагностика и определение причины проблемы при спленомегалии очень важны.
Селезенка – тревожные симптомы
Симптомы, которые должны заставить больного обратиться к гастроэнтерологу:
- дискомфорт с левой стороны;
- чувство распирания в животе;
- тошнота;
- отсутствие аппетита или общая слабость.
На основании опроса пациента и пальпации живота специалист может направить пациента для дальнейшего диагноза, чтобы подтвердить предполагаемый диагноз.
Наиболее частые причины увеличения селезенки
Причины возникновения спленомегалии могут быть самыми разными. Считается, что наиболее частая причина – инфекции. К ним относятся вирусные инфекции (мононуклеоз, цитомегалия), бактериальные инфекции ( туберкулез , брюшной тиф) и протозойные инфекции (малярия, токсоплазмоз).
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=450%2C270&ssl=1?v=1612277968″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=900%2C540&ssl=1?v=1612277968″ loading=”lazy” src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A2%D1%83%D0%B1%D0%B5%D1%80%D0%BA%D1%83%D0%BB%D0%B5%D0%B7.jpg?resize=900%2C540&ssl=1″ alt=”Туберкулез” width=”900″ height=”540″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=768&ssl=1 768w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Туберкулез
Увеличение селезенки также может возникнуть у людей с лейкемией или лимфомой. Также могут вызвать умеренную спленомегалию наследственный сфероцитоз и острая талассемия.
Спленомегалия также может быть симптомом некоторых заболеваний обмена веществ, таких как болезнь Гоше или Ниманна. Также может наблюдаться увеличение селезенки при ревматоидном артрите , саркоидозе или системной красной волчанке.
Селезенка – лечение
Лечение спленомегалии в основном заключается в диагностике вызывающего ее заболевания и проведении соответствующих лечебных мероприятий. Если назначенная гастроэнтерологом терапия не приносит результатов, может быть назначена процедура спленэктомии, то есть хирургическое удаление селезенки.
Мононуклеоз: мифы и реальность

Распространённые мифы о мононуклеозе.
Статью подготовила Елена Колганова- врач-педиатр клиники DocDeti.
Мононуклеоз является вирусным заболеванием, возбудителем которого выступает вирус Эпштейна-Барр (ВЭБ).
Передача данного вируса происходит посредством тесного контакта. Например, через слюну на общей посуде или в процессе поцелуя-именно с этим связанно ещё одно название этого заболевания-“болезнь поцелуев”.
1. Поражённые белым налётом миндалины, как при ангине.
2. Увеличенные печень и селезенка
3. Увеличенные лимфоузлы на шее, в некоторых случаях до такой степени, что могут мешать голове поворачиваться.
4. Аденоиды-затрудненное носовое дыхание, храп.
В результате общего анализа крови (ОАК) выявляются особенные клетки – моноциты (разновидность лейкоцитов) – мононуклеары.
Ряд неспецифических симптомов интоксикации при мононуклеозе:
- Высокая лихорадка, которая имеет продолжительный характер (2-3 недели).
- Слабость.
- Вялость.
- Снижение аппетита.
- Сонливое состояние.
В большинстве случаев течение данного заболевания не сопровождается симптомами, а у детей к 5-ти летнему возрасту, в 50% случаев, уже имеются антитела к ВЭБ.
Если говорить о взрослом населении, то в 90-95% случаев, в организме имеются защитные титры антител против мононуклеоза, т.к они перенесли эту инфекцию в раннем возрасте.
Как говорилось ранее, мононуклеоз-это вирусная инфекция, поэтому специального лечения не существует. Нужно устранять симптомы, которые мешают жить.
Для борьбы с симптомами инфекционного мононуклеоза может быть назначен антибиотик амоксисциллин/ампициллин. У детей, которые получают данные препараты, в 85% случаях наблюдается появление сыпи на теле, которая сопровождается пятнами и зудом. Такая сыпь может задержаться на длительное время (до трех месяцев).
Даже после полного выздоровления, на протяжении пары месяцев ВЭБ может проявляться в слюне. На протяжении всей жизни, без всяких симптомов и клинических изменений, ВЭБ может выделяться у человека. Это и вызывает передачу вируса.
Если в слюне у здорового человека обнаружили ВЭБ, то никаких лечебных действий проводить не нужно!
1. В случае, если был перенесён мононуклеоз, то про отпуск на море можно забыть.
2. Раньше встречалось мнение, что ВЭБ под влиянием УФ-лучей принимает онкогенную активность и увеличивает возможные риски развития онкозаболеваний крови-лейкозов. Но такая связь не подтверждена в ходе современных клинических исследований. Отмечается возможная причастность ВЭБ к развитию лимфомы Беркетта, назофарингеальной карциномы и определённых видов рака желудка. Но это самостоятельные заболевания, а не проявление мононуклеоза. Развиться они могут у людей, имеющих к этому предрасположенность и сопутствующую тяжелую патологию: СПИД, малярию, первичные иммунодефициты. Лимфома Беркетта распространена в странах Африки, а назофарингеальная карцинома – в Китае.
3. Разрыв селезенки, в следствии её увеличения -возможно, но только в очень крайних случаях. В целях безопасности нужно избегать ударов в область живота в течении трех недель с момента выздоровления.
4. Ещё одно распространённое заблуждение заключается в том, что нужно избегать посещения детских коллективов и противопоказана вакцинация в течении 6-12 месяцев. Эти советы не нашли подтверждения в ходе международных исследований, а значит не имеют обоснования. Перенесенный мононуклеоз не является противопоказанием к прививкам, а находиться в детских коллективах можно сразу, после улучшения самочувствия у ребёнка.
5. Большим заблуждением считается хронический мононуклеоз, которым ребёнок страдает несколько лет и излечить его можно только сложной схемой приёма иммуномодуляторов. Инфекционный мононуклеоз является острой инфекцией, продолжительность которой 3-4 недели. После перенесенного заболевания, на протяжении 3-4 месяцев может наблюдаться состояние, которое похоже на хроническую усталость (вялость, бледность, сонливость, отсутствие интереса к играм, апатия). Лечить это состояние не нужно, его нужно просто пережить.

