Контактный аллергический дерматит у детей: наиболее частые причины

Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.

Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
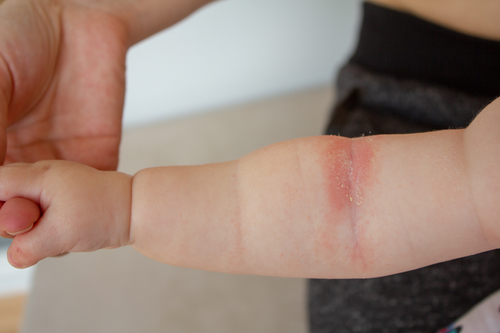
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
- наследственная предрасположенность к аллергиям;
- сопутствующие атопические болезни — бронхиальная астма, аллергический ринит;
- болезни желудка и кишечника;
- употребление пищи с консервантами, красителями, вкусовыми добавками;
- стрессы.
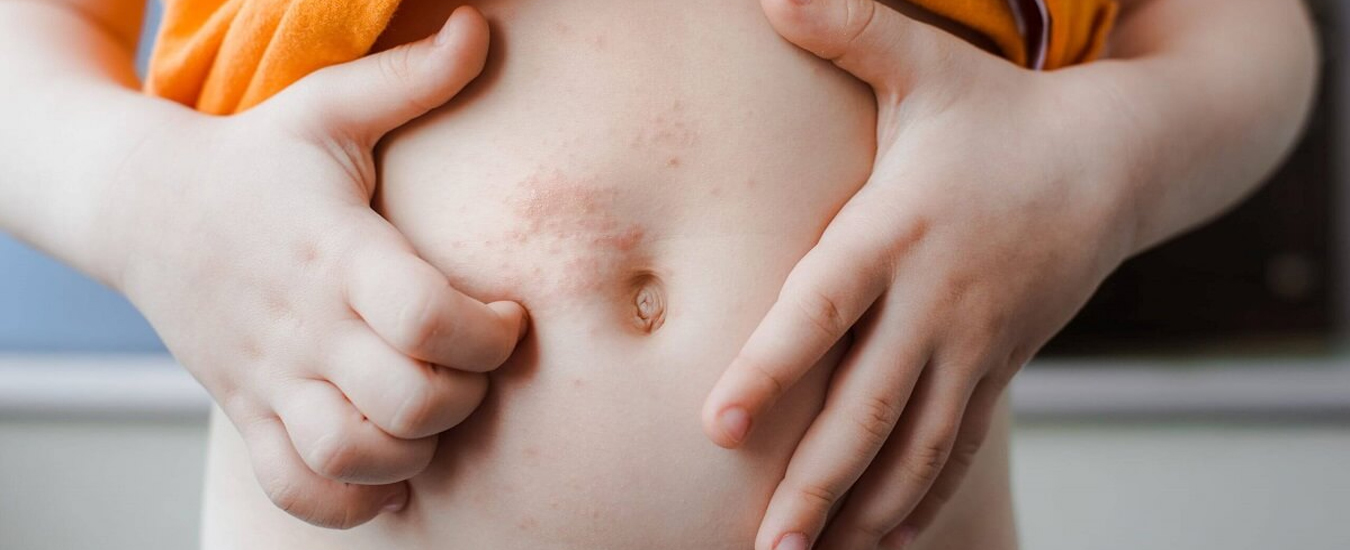
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.

У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.

Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
3 декабря 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Атопический дерматит у детей
К сожалению, у многих детей уже в раннем возрасте появляются первые проявления аллергии на коже.
Не всегда можно понять, почему. Вроде бы, родители все делают правильно: не дают есть «химию», ухаживают за кожей, купают малыша, правильно вводят продукты прикорма, а у ребенка зуд и высыпания.
Так что же это такое «атопический дерматит» или, как его часто называют у более старших детей, «нейродермит». Как его победить?

Что такое атопический дерматит?
Атопический дерматит — это хроническое воспалительное заболевание кожи, вызываемое различными факторами, при котором ребенка беспокоит зуд.
Обычно атопический дерматит начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте, значительно нарушает качество жизни больного и членов его семьи.
Чаще всего, если у ребенка аллергия, то у кого-то в семье есть проявления аллергии. Если же оба родителя страдают аллергией, то, к сожалению, в 82% случаев и у ребенка будет атопический дерматит.
Что происходит в коже при атопическом дерматите:
При атопическом дерматите в коже ребенка идет иммунное воспаление, что сопровождается повышением ее чувствительности к внешним и внутренним факторам воздействия на кожу.
Также при этом заболевании нарушается защитный барьер кожи, что приводит к проникновения через кожу аллергенов.
В коже уменьшается количество жиров (липидов), что приводит к сухости кожи и зуду.
Как врачи ставят диагноз «Атопический дерматит»:
В первую очередь – при осмотре ребенка и подробном распросе родителей, а уже только потом – по результатам аллергологического обследования.
К сожалению, объективных диагностических тестов, позволяющих подтвердить диагноз на 100% в настоящее время не существует.
Признаки атопического дерматита:
- Зуд кожи
- Типичная высыпания и их расположение:
— дети первых двух лет жизни: красные пятна, пятнышки, мокнутие кожи, чаще всего – на лице и реже – на голенях и бедрах.
— дети по старше (2-12 лет): выраженная сухость кожи, утолщение кожных складок, расчесы на симметричных участках кожи, чаще – на сгибательных поверхностей конечностей, например, в локтевых сгибах или под коленками.
- Ранний возраст появления аллергической сыпи, чаще всего, еще до года
- Обычно, у кого-то в семье есть или были проявления аллергии
- Если аллергические высыпания появились, то они долго не уходят
Есть еще такой неочевидный симптом, как «белый дермографизм». Если провести пальцем по коже живота ребенка, то через некоторое время в том месте, где палец касался кожи ребенка появятся белые полосы, которые не сразу исчезают.
И все же, какие анализы можно сдать, чтобы разобраться в причинах аллергии у ребенка?
- Клинический анализ крови
- Кожные тесты со стандартизованными аллергенами (их еще называют, прик-тест, скарификационные кожные пробы). Кожное тестирование проводится врачом-аллергологом, когда нет обострения атопического дерматита у ребенка, то есть нет высыпаний на коже и ребенок не чешется. Если ребенок принимает антигистаминные препараты, то их надо отменить минимум за трое суток до исследования, иначе результат может быть недостоверен.
- Рекомендуется определение аллерген-специфических иммуноглобулин Е – антител (IgE-антител) в сыворотке крови. Их еще называют «аллергены». По ним можно понять, на какие продукты или бытовые факторы у ребенка аллергия, но, к сожалению, они не всегда на 100% точны.
На что похожи проявления атопического дерматита у детей:
Есть немало кожных заболеваний, на которые могут быть похожи высыпания при аллергии у ребенка.
Вот некоторые из них:
- чесотка
- себорейны дерматит
- аллергический контактный дерматит
- ихтиоз
- псориаз
Все заболевания разные, лечатся тоже по разному.
Поэтому, помимо аллерголога, детей с регулярными проявлениями аллергии на коже нужно проконсультировать у дерматолога.
Лечение
Существует мнение, что соблюдение низкоаллергенной диеты очистит кожу и зуд уйдет. Это не совсем так.
Лечение должно быть обязательно комплексным.
Есть несколько направлений в лечении и все они важны:
1. Элиминационная диета
2. Гипоаллергенный режим
3. Правильный уход за кожей
4. Прием антигистаминных препаратов и антибактериальных препаратов
5. Психотерапия
Элиминационная (гипоаллергенная) диета
Конечно, важно выявить на какие продукты у ребенка аллергия. И тогда, убрав эти продукты из диеты, можно уменьшить проявления атопического дерматита. Обратите внимание, именно уменьшить, а не купировать вообще проявления аллергии, так как низкоаллергенная диета важна не сама по себе, а обязательно в сочетании с правильным уходом за кожей, о чем расскажем ниже.
Но выявить на что аллергия, часто очень сложно. И по лабораторным анализам, и наблюдая за тем, какие блюда ест ребенок, бывает сложно понять, на что аллергия. В таких случах рекомендуют, так называемую, гипоаллергенную диету. Из питания исключают продукты, которые у большинства людей с проявлениями аллергии могут вызвать обострение аллергии.
Не рекомендуется к употреблению:
- Цитрусовые
- Морепродукты
- Наваристые бульоны
- Переработанные мясные изделия
- Майонез, уксус, горчицу
- Редис, хрен, редька
- Специи
- Цельное молоко
- Мед
- Клубника
- Ананас,
- Дыня,
- Сладкие газированные напитки,
- Орехи
Гипоаллергенный режим
Уменьшение контакта ребенка с аллергеном трудно переоценить, поэтому так важно соблюдать бытовые правила.
В большинстве случаев добиться полного исключения контакта с аллергеном невозможно, но в результате выполнения рекомендаций контакт с ним существенно ограничивается, а значит, облегчается течение болезни, снижается потребность в лекарствах.
Вот что нужно делать – информация ниже представлена Министерством здравоохранения Российской Федерации, то есть является официальной и правдивой:
1. регулярно стирать постельное белье (1–2 раза в неделю) при температуре более 56°C для уничтожения клещей (стирка холодной водой уменьшает содержание клещевых аллергенов на 90%, а стирка горячей водой уничтожает клещей)
2. стирать подушки и одеяла горячей водой более 56°C и наматрасники (чехлы) из непроницаемой для клещей ткани
3. помнить, что хорошая вентиляция жилища уменьшает влажность, снижение влажности в доме до 40% важно для контроля над количеством клещей и грибков
Дополнительно:
1. использовать для уборки жилища вакуумные пылесосы (желательно с HEPA-фильтром)
2. использовать специальные салфетки для уборки пыли
3. для обеспечения лучших условий для чистки желательно заменить ковры и ковровые покрытия на линолеум или паркет
4. гардины и занавеси в спальне лучше поменять на моющиеся жалюзи
5. заменить мебель с тканевым покрытием на кожаную или виниловую
6. мягкие игрушки убрать из спальни, при необходимости их можно стирать в горячей воде (более 56°C) или замораживать в морозильной камере домашнего холодильника для уничтожения клещей
7. учитывая, что клещи домашней пыли чувствительны к прямому действию солнечных лучей, можно высушивать на солнце не менее 3 часов матрасы, ковры, пледы (с учетом региональных особенностей)
8. Кроме того, могут использоваться специальные средства для уничтожения клещей домашней пыли — чистящие салфетки, аэрозоли, противоклещевое постельное белье, спреи, стиральные порошки, противоклещевые средства для чистки ковров (на основе бензил бензоата — акарициды), противоклещевые средства для чистки пылесосов и т.п.
9. Для достижения должного результата важен комплексный подход, так как большинство мероприятий по элиминации, применяющихся по отдельности, оказываются нерентабельными и неэффективными
10. Важно! Необходимо помнить, что безаллергенных животных не существует. Лучше принять радикальные меры — расстаться с домашними животными и не заводить новых. После удаления животного из квартиры необходимо провести неоднократную тщательную уборку помещения для полного удаления следов слюны, экскрементов, перхоти, шерсти животного. Аллергены кошки сохраняются в жилом помещении даже после удаления животного в течение длительного времени (около 6 месяцев)
Кроме того:
1. ковры, матрасы, покрытия подвергать регулярной вакуумной чистке; сменить одежду при выходе из дома, если был контакт с домашним животным
2. не посещать цирк, зоопарк и дома, где есть животные
3. не пользоваться одеждой из шерсти, меха животных
Необходимо также:
1. максимально ограничивать контакт с факторами внешней среды, вызывающими обострение заболевания
2. обеспечить оптимальную влажность помещения (40%)
3. сохранять комфортную температуру воздуха
4. в жаркую погоду пользоваться кондиционером для воздуха в помещении
5. не использовать синтетические ткани, одежду из шерсти, предпочтение — хлопчатобумажным тканям
6. обеспечить спокойную обстановку в школе и дома
7. коротко стричь ногти
8. в период обострения спать в хлопчатобумажных носках и перчатках
9. не запрещать купания! не использовать горячую воду для душа и/или ванны; водные процедуры должны быть кратковременными (5–10 мин) с использованием теплой воды (32–35°С)
10. использовать специальные средства для ухода за кожей при атопическом дерматите (так называемые эмольенты) постоянно, даже когда кожа «хорошая»
11. для стирки использовать жидкие, а не порошковые моющие средства
12. свести к минимуму контакт с аллергенами, вызывающими обострение заболевания, а также с раздражающими веществами
13. в солнечную погоду пользоваться солнцезащитными кремами, не вызывающими контактного раздражения кожи
14. после плавания в бассейне необходимо принять душ и нанести увлажняющий крем
15. полностью выполнять назначения лечащего врача
Не стоит:
1. использовать спиртсодержащие средства гигиены
2. использовать средства с антимикробными компонентами без рекомендации лечащего врача
3. участвовать в спортивных состязаниях, так как это вызывает интенсивное потоотделение и сопровождается тесным контактом кожи с одеждой
4. слишком часто принимать водные процедуры
5. во время мытья интенсивно тереть кожу и использовать для мытья приспособления более жесткие, чем мочалка из махровой ткани
Для достижения должного результата важен комплексный подход, так как большинство мероприятий по элиминации, применяющихся по отдельности, оказываются нерентабельными и неэффективными.
Правильный уход за кожей
Целью правильного ухода за кожей является снятие зуда за счет восстановление водно-липидного слоя и барьерной функции кожи.
1. Местные глюкокортикостероиды
При обострении атопического дерматита, для быстрого облегчения состояния ребенка, рекомендовано наносить на очаги аллергии так называемые местные глюкокортикостероды.
2. Ингибиторы кальциневрина
Эти препараты рекомендовано наносить на кожу ребенка, когда атопический дерматит часто обостряется, долго не стихает обострения, ребенка постоянно беспокоит зуд и раздражение кожи. Эти препараты назначает только врач.
3. Увлажняющие и смягчающие средства
Их называют «эмольенты». Они не содержат гормонов, парабенов. Эти средства питают и увлажняют кожу, уменьшают сухость и снижают зуд.
Важно их наносить на кожу ежедневно, не менее двух раз в день, даже когда кожа гладкая, без проявления аллергии и без зуда.
Эмольенты подбираются индивидуально родителями, по рекомендации врача, чтобы ребенку была приятна их текстура, некоторым детям, важно, чтобы эмольент не имел никакого запаха.
Для очищения кожи целесообразно использовать ежедневные непродолжительные прохладные ванны (10 мин) с мягкой моющей основой с рН 5,5, не содержащей щелочи. При очищении кожи не следует ее растирать. После купания рекомендуется только промокнуть поверхность кожи, не вытирая ее досуха.
И эффективнее использовать средства для купания той же марки, что и эмольент. Тогда они усиливают друг друга.
Прием антигистаминных препаратов и антибактериальных препаратов
1. Антигистаминные препараты, или как их еще называют, антиаллергические средства, уменьшают зуд. Их назначает врач.
2. Прием антибактериальных препаратов
На коже пациентов с атопическим дермат итом часто растет золотистый стафилококк (S. aureus), который усиливает проявления аллергии. Поэтому иногда приходится использовать и антибактериальные препараты в виде крем/мази или в виде сиропа, который ребенок принимает внутрь.
Психотерапия
Работа с психотерапевтом, с психологом тоже важна. Эти специалисты учат ребенка техникам релаксации, снятия стресса и изменения поведения. Но эти методы подходят только для детей по – старше.
А что дальше?
Атопический дерматит имеет волнообразное рецидивирующее течение: к сожалению, у 60% возвращаются в течение всей жизни.
Поэтому гипоаллергенный быт, правильный уход за кожей (постоянное использование эмольентов), гипоаллергенная диета важны на протяжении всей жизни ребенка с атопическим дерматитом.
Атопический дерматит – это хроническое заболевание кожи, которое существенно снижает качество жизни ребенка за счет постоянно зуда и сухости кожи, но с ним можно справиться, благодаря достижениям современной медицины.
Важно найти доктора, которому доверяете и выполнять его рекомендации.
Дерматит у детей
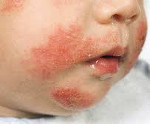
Дерматит у детей – комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Дерматит у детей проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия. Диагностика дерматита у детей и его формы основана на данных визуального осмотра, анализов соскоба с пораженной поверхности кожи, иммунологического и биохимического обследования. Лечение дерматита у детей предусматривает устранение контакта с вызвавшим реакцию раздражителем, обработку пораженных участков кожи, прием антигистаминных, иммуномодулирующих, седативных средств.
- Причины дерматита
- Симптомы дерматита у детей
- Симптомы атопического дерматита
- Симптомы себорейного дерматита
- Симптомы пеленочного дерматита
- Симптомы контактного дерматита у детей
- Диагностика
- Лечение дерматита у детей
- Профилактика
- Цены на лечение
Общие сведения
Дерматит у детей – локальное или распространенное воспаление кожных покровов ребенка, развивающееся вследствие прямого или опосредованного воздействия факторов биологической, физической или химической природы. В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.

Причины дерматита
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита
Обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита
Данный вид дерматита встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита
Пеленочный дерматит характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей. Терапия контактного дерматита предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.
Атопический дерматит у детей: уход и лечение

Атопический дерматит – хроническое заболевание кожи. Из-за нарушения биохимических процессов возникает излишняя сухость, шелушение, покраснение, развиваются воспалительные процессы, ощущается зуд. Развивается под воздействием аллергенов, и часто сочетается с бронхиальной астмой, пищевыми аллергиями, аллергическим ринитом. Проявляется в первые годы жизни, чаще до 12 месяцев или в возрасте 2-3 года, когда расширяется детский рацион и в него попадает много продуктов-аллергенов. При правильном лечении и уходе заболевание переходит в стадию стойкой, длительной ремиссии, но может проявляться у подростков, молодых и пожилых людей при контактах с аллергенами, ослаблении иммунной системы, после стрессов.
Симптомы
При атопическом дерматите у детей появляется стянутость кожных покровов, покраснения, кожа шелушится, на ощупь кажется более грубой, могут появляться утолщения. Образуются микроскопические пузырьки, вокруг которых выделяется влага. Ребенок беспокоится, расчесывает пораженные места. При попадании инфекции развивается местное воспаления, ранки плохо заживают. При значительном распространении у детей младшего возраста проявляется общая интоксикация организма: повышается температура, увеличиваются периферические лимфатические узлы. Из-за сильного зуда нарушается сон и аппетит, ребенок часто плачет. Дерматит чаще всего поражает лицо, шею, подмышечные впадины, волосистую часть головы, пах, области под мочками ушей, подколенные ямки, локти.
Профилактика
Атопия переводится с латыни как странность. Причины возникновения заболевания не всегда удается установить. Но длительное наблюдение за пациентами и членами их семей, позволило установить, что оно чаще развивается:
- при генетической предрасположенности – если родители здоровы, вероятность развития дерматита у ребенка – 20%, если болен один из них – 50%, если оба – 80%;
- при неблагоприятном протекании беременности, активном или пассивном курении будущей мамы, употреблении пищи, провоцирующей приступы аллергии, употреблении некоторых лекарственных препаратов;
- при нахождении новорожденного в пыльном помещении, недостаточной заботе о его личной гигиене;
- при продолжительном воздействии аллергенов, попадающих в детский организм с пищей, через дыхательные пути.
Грудное вскармливание до 6 месяцев и отказ от продуктов, провоцирующих аллергию, снижает вероятность развития атопического дерматита.

Чем кормить ребенка при атопическом дерматите
Чтобы не провоцировать обострение дерматита, снять зуд и покраснение кожи, нужно соблюдать диету. Из детского рациона исключаются продукты, нагружающие иммунную систему: цитрусовые, шоколад, яйца, мед, морепродукты. Опасны красные (клубника, вишня, смородина, яблоки) и экзотические (манго, кокосы, ананасы) фрукты.
Рекомендуется дробное питание: небольшие порции каждые 3-4 часа. Продукты лучше отваривать, тушить, запекать, но не жарить. Не используйте специи, черный перец. Рацион должен быть сбалансированным и содержать достаточно белка, витаминов, микроэлементов.
Как можно дольше не давайте ребенку сладкие газированные напитки, чипсы, сухарики и другие снеки. Если младенец получает грудное молоко, осторожно вводите новые блюда. Добавляйте продукты по одному раз в неделю, чтобы убедиться, что он не провоцирует высыпания. После еды и между приемами пищи предлагайте малышу чистую кипяченую воду.
Уход за кожей
Чтобы снять зуд, не допустить инфицирования пораженных кожных покровов, нужно правильно ухаживать за кожей:
- лучше принимать не душ, а прохладную ванну продолжительностью около 10 минут, используйте лечебные средства для купания с мягкой основой, которые очищают, но не сушат кожные покровы;
- увлажнение и смягчение – кожные покровы не должны быть сухими, чтобы не допустить шелушения, растрескивания, регулярно наносите увлажняющий крем, который порекомендует врач-дерматолог;
- не давайте ребенку расчесывать пораженные места, чтобы не занести инфекцию – наносите на атопичные участки средства, снимающие зуд.
Крем или гель убирают дискомфорт в период обострения и позволяют спокойно спать, есть, играть. Наносите препарат на очищенную кожу, обрабатывайте атопичные поражения и участки вокруг них. Не превышайте рекомендованную дозировку и частоту применения.

Рейтинг лучших средств при атопическом дерматите
Для лечения атопического дерматита используйте специальные детские средства, которые рекомендует дерматолог. В период обострений назначают препараты для перорального приема, нанесения на атопиные участки и общего ухода за телом:
- препараты для выведения аллергенов из организма – Энтеросгель, Лактрофильтрум, Энтеродез;
- средства для смягчения кожи – Atopic крем для ежедневного ухода;
- препараты, снимающие зуд – Пантенол спрей;
- средства для купания – мягкие гели для душа при атопическом дерматите нужно покупать в аптеке: дерматологи рекомендуют использовать Atopic гель для купания с головы до пяток.
Купание
После легкого душа, который очистит все тело, наносите на влажную кожу Atopic гель для купания с головы до пяток, слегка помассируйте и тщательно смойте. Вытирайте малыша мягким полотенцем, промокающими, но не растирающими движениями. После водных процедур нанесите средство для смягчения кожи Atopic крем для ежедневного ухода. Наносите его несколько раз в течение дня: после мытья рук и умывания.
При приеме ванны температура воды должна быть не выше 36 градусов. Посадите ребенка в воду, предложите ему игрушки или другие развлечения. Через 5-7 минут нанесите Atopic гель для купания с головы до пяток, хорошо смойте его. После купания используйте Atopic крем для ежедневного ухода, а если беспокоит зуд, дайте крему впитаться, а затем обработайте пораженные кожные покровы препаратом, снимающим зуд.

Как выбрать средства, которые подойдут вашему ребенку
Врач-дерматолог может порекомендовать не один, а несколько препаратов на выбор. Они имеют аналогичный механизм действия, но их цена может существенно отличаться. Она зависит от активного и вспомогательных веществ, производителя, формы выпуска. Выбирая крем для атопической кожи ребенка, нужно учитывать возможную индивидуальную непереносимость отдельных компонентов.
Приобретать нужно препараты известных производителей, имеющих хорошую репутацию: российских, европейских, американских. Не менее важно обращаться в крупные аптечные сети, которые напрямую работают с производителями и контролируют качество поступающих в продажу препаратов – это защитит вас от приобретения поддельных лекарств. Учитывайте возраст ребенка: выбирайте кремы и гели с приятным запахом, чтобы ребенок с удовольствием шел в душ.v
При выборе препаратов для перорального приема, предпочтительно покупать сиропы, порошки, капли, а не таблетки и капсулы, которые ребенку трудно глотать.
Полезная информация
Причины развития атопического дерматита очень разнообразны
- Главная
- >Полезная информация
- Атопический дерматит: причины, симптомы, диагностика, лечение
Атопический дерматит (АтД) — распространенное кожное заболевание, встречающееся во всех странах у лиц разного возраста как мужского, так и женского пола. Его диагностирование среди детей составляет 20 %, а среди взрослых — 1-3 %. АтД сильно портит качество жизни больных. Если у ребенка шелушится кожа, возникает сыпь, родителям нужно своевременно отвести его на консультацию к дерматологу.
Что такое атопический дерматит
АтД — это воспалительное кожное заболевание, характеризующееся зудом и хроническим рецидивирующим течением. Расположение воспалительных очагов сильно разнится в зависимости от возраста больного. Такая патология также известна под названиями «нейродермит» или «атопическая экзема».
Клиническая классификация АтД включает 5 форм: лихеноидная, эритематозно-сквамозная, пруригинозная, экзематозная, атипичная. Обострение этого заболевания может быть спровоцировано психогенно, поэтому атопический дерматит относится к классическим психосоматическим заболеваниям.
Кодирование по МКБ 10
Атопический дерматит, согласно МКБ 10, имеет код L20 и подразделяется еще на 2 вида:
- L20.8 — Другие атопические дерматиты;
- L20.9 — Атопический дерматит неуточненный.
Общепринятой классификации АтД нет. Но в зависимости от возраста болезнь делят на:
- младенческую — новорожденные с 1 месяца до 2-х лет;
- детскую — возрастная категория от 2-х до 12 лет;
- подростковую — с 12 до 18 лет;
- взрослую — с 18 лет и старше.
Течение у заболевания может быть: легкое, среднетяжелое и тяжелое. Процесс бывает ограниченным, распространенным или диффузным. Для болезни характерно хроническое течение с ярко выраженными обострениями и периодами ремиссии.
Причины атопического дерматита
Причины атопического дерматита у детей очень разнообразны. Это мультифакторная патология. Среди факторов, которые способствуют ее возникновению, особенно часто выделяют генетическую предрасположенность и внешние триггеры.

Важно! Заразиться атопическим дерматитом контактным или воздушно-капельным путем невозможно.
Наследственной предрасположенности к атопическому дерматиту уделяют особое внимание. Ряд исследований доказало такую взаимосвязь:
- лишь в 20 % случаев у ребенка может развиться АтД, если его родители никогда сами не сталкивались с таким заболеванием;
- около 50 % детей рискуют иметь АтД, если в анамнезе у одного родителя имеется любая из форм такой патологии;
- у 80 % детей развивается АтД, если оба родителя страдали или страдают от симптомов атопического дерматита.




Если ребенок или взрослый часто пребывает в состоянии стресса, неправильно питается и у него нарушен режим дня, а также, если он проживает в регионе с неблагоприятной экологической обстановкой, то вероятность развития атопии серьезно возрастает.

Если обобщить, то можно выделить такие факторы, способствующие развитию АтД:
- мутации в гене специального белка;
- стрессовые ситуации;
- гормональные изменения;
- нарушение режима сна и бодрствования;
- неправильное питание;
- неблагоприятная окружающая среда.
Аллергия является одним из возбудителей примерно у трети детей с атопическим дерматитом. Это напрямую связано с течением болезни. В более легких формах доля аллергии меньше. Аллергическое происхождение болезни делят по возрастным категориям:
- В младенческом и дошкольном возрасте атопическому дерматиту в основном сопутствует пищевая аллергия. Наиболее частыми аллергенами в этом возрасте выступают: молоко, яйца и пшеница. Реже у малышей аллергия возникает на орехи, сою или рыбу.
- В подростковом возрасте пищевыми триггерами развития атопического дерматита в основном выступают: орехи, рыба и продукты, перекрестно реагирующие с цветочной пыльцой (сырая морковь, яблоки).
- У подростков старшей возрастной группы и у взрослых провокаторами АтД иногда выступают летучие аллергены: цветочная пыльца, шерсть животных или пылевые клещи.
Недавние исследования показали, что полное исключение определенных пищевых продуктов в профилактических целях из-за боязни возникновения аллергии является неправильным, поскольку мешает организму формировать нормальную переносимость или толерантность к этим продуктам.
Атопический дерматит и психосоматика
Начиная с 1950 года было проведено много исследований, посвященных изучению психосоматических аспектов атопического дерматита.
В детском возрасте
Кожа и ЦНС одинаково закладываются в наружном зародышевом слое эмбриона. Это в какой-то мере объясняет то, почему раздражение нервной системы нередко приводит к воспалению кожных покровов.
Астенический конституционный тип
Психосоматика атопического дерматита чаще отмечается у детей, которые вместе с мамой относятся к астеническому типу конституции. Такие женщины обычно очень аккуратные, опрятные, строгие, любят все планировать. Малышам они прививают предсказуемость и жизнь по строгому режиму. Обычно такие дети вырастают тихими, спокойными и прилежными.
Женщины астенического типа после появления на свет малыша стараются постоянно наводить чистоту и все обеззараживать. Иногда такое состояние переходит в паранойю. Созданная такой матерью «стерильная» атмосфера катализирует психосоматическую составляющую атопического дерматита, а также способствует развитию аллергических реакций или бронхиальной астмы у малыша.
Ребенку постоянно всеми способами прививается излишняя аккуратность, поэтому возникает психосоматический конфликт между тем, что «хочет» малыш и тем, что ему «можно». Ведь чрезмерно чистоплотная модель поведения не свойственна детскому возрасту. Все это активизирует генетическую предрасположенность к заболеваниям кожи и нередко проявляется атопией.
Проблемы с тактильным контактом
Психосоматика АтД в детском возрасте иногда объясняется тем, что у матери имеются проблемы с тактильным контактом. Такие женщины предпочитают ограничивать близкое взаимодействие с людьми. Им претят частые прикосновения и объятия. Но с рождением ребенка избежать тактильного контакта становится намного сложнее. Это сильно нарушает личное пространство женщины.
Такая мать, осознанно или нет, старается отстоять свои границы, поэтому взаимодействует со своим ребенком так, чтобы свести контакты к минимуму. Недостаток материнского внимания дети обычно очень резко переживают. Нередко это приводит к появлению фотодерматита, диатеза или атопического дерматита.
Послеродовая депрессия
Психосоматику атопического дерматита у детей иногда связывают с послеродовой депрессией у матери. Когда кормящая грудью женщина испытывает депрессивное расстройство, ее ребенок улавливает изменения гормонального фона. Внешне мать может неестественно улыбаться и чрезмерно опекать малышка, а внутри испытывать сильную подавленность. Груднички к этому очень чувствительны. В результате у них на коже появляются воспаления.
У взрослых
Несколько факторов, по которым взрослого человека относят в группу риска заболеваний, связанных с психосоматикой:
- неуверенность в себе, заниженная самооценка, склонность к самокопанию;
- низкая устойчивость к стрессу, повышенная тревожность;
- плохая переносимость перемен, трудности с вливанием в новый коллектив;
- частые конфликты с супругом или другие проблемы в личной жизни;
- опустошенность, отверженность;
- болезненная реакция на критику;
- стремление держать все под контролем, исключая возможности расслабления.
Различные эмоциональные потрясения могут стать триггером обострения атопии. С другой стороны, к появлению психосоматических расстройств приводят дерматологические проблемы, поэтому получается замкнутый круг.
Симптомы атопического дерматита у детей
Основные симптомы включают следующее:
- постоянный, достаточно интенсивный кожный зуд;
- кожные покровы становятся сухими, «стянутыми»;
- появляются эритемы, мелкая сыпь;
- у ребенка шелушится кожа на ногах и руках;
- расчесанные очаги начинают кровить и мокнуть, на них образуются корки;
- больные плохо спят ночами, а днем испытывают слабость.
Если воспалительный процесс сильно распространяется, то могут возникать признаки общей интоксикации — лихорадка или субфебрильная температура, озноб, увеличение периферических лимфоузлов.
У младенцев и детей дошкольного возраста атопический дерматит проявляется в виде локальной гиперемии кожных покровов. Нередко на них появляется множество маленьких, мокнущих пузырьков. Такие очаги возникают у детей на коже лица, в районе ягодиц, на руках и ногах. Также у младенцев проявления АтД могут наблюдаться на волосистой части головы.
Для детей пубертатного периода и взрослых при атопическом дерматите свойственно появление светло-розовых высыпаний. Кожа у них становится усыпанной большим скоплением узелков. Чаще всего очаги АтД у такой возрастной группы обнаруживают на сгибах конечностей (на запястье, локтях, под коленом). Их кожа становится очень сухой и приобретает землистый оттенок.
Осложнения
Атопический дерматит довольно часто осложняется вторичным инфицированием бактериями, грибами или вирусами. У 25-34 % больных АтД выявляются осложненные формы. Нередко инфекция бывает смешанной.
Присоединение инфекции провоцирует развитие:
- узелковых, мишеневидных красных элементов на коже;
- гнойно-воспалительных болезней;
- язвенно-некротических поражений.
Такие осложнения заметно ухудшают общее состояние больного и даже могут привести к заражению крови, которое чревато летальным исходом. Грибковая инфекция утяжеляет картину при АтД и способствует пролонгированному обострению этой патологии. Страдающие АтД склонны к поражению герпесвирусной инфекцией.
Во время рецидива осложнения могут проявляться отечными и утолщенными веками, более выраженной окологлазной складчатостью, сухими губами с мелкими трещинами в углах рта (атопический хейлит).
Диагностика
Предварительный диагноз ставят, проанализировав клинические проявления. Но для его подтверждения проводят комплексную инструментально-лабораторную диагностику:
- клинический анализ крови;
- различные пробы для выявления аллергенов;
- дерматоскопию (с целью дифференциальной диагностики)
Также рекомендовано определение содержания иммуноглобулинов в сыворотке крови, чтобы исключить дефицит селективного IgA, ассоциированного с признаками атопического дерматита.
Для выявления сопутствующих заболеваний и очагов инфекции больного направляют на консультацию к смежным специалистам (эндокринолог, гастроэнтеролог, пульмонолог). При необходимости они назначают дополнительные исследования. Некоторые из возможных:
- абдоминальное УЗИ;
- гастроскопию;
- рентген грудной клетки и околоносовых пазух.
Поскольку АтД по симптомам может быть схож с другими заболеваниями, то в процессе обследования необходимо исключить: акародерматит, себорею, аллергический контактный дерматит, диффузную кератому, повышенную фоточувствительность, заболевания, связанные с иммунодефицитом.
Лечение
Разобравшись в том, почему у ребенка шелушится кожа, важно безотлагательно приступать к терапии. Она призвана помочь добиться устойчивой ремиссии. Лечение атопического дерматит у детей должно уменьшить или устранить воспалительные процессы, зуд. Также своевременная терапия защищает от присоединения вторичной инфекции. А если больной научится правильно увлажнять кожу и восстанавливать ее защитные свойства, то это сильно повысит качество его жизни.

Важно! Современные методы включают ступенчатый подход к лечению АтД, предусматривающий поочередное назначение различных методов. При этом обязательно учитывают степень патологического процесса.
Локальная противовоспалительная терапия
Для локального устранения воспаления при АтД применяют 2 группы препаратов: глюкокортикостероиды (ГКС) и топические ингибиторы кальциневрина (ТИК). Также любая терапевтическая схема при атопическом дерматите включает использование увлажняющих средств (эмолентов).
Препаратами первой линии при лечении АтД считаются ГКС. Их применение оправдано даже при легких формах патологии, но в таких случаях отдают предпочтение средствам из этой группы с низкой или умеренной активностью. Если течение АтД усугубляется, то используют активные и высокоактивные ГКС, но выбирают минимальные эффективные дозы.




Важно! ГКС должны назначаться исключительно профильным специалистом, поскольку они имеют серьезные противопоказания и побочные эффекты.

Чтобы добиться максимального результата, но минимизировать риск побочных, рекомендуется соблюдать такие правила:
- использовать ГКС короткими курсами (до 1 месяца), а затем переходить на ТИК для длительного лечения (с целью профилактики обострений);
- воздействовать на разные патологические очаги по очереди;
- не наносить ГКС под повязки (это допустимо только в малых дозах на протяжении 3-х дней при очень тяжелых формах АтД);
- по мере достижения лечебного эффекта уменьшать частоту нанесения.
Если заболевание осложняется микробной инфекцией, то целесообразно, чтобы в составе препаратов для наружного применения помимо глюкокортикостероида также присутствовали антибактериальные или противогрибковые компоненты. Их рекомендуется использовать не дольше 14 дней, чтобы не спровоцировать рост бактерий и грибов, резистентных к антибиотикам и противомикозным.
Применение системных препаратов
Нередко к наружному применению средств присоединяют системную фармакотерапию. Она включает следующее:
- Глюкокортикоиды. Пероральные или инъекционные препараты из этой группы назначаются только в том случае, если наружная терапия себя не оправдывает, а заболевание находится в стадии обострения уже слишком долго.
- Антибактериальные и противогрибковые средства. Препараты из этих групп в виде инъекций или для приема внутрь назначают, если присоединение вторичной инфекции сильно ухудшает состояние больного.
- Психотропные препараты. Это обширная группа средств. Сюда также относятся легкие седативные. Они необходимы для устранения психосоматики и облегчения перенесения неприятных симптомов.
- Иммунотропные средства. Такие системные препараты показаны только в том случае, если другие виды терапии оказываются неэффективными, а АтД протекает в тяжелой форме.
Если на ряду с атопическим дерматитом нарушается работа и других органов, то для больного подбирают комплексную терапию.
Как ухаживать за атопической кожей
Основные правила ухода за кожей малыша с атопией включают следующее:
очищать кожные покровы очень бережно;
качественно увлажнять и смягчать кожу с помощью крема или масла;
защищать кожные покровы от раздражения и зуда.
Малыши с атопией, как и дети без дерматологических проблем, ежедневно нуждаются в купании, которое бы деликатно очищало и увлажняло кожу, а также доставляло бы им удовольствие. Если у ребенка особенная кожа, то важно позаботиться о том, чтобы не присоединилась вторичная инфекция, а полезные компоненты из уходовых средств хорошо проникали в эпидермис.
Если у ребенка шелушится кожа на руках или других частях тела, при купании необходимо придерживаться таких правил:
- Нельзя использовать для этих целей хлорированную воды.
- Моющие средства подбирать с нейтральным рН.
- В процессе купания не использовать мочалку.
- После очищающих процедур не тереть кожу полотенцем, а бережно промакивать.
- После купания наносить на кожные покровы достаточное количество смягчающего средства.
Целесообразно подбирать линейки средств, специально разработанные для атопической кожи.
Профилактика атопического дерматита
Дерматологи дают следующие рекомендации:
- снизить влияние факторов, провоцирующих развитие или обострение атопического дерматита: гипергидроза, стрессового состояния, резких перепадов температуры, грубой одежды, агрессивных ПАВ;
- создать максимально гипоаллергенный быт, регулярно очищать все поверхности от пыли;
- уменьшить или исключить полностью контакт с потенциальными аллергенами (пыльца, шерсть животных);
- при доказанной пищевой аллергии придерживаться индивидуальной гипоаллергенной диеты.
Сухая атопическая кожа нуждается в своевременном и постоянном уходе. Правильно подобранное средство из группы эмолентов может с успехом предотвращать рецидивы АтД.
Правильный уход за атопичной кожей
Для того, чтобы восполнить необходимые компоненты в коже, без которых невозможна ее нормальная деятельность, следует позаботиться о надлежащем уходе. На всех стадиях атопического дерматита для лечения или с целью профилактики обострений показано использование специальных увлажняющих и смягчающих средств — эмолентов. Их систематическое применение приводит к уменьшению сухости кожных покровов, увлажнению эпидермиса, улучшению местной циркуляции крови, восстановлению защитных функций кожи.
Эмолиум — это линейка комплексных эмолентов. Они обогащены специальными веществами и действуют в четырех направлениях для восстановления кожи:
- смягчают;
- увлажняют;
- успокаивают;
- восполняют липиды.
Средства Эмолиум предназначены для ухода и восстановления чувствительной кожи, склонной к воспалительным процессам и появлению аллергии. Они успешно зарекомендовали себя в лечении таких заболеваний как псориаз, себорея, атопический дерматит.
Аллергический дерматит у детей
Авторы: врач, к. м. н., Юдинцева М. С., m.yudintseva@vidal.ru
врач, научный директор АО “Видаль Рус”, Жучкова Т. В., t.zhutchkova@vidal.ru
Термин диатез родители используют обычно для описания кожных покраснений, пятен и других высыпаний на коже ребенка. В профессиональной среде такие изменения на коже называют аллергическим дерматитом (т.е. воспалением кожи аллергического характера).
А термином «диатез»обозначают предрасположенность к некоторым болезням или неадекватным реакциям на обычные раздражители.
Аллергический дерматит в детском возрасте встречается достаточно часто, что объясняется целым рядом факторов. После рождения в организме ребенка происходят очень серьезные перестройки. Они затрагивают большинство жизненных систем, в том числе и иммунную. Из теплой, уютной и безопасной мамы малыш попадает в агрессивную среду, которая ежедневно пытается атаковать его различными аллергенами. Постепенно происходит обучение организма, он привыкает и формируется правильный иммунный ответ, который впоследствии защищает человека на протяжении всей жизни. Но пока все эти изменения не закончатся, дети необычайно подвержены аллергическим заболеваниям . Мама съедает кусочек персика или клубники – а у грудного ребенка, который питается ее молоком, появляется сыпь, то же может возникнуть при введении некоторых видов прикорма. А уж что начинается, когда дети пробуют апельсин или мандарин… Аллергии на лекарство, на прививку, на укус комара или пчелы, на цветение растений – с какой-то из этих ситуаций сталкивается обычно каждая мама.
Причины развития аллергического дерматита
Следует понимать, что кожные проявления детского диатеза не являются болезнью кожи. Это лишь кожное проявление аллергической реакции. В силу незрелости иммунной и пищеварительной системы, недостаточности детоксицирующей функции печени некоторые попадающие в организм вещества не усваиваются. Они не могут быть полностью переварены в кишечнике или не могут быть нейтрализованы печенью. Эти вещества, в результате определенных превращений, приобретают свойства антигенов и вызывают выработку антител. Комплексы антиген-антитело провоцируют появление сыпи.
Существует три пути попадания аллергена в организм ребенка:
- во время еды или питья — пищевая аллергия;
- при непосредственном воздействии на кожу — контактная аллергия;
- в процессе дыхания — респираторная аллергия.
Симптомы
Симптомы диатеза (аллергического дерматита) разнообразны — участки покраснения кожи, сыпь в виде красных точек, пятен и пятнышек, нередко зуд, шелушение и сухость кожи, трещинки, язвы и язвочки.
Осложнения
К осложнениям аллергического дерматита относят инфицирование кожи вследствие проникновения бактерий в ранки в местах расчесов кожи.
Что можете сделать Вы?
Прежде всего, следует убедиться, что причиной сыпи является аллергическое заболевание. Для этого необходимо вызвать педиатра, который исключит возможные инфекции и болезни кожи.
В случае пищевой аллергии, следует на длительный срок отказаться от приема в пищу аллергена (если он известен), а также от всех продуктов, являющихся высоковероятным источником аллергии (цитрусовые, как, впрочем, и любые другие экзотические овощи-фрукты, клубнику, шоколад). Если аллергия развилась во время введения прикорма, постарайтесь придерживаться следующих правил: следует вводить не более 1 нового продукта в 1-2 недели. Если ребенок негативно отреагировал на новый продукт, вы будете точно знать на какой, надо отменить вводимый продукт, недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм, вызвавший негативную реакцию, можно попробовать снова месяца через два. Новую еду лучше предлагать ребенку в конце кормления, по возможности смешивая со старой (знакомой ребенку) пищей, начиная с четверти чайной ложки и постепенно увеличивая дозу.
Контактная аллергия может возникать на компоненты моющих средств, ткань, из которой сшита одежда, или материал, из которого произведены игрушки. Используйте только специальные детские порошки или детское мыло. После стирки последнее полоскание лучше осуществлять в воде, в которой нет хлора — или в фильтрованной, или в кипяченой. При купании даже детские мыло и шампунь используют не чаще одного, максимум двух раз в неделю, т. к. любые мыла нейтрализуют защитную жировую пленку, которой покрыта кожа.
Аллергический дерматит вследствие вдыхания частиц домашней пыли, различных аэрозолей, кормов для животных, средств от насекомых возникает у малышей не менее часто. Но подобная аллергия требует от родителей серьезных, а иногда и жестких мер. Отказ от любимых домашних животных и безупречная чистота в доме – порой единственный выход из сложившейся ситуации. Следует знать, что снижение уровня аллергенов животного происхождения в жилых помещениях начинается только через месяц – два после выселения домашних любимцев из квартиры.
Помните, что использование любых лекарственных препаратов у ребенка с детским диатезом требует особой осторожности. Старайтесь не применять никакие лекарственные средства без назначения врача. Помните также, что средства в форме сиропов содержат разнообразные добавки (красители, ароматизаторы), способные вызвать или усилить аллергию.
Лечение
Что может сделать врач
Подтвердив аллергическую природу высыпаний, врач назначит адекватную диету. Для купирования симптомов диатеза и снижения зуда детям назначают антигистаминные средства, в т.ч. наружного применения, а в более тяжелых случаях – глюкокортикостероиды. Если природа аллергической реакции не ясна, и состояние остается без улучшений в течение длительного времени, вам могут посоветовать проведение кожных аллергических пробы. Выявив конкретные аллергены и исключив их из рациона ребенка, можно значительно помочь ему. В некоторых случаях назначают также анализ кала на дисбактериоз кишечника. Детям с рецидивирующими тяжелыми аллергическими реакциями может понадобиться аллерген специфическая иммунотерапия (СИТ).
Профилактика аллергического дерматита
Профилактика диатеза включает длительное грудное вскармливание и соблюдение кормящей женщиной режима питания, правильное введение прикорма, грамотное кормление ребенка и своевременное выявление дисбактериоза кишечника. Аллергический дерматит, как правило, явление временное. По мере роста ребенка совершенствуются функции печени и кишечника, иммунная система. Существует даже такой термин «перерасти аллергию».
Атопический дерматит у детей

Что такое атопический дерматит
Атопический дерматит — это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.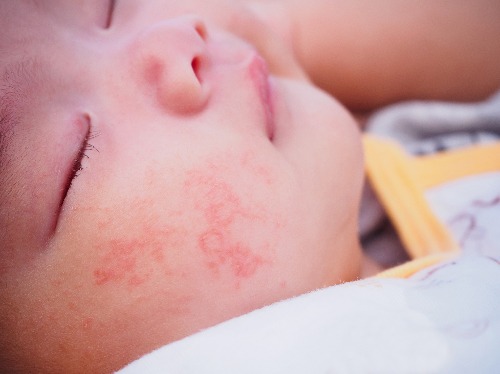
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще — аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем
 .
. - Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое — улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей — если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей — это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер — бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие. Обострения происходят не чаще двух раз в год.
- Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий — до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
 На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов — важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов — важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи — помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита , в т.ч. при его первых признаках – повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51% ! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].
- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда — клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактика
направлена на предупреждение возникновения атопического дерматита у малышей.
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.
- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
2. Вторичная профилактика
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
3.Третичная профилактика
— это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.

 .
.