Ацетонемический синдром

Что делать если у ребенка развивается ацетонемический синдром? Причины и рекомендации по лечению
Ацетонемический синдром выражается симптомами, которые спровоцированы сбоем в обмене веществ. Появляется неприятное состояние при накоплении в крови кетоновых тел. Часто могут возникать ацетонемические кризы: дегидратация, многократная рвота, запах ацетона изо рта, субфебрилитет, абдоминальный синдром.
Недуг диагностируют на основе некоторых симптомов, а также анализов – определяют кетонурию, повышенный уровень мочевины, нарушение электролитного баланса. В случае ацетонемического криза важно как можно раньше для ребенка провести инфузионную терапию, поставить очистительную клизму, посадить его на диету, в которой будут легкоусвояемые углеводы.

Что это такое?
Ацетонемический синдром — это состояние, возникающее при нарушении обменных процессов в организме ребенка, своего рода сбой в процессах метаболизма. При этом никаких пороков развития органов, нарушения в самом их строении не выявляется, просто функционирование, например, поджелудочной железы и печени не отрегулировано.
Сам же этот синдром является одним из проявлений так называемой нервно-артритической аномалии конституции (нервно-артритический диатез — старое название этого же состояния). Это определенный набор черт характера в сочетании с определенной работой внутренних органов и нервной системы ребенка.
Причины возникновения
Чаще возникает ацетонемический синдром у детей, но встречается и у взрослых. К его причинам можно отнести:
- болезни почек – в частности почечная недостаточность;
- дефицит ферментов пищеварения – наследственный или приобретенный;
- врожденные или приобретенные нарушения в работе эндокринной системы;
- диатез – неврогенный и артрический;
- дискинезия желчевыводящих протоков.
У младенцев подобное состояние может быть следствием позднего гестоза беременной или нефропатии.
Внешние факторы, вызывающие ацетономический синдром:
- голодание, особенно длительное;
- инфекции;
- токсические воздействия – включая интоксикацию во время болезни;
- расстройства пищеварения, вызванные нарушением питания;
- нефропатия.
У взрослых наиболее часто накопление кетоновых тел вызывается сахарным диабетом. Недостаток инсулина блокирует поступление в клетки органических систем глюкозы, которая накапливается в организме.
Симптомы
Ацетонемический синдром часто встречается у детей с аномалиями конституции (нервно-артритическим диатезом). Таких детей отличает повышенная возбудимость и быстрая истощаемость нервной системы; они имеют худощавое телосложение, часто излишне пугливы, страдают неврозами и беспокойным сном.
В то же время у ребенка с нервно-артрической аномалией конституции быстрее сверстников развиваются речь, память и другие познавательные процессы. Дети с нервно-артрическим диатезом склонны к нарушению обмена пуринов и мочевой кислоты, поэтому в зрелом возрасте подвержены развитию мочекаменной болезни, подагры, артритов, гломерулонефрита, ожирения, сахарного диабета второго типа.
Симптомы ацетонемического синдрома:
- У ребенка изо рта появляется запах ацетона. Такой же запах исходит от кожи ребенка и от его мочи.
- Дегидратация и интоксикация, бледность кожи, появление нездорового румянца.
- Наличие рвоты, которая может возникать более 3-4 раз, в особенности при попытках что-либо выпить либо съесть. Рвота может появляться в первые 1-5 дней.
- Ухудшение сердечных тонов, аритмия и тахикардия.
- Отсутствие аппетита.
- Повышение температуры тела (обычно до 37,50С-38,50С).
- Как только криз начался, ребенок проявляет беспокойство и возбуждение, после этого он становится вялым, сонливым и слабым. Крайне редко, но могут появиться судороги.
- В животе наблюдаются схваткообразные боли, задержка стула, тошнота (спастический абдоминальный синдром).
Зачастую симптомы ацетонемического синдрома возникают при нарушении питания – малое количество в рационе углеводов и преобладание в нем кетогенных и жирных аминокислот. У детей ускоренный метаболизм, и еще недостаточно адаптирована пищеварительная система, вследствие чего происходит снижение кетолиза – замедляется процесс утилизации кетоновых тел.
Диагностика синдрома
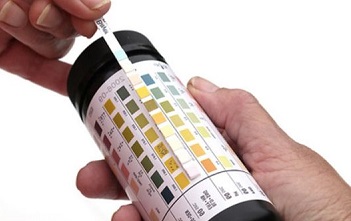
Сами родители могут провести экспресс-диагностику на определение ацетона в моче — в этом могут помочь специальные диагностические полоски, которые продаются в аптеке. Их нужно опустить в порцию мочи и, воспользовавшись специальной шкалой, определить уровень ацетона.
В лаборатории в клиническом анализе мочи наличие кетонов определяется от «одного плюса» (+) до «четырех плюсов» (++++). Легкие приступы — уровень кетонов на +или ++, тогда ребенка можно будет полечить и дома. «Три плюса » соответствуют повышению уровня кетоновых тел в крови в 400 раз, а четыре — в 600 раз. В этих случаях требуется госпитализации в стационар — такое количество ацетона опасно развитием комы и повреждением мозга. Врач непременно должен определить природу ацетонемического синдрома: первичный ли он, или вторичный — развился, например, как осложнение диабета.
На международном педиатрическом консенсусе в 1994 году врачи определили специальные критерии постановки такого диагноза, они разделяются на основные и дополнительные.
- рвота повторяется эпизодически, приступами различной интенсивности,
- между приступами существуют интервалы нормального состояния малыша,
- продолжительность кризисов колеблется от нескольких часов до 2-5 дней,
- отрицательные лабораторные, рентгенологические и эндоскопические результаты обследования, подтверждающие причину рвоты, как проявление патологии органов ЖКТ.
К дополнительным критериям относят:
- эпизоды рвоты характерны и стереотипны, последующие эпизоды аналогичны предыдущим по времени, интенсивности и продолжительности, а сами приступы могут закончиться спонтанно.
- приступам рвоты сопутствуют тошнота, боли в животике, головные боли и слабость, светобоязнь и заторможенность ребенка.
Диагноз ставится еще и при исключении диабетического кетоацидоза (осложнения диабета), острой хирургической патологии ЖКТ — перитонита, аппендицита. Исключаются и нейрохирургическая патология (менингиты, энцефалиты, отек мозга), инфекционная патология и отравления.
Как лечить ацетонемический синдром
При развитии ацетонемического криза ребенка необходимо госпитализировать. Проводят диетическую коррекцию: рекомендовано употреблять легкоусвояемые углеводы, строго ограничивают жирную пищу, обеспечивают дробное питье в большом количестве. Неплохой эффект от очистительной клизмы с гидрокарбонатом натрия, раствор которого способен нейтрализовать часть попавших в кишечник кетоновых тел. Показано проведение оральной регидратации при помощи комбинированных растворов (орсоль, регидрон и др.), а также щелочной минеральной воды.
Основные направления лечения недиабетического кетоацидоза у детей:
1) Диета (обогащённая жидкостью и легкодоступными углеводами с ограничением жиров) назначается всем пациентам.
2) Назначение прокинетиков (мотилиум, метоклопрамид), ферментов и кофакторов метаболизма углеводов (тиамин, кокарбоксилаза, пиридоксин) способствует более раннему восстановлению толерантности к пище и нормализации обмена жиров и углеводов.
3) Инфузионная терапия:
- быстро устраняет обезвоживание (дефицит внеклеточной жидкости), способствует улучшению перфузии и микроциркуляции;
- содержит ощелачивающие средства, ускоряет восстановление уровня бикарбонатов плазмы (нормализует кислотно-щелочное равновесие);
- содержит достаточное количество легкодоступных углеводов, которые метаболизируются различными путями, в том числе и независимыми от инсулина;
4) Этиотропная терапия (антибиотики и противовирусные препараты) назначается по показаниям.
В случаях умеренновыраженного кетоза (ацетонурия до ++), не сопровождающегося существенным обезвоживанием, водно-электролитными нарушениями и неукротимой рвотой, показана диетотерапия и оральная регидратация в сочетании с назначением прокинетиков в возрастных дозах и этиотропной терапией основного заболевания.
При лечении ацетонемического синдрома главными методами являются те, которые направлены на борьбу с кризами. Очень важно поддерживающее лечение, которое помогает снизить обострения.
Инфузионная терапия
Показания для назначения инфузионной терапии:
- Упорная многоразовая рвота, не прекращающаяся после применения прокинетиков;
- Наличие расстройств гемодинамики и микроциркуляции;
- Признаки нарушения сознания (сопор, кома);
- Наличие умеренной (до 10 % от массы тела) и тяжёлой (до 15 % от массы тела) дегидратации;
- Наличие декомпенсированного метаболического кетоацидоза с увеличенным анионным интервалом;
- Наличие анатомических и функциональных затруднений для проведения оральной регидратации (аномалии развития лицевого скелета и ротовой полости), неврологические расстройства (бульбарные и псевдобульбарные).
Перед началом проведения инфузионной терапии необходимо обеспечить надёжный венозный доступ (предпочтительнее периферический), определить показатели гемодинамики, кислотно-щелочного и водно-электролитного баланса.

Рекомендации по питанию
Продукты, которые категорически исключаются из диеты детей, страдающих ацетонемическим синдромом:
- киви;
- икра;
- сметана – любая;
- щавель и шпинат;
- молодая телятина;
- субпродукты – сало, почки, мозги, легкие, печень;
- мясо – утка, свинина, баранина;
- наваристые бульоны – мясные и грибные;
- овощи – зеленая фасоль, зеленый горошек, брокколи, цветная капуста, сухие бобовые;
- копченые блюда и колбасы
- придется отказаться от какао, шоколада – в плитках и напитках.
В меню диеты обязательно входят: каши из риса, овощные супы, картофельное пюре. Если в течение недели симптомы не вернулись, можно постепенно добавлять диетическое мясо (не жареное), сухарики, зелень и овощи.
Диету можно всегда откорректировать, если снова вернуться признаки синдрома. При появлении неприятного запаха изо рта, нужно добавить много воды, которую необходимо пить маленькими порциями
- В первый день диеты нельзя ребенку давать ничего, кроме сухариков из ржаного хлеба.
- На второй день вы можете добавить рисовый отвар или диетические печеные яблоки.
- Если все делать правильно, то уже на третий день тошнота и понос пройдут.
Ни в коем случае не завершайте диету, если симптомы ушли. Врачи рекомендуют строго придерживать всех ее правил. На седьмой день вы можете добавить в рацион галетное печенье, рисовую кашу (без масла), суп из овощей. Если температура тела не повышается, а запах ацетона пропал, то питание малыша можно делать более разнообразным. Можете добавить нежирную рыбу, овощное пюре, гречку, кисломолочные продукты.

Какой прогноз?
В целом он благоприятный:
- с возрастом возникновение ацетонемических кризов прекращаются (обычно в пубертате);
- своевременное обращение за медицинской помощью и грамотная лечебная тактика способствуют купированию недиабетического кетоацидоза.
Меры профилактики
Родители, ребенок которых склонен к появлению этой болезни, должны иметь в домашней аптечке препараты глюкозы, фруктозы. Также под рукой всегда должны иметься курага, изюм, сухофрукты. Питание малыша должно быть дробным (5 раз в сутки) и сбалансированным. Как только появится какой-либо признак повышения ацетона, надо тут же дать ребенку что-то сладкое.
Нельзя позволять деткам чрезмерно перенапрягаться, ни в психологическом, ни в физическом плане. Показаны ежедневные прогулки на природе, водные процедуры, нормальный восьмичасовой сон, закаливающие процедуры.
Между приступами хорошо проводить профилактическое лечение кризов. Это лучше осуществлять в межсезонье дважды в год.
Ацетонемический синдром

Ацетонемический синдром – симптомокомплекс, обусловленный нарушением обменных процессов и накоплением в крови ребенка кетоновых тел. Ацетонемический синдром проявляется ацетонемическими кризами: многократной рвотой, дегидратацией, интоксикацией, запахом ацетона изо рта, абдоминальным синдромом, субфебрилитетом. Ацетонемический синдром диагностируется на основании клинических данных и лабораторных показателей (выявления кетонурии, нарушения электролитного баланса, повышения уровня мочевины и др.). При ацетонемическом кризе показана инфузионная терапия, постановки очистительной клизмы, оральная дегидратация, диета с включением легкоусвояемых углеводов.
- Причины
- Симптомы ацетонемического синдрома
- Диагностика ацетонемического синдрома
- Лечение ацетонемического синдрома
- Цены на лечение
Общие сведения
Ацетонемический синдром (синдром циклической ацетонемической рвоты, недиабетический кетоацидоз) – патологическое состояние, сопровождающееся повышением содержание в крови кетоновых тел (ацетона, b-оксимасляной кислоты, ацетоуксусной кислоты), образующихся вследствие нарушения обмена аминокислот и жиров. Об ацетонемическом синдроме у детей говорят в случае повторяющихся ацетонемических кризов.
В педиатрии различают первичный (идиопатический) ацетонемический синдром, являющийся самостоятельной патологией, и вторичный ацетонемический синдром, сопровождающий течение ряда заболеваний. К развитию первичного ацетонемического синдрома склонны около 5% детей в возрасте от 1 года до 12-13 лет; соотношение девочек к мальчикам составляет 11:9.
Вторичная гиперкетонемия может возникать при декомпенсированном сахарном диабете у детей, инсулиновой гипогликемии, гиперинсулинизме, тиреотоксикозе, болезни Иценко-Кушинга, гликогеновой болезни, ЧМТ, опухолях мозга в области турецкого седла, токсических поражениях печени, инфекционном токсикозе, гемолитической анемии, лейкемии, голодании и др. состояниях. Поскольку течение и прогноз вторичного ацетонемического синдрома определяется основным заболеванием, в дальнейшем речь пойдет о первичном недиабетическом кетоацидозе.

Причины
В основе развития ацетонемического синдрома лежит абсолютная или относительная недостаточность углеводов в рационе питания ребенка либо преобладание жирных кислот и кетогенных аминокислот. Развитию ацетонемического синдрома способствует недостаточность ферментов печени, участвующих в окислительных процессах. Кроме этого, особенности метаболизма у детей таковы, что имеет место снижение кетолиза – процесса утилизации кетоновых тел.
При абсолютной или относительной недостаточности углеводов энергетические потребности организма компенсируются усиленным липолизом с образованием избытка свободных жирных кислот. В условиях нормального метаболизма в печени происходит трансформация свободных жирных кислот в метаболит ацетил-коэнзим А, который в дальнейшем участвует в ресинтезе жирных кислот и образовании холестерина. Лишь небольшая часть ацетил-коэнзима А расходуется на образование кетоновых тел.
При усиленном липолизе количество ацетил-коэнзима А избыточно, а активность ферментов, активизирующих образование жирных кислот и холестерина, недостаточна. Поэтому утилизация ацетил-коэнзима А происходит в основном путем кетолиза.
Большое количество кетоновых тел (ацетона, b-оксимасляной кислоты, ацетоуксусной кислоты) вызывает нарушение кислотно-основного и водно-электролитного равновесия, оказывает токсическое действие на ЦНС и желудочно-кишечный тракт, что находит свое выражение в клинике ацетонемического синдрома.
Факторами, провоцирующими ацетонемический синдром, могут выступать психоэмоциональные стрессы, интоксикации, боль, инсоляция, инфекции (ОРВИ, гастроэнтерит, пневмония, нейроинфекции). Важную роль в развитии ацетонемического синдрома играют алмиментарные факторы – голодание, переедание, чрезмерное употребление белковой и жирной пищи при дефиците углеводов. Ацетонемический синдром у новорожденных обычно связан с имевшим место у беременной поздним токсикозом – нефропатией.
Симптомы ацетонемического синдрома
Ацетонемический синдром часто встречается у детей с аномалиями конституции (нервно-артритическим диатезом). Таких детей отличает повышенная возбудимость и быстрая истощаемость нервной системы; они имеют худощавое телосложение, часто излишне пугливы, страдают неврозами и беспокойным сном. В то же время у ребенка с нервно-артрической аномалией конституции быстрее сверстников развиваются речь, память и другие познавательные процессы. Дети с нервно-артрическим диатезом склонны к нарушению обмена пуринов и мочевой кислоты, поэтому в зрелом возрасте подвержены развитию мочекаменной болезни, подагры, артритов, гломерулонефрита, ожирения, сахарного диабета 2 типа.
Типичными проявлениями ацетонемического синдрома служат ацетонемические кризы. Подобные кризы при ацетонемическом синдроме могут развиваться внезапно или вслед за предвестниками (так называемой аурой): вялостью или возбуждением, отсутствием аппетита, тошнотой, мигренеподобной головной болью и др.
Типичная клиника ацетонемического криза характеризуется многократной или неукротимой рвотой, которая возникает при попытке покормить или напоить ребенка. На фоне рвоты при ацетонемическом синдроме быстро развиваются признаки интоксикации и дегидратации (мышечная гипотония, адинамия, бледность кожи с румянцем).
Двигательное возбуждение и беспокойство ребенка сменяются сонливостью и слабостью; при тяжелом течении ацетонемического синдрома возможны менингеальные симптомы и судороги. Характерны лихорадка (37,5-38,5°С), спастические боли в животе, диарея или задержка стула. Изо рта ребенка, от кожных покровов, мочи и рвотных масс исходит запах ацетона.
Первые приступы ацетонемического синдрома обычно появляются в возрасте 2-3-х лет, учащаются к 7 годам и полностью исчезают к 12-13-летнему возрасту.
Диагностика ацетонемического синдрома
Распознаванию ацетонемического синдрома способствует изучение анамнеза и жалоб, клинической симптоматики, результатов лабораторных исследований. Обязательно следует различать первичный и вторичный ацетонемический синдром.
При объективном обследовании ребенка с ацетонемическим синдромом во время криза выявляются ослабление тонов сердца, тахикардия, аритмия; сухость кожи и слизистых, снижение тургора кожи, снижение слезовыделения; тахипноэ, гепатомегалия, уменьшение диуреза.
Клинический анализ крови при ацетонемическом синдроме характеризуется лейкоцитозом, нейтрофилезом, ускорением СОЭ; общий анализ мочи – кетонурией различной степени (от + до ++++). В биохимическом анализе крови может наблюдаться гипонатриемия (при потере внеклеточной жидкости) или гипернатриемия (при потере внутриклеточной жидкости), гипер- или гипокалиемия, повышение уровня мочевины и мочевой кислоты, нормо- или умеренная гипогликемия.
Дифференциальная диагностика первичного ацетонемического синдрома проводится с вторичным кетоацидозом, острым животом (аппендицитом у детей, перитонитом), нейрохирургической патологией (менингитом, энцефалитом, отеком мозга), отравлениями и кишечными инфекциями. В связи с этим ребенок должен быть дополнительно проконсультирован детским эндокринологом, детским инфекционистом, детским гастроэнтерологом.
Лечение ацетонемического синдрома
Основными направлениями лечения ацетонемического синдрома служат купирование кризов и поддерживающая терапия в межприступные периоды, направленная на снижение количества обострений.
При ацетонемических кризах показана госпитализация ребенка. Производится диетическая коррекция: строго ограничиваются жиры, рекомендуются легкоусвояемые углеводы и обильное дробное питье. Целесообразна постановка очистительной клизмы с раствором гидрокарбоната натрия, нейтрализующим часть кетоновых тел, попавших в кишечник. Оральная регидратация при ацетонемическом синдроме производится щелочной минеральной водой и комбинированными растворами. При выраженном обезвоживании проводится инфузионная терапия – внутривенное капельное введение 5% глюкозы, солевых растворов. Симптоматическая терапия включает введение противорвотных препаратов, спазмолитиков, седативных препаратов. При правильном лечении симптомы ацетонемического криза стихают на 2-5 день.
В межприступные периоды наблюдение ребенка с ацетонемическим синдромом осуществляется педиатром. Необходима организация правильного питания (растительно-молочная диета, ограничение продуктов, богатых жирами), профилактика инфекционных заболеваний и психоэмоциональных перегрузок, проведение водных и закаливающих процедур (ванн, контрастного душа, обливаний, обтираний), достаточный сон и пребывание на свежем воздухе.
Ребенку с ацетонемическим синдромом показаны профилактические курсы поливитаминов, гепатопротекторов, ферментов, седативной терапии, массажа; контроль копрограммы. Для контроля ацетона мочи рекомендуется самостоятельно исследовать мочу на содержание кетоновых тел с помощью диагностических тест-полосок.
Дети с ацетонемическим синдромом должны состоять на диспансерном учете у детского эндокринолога, ежегодно проходить исследование глюкозы крови, УЗИ почек и УЗИ брюшной полости.
Записки лаборанта. Ацетонемический синдром у детей
Эта тема вызывает во мне много эмоций. Во-первых, сильное желание помочь таким особенным детям, во-вторых, еще более сильное желание рассказать, что это вообще не проблема, если изначально понимать причины ее возникновения и не допустить их.
Итак, начнем с азов: кетоновые тела (или ацетон) в моче могут появиться, если человек болен сахарным диабетом, если была рвота и/или диарея, то есть налицо патологические потери жидкости, если голодать. У этого процесса есть определенные причины, подробнее о которых можно прочитать в интернете или учебниках патологической физиологии.
Мне же хочется рассказать об ацетоне в моче у детей, который появляется буквально «на ровном месте». Причина его — нервно-артритический диатез, то есть склонность к кетонурии при употреблении в пищу определённых продуктов питания и наличии провоцирующих факторов. То, что нельзя давать в пищу детям до пяти лет (всем без исключения), я перечислю позже, но принцип такой — можно почти всё молочно-растительное.
Первые проявления такого ацетонемического синдрома появляются у ребенка в возрасте от полутора до двух лет (если до трех лет вы так и не узнали, что такое ацетон-тест, значит, скорее всего, ваше дитя не из этих «счастливчиков»). Первые симптомы проявления ацетонемического синдрома: головная боль, боль в животике, потом вялость, потом субфебрильная температура (на фоне нормальных анализов крови и мочи, поскольку ацетон в моче проявится у этих детей не сразу, а где-то на 4–5-е сутки таких симптомов, если не принять соответствующие меры, а продолжать пичкать «запрещенными» продуктами). А, например, у детишек с кишечной инфекцией будет кетонурия (++++) уже на следующее утро после многократной рвоты.
Провоцирующими факторами появления ацетонемического синдрома могут быть: 1) вирусная инфекция, 2) стресс (лично знаю несколько случаев после удаления зубов в 2–3-летнем возрасте), 3) съеденная в больших количествах запрещенная еда, 4) отказ от питья или жидкой еды, 5) повышенный рвотный рефлекс (который дети, как правило, перерастают к 6–7 годам) — например, когда такой ребёнок засыпает при обычном насморке, то через полчаса начинает кашлять (из-за того, что расслабилась мускулатура глотки и по задней стенке потекло то, что было в носу и на аденоидах, в нижние дыхательные пути) и дело доходит до рвоты, соответственно, каждый раз он дополнительно теряет электролиты.
По поводу аденоидитов хочу сказать, что нужно дать ребёнку полностью выздороветь после каждого эпизода простуды, т.к. лимфоидная ткань, раз увеличившись, потом довольно медленно уменьшается, а если ребёнок опять заболевает, то, не успев вернуться в прежнее состояние, аденоиды еще больше увеличиваются. Надо учесть и то, что малышня 2–5 лет болеет чаще, т.к. формирует иммунитет на всю жизнь, и он будет полноценным, только если болезнь ребенок победит с образованием собственных антител, а не с помощью антибиотика, поэтому важно лечиться по анализу крови и антибиотик глотать только тогда, когда есть показания, и родители не должны только что выздоровевшего малыша сразу отправлять в детский коллектив, а дать ему две-три недели окрепнуть. Но это уже я совсем отклонилась от темы.
Также хочу добавить, что у этих детей есть склонность к довольно серьёзным заболеваниям, которые появятся, когда они повзрослеют, если не предпринять определенных мер в детстве (сахарный диабет, подагра).
Итак, о симптомах ацетонемического синдрома (подтверждением которого будет положительный тест на ацетон) и провоцирующих факторах я сказала. Теперь самое главное — что нельзя давать есть малышам и что делать, если тест-полоска дала неутешительный результат.
Детям нельзя давать:
1) супы на бульонах (уже сваренное мясо можно добавить в овощной суп, т.к. то, что вышло при варке из мяса или костей в воду, мягко говоря, полезным не является), и, соответственно, такое «уваристое» блюдо, как холодец (поверьте, некоторые родители дают его детям); а во время кетонурии мясо вообще исключается из рациона;
2) мясо молодых животных — например, телятину — главный и любимый «представитель» детских супчиков и паровых котлеток;
3) субпродукты (внутренности) — тут главный представитель, конечно, печеночка, паштеты из неё, птичьи сердечки, пупки и др.;
4) всё то, где содержится какао, — шоколад, конфеты и «сухие завтраки»;
5) дешевое мороженое (настоящий пломбир можно);
6) цитрусовые и готовые фруктовые соки во время обострения.
Что делать если вы подозреваете либо уже знаете, что «это» началось? Для начала купите в аптеке АЦЕТОН-ТЕСТ.
Они бывают разные, нужно лишь прочитать на этикетке, как тест-полоски хранить (дешёвые после открытия правильно будут показывать только месяц, поэтому сразу напишите на флаконе дату, когда открыли, чтобы через полгода тест-полоски не ввели вас в заблуждение). Проверяется ацетон в моче так: подержали индикаторную зону полоски в моче две-три секунды (не больше!), достали и ждем — через три минуты она не должна поменять цвет на розовый и все оттенки сине-фиолетового, а остаться бесцветной или желтой (цвета мочи). Проверяйте мочу в течение трех дней (если первый раз намеряли норму), если заметили что-то из перечисленных выше симптомов, причем делайте это несколько раз в день (полосок в баночке всё равно полно). Потому что часто, когда спрашиваю, проверяли или нет ацетон, следует ответ: “У нас его точно нет, так как запаха ацетона вообще нет!” И какое удивление у родителей после этого вызывает фиолетовая полоска ацетон-теста у этого самого ребёнка, от которого “ацетоном и не пахнет”. Запомните: ацетон у ребёнка нужно не нюхать, а проверять тест-полосками в моче.
Если тест-полоска стала розовой или фиолетовой, сообщите об этом своему врачу. Соблюдайте строго диету, исключив перечисленное выше. Заставляйте пить жидкость (бороться нужно за каждый глоток, а не говорить «он не хочет пить») — подойдет и компот из сухофруктов, и минеральная вода без газа, и просто очищенная вода, и готовые электролитные порошки для приготовления растворов (регидрон, хумана-электролит), но их большинство отказывается пить уже на пятом глотке, поэтому давайте то, что привыкли пить.
Особенно важен объём выпитой жидкости, а не ее состав. Например, двухлетний ребёнок должен в таком состоянии выпивать не менее 1,5 л в сутки, чтобы это отпаивание повлияло. Немного сахара не помешает — это будет заодно и еда, т.к. один из симптомов ацетонемического синдрома — отказ от еды (это как замкнутый круг). Практически всегда отпоить ребенка очень сложно, он наотрез отказывается пить, а большие объемы выпитой жидкости могут дополнительно провоцировать рвоту. Вы можете обсудить со своим врачом назначение противорвотных препаратов. Но только от вас зависит отпаивание — давайте по глотку (или по чайной ложке), но часто — каждые 5 минут, постепенно увеличивая объем — сначала два глотка, через четыре часа — 3 глотка.
Нужен и сорбент (смекта, атоксил, энтеросгель), но помните, что он может усугубить запоры, поэтому следите за регулярностью стула (если необходимо — сделайте содовую, комнатной температуры (НЕ тёплую!!) клизму, которая, кстати, показана и при лечении ацетонемического синдрома). Дозы лекарств вы спросите у своего врача.
Ну а если вы все же самостоятельно не справитесь с отпаиванием в течение суток, это может закончиться капельницей в стационаре.
Однако спешу вас утешить — при определенной настойчивости эта проблема вполне решаема в домашних условиях, а самое главное — как правило, дети «перерастают» ее к семи годам.
Здоровая семья
клиника доказательной педиатрии

С 9:00 до 21:00, 365 дней в году
без перерыва и выходных
- Главная
- О клинике
- Цены на услуги
- Специалисты
- Галерея
- Документы
- Новости
- Статьи
- Вебинары
Ацетон у детей: так ли страшен? – Статьи
- Предыдущая статья
- Все статьи
- Следующая статья
Ацетон у детей: так ли страшен?

Ацетон у детей или кетотичекая гипогликемия наводит ужас на многих родителей, так как за незнанием начинается паника. Паника, что у ребёнка диабет. На самом деле всё не так страшно и об этом сегодня в нашей статье, где мы узнаем, что же такое ацетон, что с ним делать и как дальше жить.
Что такое ацетон?
Синдром ацетонемической рвоты (ацетон) у детей, она же кетотическая гипогликемия (КГ) детского возраста – это не болезнь, а расстройство обмена веществ, которое может начаться с 18 месяцев и до 5 лет, проходит само собой к 8-9 годам жизни. Важно понимать, что во время любой болезни, стрессе, физических нагрузках ребёнка необходимо поить, не ограничивать в сладком, давать глюкозу в растворах и таблетках.
При данном расстройстве уровень кетоновых тел (к ним относится ацетон) в крови, моче и выдыхаемом воздухе повышается, уровень глюкозы в крови снижается. Организм пытается избавиться от избытка ацетона и выводит его с мочой и выдыхаемым воздухом. Это случается, если ребёнок долго голодает или организм потребляет много энергии, тогда глюкоза в крови падает, запасы гликогена истощаются. Так как эти кетоновые тела являются альтернативным источником энергии, то при низком уровне глюкозы они начинают вырабатываться большом количестве, что приводит к интоксикации организма, а это, в свою очередь, ведёт к тошноте и рвоте. Если в норме кетоны определяются лишь в следовых количествах, то при данном синдроме их количество увеличивается в 50-80 раз.
Почему у детей появляется ацетон?
Существует механизм возникновения рвоты, присущий именно детскому возрасту. Попытаемся поверхностно растолковать его суть. Итак, организм человека получает энергию главным образом из глюкозы. Глюкоза накапливается в организме, прежде всего в печени, в виде особого вещества — гликогена. У взрослых запасы гликогена огромные, у детей — незначительные. При физической нагрузке, эмоциональном стрессе, высокой температуре тела, т. е. при любом явлении, требующем от организма ребенка выраженных энергозатрат, может возникнуть ситуация, когда запасы гликогена закончатся.
Что имеем в результате: гликогена уже нет, а энергия по-прежнему очень нужна. Как следствие — организм начинает получать энергию из запасов жира. Интенсивное расщепление жира сопровождается образованием ацетона, который выводится с мочой (т.е. появляется ацетон в моче, который можно определить с помощью специальных тест-полосок). Если при этом имеется дефицит жидкости, ацетон накапливается в крови, раздражает слизистые оболочки желудочно-кишечного тракта и рвотный центр в головном мозге. Возникает рвота и боли в животе. Описанная ситуация даже получила специальное имя — ацетонемическое состояние, ну а рвота, сопровождающая это состояние, называется, соответственно, ацетонемической рвотой.
Возникнет у ребенка ацетонемическое состояние или нет, определяется индивидуальными особенностями обмена веществ: запасами гликогена, интенсивностью распада жира, способностью почек выводить ацетон. Поэтому есть дети, у которых ацетон не накапливается никогда, даже при очень высокой температуре и очень тяжелом состоянии, а есть такие, у которых ацетонемическое состояние возникает практически при любой болезни — прямо наказание какое-то.
Симптомы
Как понять, что у ребёнка склонность к ацетонемическому состоянию? После стресса, физических и эмоциональных нагрузок или во время болезни у ребёнка появляются следующие признаки:

- запах ацетона или прелыми яблоками изо рта
- вдруг появилась боль в животе
- рвота
- слабость или даже диарея
- ребёнок постоянно хочет спать
Это значит, организму нужна глюкоза. Главное, вовремя дать глюкозу и воду, тогда рвоты можно избежать.
Что делать?
Не паниковать! Ответственность за состояние ребёнка лежит только на вас!
Итак, ребёнок перенервничал, голоден, у него появился запах ацетона изо рта – напоите его сладким питьём, дайте сладости. Лучше всего кока-колу, потому что в этом напитке много сахара и ребёнок выпьет её с огромным удовольствием. Также в эту категорию относятся различные сладкие лимонады и газировки.
Не сажайте ребёнка на диету, особенно на голодную, тем более, где нет сладкого. Этим можно усугубить ситуацию. Не ограничивайте ребёнка в сладком! Необходимо следить за тем, чтобы расстояния между приёмами пищи у ребёнка были не менее 4 часов.
Также важно помнить, что стрессы в состоянии ацетонимии противопоказаны, точно, как и резкое повышение физических нагрузок. С собой всегда нужно носить 40% глюкозу и конфету.
Если же вы сомневаетесь в том, что у ребёнка ацетон, купите специальные тест-полоски для его определения в моче. Это бумажные полоски с реагентом, который меняет цвет в зависимости от содержания ацетона в моче.

Если же состояние ребёнка более тяжёлое, то необходимо начать отпаивать сладким питьём, солевые растворы в данном случае помогут только от обезвоживания, но не повлияют на самочувствие. А вот давать солевой раствор параллельно со сладким можно.
Иногда бывает такое, что при сильной рвоте дать ребёнку сладкое питьё невозможно. В этом случае глюкозу вводят внутривенно или делают укол противорвотного средства и пока он действует, это где-то 2-3 часа, нужно дать ребёнку выпить как можно больше сладкой жидкости.
Если состояние не улучшается, рвота не прекращается, появляются признаки обезвоживания – вызывайте скорую, так как в этом случае нужна инфузионная терапия. Как только ацетонемический кризис миновал, о нём нужно просто забыть. Не мучать ребёнка диетами, не искать причины, а просто жить и не запрещать ребёнку сладкого, потому что в 100% случаев дети перерастают это состояние.
Главное знать, как оказать первую помощь и не пугать ребёнка госпитализацией. Конечно, бывают ситуации, когда стационара не избежать, например, когда интоксикация и обезвоживание организма слишком сильные, тогда ввод глюкозы через вену неизбежен, но такие состояния очень редки и чаще всего удаётся справиться дома самим.
Стоит помнить, что данное состояние может развиться и у абсолютно здорового ребёнка, а также ацетономический синдром без других признаков чаще всего не означает наличие диабета. Но если ацетон появляется у ребёнка часто без причины и сопровождается резким похудением, ребёнок часто мочится и постоянно хочет пить, то стоит провериться на диабет 1 типа.
Готовим солевой раствор от обезвоживания
Метод лечения, направленный на поступление в организм жидкости, называется регидратационная терапия. Регидратация — это, собственно, и есть восполнение потерь жидкости. Существуют два главных способа регидратации — внутривенный, когда необходимые растворы вводят в вену посредством капельницы, и пероральный — когда необходимые растворы человек получает через рот.

Что это такое? Иногда — готовый раствор, но обычно это порошок, или таблетка, или гранулы, в состав которых входят необходимые организму натрий, калий, хлор и другие вещества в специально подобранных сочетаниях и концентрациях, эквивалентных патологическим потерям. Объясняю: потливость — это потеря не только жидкости, но и натрия, и хлора (пот ведь соленый, а школьную формулу NaCl — все помнят наверняка). Если восполнять потери жидкости, но не восполнять потери солей — это чревато серьезными проблемами. А сколько все-таки надо соли? Вот умные ученые и рассчитали оптимальное количество солей на определенный объем воды.
На этих расчетах и построены формулы регидратирующих средств. Помимо солей в состав препаратов часто входит глюкоза, иногда добавляются экстракты лекарственных растений (экстракт ромашки, например), отвары злаков (риса, пшеницы и др.).
Регидратирующие средства для перорального приема — идеальный вариант быстрого и эффективного восполнения физиологических и патологических потерь жидкости.
Именно поэтому регидратирующие средства для перорального приема являются безрецептурными лекарственными препаратами.
Именно поэтому регидратирующие средства для перорального приема должны быть обязательным компонентом домашней аптечки.
Профилактика
- Для профилактики КГ рекомендуется высокоуглеводная (хлеб, злаки, рис, макароны, кукурузные лепёшки) и высокобелковая пища (красное мясо, курица и индейка, рыба, бобы, яйца, орехи). Не допускайте длительных перерывов в приёме пищи у ребёнка (максимум 6 часов); желательно чтобы у ребёнка было не менее 5 приёмов пищи в день. Обязателен перекус перед сном (молоко, булочка, злаки, бананы)!
- При остром инфекционном заболевании, при лихорадке, тошноте, рвоте, снижении аппетита нужно немедленно начинать отпаивать ребёнка сладким питьём (соки, лимонады, сладкий чай, кока-кола). Не нужно и бесполезно пытаться выпаивать ребёнка с КГ только боржоми/нарзаном/ессентуками/солевыми растворами: они могут предотвратить обезвоживание, но без сладкого питья вывести ребёнка из КГ не получится, поэтому солевые растворы – лишь дополнительная мера к сладкому питью.
- При постоянной рвоте и невозможности восполнить потери жидкости в домашних условиях следует немедленно обратиться за помощью к врачу. Только если домашнее выпаивание не дало эффекта, следует капать растворы внутривенно – не следует использовать этот метод лечения как базовый.
Чем точно не является КГ:
- КГ не является болезнью, а лишь нарушением переносимости длительного голодания
- КГ – это не «нервно-артритический диатез» (нет такого заболевания). КГ это реальная проблема, «нервно-артритический диатез» – это мифическое животное, следовательно, эти две вещи между собой не связаны. То, что не существует, не следует и лечить.
- КГ не ведёт к диабету и никак с ним не связана.
- КГ не является и никогда не являлась «нарушением пуринового обмена». Если кто-то утверждает обратное – он вообще не разбирается ни в обмене пуринов, ни в обмене углеводов, ни в обмене веществ в принципе. КГ не является нарушением обмена мочевой кислоты и не связана с подагрой. Ограничительная диета не показана, опасна и вредна при КГ, а люди, рекомендующие детям с КГ избегать мяса и углеводов, абсолютно не разбираются в этом состоянии.
- «Перегиб желчного пузыря» это вариант нормы строения желчного пузыря, причём очень распространённый, данная особенность никак не связана с КГ. Кстати, при перегибе желчного диета тоже не нужна.
- КГ не является заболеванием почек.
- КГ не является заболеванием печени.
Итак, ацетонемическое состояние/ кетотическая гипогликемия – это не болезнь, а особенность обмена веществ, которая требует от родителя не мучать ребёнка диетами и бесконечными поисками причины, а внимания, чтобы не пропустить и не допустить начало кризиса. Своевременное отпаивание и «сладкая диета» позволит благополучно перерасти это состояние ребёнку.
Ацетон у ребенка
Что такое ацетонемический синдром или ацетон у ребенка?
Первое, что нужно запомнить: ацетон у ребенка — это не болезнь (не связан с вирусной или бактериальной инфекцией), а сигнал, что в организме закончилась глюкоза и в крови возник переизбыток кетоновых тел. Кетоны — это группа веществ, образующихся в печени, продукты неполного окисления жиров в виде ацетона и подобных ему соединений.
Как возникает ацетон
Детский организм устроен также, как и взрослый, но отдельные органы работают еще не в полную силу. Углеводы, получаемые из пищи, перерабатываются в желудке и в кровь поступает глюкоза, большая часть которой идет на получение энергии, а часть накапливается в печени в виде гликогена.
Запас глюкозы (гликоген) и у взрослых и у детей активно расходуется при повышении физической и психической нагрузки, но у детей он значительно меньше, поэтому заканчивается быстрее. В ход идут жиры, при распаде которых также образуется небольшое количество энергии, но одновременно появляются кетоны. Если детский организм не получит вовремя глюкозу, жиры начнут расщепляться слишком активно, и кетонов образуется большое количество.
Быстро распространяясь с кровью по всему организму, они отравляют его. Ацетон раздражает рвотный центр и вызывает постоянную (ацетонемическую) рвоту, появляется запах ацетона при дыхании и ацетон в моче, возникает опасность обезвоживания.
Что способствует появлению ацетона в моче и крови ребенка
-
Главные причины ацетона:
- несбалансированное питание – преобладание в пище ребенка жиров и белков и недостаток глюкозы;
- переедание и голодание;
- ферментативная недостаточность – плохо усваиваются углеводы;
- повышенный расход глюкозы – усиленная физическая и умственная нагрузка, стрессы, травмы, инфекционные заболевания, особенно сопровождающиеся поносом и рвотой.
Основные признаки
- тошнота и многократная рвота от одного до пяти дней;
- боли в животе, расстройство стула, стул с запахом ацетона;
- малое количество или отсутствие мочи;
- запах ацетона изо рта;
- слабость и отсутствие аппетита;
- повышение температуры тела до 38-38,5 градусов, которую невозможно сбить.
Опасные симптомы — нужна срочная помощь
- ацетонемическую рвоту остановить не удается, приступы учащаются и напоить ребенка невозможно — требуется капельница;
- температура приближается к 39 градусам, жаропонижающие не действуют;
- в тяжелых случаях проявляется действие ацетона на головной мозг – возникает вялость, вплоть до потери сознания.
Диагностика ацетонемического синдрома
Первые признаки проявляются в двух-трехлетнем возрасте, к семи-восьми годам могут участиться, в 12-13 лет, как правило, прекращаются.
Если у ребенка впервые появился ацетон необходимо обязательно обратиться к педиатру, например, к специалисту медицинского центра «Таврия». Ацетонемический синдром определяется только врачом, так как запах ацетона в моче может быть признаком инсулиновой недостаточности, существует риск появления сахарного диабета. В этих случаях требуется срочная консультация эндокринолога, гастроэнтеролога и психотерапевта, получить которую можно здесь же в центре.
-
Ацетон у детей можно разделить на два вида:
- первичный — результат неправильного питания и признак нездорового образа жизни;
- вторичный — последствия инфекционных и эндокринных заболеваний, поражений центральной нервной системы.
Кроме того, существует первичный идиопатический ацетономический синдром, где главный провоцирующий фактор — наследственная предрасположенность.
Лечение ацетона у детей
При возникновении ацетонемической рвоты необходимо обратиться к педиатру. Главное в лечении – это помочь организму быстрее вывести кетоны, предотвратить обезвоживание и пополнить запасы глюкозы.
- частое сладкое питье небольшими порциями — глюкоза 5% и 40%, чай с медом, компот из сухофруктов;
- прием энтеросорбентов — регидрон, активированный уголь, энтеросгель, тригидрон;
- очистительная клизма — чайная ложка соды на стакан воды.
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
Детский многопрофильный медицинский центр для детей от 0 до 18 лет
АЦЕТОН В МОЧЕ У РЕБЕНКА
Ацетон в моче (ацетонурия) у ребенка появляется в результате большого скопления кетоновых тел в крови. Когда их концентрация становится высокой, они начинают накапливаться, после чего почки сами выводят их вместе с мочой. Данное состояние может быть спровоцировано нарушением жирового обмена и нарушением функции усвоения углеводов.
Синтез кетоновых тел происходит в печени, они играют важную роль в организме человека, с их помощью нормализуется функция организма и восполняется источник энергии.
Нормальным и безопасным считается уровень ацетона в моче — 1—2 мг на 100 мл мочи, в суточном объеме мочи — 0.01—0.03 грамма.
При нормальной работе всех систем и органов кетоновые тела выводятся вместе с мочой и не задерживаются в крови. Повышение уровня ацетона в моче может указывать на временные нарушения у многих здоровых детей, а также свидетельствовать о наличии какого-либо заболевания и представлять угрозу для малыша.
Причины повышения ацетона в моче:
В большинстве случаев ацетонурия у детей объясняется незрелостью ферментной системы, а также другими физиологическими факторами, к которым относятся:
— переохлаждение, либо перегревание;
— обезвоживание организма;
— длительное голодание, низкокалорийное питание, бедное углеводами;
— нерациональное питание с большим количеством жиров, белков;
— переедание;
— постоянный стресс, переутомление;
— длительные переезды.
Бывают и более серьезные причины появления ацетона в моче:
— инфекционные заболевания, сопровождающиеся повышением температуры тела до высоких цифр, рвотой, жидким стулом;
— сахарный диабет, другие заболевания, связанные с нарушением обмена веществ;
— обострение хронических заболеваний;
— интоксикация при пищевых и других отравлениях;
— травмы и др.
Симптомы при повышенном ацетоне в моче:
— повышение температуры тела до высоких цифр;
— боли, спазмы вживоте;
— диарея, тошнота, реже – рвота;
— отсутствие аппетита, отказ от питья;
— бледность кожных покровов, тени под глазами;
— вялость, сонливость ребенка;
— запах ацетона при дыхании.
Если вовремя не обратиться за врачебной помощью и не устранить провоцирующие факторы, ситуация может ухудшиться и привести к ацетонемическому синдрому.
Ацетонемический синдром-это комплекс симптомов, которые проявляются при повышении уровня ацетона в моче.
Проявления ацетонемического синдрома:
- частая и обильная рвота(эпизоды рвоты могут наблюдаться от нескольких часов до нескольких дней, рвота повторяется через равные промежутки времени, с такой же интенсивностью);
- наличие желчи и слизи в рвотных массах, реже — крови;
- резкое обезвоживание организма;
- учащенное сердцебиение;
- глубокое шумное дыхание;
- заторможенность;
- светобоязнь;
- признаки интоксикации: бледность кожи (но щеки при этом краснеют), слабость;
- повышение температуры тела от субфебрильной до высоких цифр;
- сонливость, судороги, риск развития комы;
- сильный запах ацетона в выдыхаемом воздухе, в рвотных массах;
- боли в животе.
При появлении вышеперечисленных симптомов следует незамедлительно обратиться за медицинской помощью.
Диагностика ацетонурии
При возникновении симптомов ацетонурии, появлении запаха ацетона изо рта(от мочи)ребенка, необходимо провести обследование, включающее в себя: развернутый анализ крови, общий анализ мочи, биохимический анализ крови( общий белок, глюкоза). Также, уровень кетонов в моче, можно определить и в домашних условиях, с помощью специальных тест-полосок.
Детям, страдающим ацетонемическим синдромом, рекомендовано регулярно проводить следующее обследование: УЗИ органов брюшной полости, раз в полгода делать лабораторные анализы мочи и крови, тест на усвоение глюкозы.
Диета при повышенном уровне ацетона в моче
Если у ребенка хотя бы раз наблюдалась повышенная концентрация ацетона, то в дальнейшем важно придерживаться определенных правил в питании малыша:
— из рациона ребенка убираются продукты способные повышать уровень кетонов крови: жирные сорта мяса, рыбы, наваристые бульоны, грибы, цитрусовые, жирная сметана, сливки, копчености, субпродукты, томаты, щавель, продукты, содержащие какао, чипсы, газвода, фастфуд.
— рекомендованы каши, приготовленные на воде (рисовая, гречневая, овсяная, кукурузная),супы на овощном бульоне,нежирные сорта мяса( приготовленные на пару), свежие фрукты,сахар, мед – в разумных пределах, печенье.
Остались вопросы? Запишитесь на прием к врачу-педиатру!
Телефон для записи на прием (391) 200—50—03
Ацетон у ребенка. Почему возникает заболевание?
У ребенка рвота, боль в животе? Так может дать о себе знать не только пищевое отравление, но и ацетон. Он также сопровождается специфическим запахом изо рта. Мамы легко определяют его, когда уже знают, что у ребенка ацетон и знают, как с ним справиться. Родители, которые впервые с этим столкнулись, сразу могут паниковать и пытаться лечить отравление. Что же такое ацетон? Как понять, что причины рвоты и высокой температуры – именно повышенный ацетон у ребенка? В этой статье мы подробно ответим на все вопросы.
Ацетон – это метаболическое состояние, при котором энергия в организме больше обеспечивается кетоновыми телами, нежели глюкозой. В норме эту роль должна выполнять глюкоза в крови. Если говорить проще: это следствие недостатка глюкозы. Ацетон, который выделяется в результате образования кетоновых тел, токсичен для организма. Как следствие – тошнота, рвота и специфический запах изо рта у ребенка. Достаточное количество глюкозы организм получает из углеводной пищи. Не весь запас расходуется организмом, часть хранится в печени. Но если запас пошел в расход, тогда начинают расщепляться жиры, а последние при сгорании и выделяют ацетон.
Проявиться ацетон может у ребенка в первые годы жизни.Чаще встречается у худых детей,у детей с плохим аппетитом. Родителям важно знать, что при подтверждении высокого ацетона (как проверить мы напишем ниже) не стоит паниковать. Проблема хотя и не из приятных, но вполне устранима. С возрастом ребенок навсегда прощается с данной проблемой. Как правило, уже в первые годы школы никаких признаков не наблюдается.
Причины ацетона у детей:
- Нарушение обменных процессов в организме: неправильное питание, отсутствие сбалансированного содержания в ежедневном рационе белков, жиров и углеводов;
- Высокие физические нагрузки,стресс. Плавание, танцы, футбол, ежедневные прогулки на свежем воздухе – все это считается умеренными и необходимыми для детского организма физическими нагрузками;
- Как следствие сахарного диабета ;
- Как следствие заболевания почек;
- Вирусные,бактериальные инфекции;
- Лихорадка;
Неприятный запах ацетона у ребенка, рвота и боль в животе – не единственные симптомы. Запах ацетона можно сравнить с запахом кислых яблок.
Что еще характерно для симптомов ацетона в крови?
- Бледность кожи;
- Общая слабость и вялость;
Учитывая симптомы, перечисленные выше, можно определить самостоятельно проблему. Важно! Если при домашнем лечении рвота у ребенка не прекращается, необходимо незамедлительно вызвать скорую помощь.
Что же делать, если есть подозрение на ацетон? Первое – сделать тест. Тест-полоски продаются в аптеках. Ребенку необходимо пописать в сухую и чистую емкость. Затем опустите полоску в емкость с мочой и подождите минуту. После сверьте полученный результат со шкалой (обычно указана на упаковке). Если цвет полоски изменится через час, к примеру, все равно верны показатели, которые вы получили в первые минуты.
Частый ацетон получил название «ацетонемический синдром» и требует наблюдения лечащего врача.
Как снизить ацетон у ребенка?
В первую очередь, организму срочно нужна глюкоза. Это может быть мед, который нужно дать ребенку потихоньку рассасывать. Шоколад в качестве источника глюкозы при первой помощи не рекомендуется, так как в нем достаточно много жира. Также можно дать ребенку банан, изюм, курагу или сладкую воду. Смотрите по состоянию. Если он отказывается от любого из предложенных продуктов-источников глюкозы, вызывайте скорую помощь. Как понять, что есть улучшения? Ребенок начинает ходить в туалет (мочится) каждый 1-2 часа. Это хороший признак. Если ребенок не мочится 6 часов и больше – это плохой признак и повод немедленно обратиться за помощью к врачу.
Диета при ацетоне у детей
Необходимо убрать из рациона любые продукты-усилители вкуса. К ним относятся: майонезы, кетчупы, соусы. Такие добавки к пище даже в здоровом детском организме точно не сослужат хорошую службу.
Ребенку необходим сладкий чай, узвар из сухофруктов, а также сами сухофрукты в небольшом количестве, каши (гречневая, кукурузная, овсянка, рис). Рекомендуемые источники глюкозы: мармелад, желе, яблоки и груши, бананы, персики, абрикосы.
Если повышенный ацетон стал уже неотъемлемой частью жизни вас и вашего ребенка, рекомендуется обратиться за консультацией к врачу. Это позволит быстро и эффективно справиться с проблемой, исключая вероятность ацетонемического криза.


