Дети и сон: если ребенок плохо спит
Главная / Блог / Дети и сон: если ребенок плохо спит

Что делать при нарушениях сна у ребенка?
Нарушения сна являются ранним симптомом для многих соматических и психических заболеваний у детей и взрослых. Исследования показывают, что каждый второй ребенок испытывает проблемы со сном, и около 4% детей имеют формальный диагноз расстройства сна.
Нормальный сон у младенцев и детей
Сон — это возможность для организма сохранять энергию, восстанавливать нормальные процессы, способствовать физическому росту и умственному развитию. Наиболее очевидным последствием недостаточного сна является дневная сонливость. Однако сонливость у детей обычно проявляется и в виде раздражительности, поведенческих проблем, трудностей в обучении и плохой успеваемости. Отличить существенные нарушения сна от нормальных возрастных изменений может быть достаточно сложной диагностической задачей.
Сон значительно меняется в течение первых нескольких лет жизни ребенка, следуя физическому созреванию и развитию. Новорожденные требуют наибольшего общего времени сна и имеют фрагментированный режим сна и бодрствования. Начиная с возраста пять месяцев, младенцы могут спать дольше. В возрасте шести месяцев дети могут обходиться без ночного кормления. Кроме того, у грудных младенцев наблюдаются более частые ночные пробуждения, более короткие периоды сна и немного меньшее общее время сна. По мере взросления детей периоды сна постепенно удлиняются, а общее время сна уменьшается.
Большой разброс в поведении детей во сне может быть вторичным по отношению к культурным или генетическим различиям. Знание нормальных стадий развития сна поможет врачам и родителям отличить нормальный сон от частых нарушений сна, таких как обструктивное апноэ во сне, парасомнии, поведенческая бессонница, нарушение фаз сна и синдром беспокойных ног.
Обструктивное апноэ во сне
Обструктивное апноэ характеризуется обструкцией верхних дыхательных путей, несмотря на дыхательное усилие, что нарушает нормальный режим сна и легочную вентиляцию. Заболевание может быть связано с ожирением, уменьшением размера просвета верхних дыхательных путей или недостаточностью мускулов-расширителей глотки. Однако у детей обструкция возникает в первую очередь из-за увеличенных миндалин и аденоидов. Начальные проявления обычно возникают в возрасте от двух до восьми лет, что совпадает с пиком роста миндалин, но это состояние может проявиться в любом возрасте. Общая распространенность среди детей составляет от 1% до 5%. Страдают апноэ и мальчики, и девочки, но чаще заболевание наблюдается у этнических меньшинств. Классическими симптомами апноэ являются храп и нарушения дыхания. Однако не у всех храпящих детей есть это заболевание. Распространенность ночного храпа у детей достигает 27%, что может затруднить распознавание апноэ. Другие общие симптомы включают необычное положение для сна (например, чрезмерно вытянутую шею, сон, сидя с открытым ртом), связанное со сном парадоксальное дыхание, ночное потоотделение или энурез, утренние головные боли и чрезмерную дневную сонливость. Однако дети реже, чем взрослые, проявляют дневную сонливость. Сонливость у детей чаще проявляется в виде подавленного настроения, плохой концентрации, снижения внимания или поведенческих проблем. При физикальном осмотре могут быть обнаружены увеличенные миндалины, микрогнатия и воронкоообразная грудная клетка.
Детей с подозрением на обструктивное апноэ следует направлять на полисомнографию. Кроме того, направление к специалисту сомнологу понадобится для детей из групп риска, страдающих синдромом дефицита внимания и гиперактивности, кардиореспираторной недостаточностью, черепными аномалиями, врожденными пороками и синдром Дауна.
Оставленное без внимания врача апноэ приводит к нейроповеденческим проблемам, снижению внимания, нарушениям эмоциональной регуляции, снижению успеваемости, ночному энурезу, нарушениям роста и, в редких случаях, к системной гипертензии, легочной гипертензии и развитию «легочного сердца».
Основным методом лечения является аденотонзиллэктомия. Послеоперационная полисомнография демонстрирует избавление от апноэ более чем у 70% детей с нормальным весом, и менее чем у половины детей с ожирением. Также может произойти послеоперационное улучшение качества жизни и поведения. После лечения всем детям необходимо пройти клиническое обследование через шесть-восемь недель после операции, а полисомнографию следует повторить для оценки остаточного апноэ у детей с ожирением. 18 По назначению полисомнографию следует проводить после полного заживления глотки, обычно не ранее, чем через шесть недель после операции.
Парасомнии
Такие парасомнии, как лунатизм (сомнамбулизм), разговоры во сне, спутанное возбуждение, ужасы и кошмары во сне встречаются у каждого второго ребенка. Они определяются как нежелательные события, которые сопровождают сон и обычно происходят во время переходов от сна к бодрствованию. Кроме того, они характеризуются сложной деятельностью ребенка, которая кажется целенаправленной, но характеризуется отсутствием взаимодействия с окружающими людьми. Связанные с этим особенности включают замешательство, автоматическое поведение, трудности с пробуждением, амнезию и быстрое возвращение в полноценный сон после события.
Большинство парасомний, таких, как лунатизм, разговоры во сне, спутанное возбуждение и страх во сне, возникают в первой половине периода сна во время фазы медленного сна. Дети обычно не помнят о таком событии. Напротив, кошмары обычно возникают во второй половине периода сна во время фазы сна с быстрым движением глаз. Эти события дети могут вспоминать. Важно отметить, что симптомы и сроки ночных припадков могут совпадать с парасомниями. На эти расстройства могут указывать повторяющееся стереотипное поведение и странные позы во сне, которые принимает ребенок.
К провоцирующим факторам относятся недостаточный сон и расстройства, вызывающие частичное пробуждение ото сна. Апноэ является частым триггером парасомнии: более половины детей, обращающихся по поводу ужасов во сне сна или лунатизма, также страдают и апноэ. Другие триггеры могут включать расстройство беспокойных ног, гастроэзофагеальную рефлюксную болезнь, принудительные пробуждения и прим некоторых лекарств.
Парасомнии часто проходят спонтанно к подростковому возрасту. Лечение сосредоточено на успокоении, уменьшении провоцирующих факторов и увеличении общего времени сна. Когда это уместно, родителей следует проинформировать о мерах безопасности (например, запереть двери и окна, использовать сигнализацию движения, очистить пол от игрушек, положить матрас на пол). Детей, которые проявляют атипичное, вредное или агрессивное поведение или которые не реагируют на консервативные методы лечения, следует направлять для дальнейшего обследования к специалисту по психическому здоровью.

Поведенческая бессонница в детстве
Поведенческая бессонница в детстве характеризуется усвоенной неспособностью засыпать и / или спать. Распространенность патологии составляет от 10% до 30%. Часть расстройств характеризуется неспособностью или нежеланием ребенка заснуть или вернуться ко сну при отсутствии определенных условий, таких как убаюкивающий родитель (нарушение ассоциаций сна). Вариант отсутствия ограничений возникает, когда родители не могут установить соответствующие ограничения, например, когда родители разрешают ребенку спать в своей постели, когда ребенок отказывается спать. У большинства детей с поведенческой бессонницей в детстве проявляются черты обоих типов.
Профилактика — лучшее лечение поведенческой бессонницы в детстве. Врачи должны обучать родителей нормальному режиму сна, хорошей гигиене сна, реалистичным ожиданиям, установлению границ и режиму сна. Эти действия должны быть сосредоточены на регулярном и последовательном кормлении ребенка, соблюдению времени сна, распорядка сна и времени сна и бодрствования. Младенцы с большей вероятностью станут сосать пустышку и засыпать самостоятельно, если их постоянно помещать в кроватку бодрствующими, а не уже спящими. Создание регулярного распорядка дня установит ожидания, и в конечном итоге ребенок научится засыпать самостоятельно. Методы игнорирования (укладывание ребенка в постель и игнорирование его до утра или на определенный период) также эффективны в лечении этого расстройства. Снотворные и седативные препараты неэффективны для лечения этого расстройства.
Расстройство задержки фазы сна
Главные циркадные часы, расположенные в супрахиазматическом ядре, контролируют время сна и у большинства людей работают в цикле 24 часа. Несоответствие между внутренними часами и внешним миром требует постоянной «перезагрузки» по временным сигналам, таким как свет, мелатонин, физическая активность, температура тела и прием пищи. Свет — самый мощный из этих указателей — синхронизаторов. Несоответствующее время воздействия света может изменить циркадные ритмы. Например, воздействие света перед сном (особенно синего спектра экранов гаджетов и телевизоров) может подавить выработку мелатонина и, в конечном итоге, отсрочить наступление сна. У детей с расстройством отсроченной фазы сна обычное время сна и бодрствования отстает как минимум на два часа по сравнению с социально приемлемым временем. Расстройство чаще встречается в подростковом возрасте, когда считается, что циркадный ритм удлиняется, и ребенок становится более социальным. Распространенность нарушения среди подростков составляет от 7% до 16%. Заболевание диагностируется на основе истории болезни пациента и документирования времени сна и бодрствования в дневнике или журнале сна. Беспокойство родителей обычно связано с поздним отходом ко сну (в 2 часа ночи или позже), сном, трудностями с пробуждением и опозданиями в школу. Однако частые ночные пробуждения необычны, и архитектура сна обычно нормальная.
Лечение направлено на приведение циркадного ритма в соответствие с желаемым временем сна и бодрствования. Как и при всех нарушениях сна, поддержание регулярного цикла сна и бодрствования, соблюдение правил гигиены сна являются основой лечения. Важно избегать яркого света перед сном. Удаление всех светоизлучающих устройств (например, электроники, портативных носителей, планшетных компьютеров, сотовых телефонов) из спальни может быть полезным. Терапия ярким светом, используемая в течение первых одного-двух часов после пробуждения, также может быть полезной для улучшения циркадного ритма. Существуют убедительные доказательства того, что добавление мелатонина (от 0,3 до 5 мг за 1,5-6,5 часа до желаемого отхода ко сну) является эффективным лечением расстройства отсроченной фазы сна.
Синдром беспокойных ног
Частота синдрома беспокойных ног у детей составляет около 2%. Состояние характеризуется неприятным ощущением в ногах с позывом пошевелить ногами, начиная с вечера. Отдых ухудшает симптомы, а движение приносит некоторое облегчение. Другие симптомы включают трудности с засыпанием, сопротивление перед сном, «боли роста» и симптомы, аналогичные симптомам синдрома дефицита внимания и гиперактивности. Заболевание у детей связано с негативным поведением и настроением, снижением когнитивных способностей и внимания, и чаще встречается у детей с синдромом дефицита внимания и гиперактивности. Считается, что дисфункция дофамина и дефицит железа играют основную роль в патогенезе синдрома беспокойных ног. Кроме того, симптомы могут усугубляться чрезмерной или недостаточной физической активностью или употреблением кофеина, никотина, антигистаминных препаратов, селективных ингибиторов обратного захвата серотонина или трициклических антидепрессантов.
Диагностика синдрома беспокойных ног у детей может быть сложной задачей, потому что они могут быть не в состоянии описать основные симптомы. Диагноз может быть поставлен, если анамнез соответствует состоянию и присутствуют, по крайней мере, два из следующих признаков: нарушение сна, заболевание у родственника первой степени родства или пять или более периодических движений конечностями за час сна во время полисомнографии.
После постановки диагноза синдрома беспокойных ног консервативное лечение включает избегание усугубляющих факторов. Поскольку дефицит железа часто встречается у таких детей, измерение уровня ферритина является необходимым. Терапию восполнения уровня железа следует начинать, если уровень ферритина составляет менее 50 мкг /литр. Не существует лекарственных препаратов, одобренных для лечения синдрома беспокойных ног у детей. Пациентов с симптомами, которые не поддаются консервативному лечению, следует направлять для дальнейшего обследования к специалисту по психическому здоровью.
Малыш плохо спит

Сон — это жизненно необходимое состояние организма, при котором тело «не отвечает» на воздействия окружающего шума, сигналов. Попросту говоря, сон — это отдых организма, который особенно необходим в первые месяцы жизни человека. Сон, как у взрослого, так и у младенца, представляет собой сочетание чередующихся «быстрых» и «медленных» фаз, которые объединяются в циклы. Продолжительность одного цикла составляет в среднем 1,5 часа. У взрослого здорового человека за ночь обычно сменяются примерно 4-6 циклов. Около 80% от общей длительности приходится на так называемый «медленный» сон, 20% – на «быстрый». [1]
Особенности детского сна
Структура детского сна отличается от таковой у взрослых. К примеру, в первые месяцы жизни на «быстрый» сон приходится более половины от его общей продолжительности. Сон младенца начинается с фазы «быстрого» сна, тогда как у взрослого человека – с «медленной». Распределение времени также будет разниться: так, у новорожденных общее время сна распределяется поровну между днём и ночью, к одному году жизни ночной сон становится преобладающим, к 4-м годам большинство детей уже не испытывает необходимости в дневном сне. [2]
Согласно официальной статистике, в среднем каждый новорожденный проводит во сне около 18 часов в сутки. Если новорожденный ребенок плохо спит, это может пагубно отразиться на его здоровье и поведении. В первом полугодии для хорошего самочувствия малышу необходимо не менее 14 часов сна в сутки, однако, нормальная длительность может варьироваться от 11,4 до 16,5 часов. Постепенно потребность во сне у грудничков снижается, что связано с развитием нервной системы, и ребенку возраста 4-х лет в сутки необходимо уже около 12 часов отдыха.
Обеспечение качественного и регулярного сна очень важно для жизни и дальнейшего развития малыша. Выделение так называемого гормона роста – мелатонина – происходит у детей преимущественно в стадии глубокого сна; обработка информации и внесение её в память происходит во сне – что немаловажно в первые месяцы жизни человека. [3]
Расстройства детского сна
Бессонница у грудничка — распространённое в педиатрической практике явление. С проблемой нарушения сна у грудного ребенка регулярно сталкиваются порядка 84% родителей! Не стоит паниковать – для здоровых детей возрастом до года характерны частые пробуждения во сне. Это естественно: первые полгода жизни малыш плохо спит ночью и может просыпаться более 3-х раз, что связано с особенностями структуры детского сна. В «быструю» фазу, которая у малышей превалирует над «медленной», порог пробуждения чрезвычайно низок. Статистика показывает, что нарушения сна, связанные с пробуждением ночью по 2-3 раза, возникают у каждого третьего ребенка до года. На втором году жизни количество часто просыпающихся ночью малышей снижается, в 3-4 года лишь 10% детей просыпаются ночью по нескольку раз. [4]
Нарушение сна у новорождённого зачастую связано с коликами. Колики встречаются у каждого пятого младенца возрастом до 4 месяцев и проявляются беспокойством, плачем, криком, чаще в вечерние часы. Причиной колик является незрелость детского желудочно-кишечного тракта. Дискомфорт и болевые ощущения, возникающие при этом, часто приводят к бессоннице у грудничка.
Расстройство сна у грудного ребенка может быть вызвано также аллергией на белок коровьего молока, которое входит в состав сухих питательных смесей. Симптомы этого недуга очень схожи с проявлением колик, поэтому выявить настоящую причину бывает довольно трудно. При аллергии на молочный белок малыш не спит, плачет, становится капризным и недовольным. Пробуждения более 5 раз за ночь, снижение длительности сна в сутки до 4-5 часов – типичные проявления в данном случае. Диагностировать недуг можно с помощью аллергологических тестов. [5]
Наиболее распространены в детском возрасте так называемые инсомнии — регулярно повторяющиеся нарушения длительности и качества сна, которые возникают несмотря на наличие подходящих условий и времени. Инсомнии могут быть поведенческими, вторичными и адаптационными.
Первый тип нарушения сна – поведенческий – характеризуется проблемами в поведении ребенка при отходе ко сну. Причиной бессонницы таких грудничков часто служит возникновение неправильных привычек засыпания. Младенец может привыкнуть к укачиваниям в кроватке, поглаживаниям при отходе ко сну, засыпанию с бутылочкой или пустышкой и капризничать при отсутствии привычного «стимула». Бессонница поведенческого характера у грудничка может проявляться и в случаях, когда родителями не устанавливается четкий режим сна и время, место укладывания варьируется изо дня в день.
Причиной расстройств сна у малыша, который плохо спит, могут быть также заболевания различного характера. В этом случае развивается так называемая вторичная инсомния – то есть сон сбивается вследствие нарушений в организме. Заболевания могут быть врожденными (к примеру, нарушения в работе нервной системы), так и приобретенными, временными (ОРВИ, боли при прорезывании зубов, отиты).
Нарушения сна могут быть связаны и с адаптацией. При смене окружающей среды (например, при переезде), разлуки с матерью или изменении каких-либо внешних причин так же возникают нарушения сна.
Одним из наиболее опасных нарушений сна в младенчестве является временная остановка дыхания (или апноэ), которая длится более 10 секунд. Нарушение встречается в среднем у 1-2% детей. Тревожный звоночек – ночной храп ребенка (более 5 приступов за час сна), особенно, если он повторяется во сне регулярно! Апноэ сна требует обращения к специалисту, который сможет подтвердить или опровергнуть диагноз в специальной педиатрической лаборатории. [6]
Что делать, если грудной ребенок плохо спит?
Прежде всего, педиатры рекомендуют обеспечить ребенку должные условия для здорового сна. Младенец должен спать в отдельной кроватке, не загроможденной вещами, на жестком матрасе. Родителям не следует класть с собой в кровать малыша, который плохо спит ночью, поскольку кровать взрослых не соответствует требованиям безопасности детей. Нужно следить и за положением ребенка – он должен спать на спине (это необходимо для обеспечения нормальной дыхательной деятельности во время сна). Ребенку не должно быть жарко в комнате – конечно, если малыш мерзнет и плохо спит из-за холода, его можно одеть в спальный мешок. Не рекомендуется использовать одеяла, категорически запрещено накрывать ребенка с головой! Если малыш не может уснуть днем, будет полезно обеспечить максимальное затемнение в помещении – выключить искусственные источники света, зашторить окна. [7]
Лечение поведенческих нарушений сна у ребенка до года осуществляется методиками, которые помогают постепенно приучить его к самостоятельному отходу ко сну. Такие поведенческие методики требуют сил и дисциплины, прежде всего от родителей. Необходимо тщательно соблюдать рекомендации вне зависимости от того, не спит ли малыш днём, ночью – для достижения результата необходимо плавно, но уверенно отучать его от привычных «стимулов», без которых он не может уснуть.
Если проблемы со сном связаны с аллергией на молочный белок, можно попробовать использовать смеси с гидролизованным белком.[8]
Что рекомендуют делать врачи, когда симптомы бессонницы возникают слишком часто и беспокоят окружающих?
В таких случаях доктор может назначить седативные (успокоительные) препараты – травы валерианы, пустырника, мелиссы, ромашки, пиона, а также посоветовать специальную гимнастику для мышц. [9]
[1], [2] – Блохин Б. М., Полуэктов М. Г., Тарасенко Е. С., Троицкая Н. Б. Нарушения и особенности сна у детей грудного и раннего возраста // Лечебное дело. 2010. №1. С.1-10
[3] – Абашидзе Эка Амирановна, Намазова Л. С., Кожевникова Е. В., Аршба С. К. Нарушение сна у детей // ПФ. 2008. №5. С.69-73
[4] – Блохин Б. М., Полуэктов М. Г., Тарасенко Е. С., Троицкая Н. Б. Нарушения и особенности сна у детей грудного и раннего возраста // Лечебное дело. 2010. №1. С.1-10
[5] – Бердина Ольга Николаевна, Мадаева И. М., Долгих Владимир Валентинович, Колесникова Л. И. Медицина сна в педиатрии (обзор литературы) // Acta Biomedica Scientifica. 2011. №5. С.207-211
[6], [7] – Немкова С.А. СОВРЕМЕННЫЕ ПРИНЦИПЫ КОМПЛЕКСНОЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ НАРУШЕНИЙ СНА У ДЕТЕЙ // МС. 2014. №14. С.25-29А У ДЕТЕЙ // МС. 2014. №14. С.25-29
[7] – Полуэктов M.Г., Пчелина П.В. СОН У ДЕТЕЙ: ОТ ФИЗИОЛОГИИ К ПАТОЛОГИИ // МС. 2017. №9. С.97-102
[8], [9] – Абашидзе Эка Амирановна, Намазова Л. С., Кожевникова Е. В., Аршба С. К. Нарушение сна у детей // ПФ. 2008. №5. С.69-73



Официальный представитель в России: ООО “Альпен Фарма” 117513 , Россия, г.Москва , ул. Островитянова, д.6
Тел./факс: +7 (495) 609-65-72, www.alpenpharma.com, info.russia@alpenpharma.com © 2016-2021
КАРТА САЙТА ПОЛЬЗОВАТЕЛЬСКОЕ СОГЛАШЕНИЕ 
Беспокойные дети и применение препаратов растительного происхождения
Детским неврологам и педиатрам особенно часто приходится выслушивать жалобы на то, что ребенок возбудим, раздражителен, плохо засыпает, быстро утомляется; поведение вызывает непонимание и опасения родителей. Хотя далеко не всегда описанная

Детским неврологам и педиатрам особенно часто приходится выслушивать жалобы на то, что ребенок возбудим, раздражителен, плохо засыпает, быстро утомляется; поведение вызывает непонимание и опасения родителей. Хотя далеко не всегда описанная симптоматика означает наличие у ребенка истинной патологии или расстройств нервной системы, родители ожидают от врача конкретной помощи.
Зачастую имеет смысл, не прибегая к аллопатическим лекарственным средствам, использовать препараты растительного происхождения, обладающие мягким седативным действием. Сами родители в большей степени склонны отдавать предпочтение так называемым натуральным (растительным) лекарственным средствам, считая их более безопасными и полезными. Так, в недалеком прошлом в нашей стране колоссальную и порой необъяснимую популярность приобрело использование в грудном и раннем возрасте так называемой микстуры с цитралем (в ее состав, в зависимости от используемой прописи, могут входить экстракт/вытяжка корня валерианы, настойка пустырника, бромид натрия, сульфат магния, а также раствор глюкозы или дистиллированная вода и т. д.).
Арсенал препаратов на основе лечебных растений постоянно пополняется. В настоящее время он довольно широк, что позволяет подобрать соответствующие лечебные средства или их сочетание для каждого конкретного пациента. Поскольку многие лечебные растения относятся к пищевым, применение препаратов на их основе вполне можно рассматривать в качестве одного из компонентов нейродиетологии — нового направления нейронауки, основанного на использовании нутриентов для модулирования состояния и функций нервной системы [4]. A. Richardson et al. (2006) подчеркивают возможность влияния питания не только на психомоторное развитие детей, состояние центральной нервной системы (ЦНС) и когнитивные функции, но и на их эмоции и настроение.
Cледует отметить: когда речь заходит о назначении седативных препаратов в детском возрасте, необходимо помнить о своего рода «исключении из правил». Это значительная часть детей раннего возраста (второй-третий годы жизни), среди которых нередко наблюдаются случаи выраженного беспокойства и активно негативное поведение, зачастую не подлежащие иной коррекции, кроме педагогической. Описываемое поведение является, в сущности, «болезнью роста» и сопряжено с особенностями адаптации детей к условиям окружения при относительной незрелости психоэмоциональной сферы и ограниченной способности к вербальному общению. Пол ребенка при этом не имеет определяющего значения, так как состояния, подпадающие под рубрики Международной классификации болезней 10-го пересмотра (МКБ-10), — R45.0 («нервозность»), R45.1 («беспокойство и возбуждение»), R45.4 («раздражительность и озлобление») и т. д. — в равной степени типичны как для мальчиков, так и для девочек данной возрастной группы. Ранее в МКБ-9 указанным рубрикам соответствовало понятие «невропатия», которое в настоящее время вышло из употребления и теперь не используется. При необходимости (невротизация, тикозные расстройства и т. д.) седативные препараты растительного происхождения могут применяться и в описываемых клинических ситуациях — с умеренным или ограниченным эффектом.
Обратите внимание, что речь не идет о детях с синдромом дефицита внимания и гиперактивности (СДВГ); данный диагноз устанавливается по достижении не менее чем 5-летнего возраста, а для лечения этого состояния в России в настоящее время зарегистрирован и применяется конкретный препарат — атомоксетин (а также средства ноотропного действия и витамины).
Важно подчеркнуть, что использование препаратов растительного происхождения ни в коей мере не является эквивалентом гомеопатии, хотя представители указанной медицинской дисциплины также нередко пользуются препаратами фитотерапии при назначении лечения детям и взрослым.
Ниже мы рассмотрим некоторые растения, которые традиционно используются для изготовления седативных препаратов.
Валериана лекарственная (Valeriana officinalis L.). Растение является представителем семейства валериановых (Valerianaceae), а также одним из наиболее широко употребляемых в медицине растительных средств из числа седативных.
Корневища и корни валерианы содержат от 0,5 до 2% эфирного масла, состоящего из борнеола (сложного эфира) и изовалериановой киcлоты, камфена, пинена и других терпенов борнеола. Более всего богаты эфирным маслом корни валерианы; кроме того, в них содержатся свободная валериановая кислота, алкалоиды валерин и хатинин, летучие основания, дубильные вещества, органические кислоты и сахара. Препараты валерианы уменьшают возбудимость ЦНС и обладают спазмолитическими свойствами.
Лечебное действие валерианы обусловлено комплексом содержащихся в ней действующих веществ, прежде всего эфирным маслом и алкалоидами. Применение препаратов валерианы способствует уменьшению рефлекторной возбудимости, усилению тормозных процессов в нейронах корковых и подкорковых структур ЦНС, поэтому их принято использовать в качестве седативных средств при нервном возбуждении, при нарушениях сна и подобных состояниях.
Настой корня валерианы — традиционное средство в лечении детей грудного, раннего, дошкольного и школьного возрастов.
Мята перечная (Mentha piperita L.). Один из наиболее известных представителей семейства губоцветных (Labiatae). Спектр показаний к применению мяты перечной с лечебной целью довольно широк, а вытяжки из растения используются в связи с имеющимся спазмолитическим и успокаивающим эффектами, а также рефлекторным коронарорасширяющим действием.
Лекарственным сырьем служит надземная часть мяты перечной. Зелень мяты содержит эфирное масло (состоящее из ментола и эфиров изовалериановой и уксусной кислот), медь, марганец и другие микроэлементы, а также каротин, бетаин, флавоноиды, гесперидин, дубильные и прочие вещества.
Препараты мяты оказывают успокаивающее и болеутоляющее действие, расслабляют гладкую мускулатуру. Эти эффекты обусловлены ментолом, который рефлекторно расширяет сосуды сердца и головного мозга. Мяту используют при неврозах, бессоннице и повышенной возбудимости.
Имеются сведения, что мята перечная (в виде эфирного масла) способствует устранению нервного напряжения, оказывает общетонизирующее, антистрессовое, а также антидепрессивное действие.
Желчегонный и болеутоляющий эффекты мяты перечной — ценное дополнение к фармакологическим свойствам растения, используемым в соматоневрологии.
Мелисса лекарственная, или мята лимонная (Melissa оfficinalis). Еще одно эфирномасличное растение из семейства губоцветных (Labiatae). Обладает фармакологическими эффектами, сходными с таковыми мяты перечной, описанными выше. Характеризуется седативным, спазмолитическим и даже противосудорожным действием.
Основные действующие вещества мяты лимонной:
- компоненты эфирного масла (от 0,06 до 1%);
- гераниол;
- линалоол;
- нераль;
- кариофиллен;
- терпеноиды;
- глюкозиды эвгенола;
- бензиловый спирт;
- фенолкарбоновые кислоты и др.
Благотворное действие на функции нервной системы наряду с эфирным маслом оказывают витамины B1 (тиамин), B2 (рибофлавин), C (аскорбиновая кислота) и комплекс микроэлементов, включая калий.
В связи с наличием целого комплекса биологически активных веществ препараты на основе мелиссы обеспечивают выраженный антигипоксический эффект, который определяет нейропротекторные свойства растения.
Из приведенных выше данных видно, что роль лекарственных растений в коррекции нарушений эмоционально-поведенческих нарушений у детей не следует игнорировать. Вполне естественно, что список седативных препаратов растительного происхождения вполне может быть продолжен, но мы сочли необходимым сфокусировать внимание именно на перечисленных лекарственных растениях как наиболее широкоупотребительных.
Иногда лекарственные растения входят в состав биологически активных добавок и продуктов функционального питания, что не позволяет официально рассматривать их в качестве лекарственных средств. В этой связи, к сожалению, далеко не все препараты растительного происхождения представлены в таких базовых справочно-фармакологических изданиях, как «Регистр лекарственных средств» (2007), «Справочник Видаль» (2007) и «Федеральное руководство по использованию лекарственных средств / формулярная система» (2007).
Даже врачи, не имеющие особого опыта в области применения фитотерапии, нередко склонны прибегать к назначению детям тех или иных препаратов растительного происхождения, прочно вошедших в арсенал лекарственных средств в повседневной практике. Так, среди препаратов растительного происхождения, успешно используемых в коррекции поведения детей с эмоциональным и двигательным беспокойством, особого внимания заслуживает Персен (таблетки и капсулы).
Персен (таблетки) включает в свой состав растительные компоненты, свойства которых рассмотрены выше: (сухие) экстракты валерианы (50 мг), мяты перечной (25 мг) и мелиссы (25 мг). Персен (таблетки) применяется в лечении детей, достигших 3-летнего возраста. Персен форте в форме капсул, в которых содержание экстракта валерианы достигает 125 мг, предназначен только для детей старше 12 лет.
Сочетание описанных растительных компонентов препарата позволяет рассчитывать на седативный и спазмолитический эффекты, а в числе показаний к применению Персена фигурируют повышенная нервная возбудимость, раздражительность и бессонница.
Принадлежность Персена к «чистым» фитопрепаратам, отсутствие в нем веществ, являющихся продуктами химического синтеза, а также этанола, определяют основные преимущества препарата при его использовании в детском возрасте.
Проблема беспокойного ребенка может быть следствием как социальной депривации, так и гиперопеки. В ряде случаев ее можно решить, используя режимные мероприятия (контроль продолжительности сна, прогулки на свежем воздухе, рациональное питание и др.), щадящее закаливание, лечебные ванны (со сборами трав), педагогические приемы (воспитание), адекватный психоэмоциональный климат в семье и т. д.. Посещение детьми по достижении соответствующего возраста организованных дошкольных учреждений (ясли, детские сады, центры эстетического воспитания) в подавляющем большинстве случаев позволяет обеспечить социально-педагогическую составляющую коррекции проблем поведенческой сферы.
В свою очередь, медикаментозная коррекция эмоционально-поведенческих и/или двигательных нарушений с использованием седативных средств растительного происхождения представляется немаловажным компонентом комплексной коррекции лечения нарушений психоэмоциональной сферы у детей различного возраста. Применение фитотерапевтических средств в ряде случаев позволяет избежать нежелательных «антитерапевтических» действий таких аллопатических средств, как, например, транквилизаторы/анксиолитики, использование которых в детском возрасте может индуцировать излишнюю седацию, снижение когнитивных функций и патологическое угнетение физической и эмоциональной активности.
В. М. Студеникин, доктор медицинских наук, профессор
С. В. Балканская, кандидат медицинских наук
В. И. Шелковский, кандидат медицинских наук, заслуженный врач РФ
НЦЗД РАМН, Москва
Бессонница у детей: причины и методы лечения
Родители часто сталкиваются довольно часто с такой проблемой, как бессонница у малышей. Если вы наблюдали только один эпизод, когда ваше чадо ворочалось и не могло уснуть – это еще не инсомния. О нарушении сна можно говорить только в том случае, когда подобное повторяется регулярно. Обычно инсомния (нарушение сна) оказывает негативное влияние на самочувствие ребенка, снижает качество жизни. Узнаем больше о бессоннице у детей: как ее распознать и почему она проявляется, как проводится лечение. Также рассмотрим современные методы лечения подобного расстройства в Клинике медицины сна «Юг-клиника».
Инсомния и ее симптомы
Проблемы с засыпанием могут наблюдаться у каждого из нас, но с малышами все обстоит сложнее. Не высыпаясь сами, они не дадут выспаться и родителям. Засыпание происходит в 5 стадий:
- Поверхностный сон. Человек еще чувствителен к окружающей обстановке, может часто просыпаться.
- Отмечается снижение ритмов мозга, частоты сердцебиения.
- Глубокая фаза. Отмечается переплетение дельта-волн с короткими, быстрыми волнами. В этот период человек наслаждается снами.
- Отмечается преобладание дельта волн. Проснувшись на секунды, кроха не сразу соображает, где она.
- Быстрая фаза. У спящего быстро двигаются глаза. Мозг готовится к активности.
Определить бессонницу у ребенка 8 лет можно в тех случаях, когда малыш:
- плохо засыпает;
- слишком рано просыпается (3 часа ночи). После этого ему сложно уснуть;
- часто просыпается среди ночи.
Даже в 9 лет могут быть незначительные нарушения сна, которые со временем переходят в хроническую инсомнию. При этом могут наблюдаться следующие признаки инсомнии:
- значительная гиперактивость;
- раннее пробуждение, после которого человек ходит сонный весь день;
- школьникам сложно концентрировать внимание на домашних заданиях, а также на уроках в школе;
- возможно проявление агрессии;
- возникают сложности при запоминании новой информации;
- частые смены настроения;
- учащаются ошибки при выполнении определенных дел, заданий из-за невнимательности;
- могут наблюдаться проблемы с дисциплиной в учебном учреждении, дома;
- раздражительность.
После ночи малыш выглядит усталым, чувствует сонливость весь день. При таких симптомах врачи могут говорить даже о сахарном диабете, анемии, аутоиммунных болезнях, простуде.
Причины ухудшения качества отдыха
В редких случаях бессонница у детей возникает без причин. Также она может быть результатом различных расстройств. Основные причины инсомнии нижеперечисленные:
- болезни (неврозы, болезни почек, депрессии, гипертиреоз, болезнь Паркинсона);
- прием определенных медпрепаратов;
- переедание на ночь;
- эмоциональные всплески;
- апноэ;
- болезни эндокринной системы;
- домашняя обстановка;
- употребление кофеинсодержащих напитков (в основном у подростков);
- болезни соматического, психологического характера.

Опишем наиболее распространенные причины инсомнии более детально.
Стрессовые ситуации
Чаще всего бессонница у ребенка 10 лет провоцирует такая причина, как стресс. Стрессовые ситуации можно назвать основной причиной инсомнии подростков. Стресс провоцируют различные факторы: страхи, конфликты с друзьями, одноклассниками, родителями, сложностью в обучении. В случае, когда малыш пожаловался на плохой сон, его следует внимательно выслушать. Таким образом вам будет легче узнать о том, что происходит в жизни вашего чада.
Заметив раздражительность подростка, постарайтесь выяснить ее причину. Оцените атмосферу в доме, поинтересуйтесь отношениями с друзьями, успеваемостью в школе. Можно дополнительно пообщаться с его учителями, одноклассниками или друзьями. Из-за значительной эмоциональной чувствительности малышей инсомнию могут спровоцировать семейные ссоры.
Прием медпрепаратов
В том случае, если малыш стал плохо спать и одновременно принимает определенные лекарства, проконсультируйтесь с педиатром. Нарушение сна может быть спровоцировано приемом нижеперечисленных средств:
- кортикостероиды;
- противосудорожные медпрепараты;
- антидепрессанты.
Перечисленные группы медпрепаратов способны не только вызывать нарушения сна, но и провоцировать расстройства ЖККТ.
Психологические проблемы
Инсомния может возникать у малышей с психическими или психологическими нарушениями. В этом случае не стоит откладывать визит к специалисту. Запишитесь на прием к опытным психологам, психотерапевтам в Ростове-на-Дону. Благодаря записи вам не нужно будет тратить время на простаивание в очереди. Ваше чадо осмотрят врачи первой, высшей категории. Точно определять причину бессонницы и подберут эффективное в вашем случае лечение.
Инсомния часто наблюдается у малышей, страдающих такими психологическими нарушениями:
- тревожность;
- депрессия.
Также не стоит забывать о расстройствах поведения. При синдроме дефицита внимания часто наблюдаются расстройства сна.
Физиологические расстройства
Инсомния может возникать и на основе физиологических проблем. Малышам сложно спать спокойно при наличии таких состояний:
- фибромиалгия;
- хроническая астма;
- мышечные судороги;
- болезни дыхательных путей;
- апноэ сна (при этом состоянии происходят кратковременные остановки дыхания);
- грипп.
Употребление кофеинсодержащих напитков
Расстройства сна могут быть спровоцированными приемом кофеина, который содержится в кофе, газированных напитках, энергетиках. Чаще с бессонницей по этой причине сталкиваются именно подростки. Также бессонница возможна из-за никотина.
Неправильное питание
Врачи не рекомендуют ложиться спать с полным желудком. Особенно противопоказано переедание. Потребление мясных блюд сопровождается ощущением тяжести в желудке. Если подросток ощущает дискомфорт в животе, изжогу, уснуть крепким сном ему не удастся. Также нельзя спать голодными. Рекомендовано принять пищу на 2 – 3 часа до сна.
Сбой биологических часов
В 9 лет детей родители уже берут в дальние путешествия, после которых наблюдаются бессонница у ребенка. Из-за перелетов между разными часовыми поясами возможен сбой биологических часов. Также во время перелета подросток переживает эмоциональный всплеск – радость открытия новых территорий. Он в предвкушении новых знакомств и необычного отдыха.
Храп (апноэ)
Бессонница может проявляться у ребенка 8 лет из-за нарушения дыхания. Чаще всего апноэ врачи наблюдают у маленьких, но и взрослые не исключение. У старших нарушение дыхания может быть спровоцировано увеличенными аденоидами или травмированием носовой перегородки.
Домашняя обстановка
Нормальный отдых возможен только при тихой обстановке. Конечно, тихие голоса или шум на улице, не очень помешают спать, а вот громко включенная музыка, телевизор, крики членов семьи способны вызвать инсомнию.
Бессонница у детей раннего возраста
Новорожденным свойственно засыпать и просыпаться в любое время суток. Это объясняется тем, что у них еще не настроены биоритмы. Короткий сон ночью или длительный днем считается нормой до 4 мес. Главное, чтобы ребенок был активен и весел. Что делать, если малыш бодрствует ночами после полугода? Стоит обратить на это внимание и посетить психотерапевта. Записывайтесь на прием к опытным специалистам в «ЮГ-клинику».
У детей раннего возраста инсомнию провоцируют обычно следующие причины:
- Несоблюдение гигиены ночного отдыха (повышенная/ пониженная температура в спальне, яркое освещение, низкая влажность, шум). Также деткам может быть некомфортно из-за слишком теплой пижам, твердой/слишком мягкой постели.
- Проблемы поведенческого характера. Поведенческая инсомния развивается в случае, когда нарушаются границы дозволенного или действия выполняются в неправильной очередности. Важно соблюдать порядок действий перед отдыхом, чтобы ребенок научился готовиться к расслаблению и засыпанию.
Если ребенок привык засыпать с бутылочкой, грудью или соской, он не уснет быстро при исключении этих вспомогательных средств. Процесс укладывания может стать долгим. Это касается грудничков до 1,5 года.
- Нарушение установок засыпания. Когда ребята подрастают (2 года), они активно исследуют мир. Им сложно оторваться от интересных вещей и уснуть. Они отодвигают отдых на второй план. Уложить их для отдыха бывает сложно. Если же кроха просыпается ночью и не может уснуть, ему можно позволить лечь в кровать родителей.
- Проблемы со здоровьем. У грудников первого года жизни расстройства сна возможны из-за коликов, опрелостей, аллергии, неврологических проблем.
- Психосоциальные проблемы. Они прибавляются соответственно взрослению малыша. Посещение детского сада, учеба в школе вызывает стрессы, повышенную эмоциональность.
Диагностика патологического состояния
В первую очередь бессонница у детей замечается родителями. Они замечают, что малыш днем уставший, невнимательный. Он даже может жаловаться на головные боли. Что же делать, когда вы подозреваете бессонницу у ребенка? В таком случае стоит обратиться за помощью к педиатру, сомнологу, психотерапевту. Специалисты после осмотра и беседы с маленьким пациентом, направляют его на дальнейшую диагностику.
Наиболее информативным методом диагностики считается полисомнография. Полисомнограф определяет моменты изменений мозговой активности в моменты, когда обследуемый плохо спит или, к примеру, видит кошмарные сны. Благодаря полисомнографии врачи собирают информацию о всех функциях, протекающих в организме за ночь: работа сердца, дыхательной системы, артериальное давление.
Также могут понадобиться такие методы исследования:
- КТ.
- МРТ.
- ЭЭГ.
Если бессонница у ребенка 10 лет пароксизмального характера, пациента направляют на такие анализы крови:
- Биохимический анализ.
- Общий анализ.
Эффективное лечение инсомнии у старших детей

Чтобы восстановить сон, улучшить его качество специалисты клиники Ростова используют 2 методики:
- медикаментозную;
- психотерапию.
Программа лечения разрабатывается опытными врачами индивидуально. Врачи лично выбирают метод терапии, зависимо от возраста пациента, причины инсомнии у него и особенностей развития организма.
При бессоннице у детей лечение проводят с использованием медпрепаратов следующих групп:
- седативные;
- снотворные.
Особое внимание заслуживают абсолютно безвредные средства гомеопатические, а также лекарства на основе растительных средств.
Особую роль в нормализации ночного отдыха играет психотерапевт или психолог. Его роль неоценима в лечении ребят с психологическими, психическими расстройствами. Не оставляйте без внимания регулярное недосыпание детей, оно в значительной степени ухудшает качество их жизни. Есть ситуации, когда ребятам нужна наша помощь, поэтому нужно быть более внимательными.
Как помочь заснуть малышу: лучшие средства для засыпания
Когда в доме появляется малыш, у молодых мамочек появляется множество вопросов по уходу за ним. Один из главных — это как уложить ребенка спать быстро и легко. Ежедневно у мам возникает масса дел, касающихся не только ухода за малышом, но и работы по дому. Несмотря на это, важно иметь время для собственного отдыха. Поэтому «быстро и легко» в этом вопросе крайне важно.
Когда новорожденный появляется на свет, у него отсутствуют понятия о ритмах сна и бодрствования. В первые недели происходит адаптация к внеутробной жизни. Именно поэтому груднички так много спят. Для новорождённого требуется примерно от 16 до 20 часов сна. Если ваше счастье спит на пару часов больше или же меньше, не спешите бить тревогу, так как он только приспосабливается. В утробе матери для него создается максимально благоприятная обстановка. Любые ваши движения для малыша — это способы своеобразного укачивания. Внутри мамы малышу темно, тепло, а ее голос всегда действует успокаивающе. Это создает естественную обстановку для сна. Поэтому когда ваша кроха появится на свет, эти условия придется ему создавать искусственно.
Сон и его нормативы
Сон — очень важный, физиологический процесс. Ведь именно во сне дети растут. Объяснить это можно тем, что во время сна в организме вырабатывается гормон роста — соматотропин. Пик его выработки приходится примерно с полуночи и до 3-4 часов утра. Поэтому немаловажным для правильного развития и роста является соблюдение режима дня, что принесет пользу не только ребенку, но и отдых родителям. Однако чем старше он становится, тем меньше времени для сна ему необходимо. Ребенку в возрасте от 2 до 4 лет достаточно 16 часов сна, в пятилетнем возрасте — 13 часов, в возрасте 6-7 лет около 12 часов, а подросткам достаточно 9 часов сна.
Существует огромное количество способов, как быстро уложить ребенка спать. Важную роль для подбора метода, подходящего именно для вашего малыша, играет его возраст.

Существует огромное количество способов, как быстро уложить ребенка спать.
Для начала рассмотрим несколько эффективных способов, позволяющих уложить спать грудничка.
Как уложить спать грудничка
Если вы исключили вероятность того, что младенец голоден, в мокрых пеленках или же у него что-то болит, то приступаем к подбору лучшего средства для засыпания:
- Как уже говорилось, важным аспектом является соблюдение режима дня . Подготавливаться ко сну необходимо, по возможности, в одно и то же время.
- За первый месяц вы должны познакомить вашего малыша с временами суток — с днём и ночью. Днём в вашей квартире должно быть светло, вы не должны общаться шепотом, но и кричать тоже, как вы понимаете, не стоит. Какая-то приятная музыка или фильм могут быть сопровождающим звуковым фоном. Ночью же, наоборот, преобладают темнота и тишина.
- Если есть необходимость в кормлении, или смены памперса, то делать это лучше используя нерезкий свет ночника, чтобы не перебить сон.
- Избыточное нервное возбуждение (активные игры, громкие звуки, обилие внимания бабушек и дедушек) за несколько часов до сна также не сыграет вам на руку. Это же будет касаться и деток более старшего возраста.
- Не менее важным является адекватный ритм кормлений. Каждый взрослый знает по себе, что сон после еды особенно приятный. Согласно ВОЗ , ребёнка первых 3-4 недель жизни необходимо кормить по требованию. Однако начиная с конца первого месяца жизни вы должны приучать к режиму кормлений и соблюдению интервала между ними. Таким образом, на втором месяце жизни младенцев необходимо кормить 6 раз в сутки, соблюдая 3,5 часовой интервал между кормлениями. Ночные кормления не учитываются. А уже начиная с 6 месяцев можно переходить на 5 разовое кормление, с соблюдением 4-х часовых интервалов. Если ваша кроха самостоятельно не просыпается ночью, чтобы поесть, это не значит, что его нужно будить и насильно давать грудь, либо смесь. Это значит, что ваш малыш не испытывает чувство голода, в обратном случае он даст вам об этом знать.
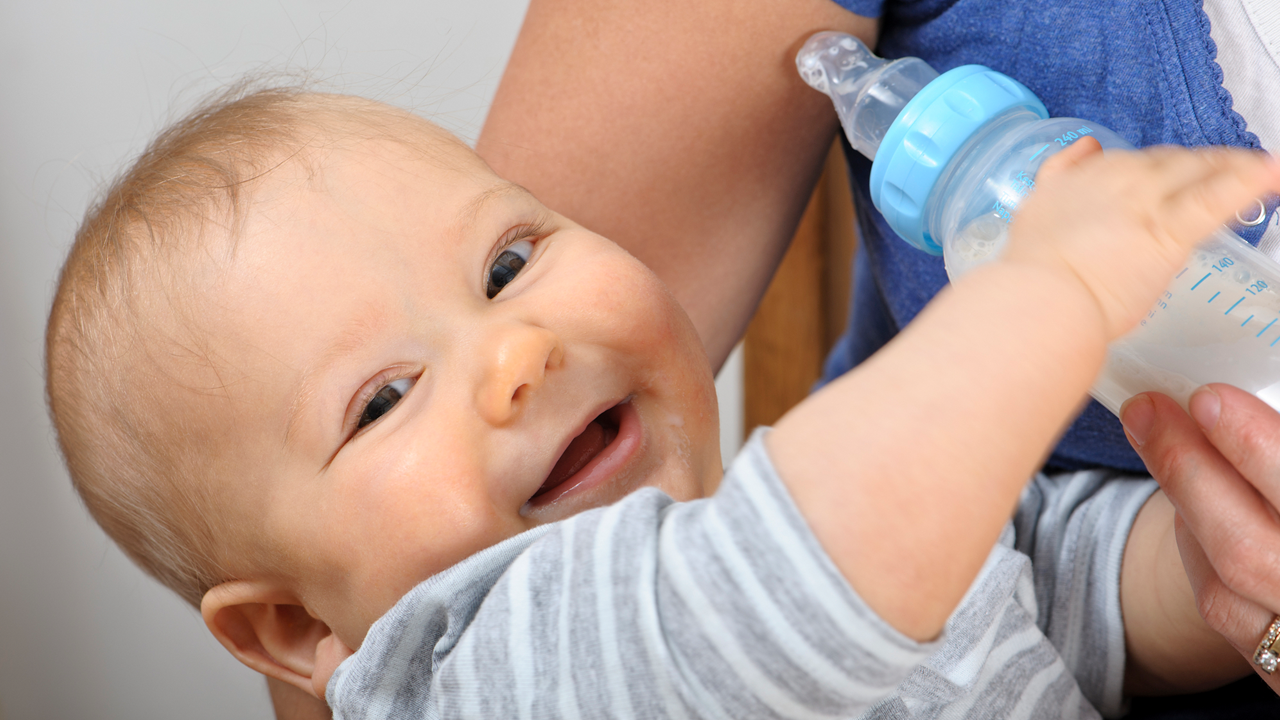
Существует множество методов того, как уложить спать ребенка, главное выбрать подходящий.
Методы укладывания ко сну
Итак, ниже представлены несколько методов, которые помогут уложить малыша спать:
- Белый шум . Как вы понимаете, пока кроха был внутри мамы, он никогда не был в полной тишине. Он всегда слышал стук ее сердца, звук ее голоса, все звуки, происходящие вокруг: голоса окружающих, шум дождя, ветра, воды, музыку. Поэтому все эти тихие, размеренные звуки будут давать ему ощущение спокойствия, безопасности и комфорта.
- Пеленание . Малышам первых месяцев жизни присуща спонтанная двигательная активность в виде вздрагиваний, что может вызывать проблемы со сном. Для того, чтобы собственные ручки не пугали спонтанными движениями и не будили, можно использовать обычные, либо же специальные пеленки для пеленания. Это обеспечит более спокойный и длительный сон.
- Укачивание . Это также одна из вещей, симулирующих внутриутробную жизнь, которая так привычна для ребёнка. Во время его нахождения в животе, все ваши движения, поездки в транспорте, занятия спортом были своеобразным укачиванием, что позволяло сладко спать и наслаждаться жизнью. Поэтому после рождения, взяв его на руки и поносив до получаса, вы создадите ту самую благоприятную обстановку для сна. Также можно покачать малютку в манеже, коляске или же на кресле-качалке. Если вы готовы немного потратиться, то существуют специальные укачивающие центры, которые облегчают жизнь родителям. Но не всегда это самый простой способ помочь уснуть малышу. Для мамы это достаточно тяжелый физический труд. Поэтому, если вы хотите уложить грудничка спать без укачивания, чтобы облегчить себе жизнь, лучше приучать его засыпать без них.
- Пеленка с запахом мамы . Мама для малыша, ее запах и голос — это ощущение безопасности и комфорта. Поэтому, если вы поспите на пелёнке, а затем малыш будет ею накрыт, либо же вы просто кладете ее рядом — это поможет ему уснуть.

- Ритуал . Придумайте для себя и карапуза какое-то занятие перед сном (не более 30 минут). Это должно быть что-то расслабляющее и успокаивающее. К примеру, включить тихую, спокойную музыку, чтоб ребёнок быстро уснул. Петь ему колыбельные песни или же использовать нежные поглаживания. Через несколько дней вы сами поймете, что подходит именно для вас и вашего малыша.
- Слинг . Иными словами, это ткань, которая позволяет зафиксировать кроху к телу матери и обеспечить максимальный контакт. Мама в это время может заниматься своими делами, имея свободные руки, а малыш беззаботно спать.
- Использование соски . Сосательный рефлекс появляется еще в утробе матери, когда ребенок начинает сосать пальчик. Ни для кого не секрет, что это помогает вашему чаду уснуть.
- Обман . Положите ребенка рядом, обнимите его, закройте глаза и попытайтесь медленно и размеренно дышать. Притворившись спящей, вы подадите сигнал, что ему тоже пора отдыхать.
- Проявите наблюдательность . Просто понаблюдайте за крохой, он всегда будет давать сигнал о том, что готов спать. Дети начинают зевать, тереть личико и глазки руками, становятся менее активными и теряют интерес к окружающим вещам и событиям. Подловите нужный момент и укладывайте спать.
Как уложить спать ребенка ясельного возраста
Теперь рассмотрим вопрос, как быстро уснуть ребенку более старшего возраста.
Эти советы помогут родителям деток старше года.
- Общие правила остаются такие же , как и для грудничков: режим, тихая, темная обстановка и отсутствие избыточного возбуждения за пару часов до сна. Малыш должен четко понимать план действий. Для этого вы должны ему объяснять, к примеру: «Сейчас мы идём в душ, чистим зубки, затем я тебе почитаю и мы будем спать». И так должно быть ежедневно, пока не войдёт в привычку.
- Ритуал остается все еще актуальным. Только теперь его возможности неограничены. Мамы могут рассказывать сказки, чтоб ребёнок быстро уснул, петь колыбельные песни, включать приятную музыку или же мультик. Но необходимо запомнить и взять для себя за правило, что как только малыш уснул, нужно отключать все звуковые источники. Когда ребёночек спит, его мозг должен пройти все необходимые фазы сна. Постоянный звук на фоне не даст полноценного отдыха и позволит пройти ему лишь поверхностный сон, что может плохо сказаться на дальнейшем развитии головного мозга.
- Физическая и эмоциональная разрядка. Чтобы карапуз хорошо спал ночью, ему нужно активничать в течение дня. Прогулки на свежем воздухе, занятия в бассейне, игра на детской площадке — все это поможет эмоциональной и физической разрядке, что сыграет вам на руку в ночное время.
- Дневной сон . Хоть малыш уже и подрос, но вопрос дневного сна еще долго будет оставаться открытым. По ошибке многие думают, что если не давать спать ребёнку днём, то ночью ему будет хорошо спаться. Из-за недосыпа вырабатывается большое количество гормона стресса, что может совсем не дать уснуть или же сон будет некрепким — поверхностным.

Со временем все родители подбирают вариант, подходящий именно для них с малышом.
Все советы, представленные выше — это простые истины, известные каждому. Со временем, все родители подбирают вариант, подходящий именно для них с малышом. Важной задачей является обеспечение полноценного сна, который так необходим для роста и развития ребенка.
Нарушения сна у детей

Нарушения сна у детей — это ряд состояний, характеризующихся неудовлетворительным качеством, недостаточной продолжительностью сна или их сочетанием на протяжении длительного периода времени. Основные симптомы: расстройства засыпания и пробуждения, ночные страхи и кошмары, сомнамбулизм, остановки дыхания. В диагностике «золотым стандартом» является полисомнография. Лечение большинства проявлений консервативное: режимные мероприятия, медикаментозная терапия. Нарушения сна, сочетающиеся с ЛОР-патологиями у детей, могут требовать хирургической коррекции соматического заболевания.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы нарушений сна у детей
- Поведенческая инсомния
- Снохождение
- Ночные ужасы и кошмары
- Двигательные расстройства
- Апноэ сна
- Энурез
- Осложнения
- Диагностика
- Лечение нарушений сна у детей
- Консервативная терапия
- Хирургические лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Нарушения сна у детей в специальной литературе обозначаются термином «инсомния». Инсомнии − распространенная и актуальная проблема в педиатрии и детской неврологии. Для детей до 2-х лет сон — главная физиологическая потребность. Здоровый отдых закладывает условия для нормального психоэмоционального, речевого и физического развития. По статистическим данным, патология встречается у 80% детей раннего возраста, у 30% детей младшего школьного возраста, у 40% подростков. Наибольшая обращаемость родителей (80% от общего числа нарушений сна) отмечается по поводу сноговорения.

Причины
Нарушения сна в детской практике полиэтиологичны. Зачастую в основе заболевания лежит сочетание психических и физических факторов. Причины подразделяются на несколько больших групп:
- Нарушение гигиены сна. К данной категории относятся систематическое нарушение времени отхода ко сну, излишняя физическая или эмоциональная активность перед сном, длительный дневной сон.
- Соматические патологии. В младенчестве этиологическим фактором выступают кишечные колики, в любом возрасте — тяжелая анемия, рахит. Сопряжены с инсомнией неврологические заболевания (эпилепсия, синдром гипервозбудимости), эндокринопатии, болевой синдром разной этиологии.
- Психические заболевания. Наиболее часто с инсомнией связаны шизофрения, тревожные и аффективные расстройства.
- Прием некоторых веществ. Провоцирующим фактором для инсомний являются кофеинсодержащие напитки, «энергетики». В настоящее время приобрела актуальность проблема употребления детьми никотина, алкоголя, наркотиков.
Патогенез
В норме сон имеет определенную цикличность: медленный сон (non-REM) сменяется быстрым или парадоксальным (REM). Циклы повторяются 4-6 раз за ночь, при этом в начале ночи удлинена фаза медленного сна, под утро — быстрого. Главная функция non-REM сна состоит в восстановлении энергетического и электролитного гомеостаза мозговой ткани, REM — в обработке полученной за день информации.
Разные структуры мозга отвечают за разные фазы сна, например, таламус и гипоталамус — за медленный сон, продолговатый и средний мозг — за парадоксальный. Воздействие на них внутренних или внешних факторов определяет характер нарушения сна. Из-за расстройства быстрой фазы развиваются психологические проблемы, ухудшается концентрация внимания. Дефицит медленной фазы влечет снижение продукции гормона роста, тестостерона, изменение ликвороциркуляции.
Классификация
Нарушения сна — собирательное понятие. Согласно международной классификации заболеваний, в группу входит более десятка нозологий. Для удобства практической работы медицинским сообществом выделено несколько подгрупп:
- Диссомнии — нарушения инициации, продолжительности, качества ночного сна.
- Гиперсомнии — патологическая сонливость в дневные часы, летаргия, затяжное пробуждение.
- Парасомнии — патологические феномены, возникающие во сне (энурез, скрип зубами, лунатизм).
Симптомы нарушений сна у детей
К общим проявлениям нарушения сна относятся постоянная усталость, вялость по утрам, сонливость в течение дня. Дети жалуются на беспричинные головные боли, головокружения. При засыпании или пробуждении возможно возникновение галлюцинаций и/или скованности движений по типу парализованности. Дети младшего возраста вечером проявляют агрессивность и излишнюю капризность, ночью просыпаются более двух раз и имеют сложности с засыпанием. Привычка систематически приходить в постель родителей также говорит в пользу нарушения сна у детей.
Поведенческая инсомния
При детской поведенческой инсомнии у ребенка формируются неверные установки сна: патологическая зависимость засыпания от определенного ритуала (укачивание, кормление грудью). Укладывание сопровождается различными просьбами: накормить, напоить, успокоить, сводить в туалет.
Снохождение
Типичная детская парасомния — снохождение, или сомнамбулизм, которое сочетает в себе элементы сна и бодрствования: ребенок ходит, находясь в состоянии затуманенного сознания и сниженной реактивности, а, просыпаясь, забывает данный эпизод. Возникает в первой половине ночи. Что касается сноговорения, данное нарушение встречается как у больных, так и у 20% условно здоровых детей.
Ночные ужасы и кошмары
Ночные ужасы более типичны для детей от 4 до 12 лет. Выглядят как вскакивание с постели, сопровождающееся криком, двигательным возбуждением, повышенной потливостью. Память о случившемся утром ограничена. В отличие от ужасов, ночные кошмары не имеют двигательного компонента. Это яркие переживания и страхи во сне, которые ребенок поутру может вспомнить в мельчайших деталях.
Двигательные расстройства
У 2-10% детей, страдающих нарушениями сна, встречается синдром беспокойных ног. К середине ночи возникает болезненность в нижних конечностях. Желая купировать неприятные ощущения, ребенок совершает активные движения ногами. Длительность события может достигать нескольких часов. К двигательным расстройствам также относятся судороги икроножных мышц (синдром крампи), скрежет зубами (бруксизм), ритмичные подергивания туловища, головы.
Апноэ сна
Синдром обструктивного ночного апноэ регистрируется у 1-14% детей, чаще в возрасте 2-8 лет. Характеризуется кратковременной остановкой дыхания во сне в сочетании с храпом. У недоношенных грудничков риск апноэ выше в 3-5 раз по сравнению с доношенными детьми.
Энурез
Признаком нарушения глубокого сна у детей является энурез. Энурезом считается недержание мочи после пятилетнего возраста, повторяющееся с частотой 1-2 раза в месяц и более.
Осложнения
Нелеченные нарушения сна грозят детям серьезными осложнениями. На их фоне формируется гиперактивность с дефицитом внимания, возникают депрессивные расстройства. Дети с длительным течением болезни отстают от сверстников в физическом и психомоторном развитии. Ночное обструктивное апноэ может закончиться синдромом внезапной детской смерти. Снохождение в 5% случаев является предиктором эпилепсии.
Диагностика
Обследование пациента врач-педиатр начинает со сбора анамнеза заболевания. Характерны жалобы на сложности засыпания, капризность, разбитость по утрам, ухудшение успеваемости в школе. Ребенка с подозрением на нарушения сна направляют к детскому неврологу.
Основным методом инструментального обследования выступает полисомнография. Сочетает регистрацию ЭЭГ, ЭКГ, пульсоксиметрии, а также электроокулограммы во время ночного сна. Позволяет выявить апноэ и его длительность, ЭЭГ-активации, снижение сатурации менее 90%. На основании полученных данных составляется гипнограмма — графическое изображение фаз сна и их искажений.
При нарушениях сна результаты лабораторных анализов соответствуют возрастным нормам. По данным нейросонографии грубых изменений не определяется. В ходе диагностики исключают эпилепсию, органические патологии головного мозга, общемозговой синдром.
Лечение нарушений сна у детей
Консервативная терапия
Не всякое расстройство сна требует медикаментозной помощи. Лечение начинается с нормализации режима дня, стиля питания, гигиены сна. Родителям рекомендуют ограничить физические и эмоциональные нагрузки на ребенка, увеличить время пребывания на свежем воздухе. Ужин должен состоять из легких блюд, происходить за 2-3 часа до засыпания. Важно исключить из рациона продукты, содержащие кофеин: кофе, чай, шоколад, тонизирующие напитки.
Гигиена сна включает отхождение ко сну, пробуждение в одно и то же время, соблюдение возрастных норм по количеству часов отдыха, сон в темном, тихом помещении, на удобном спальном месте. При необходимости фармакотерапии в детской неврологии используются группы препаратов:
- психотропные на основе диазепама, хлордиазепоксида;
- снотворные небензодиазепинового ряда;
- седативные фитопрепараты с валерианой, пустырником, мелиссой;
- ноотропы на базе гопантеновой кислоты;
- гормональные препараты, содержащие мелатонин.
Хирургические лечение
Оперативное вмешательство выполняется пациентам с ночными апноэ при неэффективном консервативном лечении. Цель операции заключается в устранении дефектов ЛОР-органов, расширении просвета верхних дыхательных путей. Осуществляется удаление гипертрофированной лимфоидной ткани у больных с сопутствующим аденоидитом, тонзиллитом, иссечение полипов полости носа. При челюстно-лицевых аномалиях осуществляется их коррекция путем компрессионно-дистракционного остеосинтеза.
Прогноз и профилактика
При верной тактике терапии прогноз для здоровья при нарушении сна благоприятен. Профилактика инсомнии состоит в соблюдении гигиены отдыха, правильного ритма «сон-бодрствование» с рождения. У детей школьного возраста важна организация режима дня, адекватная дотация нагрузок, прививание здорового образа жизни. При имеющихся расстройствах неврологической или психоэмоциональной сферы необходимо своевременно получать профилактическое лечение и обследование.
Бессонница у детей. Что делать?
Помогите своему ребенку взять от сна максимум.
Количество сна, в котором нуждается ребенок, меняется по мере взросления, изменяются и причины нарушения сна. Проблемы со сном у детей и подростков возникают на разных этапах развития. У младенцев пробуждения связаны с ночными кормлениями, коликами, прорезыванием зубов, осваиванием новых навыков.
В два-три года, ребенок начинает выражать протест при укладывании в кровать, просто потому что может это делать, понимает, что может возразить родителям. Ребенок растет, появляется воображение, которое может привести к развитию ночных страхов. У подростков высокая потребность во сне сохраняется, но появляется школьная активность, дополнительные занятия, социальные мероприятия и электронные устройства. Что же делать, если ребенок с трудом засыпает и плохо спит ночью?
Бессоннице не место в детской спальне

Нарушения сна, на которые не обращают внимание, могут привести к бессоннице у ребенка. Результатом становится сильная сонливость в дневные часы, усталость, капризность и раздражительность, интеллектуальные или поведенческих проблемы (трудности с концентрацией внимания, гиперактивность) и существенные изменения настроения, поведения или успеваемости в школе. Хроническая бессонница может увеличивать риск физических и психических заболеваний.
Вполне очевидно, что бессонница у ребенка или подростка – проблема не только ребенка, но родителей. Если ребенок долго не может заснуть или плохо спит, самое время взрослым включиться и разобраться почему это происходит, а затем и помочь наладить качественный сон.
Как помочь ребенку с нарушениями сна
Учитывая негативное влияние хронического нарушения сна, важно вовремя распознать и решить проблему. Если ребенок трудно засыпает или очень плохо спит ночью нужно пробовать разные методы, чтобы улучшить его сон.
Что можно начать делать уже сейчас для ребенка, которому трудно уснуть.
Постоянство:
перед сном выполняйте одни и те же шаги в одно и то же время, старайтесь не допустить случайного изменения последовательности. Например: ужин за два часа до сна, тихие игры или чтение, теплый душ или ванна, приглушенный свет в спальне, тихий разговор (если возраст позволяет – сказка на ночь), сон. Этот процесс важен, чтобы биологические часы ребенка не сбивались, жизненные ритмы стабилизировались и появился контроль над засыпанием и сном.
Легкий ужин:
приготовьте легкий ужин, который легко усваивается. Старайтесь избегать сахара – он дает заряд быстрой энергии. Напитки не должны содержать кофеин – чай и кофе исключены.
Скажите «нет» энергичным играм и электронным устройствам перед сном:
игры могут перевозбудить ребенка, а синий спектр света от электронных устройств подавляет выработку гормона сна – мелатонина.
Ложитесь спать рано:
дети должны спать от 9 до 10 часов в день, поэтому укладывайте их спать пораньше. 20:00 – хорошее время, чтобы ребенок лежал в постели. Если вы укладываете ребенка значительно позже, двигайте время по 15-20 минут в день, пока не дойдете до оптимального времени.
Положите в кровать то, что нравится ребенку, что может оставаться с ним всю ночь:
любимая мягкая игрушка или небольшая книга, со временем ребенок будет связывать этот предмет со сном.
Посидите рядом:
ребенку может быть комфортно рядом с вами и он скорее успокоится.
Почитайте книгу с включенным приглушенным светом:
при этом ваш голос должен быть спокойным, чтобы ребенок расслабился. Всегда старайтесь избегать чрезмерного возбуждения, например страшные сказки не для вечернего чтения.
Убедитесь, что в комнате темно и тихо:
для борьбы с детской бессонницей комфортная темнота в спальне крайне важна. Условия окружающей среды сильно влияют на биологические часы. Когда темно, мозг говорит, что пора спать, а свет наоборот – не дает спать.
Постарайтесь не злиться и не расстраиваться:
изменения не происходят в один день, особенно, когда это касается улучшения сна ребенка. Все это требует терпения, но важно поддерживать постоянство действий, чтобы ребенок мог научиться засыпать быстро и самостоятельно. Если ребенок встает с постели – помогите ему вернуться обратно без конфликтов, криков и наказаний.

Когда простые методы не помогают, можно прибегнуть к когнитивно-поведенческой терапии бессонницы – это безопасный и эффективный метод лечения. Он направлен на оказание помощи детям и подросткам, помогает определить и заменить мысли и действия, которые вызывают или ухудшают проблемы со сном и способствует качественному, здоровому сну. Метод может хорошо подойти подросткам, которых мучает бессонница.
Когнитивная часть терапии – обучение методике успокоения разума в ночное время, это нужно для того, чтобы расслабиться и заснуть. Ребенок учится признавать, изменять или устранять бесполезные и негативные мысли, которые мешают спать. Это относится и к таким малореальным убеждениям: «Я никогда не усну» или «Если я не смогу заснуть, я не смогу вовремя проснуться утром и просплю экзамен».
Поведенческая часть – определение и изменение поведения, которое может мешать хорошему сну. Терапия, с учетом индивидуальных особенностей и возраста ребенка или подростка, это комбинация из разных методов:

Временное ограничение общего времени пребывания в постели только сном. Это нужно для того, чтобы уменьшить количество времени, которое ребенок проводит в постели без сна. Чрезмерная сонливость, которая может возникать в первое время, поможет ребенку быстро заснуть. Как только сон улучшится, количество времени, проведенное в постели, постепенно увеличивается, пока не будет достигнуто желаемое время сна.

Стимульная регуляция поведения:
Эта техника предполагает устранение любых действий в постели, которые не способствуют сну. Необходимо для того, чтобы нарушить связь между пребыванием в постели и бодрствованием и укрепить связь между пребыванием в постели и сном.
Инструкции по стимульной регуляции:
- ложиться в постель только при появлении сонливости,
- встать с кровати и заняться чем-то спокойным, если сон не наступил в течение 15-20 минут,
- использовать кровать только для сна как днем, так и ночью (не смотреть телевизор, не играть на электронном устройстве, не делать домашнее задание, не думать о плохом и т.д.).

Это создание оптимальной среды для сна, введение подходящего и согласованного времени для сна и пробуждения (независимо от того, сколько ребенок спал прошлой ночью!) установление успокаивающего, последовательного режима сна, снижение отрицательной стимуляции перед сном (кофеин, физическая активность, конфликты и стресс) и, главное, отказ от электронных устройств в спальне.

Повышенная умственная активность ночью (например, беспокойство или неспособность «отключить» активный, занятый ум) или стресс, связанный с невозможностью заснуть, приводит к повышенной напряженности во всем теле, что еще больше мешает расслабиться и заснуть. Методы релаксации – глубокое дыхание, визуальные образы, прогрессивное мышечное расслабление, медитация и осознанность, могут успокоить ум и тело и улучшить сон.
Качественный, продолжительный сон без пробуждений важен в любом возрасте. А для детей и подростков он необходим как воздух и сбалансированное питание. Лечить бессонницу у детей можно и без лекарственных препаратов. Задача родителей – помочь ребенку, который долго не может заснуть и плохо спит ночью. Сохраните для себя эти методы, что бы ваш ребенок достиг максимальных результатов как днем, так и ночью.


