Название заболевания: Ротавирусная инфекция
Варианты вакцин
Существующие в настоящее время вакцины основаны на получении живых аттенуированных штаммов ротавируса человеческого и/или животного происхождения, которые размножаются в кишечнике человека. На международном рынке имеются две ротавирусные вакцины: моновалентная (RV1 – «Ротарикс») и пентавалентная (RV5 – «РотаТек»). Вакцина RV1 получена на основе человеческого штамма, тогда как вакцина RV5 содержит 5 рекомбинантов вирусов, полученных на основе человеческого и бычьего штаммов. В России используется вакцина «РотаТек» (пентавалентная RV5) – она оральная и содержит 5 рекомбинантов ротавирусов, полученных из человеческого и бычьего родительских штаммов вируса.
Взаимозаменяемость вакцин RV1 и RV5 не изучалась.
Принципы и цели вакцинации
Ротавирусы инфицируют почти каждого ребенка до достижения им возраста 3-5 лет и являются в мире основной причиной возникновения тяжелой диареи с дегидратацией организма детей в возрасте 3-5 лет. Каждый год в период до внедрения вакцины (1986-2000 гг.) более 2-х миллионов детей в мире госпитализировались по поводу ротавирусной инфекции. По расчетам ВОЗ, в 2008 году в мире было приблизительно 453 000 (420 000 – 494 000) смертельных исходов среди детей, ассоциированных с заболеванием ротавирусным гастроэнтеритом (РВГЭ).
В настоящее время не существует специфической терапии ротавирусной инфекции. По рекомендации ВОЗ, ротавирусные вакцины должны быть включены в национальные программы иммунизации и рассматриваться в приоритетном порядке, особенно в таких странах с высоким уровнем летальности, ассоциированной с РВГЭ, как страны Южной и Юго-Восточной Азии и Африки, расположенные южнее Сахары. Использование ротавирусных вакцин должно быть компонентом комплексной стратегии по борьбе с диарейными заболеваниями. К концу 2013 года ротавирусная вакцина была введена в 52 странах, и охват этой вакциной достиг 14%.
Первую дозу ротавирусной вакцины, по рекомендации ВОЗ, необходимо вводить как можно раньше – по достижении ребенком 6-недельного возраста. Вакцина RV1 должна вводиться дважды, а вакцина RV5 вводится трижды. Обе вакцины вводятся перорально, с интервалом не менее 4-х недель между дозами. Вакцину «РотаТек» можно вводить в один день с любыми другими вакцинами (АКДС, инактивированная вакцина против полиомиелита, вакцины против гемофильной и пневмококковой инфекций и др.) кроме оральной живой полиомиелитной вакцины.
Эффективность вакцин
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации. Существующие вакцины демонстрируют 80-90%-ную эффективность в отношении тяжелого ротавирусного гастроэнтерита (РВГЭ) в странах с очень низким или низким уровнем смертности от заболевания среди детей и взрослых и 40-60%-ную эффективность в странах с высоким уровнем смертности среди детей и высоким или очень высоким уровнем смертности среди взрослых. В развитых странах снижение заболеваемости РВГЭ наблюдалось через несколько лет после проведения иммунизации. В Мексике и Бразилии вакцинация привела к сокращению случаев смертельных исходов, обусловленных диареей, на 22-28% среди детей в возрасте 2- х лет и младше.
В большинстве случаев вакцинация в младенческом возрасте обеспечивает защиту от тяжелого РВГЭ, по крайней мере, на 2 года (период наибольшего риска).
Дети младенческого возраста могут получать ротавирусную вакцину вместе с АКДС, независимо от времени проведения вакцинации. Прививки ротавирусной вакциной детей в возрасте старше 2-х лет не считаются нецелесообразными. Ротавирусные вакцины могут вводиться одновременно с другими плановыми вакцинами для детей, кроме оральной полиомиелитной живой вакцины.
Поcтвакцинальные реакции
Существующие ротавирусные вакцины безопасны и толерантны. А в некоторых случаях возможны следующие реакции: недомогание, повышение температуры тела, тошнота, диарея, которые вскоре проходят.
Риск поствакцинальных осложнений
В крайне редких случаях может возникнуть инвагинация кишечника, которая может приводить к непроходимости (около 1/100 000 вакцинированных детей).
Противопоказания
Основными противопоказаниями для вакцинации против ротавирусной инфекции являются тяжелая аллергическая реакция на предыдущую дозу и тяжелый иммунодефицит. Предостережениями для применения ротавирусной вакцины являются инвагинация или пороки развития кишечника в анамнезе, хронические желудочно-кишечные заболевания и острое тяжелое заболевание. Вакцинацию необходимо откладывать в случае, когда у ребенка наблюдается острый гастроэнтерит или лихорадка на фоне тяжелого или средней тяжести заболевания.
Когда прививать?
В России в настоящее время зарегистрирована и разрешена к использованию вакцина RV5 («РотаТек»). Можно начинать вакцинацию с 6 недель жизни. Следует помнить, что, согласно инструкции к препарату, первая доза вакцины вводится в срок не позже 12 недель 6 суток жизни, а последняя – третья – не позже 36 недель. Минимальный интервал между вакцинациями – 4 недели.
Каков состав вакцин и можно ли делать несколько прививок в один день?
Какие компоненты могут содержаться в современных вакцинах?
Существуют различные классификации препаратов для активной иммунизации:
Живые с искусственно ослабленным возбудителем
Иммунная система видит возбудитель почти также, как настоящий вирус или бактерию. Разница в том, что вызвать заболевание он не может, ведь производители его «ослабили» до степени, когда он перестал быть патогенным. К такому типу «живых» вакцин относятся препараты против следующих инфекций: полиомиелит (оральная вакцина), туберкулез (вакцина БЦЖ), краснухи, кори, свинки, ветрянки, бруцеллеза, лихорадки Ку и т.п.
Убитые (инактивированные)
Этот случай отличается от первого лишь тем, что инфекционный агент уже не живой, содержит убитые целые микроорганизмы (бактерии и вирусы) или их части.
Прим.: В случае, когда речь идет о вирусах, некорректно говорить о «живом» или «мертвом» вирусе, ведь, с точки зрения науки, вирусы не являются чем-то живым. Правильнее говорить о вирулентных, т.е. способных заражать и вызывать полноценное заболевание, и инактивированных – не способных вызвать болезнь, но достаточных для выработки иммунного ответа. Для удобства мы будем называть их живыми/убитыми, тем более, что это выражение уже прочно вошло в обиход.
Примеры инактивированных вакцин: против коклюша (цельноклеточная), против полиомиелита (ИПВ) и др.
Эти препараты содержат обезвреженные (инактивированные) токсины бактерий, обладающие иммуногенностью и лишенные токсигенности. Для организма они уже не являются ядом, но всё ещё способны вызывать иммунный ответ.
На основе анатоксинов делают вакцины, например, от дифтерии, столбняка, коклюша (вакцина с бесклеточным коклюшным компонентом).
Прим.: Интересен факт, что при естественном заражении столбняком, иммунитет к нему не формируется. Потому как содержание токсина в крови не достаточно для формирования иммунной памяти, а бо́льшая концентрация приводит к летальному исходу. В данном случае инактивированный токсин – это единственная возможность получить иммунитет и не бояться данной инфекции.
Искусственные антигены
Материалом для создания искусственных антигенов служат рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии. В данном случае разработчик вакцины выступает инженером той конструкции, которую будут вводить пациенту.
Для создания такой вакцины необходимо пройти несколько этапов разработки:
– вначале выбирают какой-то из белков возбудителя, на который иммунная система хорошо реагирует;
– в лаборатории создают специально «обученную» клеточную культуру, которая этот белок будет по заданию производить (производят генную модификацию, встраивая в геном клеток-продуцентов последовательность, кодирующую нужный белок);
– обеспечивают эту культуру всем необходимым, чтобы видоизмененная клетка активно размножалась и производила антигены для вакцины;
– спустя какое-то время «собирают урожай», выделяя из раствора искомый белок.
Можно провести аналогию с процессом обычного брожения. То есть, «дрожжи» будут выступать в роли той самой специально обученной культурой клеток, а «спирт» – в роли искомого вещества, которое мы хотим получить от этих клеток. Фрукты или сахар являются пищей для дрожжей. Разница в том, что дрожжи «умеют» производить спирт, а антигены, например, для вакцины от вирусного гепатита В – нет.
Особенность вакцин с искусственными антигенами в том, что настоящего возбудителя инфекции в них нет совсем. Условно говоря, производители просто «срисовали» часть вируса и распечатали его множество раз на 3D-принтере, т.е. клонировали.
Примеры таких вакцин: против вируса гепатита В, против вируса папилломы человека (ВПЧ).
Сравним вакцины с собаками?
Для ещё большей наглядности предлагаем вам еще одну занимательную аналогию.
Дикий вирус – это волк:

Ослабленный вирус – это домашняя собака:

Инактивированный вирус – это мертвый волк:

Искусственный антиген – это лапа от плюшевой игрушки собачки:

Подведем итоги и вернемся к вопросу сочетаемости вакцин
Все вакцины можно разделить на 2 больших блока: живые и инактивированные (неживые).
Живые включают в себя живые, но ослабленные микроорганизмы (бактерии и вирусы). Неживые содержат убитые целые микроорганизмы или их искусственно созданные части.
В России зарегистрированы следующие варианты:
НЕЖИВЫЕ ВАКЦИНЫ от следующих инфекций:
- Вирусный Гепатит В (Регевак, Вакцина рекомбинантная дрожжевая, Комбиотех)
- Вирусный Гепатит А (Хаврикс, Аваксим, Альгавак)
- Полиомиелит ИПВ (Полимилекс, Полиорикс, Имовакс Полио, в составе комплексных вакцин)
- Грипп (инфлювак, ваксигрип, ультрикс, грипполы, совигрипп).
- Клещевой энцефалит (Энцевир, ФСМЕ-иммун, Клещ-Э-Вак, Энцепур)
- Вирус Папилломы Человека (Гардасил, Церварикс)
- Коклюш, дифтерия, столбняк (в составе комплексных вакцин: АКДС, Бубо-Кокк, Бубо-М, Пентаксим, Тетраксим, Инфанриксы, Адасель)
- Гемофильная инфекция тип b (Акт-хиб, Хиберикс, в составе комплексных вакцин)
- Пневмококк (Превенар 13, Синфлорикс, Пневмо 23, Пневмовакс 23)
- Менингококк (Менактра, Менвео, Менцевакс и другие)
и ЖИВЫЕ ВАКЦИНЫ:
- Вакцина от туберкулеза (БЦЖ, БЦЖ-М)
- Коревая вакцина (моновакцина без фирменного наименования)
- Краснушная вакцина (моновакцина без фирменного наименования)
- Паротитная вакцина (моновакцина без фирменного наименования)
- Корь+Паротит (дивакцина без фирменного наименования)
- Вакцина от кори, краснухи, паротита (Приорикс, MMR-II)
- Оральная Полиомиелитная Вакцина (Бивак полио)
- Вакцина оральная от Ротавируса (Ротатек)
- Вакцина от Ветряной оспа (Варилрикс)
Сочетаемость вакцин
Можно ли проводить вакцинацию препаратами из этих двух списков в один день? Да, можно, причем в любых сочетаниях!

Мнение CDC (Федеральное агентство министерства здравоохранения США):
«Although there is no exact limit on the number of injections, with a little flexibility, a provider can ensure that the primary series doses are given without administering too many injections at each visit.»
Перевод: «Не существует определенного лимита на число одновременно вводимых доз, однако следует подходить к вопросу гибко и не вводить слишком много доз за один раз.»
В России строгое ограничение есть только для БЦЖ, ее делают отдельно, но не из-за того, что она как-то взаимодействует с другими вакцинами, а потому, что есть риск, что по невнимательности медсестра введет ее не внутрикожно, как положено, а подкожно или внутримышечно, перепутав шприц с БЦЖ с другой вакциной. Это приведет к холодному абсцессу (осложнению). И этот риск минимизируют тем, что БЦЖ всегда делают отдельно от других вакцин (по крайней мере в России).
Также, по разным причинам, в инструкции к некоторым вакцинам могут быть указаны иные рекомендации. Например, в инструкции к вакцине «Клещ-Э-Вак» написано, что она разрешена к введению с другими инактивированными вакцинами:
«Допускается проводить вакцинацию против клещевого энцефалита одновременно (в один день) с другими инактивированными вакцинами Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям (за исключением антирабических).»
В то время как аналогичная по составу вакцина «Энцепур» разрешается к введению с любыми вакцинами:
«Вакцину Энцепур можно вводить одновременно со всеми препаратами из национального календаря профилактических прививок в один день, в разные участки тела. Применение вакцины Энцепур совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета).
Переносимость вакцин не ухудшается, количество побочных реакций не возрастает».
Почти всегда такой запрет связан с тем, что просто не были проведены исследования совместного применения вакцин в той конкретной стране, где в инструкции есть такое указание.
Плохая новость в том, что если медик, который проводит вакцинацию, внимательно читает инструкцию, то для него это основание вам отказать в одномоментном введении вакцин. Если вы планируете сделать прививки от нескольких инфекций в один день, лучше заранее изучите инструкции на предмет такой неприятности.
«Менактра» и «Превенар»
У людей с ВИЧ и аспленией CDC и IAC не рекомендуют делать в один день Менактру и Превенар13, так как это приводит к снижению иммунного ответа на некоторые антигены пневмококковой вакцины.
Для здоровых людей единого мнения на этот счёт нет, но по возможности желательно разносить эти вакцины на разные приемы.
ИНТЕРВАЛЫ МЕЖДУ ПРИВИВКАМИ, с точки зрения здравого смысла, если НЕ СДЕЛАЛИ В ОДИН ДЕНЬ, то:
Обе вакцины НЕживые = любой интервал
Одна вакцина живая, вторая нет = любой интервал
Обе вакцины живые = Ждать месяц
Исключение:
Если прививаемому показана и 13-валентная и 23-валентная вакцины от пневмококковой инфекции, то они не должны вводиться одновременно, и 13-валентная вакцина должна вводиться первой.
In patients recommended to receive both PCV13 and PPSV23, the 2 vaccines should not be administered simultaneously. PCV13 should be administered first.
Если 23-валентная вакцина была введена первой, то 13-валентная не должна вводиться ранее, чем через 8 недель у лиц в возрасте 6-18 лет, и не ранее, чем через год у лиц 19 лет и старше .
If PPSV23 has been administered first, PCV13 should be administered no earlier than 8 weeks later in children 6-18 years, and one year later in adults 19 years and older.
Однако, с учетом действующего законодательства в России, месяц придется ждать между любыми вакцинами, если они не были сделаны в один день.
ООО «АСКО-МЕД-ПЛЮС» благодарит Антонину Обласову за предоставление материалов.
Прививка от ротавирусной инфекции, а на следующий день от гепатита
Ротавирусная инфекция: вакцинация в Москве
Содержание:
- Миф 1. Ротавирусная инфекция — это понос и рвота, неприятно, но быстро проходит
- Миф 2. Ротавирус — болезнь грязных рук, если соблюдать правила гигиены, он не опасен
- Миф 3. Если это вирус, то после болезни должен сохраняться иммунитет
- Миф 4. Прививка против ротавируса – по эпидемическим показаниям. Но ведь эпидемии нет, значит, и делать ее не нужно
- Миф 5. Ребенка в первые полгода жизни и так постоянно прививают. Слишком большая нагрузка на иммунитет
Летом 2014 г. в Москве началась вакцинация детей от 1,5 до 8 месяцев против ротавирусной инфекции. Многие родители недоумевают: еще одна прививка, причем в таком раннем возрасте — зачем она нужна? Мы собрали основные мифы о ротавирусе и с помощью экспертов выяснили, чем он угрожает детям.

Миф 1. Ротавирусная инфекция — это понос и рвота, неприятно, но быстро проходит
Да, примерно так протекает болезнь у взрослых — ее еще называют «кишечным гриппом ». Однако большинство заболевших — дети первых лет жизни, взрослые болеют в 10 раз реже. Практически каждый ребенок по достижению 3-5 лет переносит ротавирусную инфекцию (РВИ). 1 из 5 обращается к врачу, 1 из 65 нуждается в госпитализации, примерно 1 из 293 умирает.

Самая большая опасность любой кишечной инфекции и ротавирусной в частности — потеря жидкости организмом. Ротавирус поражает клетки кишечника, из-за чего снижается его способность расщеплять и всасывать питательные вещества и развивается диарея (понос). У детей до 2 лет потеря жидкости с поносом и рвотой происходит очень быстро, и если ребенка не выпаивать специальным солевым раствором, ему грозит обезвоживание, которое может привести к отеку мозга.
По словам эксперта ВОЗ профессора Владимира Таточенко, половину заболевших детей можно выпоить под контролем врача, но остальным для поддержания водно-электролитного баланса в организме требуется капельница. «Летальность РВИ сегодня целиком зависит от уровня и доступности оказания медицинской помощи», — подтверждает Алексей Ртищев, главный внештатный специалист по инфекционным болезням у детей в ЦАО г. Москвы.
Чаще всего болеют дети от 6 до 12 месяцев, находящиеся на искусственном вскармливании: их кишечник за счет такого типа питания более уязвим, и они не получают иммунной поддержки из материнского молока.
Заболевание начинается остро — с повышения температуры и рвоты, а затем появляется понос, который длится обычно 3-7 дней. Вот данные о симптомах у детей от 6 месяцев до 3 лет, госпитализированных с ротавирусной инфекцией:
- стул до 10-15 раз в день;
- рвота в течение 2-3 дней — у 78,9%;
- температура выше 38,5ºС — у 68,3%;
- катаральные проявления со стороны верхних дыхательных путей, сохранявшиеся 3–4 дня — у 81,2% детей.
(По данным Научно-исследовательского института детских инфекций Федерального медико-биологического агентства.)
Миф 2. Ротавирус — болезнь грязных рук, если соблюдать правила гигиены, он не опасен
Действительно, ротавирус вызывает заболевание в виде острой кишечной инфекции (ОКИ), однако в отличие от других возбудителей ОКИ он чрезвычайно заразен, а обычные меры гигиены против него неэффективны.
Основной путь распространения ротавируса — фекально-оральный, непосредственно от человека к человеку или через зараженные предметы. Возможно также заражение через пищу и воду, как и для других кишечных инфекций, а также воздушно-капельным путем.
Передача вируса возможна до и после появления симптомов болезни, а также от болеющих бессимптомно. Инфицированные люди выделяют со стулом огромное количество вирусных частиц: это начинается за 2 дня до появления симптомов и может длиться до 2 месяцев после исчезновения симптомов болезни.
У кого можно узнать свой предварительный диагноз?Изменение температуры, артериальное давление, головокружение, слабость – данные симптомы могут быть у различных заболеваний. Помощь в установление диагноза больному, может оказать врач терапевт.
Неудивительно, что больше всего рискуют младенцы, начинающие ползать и ходить, — ведь они все тащат в рот. Подвержены заболеванию также ухаживающие за заболевшими детьми взрослые.
Ротавирус может сохраняться в условиях низкой влажности, в том числе на гладких поверхностях, он относительно устойчив к мылу для рук и распространенным дезинфицирующим средствам (воздействуют на ротавирус лишь концентрированные растворы спирта, хлора, йода). Специалисты не исключают распространения ротавируса через загрязненную систему водоснабжения, а также через инфицированную пищу в местах общественного питания.
По словам профессора Лейлы Намазовой-Барановой, директора НИИ профилактической педиатрии и восстановительного лечения Научного центра здоровья детей, одно из самых «заразных» мест — детские больницы. 27-30% маленьких французов и американцев заболевают ротавирусной инфекцией во время лечения в детских стационарах по поводу других болезней. 70% детей, госпитализированных в Научный центр здоровья детей с ротавирусом, до этого лежали в других детских больницах, где и произошло заражение.
Исследования подтвердили: уровень распространенности ротавирусной инфекции в странах с высоким и низким уровнем санитарно-гигиенических условий одинаков. Поскольку ротавирусы активно циркулируют в развитых странах с повсеместно доступной чистой водой, считается, что только гигиенических мер для победы над ротавирусом недостаточно.
Руки мыть, конечно, надо. Но если вы растите ребенка не в уединенном месте, посещаете детскую поликлинику, ходите на развивающие занятия и собираетесь вести малыша в детский сад, шанс столкновения с ротавирусом достаточно высок.
Миф 3. Если это вирус, то после болезни должен сохраняться иммунитет
Ротавирус, открытый в 1973 г. и названный так за свою круглую форму (от «rota» — колесо, лат.), имеет множество разновидностей — серотипов. Иммунитет, приобретенный после заболевания, вызванного одним серотипом, не защищает от других, таким образом ротавирусной инфекцией можно болеть несколько раз. Есть данные, что, переболев РВИ дважды, человек приобретает иммунитет, но полноценных исследований на этот счет не проводилось.
На сегодняшний день известно, что приобретенный иммунитет после вакцинации против ротавируса длится 5 лет (возможно, и дольше, но вакцина выпущена только в 2009 г., и для более длительного исследования пока нет данных).
Миф 4. Прививка против ротавируса – по эпидемическим показаниям. Но ведь эпидемии нет, значит, и делать ее не нужно
Вот что пояснила нам профессор Ирина Лыткина, зам. главного врача Городского консультативно-диагностического центра по специфической иммунопрофилактике. Национальный календарь прививок РФ включает вакцинацию, которую делают всем детям в России бесплатно, за счет федерального бюджета. Национальный календарь по эпидемическим показаниям содержит прививки, решение о проведении которых принимают региональные власти в зависимости от эпидемической ситуации. Такая вакцинация проводится за счет бюджета субъекта федерации.
В Москве — не самая плохая ситуация с ротавирусом (48,7 заболевших на 100 тыс. населения, среди детей до 17 лет — 188,93 заболевших на 100 тыс. населения), но заболеваемость им растет примерно на 3,5% ежегодно. Поэтому принято решение вакцинировать московских детей первого полугодия жизни против ротавирусной инфекции. Все детские поликлиники уже получили необходимое количество вакцины и рекомендации по ее применению. Возможно, спустя время опыт Москвы удастся распространить и на другие регионы РФ.

Миф 5. Ребенка в первые полгода жизни и так постоянно прививают. Слишком большая нагрузка на иммунитет
Вакцинация против ротавируса сегодня включена в национальные календари прививок 69 стран мира. Во многих из них существенно снизилась заболеваемость РВИ. Так, в США через два года после введения плановой вакцинации ротавируса стало меньше на 85-94%. После внедрения вакцинации в Мексике и Бразилии смертность от острых кишечных инфекций снизилась на 22-41%. При этом поствакцинальных осложнений выявлено не было.
По наблюдениям врачей-педиатров, московские дети, привитые этим летом, избежали кишечных инфекций на курортах Болгарии, где случаи подобных заболеваний — скорее правило, чем исключение почти для всех отдыхающих малышей.
Вакцина против ротавируса — оральная, закапывается ребенку в рот. Сроки вакцинации рассчитаны исходя из того, чтобы закончить профилактику до пика заболеваемости РВИ, который приходится на 6-12 месяцев. Первую прививку рекомендуют делать в 2 месяца (одновременно в пневмококковой вакциной), вторую — в 3 месяца (вместе с АКДС), третью — в 4,5 месяца (вместе с АКДС).
Вакцинация и простуда: вместе или порознь?
Поделиться:
Отсроченная опасность
Календарь профилактических прививок строго регламентирован: каждая вакцина имеет свои сроки введения. Они рассчитаны исходя из особенностей иммунной защиты и сроков формирования системного иммунитета. Чаще всего после введения первой дозы необходимо делать ревакцинацию, т. е. прививаться повторно. Количество рекомендованных ревакцинаций разными вакцинами колеблется от о1 до 7. Интервал между прививками, как и график, утвержден исходя из особенностей иммунного ответа на ту или иную вакцину.
Установленный временной «зазор» между вакцинациями «укорачивать» категорически запрещено — в противном случае снижается иммунная защита, а вот удлинять его при наличии на то веских оснований разрешается. Этим и пользуются многие врачи, перенося очередную прививку по самым разным причинам, среди которых одно из первых мест занимает ОРВИ.
И это понятно — ведь чаще всего вакцинируют детей, а они могут болеть респираторными инфекциями до 10 раз в год, а то и больше. При плотном графике прививок в первые годы жизни вероятность того, что очередная вакцинация придется на простуду, весьма велика.
«Ничего страшного, вакцинируем позже, пусть окрепнет», — подобные уверения нередко приходится слышать родителям от педиатров. Но пока мамы и папы ждут выздоровления ребенка, малыш остается один на один с опасными, порой смертельными заболеваниями.
Сегодня, когда все чаще звучат давно забытые диагнозы, такие как корь, дифтерия и даже бешенство и столбняк, медлить с надежной защитой можно только когда риск вакцинации превышает пользу. И при простуде чаша весов зачастую склоняется в пользу прививания, а не отказа от него.
Прививка при насморке — это норма!

Зарубежные специалисты уверены: дети с ОРВИ, протекающей в мягкой форме, должны прививаться по графику, даже если на момент вакцинации у них повышена температура тела. Авторитетные медицинские организации, в том числе Американский центр по контролю и профилактике инфекционных заболеваний, Американская академия семейных врачей и другие, рекомендуют прививать ребенка, даже если у него:
- температура тела выше 37 градусов (но не выше 38!);
- насморк или кашель;
- воспаление среднего уха (отит);
- легкая диарея.
Во всех этих ситуациях польза от вакцинации (своевременная защита от тяжелых инфекций) существенно выше, чем риск побочных эффектов.
Пресловутое «иммунитет не выдержит» — утверждение из разряда мифов, которые не имеют к истине никакого отношения. Иммунная система ребенка, да и взрослого человека регулярно сталкивается с миллионами антигенов — компонентами вирусов и бактерий, против которых организм вырабатывает антитела. Так происходит изо дня в день, в том числе и когда человек болен.
Читайте также:
Лечение насморка у маленьких детей
Вакцина — это лишь еще один, дополнительный, антиген. Она может вызвать, как правило, мягкие побочные эффекты, например, умеренную лихорадку, болезненность или отечность в месте введения. Но вакцина не способствует ухудшению состояния или обострению легкой простуды: дополнительный антиген — это только один вызов из многих тысяч, на которые приходится отвечать постоянно.
Стоит отметить, что мнение отечественных педиатров по поводу иммунизации температурящих детей все-таки отличается от точки зрения западных коллег: в методических указаниях Минздрава РФ при нетяжелых ОРВИ рекомендуется проводить вакцинацию после нормализации температуры тела.
И все же набивший оскомину насморк не является противопоказанием к прививкам и в отечественной медицине. Как и кашель, боль в горле и прочие катаральные симптомы, протекающие при температуре менее 37 градусов.
Хочется подчеркнуть, что в подавляющем большинстве случаев нет необходимости в проведении анализов крови перед планируемой вакцинацией, поскольку реальные противопоказания подтверждать лабораторными исследованиями нет смысла: их нельзя не заметить.
Привить: когда нужно погодить?

Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний — безусловные временные противопоказания к вакцинации. Под это понятие подпадают:
- ОРВИ и грипп, сопровождающиеся повышением температуры тела (выше 37 градусов в отечественных рекомендациях и выше 38 — в западных);
- бактериальные инфекции (бронхит, пневмония и др.);
- бронхиальная астма в стадии обострения;
- хронический обструктивный бронхит в стадии обострения;
- атопический дерматит в стадии обострения;
- сенная лихорадка в стадии обострения и другие патологии.
Согласно методическим указаниям Минздрава РФ, плановые прививки в таких случаях должны проводиться через 2–4 недели после выздоровления или во время ремиссии. При этом в некоторых случаях имеет смысл вакцинировать под лекарственной защитой, например прививать ребенка, страдающего аллергией или атопическим дерматитом, на фоне назначения антигистаминных препаратов.
Существует также и перечень заболеваний, которые являются медотводом от вакцинации. Среди них:
- Тяжелое хроническое заболевание, например рак.
- Иммунодепрессия. К этому состоянию не относятся частые простуды — об истинном иммунодефиците говорят после трансплантации органов или костного мозга, а также при приеме иммунодепрессантов.
- Тяжелая аллергическая реакция на предыдущую дозу вакцины или компонента вакцины. Опять же подчеркнем, что к тяжелым не относятся местные реакции, лихорадка.
Согласно статистике Минздрава РФ, только у 1 % детей встречаются основания для медотвода от вакцинации и примерно еще у 1 % — для временной отсрочки иммунизации. Таким образом, 98 детей из 100 должны прививаться согласно календарю прививок, из месяца в месяц, несмотря на насморки и прочие мелкие неприятности.
gormed.su
Вакцинация против ротавирусной инфекции
Заказать звонок
Согласно статистике, в половине случаев госпитализации маленьких детей с признаками острых кишечных заболеваний причиной является ротавирусный энтерит. Проблема особенно актуальна для детей в возрасте примерно до пяти лет, которые болеют чаще представителей других возрастных групп и сложно переносят заболевание. Болезнь опасна тем, что может привести к обезвоживанию организма из-за сильной рвоты, поноса и лихорадки.
Чтобы уберечь малышей, разработали специальные вакцины, одна из которых – «Ротатек» – успешно применяется во всем мире. Именно ее используют в Клинике Горбакова для вакцинации против ротавируса.

Состав вакцины
Препарат «Ротатек» производится американской корпорацией «Мерк Шарп и Доум» на территории Нидерландов. В его составе – живые культуры ротавирусов пяти разных подтипов, а также безопасные вспомогательные вещества, необходимые для сохранения работоспособности микроорганизмов.
Вышеназванная вакцина изготавливается путем генной инженерии. В ее основе – комбинированный ротавирус, который содержит участки генома, провоцирующие оптимальную иммунную реакцию. Такой подход позволяет получать высокую защиту от вирусов, поскольку последние регулярно изменяют антигенную структуру в силу вариабельности.
Показания
Вакцинация препаратов «Ротатек» проводится исключительно маленьким детям. Лекарство выпускается в форме раствора для перорального применения – капель в рот. Жидкость из компактного тюбика с дозатором выдавливают на внутреннюю сторону щеки малышу. При выплевывании или срыгивании повторное введение не проводится.
Противопоказания к иммунизации
В Клинике Горбакова иммунизация не проводится при таких симптомах:
- острые заболевания (инфекции) с лихорадкой или ознобом;
- состояние иммунодефицита;
- пороки развития и функционирования кишечного тракта;
- рвота или диарея;
- аллергические реакции на предыдущие введения аналогичного препарата;
- непереносимость фруктозы, выраженная недостаточность ферментов сахарозы и другие признаки сбоев ферментного комплекса.
Как выполняется вакцинация
Сроки проведения вакцинации определяет педиатр в индивидуальном порядке, поскольку эта прививка не входит в Календарь. В Клинике профессора Горбакова придерживаются рекомендаций из инструкции, поэтому чаще иммунизация строится по такой схеме:
- в возрасте от шести до двенадцати недель ребенок получает первую дозу;
- рекомендуемый интервал между прививками – от четырех до десяти недель;
- для формирования продолжительного иммунитета ввести вакцину необходимо три раза подряд – до 8-мимесячного возраста;
- в случае с этим вирусом ревакцинация не нужна.

Удобнее всего сочетать иммунизацию против ротавируса с плановыми прививками в три, четыре с половиной и шесть месяцев. Если есть необходимость в ранней защите от ротавируса, сроки могут быть сжатыми: в 6, в 14, в 22 недели. Нежелательно вводить первую дозу после 15-ти недель от рождения ребенка. Однако, если это произошло, в дальнейшем стоит сократить интервал до минимальных четырех недель.
Насколько велика вероятность осложнений
Вероятность побочных явлений после введения этой вакцины не превышает 0,01 %. Очень редко по истечении некоторого времени педиатры отмечают воспалительный процесс в среднем ухе, некритичные заболевания горла или носа, выраженный бронхоспазм, а в 0,001% – кишечную непроходимость. Иногда по истечении некоторого времени наблюдается аллергия крапивница, которая проходит самостоятельно.
Эффективность вакцинации
После трехкратного введения препарат «Ротатек» формирует у ребенка иммунитет на протяжении наиболее критического периода – примерно до пяти лет. Как и остальные вакцины, он не дает 100 % гарантии и защиты, однако серьезно облегчает процесс протекания кишечного гриппа и снижает в разы вероятность серьезных осложнений.
После введения в организме ребенка вырабатывается защита ко всем G-серотипам вируса, включая те, которые в составе препарата отсутствуют. В течение первого сезона эффективность иммунного ответа к тяжело протекающему ротавирусу достигает 97 %, в течение двух следующих – составляет около 70 %.
Качественная и безопасная генно-инженерная вакцина под названием «Ротатек» легко переносится организмом маленького ребенка и формирует устойчивую защиту. В Клинике Горбакова вакцинация проводится под контролем опытных педиатров, а по окончании родители получают квалифицированные рекомендации и ответы на любые вопросы.
Прививка от ротавируса детям
Ротавирусная инфекция (так называемый «кишечный грипп») представляет собой острое инфекционное заболевание, которое может спровоцировать развитие тяжелого гастроэнтерита у детей до 5 лет. Чаще всего дети сталкиваются с этим вирусом в возрасте от 4 месяцев до 1,5 лет, поэтому вакцинировать их от ротавируса стоит как можно раньше.
Показания к вакцинации
При ротавирусной инфекции температура у ребенка повышается до 38-39 градусов, начинается сильная рвота и диарея (10 и более раз в сутки), что вызывает сильное обезвоживание и приводит к нарушению обменных процессов. В некоторых случаях могут развиться симптомы поражения дыхательных путей. У детей с серьезными заболеваниями, такими как муковисцидоз, иммунодефицит, состояние после трансплантации органов ротавирус может спровоцировать даже смертельный исход.
Инфекция передается через зараженную ротавирусом воду, продукты питания, грязные руки, игрушки, бытовые предметы, которым пользовался зараженный человек. При этом у детей старше 5 лет и взрослых это заболевание проходит в легкой форме. Поэтому маленькие дети часто заражаются ротавирусом от старших членов семьи, а также от других маленьких детей, у которых период инкубации длится 2-3 дня, а сам вирус еще продолжает выделяться в течение 5-7 дней после окончания острого периода болезни, длящегося 3 суток. Всплески этого заболевания приходятся на холодное время года.
Вакцинация от ротавируса показана всем детям в возрасте от 2 месяцев до 2 лет, у которых нет противопоказаний. Чаще всего ее проводят в возрасте от 6 до 32 недель, что снижает риск заражения на 80% и защищает от тяжелого течения этого заболевания.
Противопоказания
Нельзя проводить вакцинацию от ротавирусной инфекции в таких случаях:
- развитие тяжелых побочных реакций при введении первой или второй доз вакцины;
- индивидуальная непереносимость компонентов, входящих в этот препарат;
- непереносимость фруктозы;
- иммунодефицит или подозрение на иммунодефицит;
- пороки развития органов пищеварения;
- наличие проблем с кишечником;
- инвагинация кишечника в анамнезе;
- острые инфекционные заболевания или хронические заболевания в стадии обострения, которые сопровождались рвотой или диареей;
- повышенная температура тела;
- ОРВИ.
С осторожностью следует делать эту вакцину при задержке развития у ребенка и при злокачественных новообразованиях. Если ребенок уже переболел ротавирусной инфекцией, то давать ему вакцину не имеет смысла. Поскольку уже через 7 дней после болезни у ребенка развивается стойкий иммунитет к этой инфекции. После 2 лет вакцинирование от ротавируса не проводится.
Разновидности препаратов
В мире на данный момент всего существует 2 вакцины от ротавируса для детей:
- Ротатек производства компании Merck Sharp&Dohme Corp (больше информации об этой вакцине здесь https://www.vse-privivki.ru/privivka-rotatek.php);
- Ротарикс производства компании GlaxoSmithKline Biologicals S.A..
Вакцина Rotateq обеспечивает очень стойкий иммунитет от ротавируса при трехкратном введении. Для профилактики ротавирусной инфекции в России применяется именно вакцина Ротатек, которая является эффективной сразу против 5 штаммов, вызывающих около 90% всех случаев ротавирусной инфекции у детей. Она выпускается в виде капель, которые нужно принимать перорально. Регистрацию в России она прошла еще в 2012 году.
Вакцина Rotarix содержит только один штамм ротавируса. Она вводится двукратно и защищает не только от ротавируса, но и от других кишечных инфекций, поскольку оказывает стимулирующее действие на внутрикишечный иммунитет.
Схема вакцинации
Полный курс вакцинации от ротавируса включает введение трех доз. Его рекомендуется вводить по схеме 2 месяца – 3 месяца – 4,5 месяца, чтобы сформировать у ребенка долгосрочный иммунитет. Вакцинацию от ротавируса можно совмещать с другими плановыми прививками, о времени проведения которых можно узнать по ссылке https://www.vse-privivki.ru/grafik-vakcinacii.php.
Вводить первую дозу вакцины от ротавируса рекомендуется не раньше, чем на 6-й неделе жизни ребенка, и не позже, чем на 12 неделе жизни. После прохождения всего курса вакцинации у ребенка формируется иммунитет на 3-4 года, чего хватает на то, чтобы ребенок вышел из того возраста, когда это заболевание переносится тяжело.
Введение вакцины от ротавируса не является обязательным. Поэтому иммунизация детей от этого заболевания проводится только по желанию родителей. Она позволяет избежать многих неприятностей, таких как многократная рвота и сильная диарея у маленького ребенка, и многих бессонных ночей, а также госпитализации в стационар, которая может потребоваться при ротавирусной инфекции из-за сильного обезвоживания и интоксикации организма. Если вакцинацию от ротавируса не сделать, то в возрасте до 5 лет вероятность того, что ребенок переболеет этой инфекцией, почти 100%.
Возможные побочные реакции
Обычно дети очень легко переносят вакцинацию от ротавирусной инфекции. К тому же препарат просто закапывается ребенку в рот, поэтому он не чувствует боли и не пугается. Но в некоторых случаях в течение 2 суток после введения вакцины может повыситься температура тела, начаться рвота или диарея. Эти симптомы проходят самостоятельно и не требуют обращения к врачу.
К опасным осложнениям, которые может вызвать вакцинация ребенка от ротавируса, относятся инвагинация кишечника или аллергическая реакция на препарат. При инвагинации кишечника происходит вворачивание одного сегмента в другой, что провоцирует непроходимость кишечника и может потребовать хирургического вмешательства. Аллергическая реакция на эту вакцину может иметь вид бронхоспазма, крапивницы, отека Квинке или даже анафилактического шока.
Тяжелые осложнения вакцинации от ротавирусной инфекции развиваются очень редко, в то время как тяжелое течение ротавирусной инфекции у детей до 5 лет развивается в 80%. Поэтому не стоит недооценивать опасность этой болезни, поражающей систему пищеварения, несмотря на то, что вакцинация от нее не включена в Национальный календарь профилактических прививок.
Стоимость
Перед проведением вакцинации от ротавируса ребенку нужно сделать общий анализ крови и общий анализ мочи. В стоимость вакцинации включен врачебный осмотр на предмет выявления противопоказаний, стоимость самой вакцины, заполнение необходимой медицинской документации и наблюдение за ребенком в течение 30 минут после вакцинации.
Прививка «Ротатек» от ротавирусной инфекции
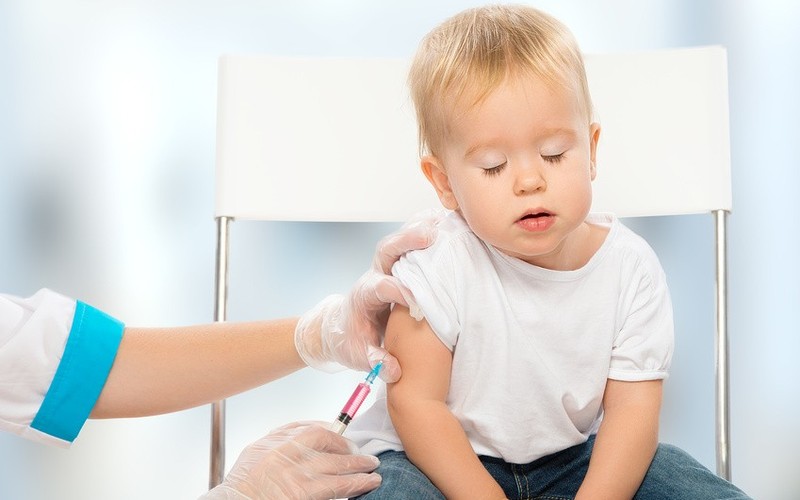
От чего ставят прививку «Ротатек», не так давно появившуюся в России? Эта вакцина вызывает выработку иммунитета к ротавирусной инфекции человека. Согласно статистическим данным, ротавирус является виновником более половины случаев госпитализации детей с острыми кишечными заболеваниями. Ежегодно во всём мире на стационарное лечение от ротавирусного энтерита поступает около 2 млн маленьких пациентов. В основном эта проблема актуальна для детей до пятилетнего возраста. Взрослый человек является носителем ротавируса и заболевает редко.
Болезнь опасна тем, что сопровождается сильной рвотой и поносом, высокой температурой и обезвоживанием. Иногда её ещё называют кишечным гриппом. Кроме того, часто ребёнок болеет дважды, поскольку у ротавируса много разновидностей и иммунитет к одной из них не даёт полной защиты от другой. В связи, с такой ситуацией были разработаны вакцины против ротавирусов, которые с успехом применяются в 41 стране мира. Одна из таких прививок — вакцина «Ротатек».
Производитель «Ротатек» — корпорация «Мерк Шарп и Доум», США (MERCK SHARP & DOHME, Corp.). Вакцина, применяемая в европейских странах, упаковывается на производстве, находящемся в Нидерландах.
В состав «Ротатек» входят живые культуры человеческого и бычьего ротавирусов пяти подтипов: G1, G2, G3, G4 и P1A, а также вспомогательные вещества, обеспечивающие сохранение микроорганизмов,вызывающие наиболее благоприятную иммунную реакцию. Такая комбинация обеспечивает развитие хорошей защиты от вирусов, проявляющих большую вариабельность и постоянно меняющих свою антигенную структуру.
По инструкции «Ротатек» применяется для профилактики ротавирусной инфекции исключительно в детском возрасте. Вакцина представляет собой раствор для перорального применения, то есть капли в рот. Упакована она в тюбик-дозатор, содержащий одну прививочную дозу. Жидкость из тюбика выдавливают ребёнку в рот на внутреннюю поверхность щеки. Если малыш выплюнул или срыгнул вакцину, повторять введение не нужно.
«Ротатек» совместим с большинством вакцин, применяемых согласно национальному календарю прививок. Его можно делать одновременно с прививками против столбняка, дифтерии, краснухи, кори и паротита, вируса гепатита B, ХИБ-инфекции, пневмококковых и менингококковых инфекций.
Прививка «Ротатек» совместима с любой коклюшной вакциной, содержащей бесклеточный компонент коклюша. Одновременно с цельноклеточными вакцинами против коклюша его прививать нельзя.
Также «Ротатек» вводят одновременно с инактивированными вакцинами против полиомиелита. Совмещать вакцинацию с прививкой живой пероральной полиовакциной нельзя, так как взаимодействие их до конца не изучено. Есть данные, что такая комбинация препаратов снижает иммунный ответ на ротавирус.
Сроки вакцинации «Ротатек»
Когда делают прививку «Ротатек»? Поскольку вакцина не включена в календарь прививок, то сроки определяет непосредственно педиатр. Схема вакцинации «Ротатек» строится на рекомендации, изложенной в инструкции к препарату.
- Первая доза вакцины вводится детям в возрасте от 6 до 12 недель.
- До какого возраста ставится «Ротатек»? До 32 недели от рождения, необходимо завершить полный курс этих прививок.
- Сколько раз делать «Ротатек»? Вакцина вводится трижды с интервалом между прививками в 4–10 недель.
Таким образом, график «Ротатек» может выглядеть так:
- возраст 3–4,5–6 месяцев, что совпадает с плановыми прививками по календарю;
- или 2–4,5–6 месяцев;
- при необходимости ранней защиты вакцинацию проводят в сжатые сроки: на 6–14–22 недели.
Не рекомендуется вводить первую дозу после возраста 15 недель. Но если всё-таки такая ситуация возникла, то ведение последующих двух доз делают с минимальным интервалом в 4 недели. Проводить ревакцинацию «Ротатек» не требуется.
Как подготовить ребёнка к вакцинации
Специальной подготовки к прививке «Ротатек» не требуется. Как до, так и после вакцинации ребёнку можно есть, пить соки и другие жидкости, кормить его грудным молоком.
Сам препарат нельзя смешивать с посторонними жидкостями или пищей, другими лекарствами.
Лёгкие простудные заболевания не являются противопоказанием к вакцинации. Препарат можно применять у недоношенных детей, родившихся на сроке после 25 недель беременности.
Реакция организма на прививку
Какая может быть реакция у ребёнка на вакцину «Ротатек»? Реакция организма у ребёнка на «Ротатек» обычно отсутствует. Вакцина легко переносится детским организмом, не доставляя неприятностей. В проведённых исследованиях отмечались проявления рвоты, поноса или повышения температуры, которые не превышали частоту таких же реакций в группе детей без прививки (плацебо).
После прививки с ребёнком можно гулять на улице. Можно искупать малыша в день прививки.
Давать после вакцинации профилактические жаропонижающие нецелесообразно, так как температура повышается очень редко и чаще связана с другими факторами (простуда, режутся зубки).
Курс вакцинации следует завершить до восьмимесячного возраста, проводить ревакцинацию не требуется.
«Ротатек» легко переносится детьми, а осложнения от него крайне редки и связаны в основном с индивидуальной непереносимостью компонентов и иммунодефицитными состояниями. В то же время практически каждый невакцинированный ребёнок в возрасте до пяти лет дважды болеет кишечным гриппом.
По всем вопросам вакцинации обращаться по телефону: 48-16-41

 Читайте также:
Читайте также: 
