Понос после антибиотиков у взрослых и детей
Количество просмотров: 208 466
Дата последнего обновления: 26.08.2021
Среднее время прочтения: 5 минут
Препараты широкого спектра действия, убивающие большое количество бактерий, подействуют на Вас с наибольшей вероятностью. К таким средствам в том числе относятся клиндамицин (клеоцин), некоторые виды пенициллина и цефалоспорины.
Антибиотики обычно назначаются, чтобы лечить от бактериальных инфекций. Но спустя 4–5 дней употребления лекарств Вы можете столкнуться с расстройством кишечника, которое является побочным эффектом. Антибиотики уничтожают болезнетворные бактерии, но также убивают и полезные микроорганизмы Вашего кишечника. Это нарушает баланс его микрофлоры и приводит к увеличению количества «плохих» бактерий.
Симптомы
Если Вы принимаете антибиотик, лекарство вызовет умеренные изменения в численности кишечных бактерий, что может привести к поносу на протяжении нескольких дней и недель. Такую диарею называют антибиотик-ассоциированной. Если изменения количества этих микроорганизмов более резкие, у Вас могут быть следующие симптомы:
- водянистая диарея – сильный понос водой у детей и взрослых, который также может быть вызван бактериальными и вирусными инфекциями, приводящими к выходу электролитов и жидкости в просвет кишечника;
- боль при нажатии на живот – обычно острая, требует немедленного обращения к врачу;
- спазматическая боль в животе – возникает из-за судорожного сокращения мышц, которое связано с временным сужением просвета кишок;
- температура. Даже небольшое повышение температуры тела до 37 °C – повод для визита к специалисту.
Если причины поноса не ясны, но при этом Вы принимаете антибиотики, обязательно сообщите врачу название назначенного препарата, дату начала его приема и появления кишечных симптомов. В большинстве случаев специалист сможет диагностировать антибиотико-ассоциированную диарею на основании Ваших симптомов, истории лечения и результатов осмотра.
Лечение диареи после курса антибиотиков у взрослых
Обычно чтобы остановить понос после лечения взрослого используются следующие препараты:
- энтеросорбенты – лекарства, обладающие сорбирующим действием. Средства из этой группы помогают задерживать и удалять из организма токсины и продукты жизнедеятельности бактерий;
- пробиотики – препараты, в составе которых присутствуют полезные бактерии, подавляющие рост патогенных микроорганизмов и восстанавливающие естественный баланс в кишечнике.

В случае умеренного поноса после приема антибиотиков постарайтесь соблюдать следующие советы:
- пить много жидкости для предотвращения обезвоживания. В первую очередь это должна быть обычная вода (не менее 50 % от общего количества), а также компоты, разбавленные соки, некрепкие чаи, кисели, отвары трав (только по рекомендации врача). Если понос после приема антибиотиков развился у ребенка, то это правило нужно соблюдать с особой тщательностью;
- временно не употреблять молочные продукты и еду, содержащую пшеничную муку (хлеб, макароны, пиццу), потому что желудочно-кишечный тракт может быть чрезмерно чувствительным к ним на протяжении нескольких дней. Избегать при диарее употребления богатых клетчаткой продуктов – фруктов, кукурузы и отрубей.
Если при приеме антибиотиков начался понос, рекомендуется обязательно обратиться к врачу. Он проведет тщательную диагностику и расскажет, как лечить диарею. Специалист может назначить антидиарейное средство ИМОДИУМ ® Экспресс. Препарат начинает действовать через 1 час после применения и останавливает диарею от лекарственных средств, предотвращая потерю воды и полезных веществ 1 .
Когда обращаться к врачу
Незамедлительно обратитесь к врачу, если понос после антибиотиков у взрослых или детей сопровождается каким-либо из перечисленных симптомов:
- более пяти испражнений в день;
- очень сильный понос после антибиотиков (водянистая диарея);
- высокая температура;
- боль в животе или при нажатии на живот;
- кровь или гной в кале.
ИМОДИУМ ® Экспресс при поносе у детей и взрослых
При поносе на фоне приема антибиотиков важно принимать меры сразу. ИМОДИУМ ® Экспресс бережно борется с этим состоянием, приводя кишечник в норму. Важно быстро остановить понос, чтобы избежать обезвоживания. Лечение диареи может осуществляться при помощи других лекарств.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
“Имодиум противопоказан для применения у детей младше 6 лет”
1 Согласно инструкции по медицинскому применению препарата ИМОДИУМ ® Экспресс.
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Есть два стула: диарея после антибиотиков
Антибиотики прочно вошли в нашу жизнь. Частенько они действительно нужны, но многие люди назначают себе их сами «на всякий случай». И такое гадание на таблетках может дорого обойтись для организма. Ведь даже антибиотики, купленные по рецепту врача, могут иметь кучу побочек, о которых и в инструкции по применению читать-то страшно.
Иногда из-за этого даже приходится прекращать курс лечения раньше времени — и так, конечно, делать не надо. Бросать таблетки — значит, поощрять резистентность. А если проще, то твой организм, как после вакцинации, привыкает к антибиотикам и в следующий раз не даст им нормально выполнять свои задачи.
 Что делать, если антибиотики прописал лечащий врач, а побочные эффекты всё равно возникли?
Что делать, если антибиотики прописал лечащий врач, а побочные эффекты всё равно возникли?
Понос от лекарств — аттракцион сомнительный. Прочитать пару книг из отложенных на потом, сидя в туалете, конечно, полезно, но уверены, ты предпочитаешь заниматься этим где-то поближе к своей зоне комфорта.
Диарея после антибиотиков может возникнуть как из-за самого препарата, так и из-за токсинов, образующихся после гибели бактерий под действием таблеток. Да и микрофлора кишечника тебе спасибо не скажет, ведь антибиотики одинаково заточены на уничтожение и вредных, и полезных бактерий. Да и паспорт они обычно не спрашивают, а организм детей на многие лекарства реагирует острее. Ладно самому в туалете посидеть, но когда у ребенка понос от лекарств — точно задумаешься, нужны ли вообще такие препараты.
Но раз врач их прописал, на то есть основания. Так что запомни простую мантру: купировать возможные побочные эффекты, а не забрасывать лечение.
Чтобы остановить диарею, надо восстанавливать баланс микрофлоры и снижать токсический эффект препаратов с помощью специальных средств. К таким относится Полисорб. Он выводит токсины, возникшие как от самого заболевания (вирусного, бактериального или невыясненной этиологии), так и от приёма антибиотиков. Он, конечно, не сделает приём лекарств полностью безопасным, но поможет снять интоксикацию и ее проявления, вроде диареи от таблеток.
 Кому нужен Полисорб?
Кому нужен Полисорб?
Всем, кто столкнулся с побочными эффектами антибиотиков или просто хочет поддержать организм во время их приема. Подходит детям, взрослым и пожилым, беременным, аллергикам, диабетикам. Он давно в арсенале у зожников всех мастей, поборников правильного питания и тех, кто просто любит следить за чистотой и здоровьем организма.
Высокие показатели безопасности позволяют принимать этот препарат без назначения врача (аллилуйя!). Полисорб компенсирует эффект от агрессивных антибиотиков, оставляет понос от таблеток в прошлом, а зачастую вносит вклад в устранение причины их приема — организм без токсинов явно лучше справляется со своими проблемами.
Курс приёма Полисорба в таких случаях — 10-14 дней. Да, его можно спокойно пить параллельно с антибиотиками. Только не одновременно, а за час до еды или приёма таблеток — иначе он может нейтрализовать эффект препаратов.
Понос от таблеток — далеко не единственное, с чем тебя может поддержать Полисорб. Так что он пригодится и после окончания курса антибиотиков: поможет при отравлении, похмелье и аллергических реакциях. Словом, точно не повредит домашней аптечке — а если украсить мишурой, то и на новогоднем столе будет уместным.
Почему Полисорб подойдет вам?
Рекомендован к применению людям всех возрастов.
Начинает действовать через 1-4 минуты после приема.
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
Мягко выводит вредное и нормализует микрофлору кишечника.
Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции.
Если у Вас возникли сложности для подсчета индивидуальной дозы препарата Полисорб, вы можете получить бесплатную консультацию по телефону: 8-800-100-19-89 или в разделе консультации.
Как предупредить понос у ребенка после приема антибиотиков?
Антибиотики это хорошо или плохо ?
В педиатрии антибиотики используются довольно часто, это инфекции уха-горла-носа, респираторные инфекции, болезни почек и мочевыделительных путей и многие другие, причиной которых являются бактерии. Антибиотики спасают огромное количество жизней, но иногда, при их использовании, бывают неприятные осложнения. Это особенно актуально в странах, где существует безрецептурная продажа антибиотиков, там их назначение детям происходит намного чаще и хаотичней, иногда даже без рекомендаций врача. Соответственно увеличивается и частота осложнений от такого лечения.
Одним из таких побочных эффектов применения антибиотиков является антибиотик-ассоциированная диарея , другими словами понос, который может быть 3 и больше раз в день и возникает на фоне или в течение 8 недель (2 месяцев!) после окончания приема антибиотика, если, конечно, нет какой-то другой причины, например кишечной инфекции или отравления.
Диарейный синдром составляет 75-80% всех нежелательных реакций после применения антибиотиков, и встречается у 5 – 25% детей , которые принимают антибиотики. Возникновение такого поноса конечно зависит от особенностей здоровья ребенка, его иммунитета (чаще болеют дети младше 6 лет), биоценоза (бактериальной флоры) кишечника и особенностей применяемого антибиотика. При этом путь введения антибиотика не имеет принципиального значения.
Причины развития поноса на фоне или после приема антибиотиков
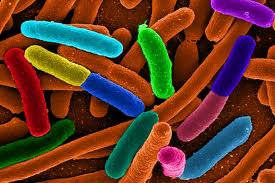
Причины развития поноса довольно разнообразны: это и нарушение моторики кишечника, нарушения метаболизма желчных кислот и углеводов, нарушение всасывания в кишках, но практически всегда при этом возникает нарушение баланса микроорганизмов, которые заселяют кишечник, и какие-то микроорганизмы получают возможность избыточного роста, что и проявляется поносом. Практически в половине случаев такой диареи – это избыточный рост Clostridium difficile . Это широко распространенная бактерия, токсические штаммы которой могут провоцировать довольно тяжелые кишечные расстройства.
Вот так выглядит эта, на первый взгляд довольно симпатичная, но весьма опасная бактерия.
Какая симптоматика при таком состоянии обычно возникает у детей.
Это боль в нижней части живота, понос с частотою от 3 до 10 раз в сутки, который может длиться довольно долго, в 10-15% случаев в кале может быть примесь крови.
Чем неприятен и даже опасен понос для ребенка?
В результате поноса у него может развиться обезвоживание, то есть потеря жидкости и жизненно важных солей, что приводит к нарушениям практически всех звеньев метаболизма, роботы центральной нервной системы, ферментных систем, сердечно-сосудистой системы, работы почек и многого другого. В самом кишечнике возникают воспалительные изменения слизистой оболочки разной степени выраженности, нарушается расщепление и всасывание самых различных пищевых веществ, появляются симптомы вторичной лактазной недостаточности, ухудшается аппетит, увеличивается риск развития гипогликемии и ацетонемического синдрома.
В более редких случаях может развиться довольно тяжелое состояние, которое называется псевдомембранозным колитом, при этом состояние у ребенка будет тяжелым, высокая температура, интоксикация, понос 10-20 раз в сутки , сильная боль в животе, потеря аппетита – это уже требует срочной госпитализации ребенка и прогноз в таких случаях довольно серьезный.
Как же предупредить развитие таких неприятных осложнений при использовании антибиотиков?
На сегодняшний день в мире все большее внимание привлекают пробиотики , т.е. живые, специально отобранные микроорганизмы, при применении которых получают полезный эффект для здоровья хозяина. Далеко не все штаммы бактерий можно использовать в качестве полезных лекарств. В медицине можно использовать только бактерии, которые были выделены из организма здорового человека, они не должны иметь побочных эффектов, должны иметь свой генетический паспорт, стабильные характеристики и главное, что их эффективность и безопасность была доказана в клинических исследованиях самого высокого уровня.
Какие пробиотики следует использовать ?
На медицинском рынке предлагается огромное количество разнообразных пробиотических препаратов, эффективность которых не была доказана, кроме того, нет универсальной полезной бактерии, которая помогает при всех состояниях и болезнях. В большинстве случаев именно врач должен подобрать бактерии, употребление которых в виде биодобавки будет максимально эффективным и полезным. Реальное количество бактерий, которые доказали свою эффективность и полезность не так уж и много. Это определенные штаммы лакто- и бифидобактерий, сахаромицеты и некоторые другие.
В последнее время появились убедительные данные, что использование определенных комбинаций пробиотиков, т.е. живых бактерий более эффективно, чем использование только одного штамма бактерий. Т.е. в этих случаях часто наблюдается эффект их взаимного усиления. Особенно эффективны такие комплексы бактерий, если туда добавлен пребиотик, своеобразная добавка, которая стимулирует рост полезных бактерий, являясь своеобразной питательной средой для них. Такие препараты называют симбиотиками.
Можно привести как пример, серьезный обзор профессора Чапмана (2011 г) который показал, что в 12 из 16 известных исследований использование комбинации бактерий было значительно более эффективным чем использование единичного штамма.
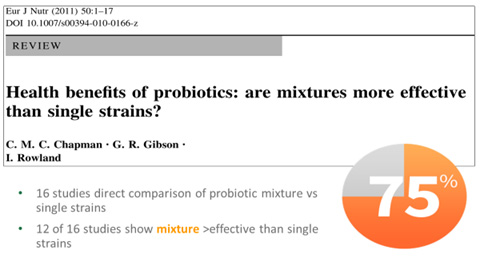
В тоже время все исследователи подчеркивают, что это не просто должен быть набор случайно взятых бактерий, а именно набор таких бактерий, которые доказали свою совместную эффективность. Во множестве серьезных исследований была показана значительная эффективность L. rhamnosus GG для профилактики ААД, которую некоторые ученые называют «золотым стандартом» среди всех пробиотических штаммов. Учитывая более высокую эффективность применения именно смеси пробиотиков, то L. rhamnosus GG стали комбинировать с другими живыми бактериями, добавлять пребиотики фруктоолигосахариды для улучшения эффекта и проводить клинические исследования, для создания оптимального препарата.
Какие штамы пробиотиков используют найболее часто?
На сегодняшний день свою эффективность доказали такие штаммы пробиотиков, как Streptococcus thermophylus (кстати, он широко используется в пищевой промышленности при приготовлении различных молочных продуктов, включая детские кисломолочные смеси, ряженку, йогурты, сметану, моцарелу, различные сыры;
Lactobacillus caseі (Имеет отличное документальное сопровождение среди других штаммов своего вида. Является объектом более 80 научных публикаций и 20 клинических исследований, широко используется для производства: кефира, йогуртов, сыров.
Lactobacillus rhamnosus , о коотрой я уже говорил (действительно является своеобразным золотым стандартом среди пробиотиков. Эта бактерия, согласно исследованиям может сократить продолжительность диареи у детей вызванную ротавирусами, может лечить и предотвращать диарею, вызванную антибиотиками, в том числе при лечении антибаотиками H.pylori — тех бактерий, которые ответственны за язву желудка и гастрит у детей и взрослых);
Bifidobacterіum breve (которую широко используют для приготовления лечебно-диетических продуктов лечебного питания);
Bifidobacterіum infantis (эти бактерии попадают в организм ребенка с молоком матери, они стимулируют иммунную систему , помогают переваривать пищу и даже синтерируют витамины);
Lactobacillus acidophylus (Бактерии штамма Lactobacillus хорошо изучены и описаны в более чем 150 научных публикациях, а их эффективность подтверждена более чем 60 клиническими исследованиями. Они широко используются в пищевых продуктах и диетических добавках);
Lactobacillus bulgarіcus (этот штамм бактерий иногда называют « Дар богов », с этого штамма началось производство знаменитых йогуртов и попытки подления жизни Ильей Мечниковым. Интересно, что попадая в организм человека, Lactobacillus bulgaricus стимулирует развитие живущих в нем других пробиотических бактерий, таких как Lactobacillus acidophilus, Lactobacillus lactis, Bifidobacterium и других.
Смесь этих штаммов применяют не только для профилактики диареи, которая связана с приемом антибиотиков но и для лечения, профилактики самых различных заболеваний и состояний, которые встречаются в педиатрической практике. А если к ним еще добавить пребиотики фруктоолигосахариды, в качестве пищевой среды, то мы получаем классический сисмбиотик – препарат или биодобавку, где есть и живые бактерии и пищевая среда для их размножения. В случае, если ваш ребенок получает антибиотики, очень желательно уменьшить риск развития кишечных нарушений, дав ему какой-то из проверенных европейских препаратов, лучше симбиотик. Положительный эффект применения таких препаратов подтверждается нашим клиническим опытом, данными других врачей и исследователей. И одном из последних кокрейновских обзоров 2017 года было подтверждено, что применение таких пробиотиков.


Таким образом, если Вашему ребенку назначили антибиотики, то очень желательно максимально уменьшить риск возможных осложнений, назначив симбиотический препарат, который содержит безопасные и полезные живые бактерии, которые доказали свою эффективность в серьезных клинических исследованиях и дополнительно содержит пребиотики фруктоолигосахариды для питания и развития этих бактерий.
Пускай Ваши дети будут здоровы и успешны !
Диарея у малыша на фоне приёма антибиотиков: причины, профилактика и лечение
Современную медицину трудно представить без антибактериальных препаратов, и многие заболевания, ранее считавшиеся смертельными, с их помощью уже успешно лечатся1 1 . Но, разумеется, антибиотики не панацея от всех инфекционных заболеваний. И детям, и взрослым врачи сегодня довольно часто выписывают антибиотики, особенно, когда болезнь сопровождается высокой температурой. Конечно, применение антибиотиков в нужный момент может помочь вылечить серьезные заболевания, однако, на фоне их применения нередко возникают диарея, колики, метеоризм, тошнота и рвота.
Что делать маме при появлении таких симптомов у ребёнка? Как помочь малышу при диарее? Ответим на эти волнующие родителей вопросы, а также поразмышляем на темы:
- Как предотвратить и лечить диарею на фоне приёма антибиотиков?
- Почему с первого дня приёма антибиотиков надо начинать применять препараты для профилактики диареи?
- Что нужно знать про антибиотики?
- Каковы симптомы и формы диареи при приеме антибиотиков?
КОГДА РЕБЕНКУ НАЗНАЧАЮТ АНТИБИОТИКИ, И ЧТО ИЗ ЭТОГО СЛЕДУЕТ
У малыша появился кашель, поднялась температура, он жалуется, что болит ушко или горлышко… Любая мама в такой ситуации вызывает врача, который, учитывая состояние ребенка, может назначить антибиотик.
Чтобы осознанно участвовать в лечении ребёнка, родителям важно знать:
1. Действие антибиотиков не избирательно: некоторые из них уничтожают не только «плохие», но и «хорошие» бактерии, необходимые для нормальной работы всего организма человека. Поэтому в кишечнике при приёме антибактериальных препаратов увеличивается число «плохих» микроорганизмов 2 . Естественный баланс полезных и вредных бактерий нарушается 2,3 и возникает дисбиоз 4 – нарушение количественного и качественного состава микробиоты кишечника, симптомы которого могут сохраняться в течение 6 месяцев после лечения антибиотиками 5 . В результате иммунитет снижается и повышается риск развития новых заболеваний, которые, в свою очередь, нужно опять лечить антибиотиками.
Проведённые исследования показали, что широко распространённые антибиотики приводят к 25-процентному снижению разнообразия микробной биологической системы кишечника (микробиоты) вскоре после начала их приема 6 и могут вызвать проблемы со здоровьем 7 .
2. При лечении антибиотиками малыши нередко жалуются на боли в животике, поскольку слизистая желудка маленького пациента раздражается, и работа пищеварительной системы нарушается. У ребёнка возникает вздутие, изменение цвета языка и вкуса, запор и диарея, которую специалисты называют антибиотико-ассоциированной диареей (ААД). Такая диарея может развиваться как во время, так и после приёма лекарств, а также проявляться в течение 2–8 недель после лечения антибиотиками 8 .
Многочисленные исследования учёных доказали, что лечить диарею на фоне приёма антибиотиков можно с помощью пробиотиков. Они помогают снизить риск развития диареи, оказывают положительное влияние на собственную микрофлору кишечника 9. На что нужно обратить внимание при выборе пробиотика? Во-первых, обратите внимание на различные формы: пробиотические лекарственные препараты или же пробиотические пищевые добавки. Отнесение пробиотика к категории пробиотического лекарственного препарата означает, что этот пробиотик имеет высокое и строгое клиническое подтверждение эффективности, показывающее его пользу для здоровья, лечебное или профилактическое действие. Также информация на упаковке пробиотика может не включать описания всех штаммов, которые он содержит. Но не все штаммы могут подтвердить лечебные свойства 14,15 . Кроме того, нужно ли применять бактериальные пробиотики вместе с антибиотиками? Ведь антибиотики как раз бактерии и убивают.

Энтерол ® – единственный* пробиотик, содержащий штамм Saccharomyces boulardii CNCM I-745, который используется как для лечения, так и для профилактики диареи на фоне приема антибиотика.
Энтерол ® , в отличие от большинства бактериальных пробиотиков, не подвержен воздействию антибиотика и может применяться для профилактики диареи с первого дня. Энтерол ® имеет удобную схему приема, курс приема соответствует продолжительности приёма антибиотков 10 . Препарат подходит малышам от 1 года и взрослым 10 .
Энтерол ® включен в международные и национальные рекомендации для лечения и профилактики диареи на фоне приема антибиотика 2,3 .
3. Основное назначение антибиотиков – лечение бактериальных инфекций. Принимать их при ОРВИ, гриппе и других вирусных инфекциях не только бесполезно 11,12 , но и вредно, учитывая побочные эффекты, указанные в инструкции к лекарству.
4. Часто как у детей, так и у взрослых, возникает индивидуальная непереносимость того или иного антибиотика. При этом на коже могут появляются покраснения, отёки, сыпь и зуд. Иногда страдают и слизистые оболочки: возникает ринит или конъюнктивит.
5. Применение антибиотиков может спровоцировать тревожность, возбуждение, бессонницу, депрессию, изменение поведения, головную боль, головокружение, а также появление зрительных и слуховых галлюцинаций.
6. Нередко антибиотики «запускают» такие проблемы со здоровьем, как одышка, нарушение дыхания, сердечного ритма, нормальной работы печени, почек и др.
7. И–самое главное! Принимать антибиотики следует только по назначению врача, строго соблюдая дозировку, условия и продолжительность приёма. Иначе не избежать риска возникновения второй волны заболевания и/или появления вредоносных бактерий, устойчивых к данному антибиотику.
Вероятность появления диареи при антибактериальной терапии возрастает при:
- увеличении возраста
- превышении дозировки приёма антибиотиков
- наличии хронических и острых заболеваний пищеварительной системы
- заболеваниях, снижающих иммунитет
- несоблюдении сроков приёма лекарства
ЧТО ПРОИСХОДИТ С МАЛЫШОМ?
Если у ребенка развивается диарея на фоне приема антибиотика, то у него возникает обильный жидкий водянистый стул. Малыш жалуется на боли в животике (схваткообразные или на фоне вздутия), становится вялым, не хочет кушать и играть. У него может подняться температура, начаться рвота или отрыжка.
Согласно современным представлениям основной причиной развития диареи является нарушение баланса биологической системы кишечника (микробиоты) на фоне приёма антибиотиков. Чаще всего ААД (антибиотико-ассоциированная диарея) возникает в течение 2 и более последовательных дней, но может появиться и через 2–8 недель после завершения лечения антибиотиками 4 .
КАКОЙ МОЖЕТ БЫТЬ ДИАРЕЯ
Диарея у детей на фоне приёма антибиотиков может протекать по одному из четырёх сценариев:
1. Лёгкая
Дефекация происходит около 5 раз в сутки. Боли в животе несильные и стихают после стула. Кал водянистый, без примесей и резкого запаха.
2. Средняя
Кишечник опорожняется до 15 раз в сутки. Боли в животе становятся сильнее, появляется рвота. Повышается температура тела. Кал жидкий, со слизью, иногда с прожилками крови.
3. Тяжелая
Кишечник может опорожняться до 30 раз в сутки. Возникает рвота. Температура тела поднимается до 40 0 С. Наблюдается тенденция к синему цвету кожи*, сухость во рту, возникновение трещин на губах и языке, прекращение мочеиспускания. Происходит обезвоживание организма малыша.
4. Молниеносная
Все симптомы диареи развиваются стремительно. Резко нарастает частота дефекации, в кале присутствует слизь и кровь. Ребёнка мучают сильнейшие боли в животе и рвота. Наступает опасное для жизни ребёнка обезвоживание организма. Необходима срочная медицинская помощь!
Пробиотик Энтерол® помогает организму избавиться от вредоносных бактерий и сохранить здоровую микрофлору кишечника ребёнка 10 . Препарат заботится о том, чтобы животики ваших малышей меньше болели при диарее, возникающей при приёме часто назначаемых антибиотиков!
Диарея может быть одним из симптомов более серьёзного первичного заболевания. Если она сохраняется после двух дней приёма препарата, а также при повышении температуры, обнаружении крови или слизи в каловых массах, следует пересмотреть лечение. В отношении детей в возрасте до 2 лет необходима консультация лечащего врача.

Никогда не знаешь, когда может начаться диарея, тем более не всегда есть время бежать в аптеку. Чтобы не задумываться о лекарстве при диарее, в домашней аптечке хорошо иметь препарат, который поможет решить эту проблему. Например, если у малыша появилась диарея на фоне вирусной или бактериальной инфекции, то Энтерол ® помогает в лечении диареи. Действующее вещество, сахаромицеты буларди, способствует устранению диареи и ее причин, очищая организм от возбудителей диареи. Кроме того, препарат способствует уменьшению воспаления в кишечнике. Мягко действуя в кишечнике, сохраняет его здоровую микрофлору.
Энтерол – №1 в мире на рынке пробиотиков 13 . У препарата нет аналогов в России*.
НЕТ ДИАРЕИ – НЕТ ПРОБЛЕМ!
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
* Энтерол® – единственный пробиотик, содержащий штамм Saccharomyces boulardii CNCM I-745,зарегистрирован как лекарственное средство, государственный реестр лекарственных средств по данным на 23.11.2020 https://grls.rosminzdrav.ru/
** при действии в кишечнике штамм Saccharomyces boulardii CNCM I-745 способствует сохранению собственной здоровой микрофлоры; отсутствует резкий антидиарейный эффект; отсутствие большого списка побочных эффектов и противопоказаний в инструкции к препарату.
1. Навашин С.М. Введение. Русский медицинский журнал 1997; 5(21):1-3. 2. Всемирная Гастроэнтерологическая Организация. Глобальные рекомендации по пробиотикам и пребиотикам 2017. 3. Пробиотики для профилактики антибиотико-ассоциированной диареи у детей. Рабочая группа ESPGHAN по пробиотикам / пребиотикам 2016. 4. McFarland LV. Antibiotic-associated diarrhea: epidemiology, trends and treatment. Future Microbiology. 2008; 3(5): 563-578. 5. Palleja A, et al. Recovery of gut microbiota of healthy adults following antibiotic exposure. Nat Microbiol. 2018 Nov;3(11):1255-1265. 6. Panda S, et al. Short-term effect of antibiotics on human gut microbiota. PloS one. 2014; 9(4): в e95476. 7. Francino, MP. Antibiotics and the human gut microbiome: dysbioses and accumulation of resistances. Frontiers in microbiology. 2016; 6: 1543. 8. McFarland LV. Epidemiology, risk factors and treatments for antibiotic-associated diarrhea. Dig Dis. 1998;16:292–307. 9. Ушкалова Е.А. Роль пробиотиков в профилактике и лечении диареи различного генеза. ТЕРАПЕВТИЧЕСКИЙ АРХИВ 3, 2014, с. 100-105. 10. Инструкция: РУ: ЛП-002433; П-N11277. 11. McCaig LF, Hughes JM. Trends in antimicrobial drug prescribing among office-based physicians in the United States. JAMA 1995; 273: 214-9. 12. Ball P, Baquero F, Cars O et al. Antibiotic therapy of community respiratory tract infections: strategies for optimal outcomes and minimized resistance emergence. J Antimicrob Chemother 2002; 49 (1): 31-40. 13. Данные IQVIA, полученные из базы данных MIDAS, по объему продаж в денежном выражении в 2019 году. Группа A07F «Антидиарейные микроорганизмы» (классификация ATX) 14. Joly, F et al. Gut Microbiota: A full-fledged organ. 2017. Marteau, P and Dore J (Ed.). Paris: John Libbey Eurotext. 15. Kolacek S, et al. Commercial probiotic products: A call for improved quality control. A Position Paper by the ESPGHAN Working Group for Probiotics and Prebiotics. Journal of pediatric gastroenterology and nutrition. 2017; 65(1): 117-124.
Диарея у ребенка после приема антибиотиков
- Курсы
- Отзывы
- Материалы
- Контакты
- – Управление и экономика фармации
- – Фармацевтическая технология
- – Фармацевтическая химия и фармакогнозия
- – Экономика и управление в фармации
- – Современные аспекты работы фармацевтов
- – Организация деятельности по обороту наркотических средств
- – Организация оборота лекарственных средств для ФАПов
- – Организация деятельности уполномоченного по контролю за качеством ЛС
- – Курсы повышения квалификации в рамках программы НМО
- Все курсы
- Новости
- Профстандарты
- Видеолекции
- Статьи
- Инструкции
- Книги
- Вакансии
- Бланки для аккредитации
Особенности диареи у детей. Обзор лекарственных средств.
Данная тема, наиболее актуальна и важна, по моему мнению. Ведь именно с ней связана большая смертность новорожденных и детей грудного возраста. Именно при диарее у детей необходимо незамедлительно обращаться ко врачу и не заниматься самолечением!
Итак, диарея – это многократное или однократное выделение разжиженных каловых масс. Ввиду индивидуальных особенностей организма, сложно определить количественные критерии диареи. В большинстве случаях, при нормальном самочувствии, у здорового человека стул бывает 1-2 раза в сутки. Средний суточный вес кала у школьников и подростков -100-200 г, у дошкольников – 50-100 г, содержание воды в нем не превышает 60-80%. В случаи диарее стул – до 3 и более раз, суточное количество кала превышает 200 г, содержание воды в нем увеличивается до 95%. Так же при наличии обильного жидкого стула 1-2 раза в сутки, можно судить о наличии диареи.
Чаше всего диарея является защитной реакцией, которая направлена на выведения из организма ядовитых веществ, болезнетворных микроорганизмов, слизи, продуктов гниения или брожения, некоторых лекарственных препаратов.
Пик заболеваемости диареей приходится на возраст 6-11 месяцев жизни ребенка. Дети в возрасте до лет переносят в среднем около 2,7 эпизодов диареи в год (2,1-3,2), и эти эпизоды в среднем длятся по 4,3 дня. Около 0,5-2% эпизодов имеют более тяжелое течение, и длятся в среднем 8,4 дня.
Хотя в последние годы в мире смертность от диареи у детей существенно снизилась, до сих пор ежегодно дети гибнут от этого заболевания. Около 72% смертей от диареи приходится на детей в возрасте младше 2 лет. За первые 9 месяцев 2015 года в России по данным Росстата от кишечных инфекций умерло 60 детей в возрасте до 1 года. Лидерами по смертности в 2015 году являлись Еврейская автономная область, Калужская область, Карачаево-Черкесская Республика и Новгородская область. Наилучшая ситуация была в Московской области, Москве и Волгоградской области. Смертность между самым неблагоприятным и самым безопасным регионом России отличалась в 56 раз.
Как таковой, классификации диареи нет. Из разных источников ее подразделяют на острую и хроническую (1-3 недели). Еще также, выделяют типы диареи: водянистая, жирная, кровянистая, прочая (например, антибиотико-ассоциированная, болезнь путешественников).
Диарея – это не самостоятельное заболевание, а симптом многих болезненных процессов. Является предшественником острых инфекционных заболеваний, например, дизентерия, пищевые отравления, хронические воспалительные процессы кишечника (хронический энтероколит, колит, неспецифический язвенный колит) и др. Давайте, разбираться подробнее.
Этиология и патогенез.
Диарея может возникать при нарушении пищеварения в верхних отделах желудочно-кишечного тракта: снижении желудочной секреции (ахилия), при недостатке сока поджелудочной железы, желчи, при нарушении процессов всасывания в тонком кишечнике.
Известны неврогенные диареи, которые возникают при страхе, тревожном состоянии и т.д. Причинами диареи служат отравления некоторыми красителями, растворителями, пестицидами, лекарственными препаратами.
Острые диареи чаще всего носят инфекционный характер. Причинами являются вирусы (ротавирусы, аденовирусы, кальцивирусы, малые круглые вирусы, мини-вирусы, островирусы и др.), а также бактерии (энтеропатогенные и энтеротоксигенные эшерихии) и паразиты (криптоспоридии, изоспоры, балантидии, микроспоридии и др.).
Ротовирусные инфекции происходят, главным образом, при поражении клеток эпителия кишечника. Данные инфекции устойчивы к действию желчи и протеолитических ферментов, поэтому они проникают в тонкую кишку и внедряются в клетки ворсинок (энтероциты).
Эритроциты разрушаются, вследствие быстрого поражения их ротовирусами. Нарушаются ферментативные системы энтероцитов, расщепляющие углеводы, в первую очередь лактозу, что приводит к вторичной лактазной недостаточности.
Ротовирусная инфекция настолько значима глобально, что для ее профилактики была разработана и во многих странах используется специальная вакцина (в России эта вакцина разрешена к использованию у детей в возрасте от 6 до 32 недель).
В настоящее время, если говорить о бактериальной диарее, то она в меньшей степени вызывается шигеллами, сальмонеллами, а в большой степени – энтеропатогенными штаммами кишечной палочки и кампилобактерной инфекцией.
Существуют два механизма развития бактериальной диареи:
-выработка энтеротоксина, повышающего активность аденилатциклазы и стимулирующего таким образом секрецию воды и электролитов энтероцитами (например, при инфекции, вызванной клостридиями, энтеротоксинобразующими штаммами кишечной палочки);
-непосредственная инвазия бактерий в эпителиальные клетки слизистой оболочки кишечника с их последующим повреждением и развитием воспалительной реакции (шигеллез, сальмонеллез, иерсиниоз).
Причинами паразитарных диареях являются возбудитель амебиаза -дизентерийная амеба, и возбудитель лямблиоза – лямблии. Примерно 10% всего населения земного шара инфицированы этими простейшими. При этом у 90% инфицированных колонизация паразитами слизистой оболочки толстой кишки протекает бессимптомно, тогда как в остальных случаях развертывается классическая картина амебного колита с болями в животе, диареей и лихорадкой. При лямблиозе также может быть лишь бессимптомное носительство или хроническая диарея со всем вытекающим.
В таблице ниже приведены основные причины диареи и смерти от нее у детей в возрасте до 5 лет.

Клиническая картина диареи:
Острая диарея имеет несколько этапов развития: инкубационный, развернутый- проявление болезни, этап разрешения. Когда наступает острая диарея, то водно-электролитный баланс в кишечнике нарушается. Это всегда в большей степени связано с нарушением работы эпителиальных клеток слизистой тонкой кишки по всасыванию/выделению электролитов. Острая спонтанная диарея бывает чаще вирусная, реже бактериальная. В первом случае кишечные вирусы заселяют эпителиальные клетки кишки, размножаются в них и сильно нарушают всасывание электролитов.
Вирусная диарея имеет инкубационный период 1-5 дней. В этом периоде больной чувствует слабостью, головные и мышечные боли, ухудшается аппетит. Затем присоединяется лихорадка, боль в животе, многократная рвота, обильный водянистый пенистый стул с небольшим количеством слизи и всегда без примесей крови. У трети детей может быть воспаление слизистых оболочек верхних дыхательных путей. При энтеровирусной инфекции на 4-5-й день болезни появляется пятнисто-папулезная экзантема. В тяжелых случаях имеют место признаки кишечного эксикоза.
Бактериальная диарея имеет инкубационный период несколько часов (при сальмонеллезе или стафилококковой инфекции) или до 10 суток (при иерсиниозе). Кроме жидкого стула, наблюдается лихорадка и спастические боли в животе. Также, могут быть и особенные симптомы, например, сальмонеллезная инфекция, осложненная бактериемией с возникновением пневмонии, менингита, абсцессов внутренних органов. Shigella flexneri вызывает диарею у детей: она как шприцом впрыскивает в эпителиальные клетки слизистой кишки токсин, который подготавливает эпителиальные клетки к принятию Shigella flexneri в себя; после попадания внутрь эпителиальных клеток эта бактерия может перемещаться из одной эпителиальной клетки в соседние как реактивный снаряд. Таким образом существенно нарушается работа эпителиальных клеток и водно-электролитный баланс.
Staphylococcus aureus (золотистый стафилококк) ответственен за пищевые отравления; размножается в продуктах питания с накоплением в них кишечного токсина, который при проглатывании (с задержкой от часа до нескольких часов) вызывает симптомы отравления (включая рвоту и зачастую диарею) и стафилококковый энтерит.
Инфекция, которая вызванная энтерогеморрагической кишечной палочкой (Е.сoli О 157:Н7), проявляется объемным жидким стул с примесью крови (до 95% случаев), болями в животе. Возможен гемолитико-уремическим синдром (смертность 10%).
Диарея, вызванная гельминтами, часто протекает бессимптомно, или с умеренной болью в животе, жидкий стул с примесью крови. При тяжелом течении амебиаза возможны осложнения в виде перфорации стенки кишки с развитием перитонита, токсического мегаколона, абсцессов печени, легких, головного мозга.
Диарея путешественников часто возникает внезапно, характеризуется схваткообразными болями в животе и незначительным повышением температуры. Признаков обезвоживания организма, как правило, не наблюдается, симптомы заболевания исчезают самопроизвольно в течение 3-4 дней.
Антибиотико-ассоциированная диарея– это диарея обильная, водянистая. По нарастающей следует схваткообразные боли в животе, которые исчезают после дефекации. Отмечается незначительное повышается температура тела, а в кале – лейкоциты. В одном случае, по окончанию антибиотикотерапии все проявлении данной диареи исчезают.
В другом перерастает в псевдомембранозный колит. И тогда, увеличивается количество дефекаций, появляется гипогидратация и гипопротеинемия. Быстро наступает обезвоживание, развиваются токсическое расширение и перфорация толстой кишки (редко – летальный исход, вследствие очень быстрого обезвоживания).
Методы диагностики:
Установить причину возникновения диареи можно только на основании клинических, лабораторных и бактериологических данных, рентгенологических и эндоскопических исследований.
Вирусная диарея подтверждается обнаружением вируса или его антигена с помощью электронной и иммуноэлектронной микроскопии фекалий, иммунофлюоресцентных исследований, при положительной реакции латекс-агглютинации (ротавирусная инфекция), обнаружении вирусной РНК с помощью ПЦР, реакции молекулярной гибридизации, традиционной изоляции вируса в культуре клеток, обнаружении антител к антигену вируса методами пассивной гемагглютинации, реакции связывания комплемента и иммуноферментными анализами сыворотки крови.
При бактериальной диарее в клиническом анализе крови выявляется лейкоцитоз со сдвигом формулы влево. Выполняют ректороманоскопию, при которой обнаруживается картина острого проктосигмоидита (при шигеллезной инфекции). Посев кала с его последующим микробиологическим исследованием позволяет установить этиологию диареи.
Диагностика паразитарных диарей достаточно сложна. Амебиаз подтверждается при обнаружении трофозойтов Entamoeba hystolitica или их цист в стуле. Дополнительное диагностическое значение имеет определение иммуноферментным методом специфичных антител – IgA, IgM, IgG. Лямблиоз выявляется при наличии трофозойтов или цист лямблий в кале, желчи или дуоденальном содержимом. Возможно также определение антител классов IgA, IgM, IgG к G.lamblia.
Также при определении причин диареи, очень важно состояние больного, а именно:
-частота стула;
-консистенция каловых масс, их цвет и запах;
-наличие примеси крови или слизи в кале.
При диарее у детей, особенно в возрасте до 5 лет, недопустимо самолечение, в частности бесконтрольный прием антибиотиков, т. к. данные препараты меняют клиническую картину, могут провоцировать переход в хроническую форму.
Лечение
При диарее необходимо исключить из питания: молочные продукты, свежие фрукты и овощи, мясо. Далее при снижении интенсивности диареи и улучшению самочувствия ребенка (после прохождения 12 часов), можно употреблять: неконцентрированный бульон, крекер, белый хлеб. Далее, возможно включить в рис, печеный картофель, куриный бульон с рисом и домашней лапшой.
1. Лечение, направленное на «борьбу с обезвоживанием». Назначаются специальные регидратационные растворы, в состав которых входят электролиты. В детской практике используют регидрон, содержащий в 1 пакетике 3,5 г натрия хлорида, 2,9 г натрия цитрата, 2,5 г калия хлорида и 10 г декстрозы. В домашних условиях необходимо употреблять достаточно жидкости (чай, минеральная вода). Объем жидкости должен быть не менее 2-2,5 л в сутки.
В тяжелых случаях применяют в/в 5% раствор глюкозы и электролитов.
Зачастую инфекционные диареи заканчиваются самостоятельно уже на 5 день такой терапии.
2. Антибиотикотерапия. К ней прибегают, при тяжелом течении, с высокой лихорадкой и осложнениях на другие органы (назначаются: гентамицин, ципрофлоксацин, ампициллин)
3. Паразитарные диареи лечатся метронидазолом (амебиаз), тетрациклином с хлорохином.
4. Диарея путешественника подвергается симптоматическому лечению, и лишь при осложнениях лечится антибактериальными средствами. Возможно использование лекарственных средств, регулирующих моторную функцию желудочно-кишечного тракта
5. При антибиотико-ассоциированной диарее отменяют антибиотик, назначаются пре и –пробиотики. Однако этиотропной терапией развившегося псевдомембранозного колита, вызванного Clostridium deficylle, считается назначение ванкомицина и метронидазола.
6. Препаратами выбора при вирусной диарее у детей являются интерфероны.
7. Сорбенты. Применяются для связывания энтеротоксинов.
8. Специфические бактериофаги широко применяются при инфекционных диареях, синдроме избыточного роста бактерий, антибиотико-ассоциированной диарее и др.
9. Пребиотики, пробиотики. Пробиотики, например, лактобактерии и бифидобактерии, обладают антибактериальными свойствами и подавляют развитие кишечных патогенов. Некоторые препараты, обладают иммуномоделирующим действием и снижают воспалительный процесс в кишечной стенке. Назначают при нарушении микрофлоры кишечника, как в колличественном так и в качественном составе. Прием обязательно курсовой.
Подбор лекарственного средства во многом зависит, от общего состояния, а также этиологии и течения диареи. И все так нет ничего лучше профилактики: в первую очередь соблюдений правил личной гигиены, требований к приготовлению и хранению продуктов питания, употребления питьевой воды.
Антибиотики в педиатрии. (Необходимые знания для родителей).
 Антибиотики были открыты в 20 веке. За последние десятилетия было синтезировано огромное количество антимикробных препаратов, но в практике используется ограниченное количество. Это связано с тем, что большинство синтезированных антимикробных средств не отвечают всем требованиям практической медицины.
Антибиотики были открыты в 20 веке. За последние десятилетия было синтезировано огромное количество антимикробных препаратов, но в практике используется ограниченное количество. Это связано с тем, что большинство синтезированных антимикробных средств не отвечают всем требованиям практической медицины.
Что же такое антибиотик? Это химиотрерапевтические средства, действующие на возбудителей заболеваний, препятствующие росту и размножению в организме. Промышленные масштабы изготовления препаратов осуществляют путем биосинтеза. Во многих случаях антибактериальные препараты детям назначаются необоснованно, главным образом при острой респираторной вирусной инфекции.
Что не делают антибиотики:
- не действуют на вирусы
- не снижают температуру тела
- не предотвращают бактериальные осложнения
Необоснованное применение антибактериальных препаратов приводит:
- к росту резистентной ( устойчивой) микрофлоры
- повышает риск развития нежелательных реакций (аллергическая, токсическая)
- приводит к нарушению нормальной микрофлоры кишечника
- ведет к увеличению затрат на лечение
Антибиотикотерапия – это серьезное и небезопасное вмешательство в биологический организм человека, соблюдение всех правил рациональной антимикробной терапии может гарантировать необходимый положительный эффект при минимизации побочных действий препаратов.
Существуют четкие принципы (правила) применения антимикробных препаратов.
До конца 70-х годов прошлого столетия к назначению детям ЛС (лекарственных средств) относились очень упрощенно, рассматривая ребенка как уменьшенную модель взрослого человека, и в зависимости от того, как мал был ребенок, снижали дозу ЛС. Так, новорожденным назначали 1/24 часть дозы взрослого, а детям — 1/8-¼ часть дозы в зависимости от возраста. Развитие науки (возрастной физиологии, молекулярной биологии, иммунохимии и генетики), бурное развитие педиатрии в последние десятилетия прошлого века позволили по-новому оценить проблему фармакотерапии в педиатрии. В настоящее время стало очевидно, что если организм взрослого представляет собой саморегулирующуюся биологическую систему со стабильной активностью большинства органов и систем, кардинальной характеристикой детского организма является постоянное изменение физиологических процессов. Более того, каждая из систем жизнеобеспечения имеет в своем постнатальном развитии несколько критических периодов, связанных или с периодом максимального роста, или со становлением функции, или и с тем, и с другим процессом одновременно. Например, критическим периодом для сердечно-сосудистой системы ребенка является возраст от 10 до 15 лет, а для эндокринной – первая неделя жизни и период от 13 до 18 лет, для дыхательной системы – первые 18 месяцев жизни. Но в целом наиболее интенсивные изменения важнейших органов и систем, обеспечивающих постоянство внутренней среды организма, приходится на период первых трех лет жизни. Они наиболее значимы в первый год жизни, подвержены наибольшим изменениям в первый месяц жизни, а в неонатальном периоде – в первые 6-суток жизни, причем каждые сутки этого периода имеют свои характеристики гомеостаза.
3. Также важным моментом считается возрастное ограничение некоторых препаратов, или некоторые препараты нельзя использовать в определенные жизненные периоды. Например тетрациклины, которые нельзя использовать во время беременности и у малышей до 8 лет, из-за пагубного влияния на зубы ребенка (тетрациклиновые зубы). 4. В обязательном порядке необходимо решить вопрос о способе введения антибиотика и с какой кратностью его необходимо вводить. На самом деле очень мало заболеваний, при которых необходимо назначать препараты для внутримышечного введения. Поэтому, чаще, препараты назначают принимать через рот.
Существует группа препаратов, которые не назначаются детям при обычных условиях, они используются исключительно по жизненны показаниям, когда просто не существует других вариантов. При «стандартных» заболеваниях, которые отлично лечатся в поликлиниках и даже стационарах, такие препараты не применимы. В противном случае такие препараты могут принести больше вреда, чем пользы. К ним относится «левомицитин», который до сих пор используют нерадивые мамы при поносе у ребенка. Данный антибиотик «очень тяжелый» и довольно токсичный, особенно пагубно действует на систему кроветворения. Прием курса, или даже одной таблетки, у детей раненого возраста может спровоцировать развитие опасного вида анемии – апластической. При этом заболевании происходит угнетение кроветворения. Если не вмешаться в процесс, то малыш может погибнуть. Конечно, это осложнение встречается довольно редко, но при современном уровне развития медицины не стоит подвергать малыша такому риску. Существуют препараты гораздо безопаснее и «мягче» действующие. На сегодняшний день нет такого заболевания, при котором показано использование исключительно «левомицитина» и не было бы возможности его заменить. Тем более если речь идет о поносе! К группе запрещенных антибиотиков у детей относится и тетрациклины, которые способны нарушить минерализацию зубов и спровоцировать сложное заболевание не кариозного происхождения – «тетрациклинновые зубы». При этом заболевании зубки ребенка черные, хрупкие, эмаль скалывается. Эти антибиотики запрещено принимать не только деткам, но и беременным женщинам. У детей в возрасте до 12 – 14 лет запрещены такие препараты как фторхинолоны, которые мощные, эффективные, но довольно токсичные для незрелых органов ребенка. Такие препараты запрещены к использованию, из-за недостаточности данных, но при исследовании на животных, было выявлено формирование пороков развития суставов, причиной которых является употребление данной группы антибиотиков. Исследования на малышах не проводилось, по этим причинам фторхинолоны были запрещены к использованию в широкой практике. Только в реанимациях, под строгим контролем доктора при формировании инфекции, которая устойчива к остальным антибиотикам возможно использование данных препаратов. Отдельного внимания заслуживает «Бисептол», которым лечили малышей много лет назад. Претензий к данному препарату немало: во-первых, препарат не убивает патогенные микроорганизмы, а сдерживает их рост. Препарат давно и широко известен и за это время микроорганизмы успели сформировать устойчивость. Наряду со своей практически бесполезностью, всплывают побочные эффекты – тяжелые поражения кожи и печени, угнетение продуцирования кровяных клеток.
Правила приема антибиотиков
1. При приеме антибиотиков необходимо строго соблюдать время и кратность приема препарата, дозу препарата для поддержания нужной концентрации в крови. Самая главная ошибка при назначении препарата 3 раза в день – завтрак, обед и ужин, это не так. Данная информация говорит о том, что промежутки между приемами лекарств должны составлять 8 часов. Сейчас выпускаются специальные детские формы выпуска препаратов – суспензии, сиропы, порошки, капли с удобной формой дозирования.
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
3. Важно пройти весь курс антибиотикотерапии, обычно это 5 – 7 дней. Зачастую, мамочки считают, что не стоит пить антибиотики весь курс, зачем «травить» ребенка, при первых симптомах улучшения препарат отменяется родителями. В итоге, «не уничтоженные» микроорганизмы спустя некоторое время снова активируются, но уже с устойчивостью к ранее назначенному препарату, что существенно осложняет лечение. Разгневанные родители считают виноватыми докторов, хотя на деле виноваты сами. При приеме антибиотиков, особенно в первое время, необходимо следить за самочувствием малыша, в случае если после приема препаратов не наступает улучшение в течение нескольких дней, скорее всего препарат просто не эффективен в отношении возбудителя заболевания, и его необходимо сменить.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты – пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
 Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Можно ли заменить антибиотики?
 Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Во-первых, нет точных клинических исследований, которые бы подтверждали эффективность этих препаратов. И в погоне за мнимой выгодой, «зачем травить ребенка антибиотиками» можно только нанести вред здоровью малыша. Замена антибиотиков слишком заботливыми родителями в большинстве случаев запускает механизм осложнений, заболевание легко перетекает в сложные формы.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
В-третьих, назначение антибиотиков – целая наука, и если организм ребенка способен справиться самостоятельно без назначения сильнодействующих препаратов, антибиотики не назначаются.
Родители должны понимать, что организм ребенка сложный механизм, в котором все связано и для понимания его работы и соответственно лечения необходимо иметь медицинское образование. Стоит помнить, что на кону стоит здоровье ребенка, и замена препаратов, или несоблюдение рекомендаций может «аукнуться» серьезными проблемами, пусть даже не сразу!
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком.
Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Записаться на прием к специалистам
педиатрического отделения КБ № 122
можно по телефону: +7(812) 558-99-76
Краевое государственное бюджетное учреждение здравоохранения
ДЕТСКАЯ ГОРОДСКАЯ БОЛЬНИЦА
министерства здравоохранения Хабаровского края

Лечение дисбактериоза кишечника у детей

Какая мама согласится во время болезни своего малыша на то, чтобы ему антимикробные препараты кололи внутримышечно, а не просто давали бы микстуру или таблетку? Далеко не каждая. Абсолютно точно. А почему?
Преобладающее с огромным перевесом большинство скажет: «Чего я буду его травмировать, уколы делать. когда так удобно – в ложечке микстуру дать». И не задумываются мамы, насколько серьезными могут быть последствия таких необдуманных поступков. Хотя, почему сразу антибиотики? Есть масса других заболеваний, состояний и лекарств, вызывающих эту проблему. И не только у детей.
Дисбактериоз. О нем и стоит поговорить в виду множественных эпидемий различных заболеваний, а также в связи с огромным ростом фармацевтической промышленности.
Что же такое «микрофлора» и «дисбактериоз»?
Кишечник Ни для кого из читателей не секрет, что в нашем организме «проживает» огромное количество микроорганизмов, их более 490 видов. Но далеко не все они способны и будут вызывать различные заболевания. Поэтому существует патогенная и условно-патогенная микрофлора. Вообще, у каждого человека есть свое «население», свои микроорганизмы, которые поддерживают в свою очередь сам организм. То есть это своеобразный симбиоз: «ты – мне, я – тебе».
В разных отделах пищеварительной системы находятся разные «поселенцы». Так, например, во рту (между прочим, самом «густонаселенном» месте нашего организма) и в толстом кишечнике преобладают анаэробы (кишечная палочка, энтеробактерии, дрожжеподобные грибы); а желудок вообще «беден», т.к. в соляной кислоте многие не выживают.
Зачем они нужны? Пища, которую мы употребляем, может быть очень полезной, но в той форме, в которой она попадает в желудок, наш организм ее не усвоит. Значит, нужно как-то ее «обработать» и «подать». Для этого и нужен весь состав микрофлоры. И здесь главную роль играют облигатные микроорганизмы.
Облигатные микроорганизмы – это главная, постоянная микрофлора. Она начинает формироваться с первого в жизни кормления малыша и стабилизируется к 2 месяцам.
Далее в течение жизни происходит постепенное заселение кишечника условно-патогенной микрофлорой. Ее необходимость до конца не доказана. Одни врачи считают, что при наличии их в кишечнике снижается риск общей заболеваемости кишечными инфекциями, повышается иммунитет. Другие считают наоборот, что это вызывает большую заболеваемость. В любом случае – условно-патогенные микроорганизмы есть, есть всегда.
Условно-патогенная микрофлора – это второстепенные «поселенцы», которые могут находиться в организме длительное время, не причиняя никакого вреда. Но если в кишечник попадает большое количество бактерий такого же рода, либо резко снижается иммунитет, заболевание манифестирует в тяжелой форме. В здоровом организме же рост этой микрофлоры сдерживают облигатные микроорганизмы.
И третья, наиболее опасная группа микроорганизмов – это патогенные, т.е. болезнетворные.
Патогенная флора в организме человека не существует постоянно. А, поступая из вне, вызывает заболевание либо путем разрушения нормальной микрофлоры, либо очень быстрой персистенцией (размножением и заселением). Почти сразу или на фоне сниженного иммунитета и угнетенных защитных сил организма.
Таким образом, первые две группы существовать в кишечнике могут и существуют. Появление же представителей третьей группы микроорганизмов вызывает разбалансировку, дисбаланс всей микрофлоры. Облигаты погибают, что усиливает рост патогенных штаммов. появляются клинические признаки этого дисбаланса. Это и называется дисбактериозом.
Факторы, влияющие на состав микрофлоры кишечника

Так как речь пойдет о нарушении самой микрофлоры у ранее здорового малыша, рассматривать случаи попадания патогенных микроорганизмов извне мы не будем.
Итак, причины такого нарушения, дисбаланса микрофлоры можно разделить на внешние и внутренние.
Внешние причины:
- экология, а также связанные с ней географические и климатические условия проживания людей (сюда можно отнести и загрязнение окружающей среды от заводов и фабрик, радиационные воздействия, загрязнения выхлопными газами и т.д.). Перечислять вредности на сегодняшний день можно бесконечно. К сожалению;
- далее важную роль играют и вредности профессиональные, начиная от вибрации и заканчивая различными вредными производствами в силу своего действия на организм в целом;
- санитарно-гигиенические – это все наши условия жизни вместе взятые. Начиная от тех же условий работы и заканчивая подъездами наших домов.
Внутренние причины:
- к ним в первую очередь нужно отнести различные инфекционные заболевания. Так как речь идет о дисбактериозе именно кишечника, то на первом плане болезни кишечника – сальмонеллезы, клебсиеллезы, вирусные диареи и т.д. Все потому, что они сопровождаются воспалением слизистой оболочки того или иного отдела желудочно-кишечного тракта. Даже катаральный синдром при ОРВИ будет проявляться и в кишечнике;
- алиментарные причины, т.е. вызванные несбалансированным питанием, у детей особенно часто (неправильно введенные прикормы на первом году жизни, а также увлечение различными диетами у девушек-подростков, а у юношей – бодибилдингом и культуризмом);
- немаловажную роль играют стрессовые состояния. Здесь больше зависимость гормонального статуса;
- иммунодефициты;
- у детей важную роль играют аллергические состояния, атопический дерматит, диатезы. Ведь высыпания на коже – лишь малый показатель того, что происходит в организме. Очень много остается внутри, и особенно важна пищевая сенсибилизация, т.е. аллергия на какую-либо пищу.
- врожденные дисфункции желудочно-кишечного тракта и его ферментов (например, синдром мальабсорбции);
- соматические заболевания. И к ним, конечно же, относятся заболевания желудочно- кишечного тракта. Такие как гастриты, гастродуодениты, атонии кишечника и различные парезы, колиты, заболевания печени и желчного пузыря. Здесь же будут и различные послеоперационные состояния (резекция желудка, желчного пузыря);
- и последняя группа – это воздействие различных лекарственных препаратов. В первую очередь, это антимикробные и наркотические препараты, а также средства, оказывающие влияние на моторику желудка, на секрецию ферментов, обволакивающие средства.
Итак, разобравшись с основными большими группами причин возникновения дисбактериоза, можно попытаться распознать дисбактериоз.
Как понять, что нужна помощь?

Самым простым способом выявления дисбактериоза у детей является копрология – исследование кала Важно помнить, что у маленьких детей дисбактериоз отличить от физиологически нормально протекающих процессов довольно сложно. Поэтому важную роль играют «предшественники». Допустим, мама знает, что ее малыш недавно переболел пневмонией, при которой применялись антибиотики, но профилактику дисбактериоза в виде далее описанных препаратов не проводили. Конечно, в этом случае, будем думать именно о дисбактериозе. То же самое касается любых выше названных состояний, при которых возможно его возникновение.
Итак, самым простым способом является копрология – исследование кала. Здесь в первую очередь смотрим, насколько поступившая пища усвоилась организмом. Если в анализе много непереваренных мышечных волокон, жирных кислот, клетчатки, крахмала, значит, пищу организм усваивает плохо. И одной из причин является нарушение в микрофлоре и что-то, что не позволяет ей «работать». Это и возможно при дисбактериозе, когда патогенные микроорганизмы подавляют облигатную флору. Также в анализе зачастую встречается большое количество лейкоцитов и клеток кишечного эпителия, которые появляются в нем за счет воспаления кишечной стенки, оставшейся без своих микроорганизмов. Ну и конечно, цвет и консистенция каловых масс сами дадут знать о нарушениях в организме – стул жидкий, обильный, частый, с большим количеством воды, чаще светлого цвета. При этом малыш будет постоянно просить пить, и в тяжелых случаях может развиваться эксикоз – обезвоживание. Самые маленькие детки перестанут прибавлять в весе, даже начнут худеть. Кожа становится сухой, теряется ее эластичность.
Конечно, в таких случаях дети нуждаются в госпитализации и срочной коррекции состояния. Мы же поговорим о нетяжелых вариантах дисбактериоза кишечника после, например, приема антибиотиков.
Лечение дисбактериоза

Ключевым моментом в лечении дисбактериоза является коррекция питания Первым и ключевым моментом в лечении дисбактериоза является коррекция питания. Итак, обращаю внимание читателей на продукты, которые следует исключить из рациона во избежание раздражения слизистой оболочки желудочно-кишечного тракта и усиления перистальтики. Это делается с целью сохранить воду в организме.
А именно, прекращаем употреблять в пищу сырые овощи, фрукты, за исключением бананов и печеных яблок. Из мясного допускается нежирная курица, кролик, крупы – рисовая, манная (если нет аллергии), пшенная. Причем все каши употребляем в протертом виде. Хорошо пить просто рисовый отвар. Из овощей оставляем только картошку. Молочные продукты исключаем полностью. Из напитков позволительны чай крепкий, сладкий, вода, компот из сухофруктов (причем только сам компот без ягод), отвар ромашки, кисели. Соки и газированные напитки – категорически нельзя.
Часто для лечения дисбактериозов у детей применяют бактериофаги. Это вирусы бактерий, которые избирательно убивают причину возникновения дисбактериоза. Но их применение возможно лишь после доподлинно известного возбудителя.
Пробиотики. На сегодняшний день это самая разнообразная и часто используемая группа препаратов для лечения дисбактериозов у детей. Название говорит само за себя – «для жизни» (антибиотики – «против жизни»). Принцип их действия заложен в них самих – молочнокислые бактерии «встают на защиту» кишечника и подавляют микроорганизмы, вызывающие процессы гниения.
Пребиотики являются стимуляторами пробиотиков. Ну а симбиотики – это комплексные препараты, включающие в себя как пре-, так и пробиотики. Рассмотрим наиболее часто применяемые из них:
Аципол обладает многофакторным действием, высокоактивен, а также повышает иммунологическую резистентность организма.
Применяют: у детей до 6 месяцев 5 доз в сутки, старше 6 месяцев 10-15 доз в сутки в 2-3 приема за 30-40 минут до еды. Препарат растворяют в воде комнатной температуры из расчета одна чайная ложка на одну дозу препарата.
Линекс стабилизирует мембраны клеток кишечного эпителия и регулирует всасывание электролитов.
Применяют: у детей до 2 лет по 1 капсуле 3 раза в сутки; старше 2 лет по 1-2 капсуле 3 раза в сутки. Детям раннего возраста капсулу вскрывают и смешивают с небольшим количеством жидкости. Курс 5-7 дней.
Энтерол, активным компонентом которого являются лечебные дрожжи, устойчивые ко всем видам антибиотиков.
Применяют: у детей до года по пол пакетика 2 раза в сутки, у детей от 1 до 3 лет по 1 капсуле или 1 пакетику 1-2 раза в сутки, старше 3 лет по 2 капсулы или 2 пакетика 1-2 раза в сутки за 30 минут до еды.
Бифидумбактерин восстанавливает активность ЖКТ, подавляет рост патогенной микрофлоры, повышает иммунный статус.
Применяют: у детей до 6 месяцев по 5-10 доз в сутки; с 6 месяцев до 3 лет – по 1-15 доз в сутки; старше 3 лет – по 15-20 доз в сутки на 2-3 приема за 30 минут до еды.
Бифилин имеет более широкий спектр ферментативной активности по сравнению с бифидумбактерином.
Применяют: у детей старше 3 лет по 10-12 доз в сутки в 2-3 приема за 30 минут до еды. Для растворения препарата используют кипяченую воду из расчета 1 доза препарата на 1 чайную ложку.
Бифиформ Малыш содержит помимо лакто- и бифидобактерий витамины В1 и В6.
Применяют: у детей от 1 года до 3 лет по 1 порошку 2-3 раза в сутки, таблетки жевательные детям 2-3 лет по 1 таблетке, с 3 лет по 2 таблетке 2-3 раза в сутки независимо от приема пищи. Курс 5 дней.
Бифиформ выпускается в капсулах, которые устойчивы к желудочному соку, благодаря которым бактерии доходят до кишечника в неизмененном виде.
Применяют: у детей старше 2 лет по 1-2 капсуле 2 раза в сутки независимо от приема пищи. Курс 10-14 дней.
В настоящее время широко используются продукты, содержащие бифидо- и лактобактерии. Наиболее широко используются: Бифидок, Бифилин, кисломолочный бифидумбактерин, Биолакт обогащенный, Имунеле, Активиа, Актимель и т.д.
Единственный их минус – сроки хранения некоторых продуктов напрямую зависят от содержания полезных бактерий. То есть чем больше срок их хранения, тем меньшее количество бактерий в них содержится.


Подразделения
- Стационар
- ЦДБЛ
- Поликлиника №1
- Поликлиника №7
- Поликлиника №8
- ОАПХ
- Центр здоровья
- Городской центр вакцинопрофилактики
- Вакцины
- Календарь прививок
- Инфекции
- Наличие вакцин

Контакты
Адрес: г. Комсомольск-на-Амуре, 681000, ул. Лётчиков, д.3
Тел.: + 7 (4217) 54-32-54
Приёмное отделение: +7 (4217) 54-50-55
Регистратура: 8-984-289-89-09 (единый номер)

 Что делать, если антибиотики прописал лечащий врач, а побочные эффекты всё равно возникли?
Что делать, если антибиотики прописал лечащий врач, а побочные эффекты всё равно возникли? Кому нужен Полисорб?
Кому нужен Полисорб?