Фертильность у женщин


Что такое фертильность у женщин? Точнее всего ответ на этот вопрос дает латинский термин fertilis – «плодовитый», характеризующий готовность женщины репродуктивного возраста беременеть и рожать жизнеспособных детей. Поскольку для продолжения рода необходимо участие разнополых партнеров, понятие фертильности применяют и к мужчинам. Только в этом случае речь идет о способности к оплодотворению партнерши.
- Признаки фертильности
- Границы репродуктивного возраста
- От чего зависит фертильность
- Прогноз фертильности: что это?
- УЗИ органов малого таза
- Определение гормонального профиля
- Как повысить способность к зачатию
Признаки фертильности
Существует и демографическое понятие женской фертильности, которое применяют к определенной популяции людей. Этот показатель отражает процесс воспроизводства населения и выражается в коэффициенте рождаемости, который учитывает количество малышей на одну женщину детородного возраста.
Общего показателя для оценки фертильности не существует, но имеется ряд признаков, которые указывают на готовность женщины к зачатию и вынашиванию потомства:
- Регулярный менструальный цикл. Если месячные приходят без задержек, значит, в женском организме созревают яйцеклетки, готовые к оплодотворению. Для зачатия очень важно, чтобы овуляция (момент выхода яйцеклетки из яичника) проходила регулярно.
- Вторичные половые признаки. Это хорошо сформированная и развитая грудь, готовая к вскармливанию младенца, женственные формы, отсутствие избыточной растительности на теле (такое бывает при дисбалансе гормонов).
- Стабильный гормональный фон. Основные половые гормоны, отвечающие за репродуктивные функции у женщин, – прогестерон и эстроген, от баланса которых во многом зависит способность к зачатию и деторождению. Гормональные сбои могут стать причиной нарушения менструального цикла, маточных кровотечений, выкидышей и бесплодия.
- Хорошее женское здоровье. Отсутствие заболеваний женской мочеполовой системы – еще один признак плодовитой женщины. Очень важно своевременно выявлять и лечить возможные патологии – половые инфекции или заболевания репродуктивной системы, нарушающие детородную функцию. Для этого необходимо регулярно посещать гинеколога.
О высокой способности женщины к зачатию говорит факт наступления беременности даже при использовании противозачаточных средств или внутриматочной спирали. Такие случаи достаточно редки, но всё же встречаются.
Границы репродуктивного возраста
Репродуктивный возраст у женщин – период, когда она способна к деторождению. Возможность забеременеть, выносить и родить здоровое потомство у российской женщины варьируется в пределах от 15 до 50 лет. В других странах эти границы могут изменяться с учетом местных обычаев и уклада жизни.
Границы детородного возраста для каждой женщины индивидуальны и зависят от целого ряда факторов: состояния здоровья, генетики, образа жизни, наличия или отсутствия вредных привычек. В целом этот период начинается с наступлением первой менструации и заканчивается с приходом климакса.
В медицине принято делить период фертильности на несколько отрезков:
- Ранняя стадия. К нему относится временной промежуток от наступления первой овуляции до 20-летнего возраста. В этот период менструальный цикл может быть нерегулярным, а овуляции – редкими. Связано это с нестабильностью гормонального фона и процессом полового созревания. Непредсказуемость менструального цикла увеличивает шанс незапланированной беременности.
- Средняя стадия. Наиболее стабильный и благоприятный для зачатия период – от 20 до 40 лет. Характеризуется стабильностью гормонального фона, регулярностью цикла. Самым благоприятным временем для вынашивания и рождения потомства считается возраст до 30 лет, когда молодая женщина имеет хорошее здоровье и не сталкивается с хроническими болезнями.
- Поздняя стадия. Это возраст от 40 до 45 лет, приближающий женщину к наступлению климакса. На данном этапе гормональный фон начинает постепенно меняться, но менструальный цикл пока остается стабильным, овуляция происходит регулярно. Современная медицина позволяет и в этом возрасте выносить и благополучно родить здорового малыша. В последние годы всё больше женщин сознательно откладывают зачатие на более поздний период, подготавливая материальную базу для полноценного развития и воспитания ребенка.
- Затухающая стадия. Это период климакса, который характеризуется затуханием функций яичников и утратой репродуктивной способности. Возрастные границы менопаузы индивидуальны, причем считается, что у женщин, родивших после 35 лет, климактерические изменения начинаются позже. В среднем наступление климакса приходится на возраст от 45 до 60 лет. Период менопаузы характеризуется укорочением или удлинением менструального цикла, изменением объема кровянистых выделений, определенным физическим и психологическим дискомфортом. На данном этапе женщине беременеть нежелательно. Если зачатие всё же произошло, вынашивать ребенка придется под строгим медицинским контролем и с обязательным применением гормональных препаратов, регулирующих колебания гормонального фона.
Поддержка поздней беременности связана с определенными сложностями, так как низкая фертильность и наличие хронических заболеваний создают угрозу для жизни матери и плода.
От чего зависит фертильность
Женская фертильность, или, говоря простыми словами, способность к зачатию, зависит от множества факторов. На готовность к деторождению влияют следующие моменты:
- Возраст. Чем моложе женщина, тем больше шансов наступления беременности и рождения здорового ребенка.
- Особенности конституции. Медики отмечают, что способность к зачатию снижается у слишком худых или чрезмерно полных женщин.
- Наличие хронических болезней (сахарный диабет, нарушения функций щитовидной железы, патологии внутренних органов).
- Воспалительные и спаечные процессы в органах малого таза.
- Проблемы гинекологического характера (миома или эндометриоз матки, кисты яичника, полипы и пр.).
- Состояния после хирургических вмешательств (аборта, выкидыша, замершей или внематочной беременности).
- Вредные привычки, нездоровый и малоактивный образ жизни.
- Неправильное питание, ведущее к недостатку важнейших витаминов и микроэлементов (авитаминозу).
- Хронические стрессы, длительное психоэмоциональное перенапряжение.
- Неблагополучная экология в регионе проживания.
Иногда женщина не может забеременеть по причинам иммунологического характера. Ее организм воспринимает мужские сперматозоиды как агрессивных чужаков и стремится их уничтожить. В такой ситуации беременность возможна только после медицинского вмешательства.
Любой из вышеперечисленных факторов влияет на женскую фертильность. При возникновении препятствий к зачатию и рождению ребенка необходимо выявить причину неблагополучия и своевременно ее устранить.
Прогноз фертильности: что это?

При исследовании способности к зачатию медики применяют ряд клинических и лабораторных тестов. Прогноз фертильности определяется в баллах:
- Показатель «-2» говорит о том, что женщина не может забеременеть естественным путем.
- При средних показателях пациентка имеет все шансы зачать и выносить здорового малыша.
- Высокая фертильность с показателем «+2» говорит об отсутствии проблем с репродуктивной функцией. У такой женщины беременность может наступить даже при использовании средств контрацепции.
В процессе диагностики врачи прибегают к следующим методам:
УЗИ органов малого таза
Цель ультразвукового исследования – изучение состояния, размера и функциональности яичников. Процедуру проводят на пятый-шестой день менструального цикла. УЗИ показывает, вырабатывают ли яичники достаточное число фолликулов, готовых в нужное время к оплодотворению.
Определение гормонального профиля
Способность к зачатию определяют лабораторным путем – исследованием содержания гормонов, отвечающих за функции яичников. Анализ на фертильность делают на второй-пятый день цикла. С его помощью удается определить концентрацию ФСГ (фолликулостимулирующего) и ЛГ (лютеинизирующего) гормонов. В том случае, когда уровень первого гормона выше, речь идет об истощении яичников.
Кроме клинических исследований каждая женщина может сделать домашний тест на фертильность. Он аналогичен тесту на беременность и проводится в дни предполагаемой овуляции. Специальную тест-полоску необходимо опустить в собранную мочу и подождать две-три минуты до появления двух полосок. Если первая полоска (результативная) окрашена ярче второй (контрольной), фертильность высокая, а момент для зачатия благоприятный. В противном случае необходимо обратиться к врачу и пройти курс лечения, направленный на увеличение шансов зачатия.
Если результаты исследований указывают на снижение фертильности, отчаиваться не стоит. В арсенале современной медицины имеется достаточно средств, направленных на восстановление репродуктивной функции.
Как повысить способность к зачатию

Как повысить фертильность женщины, специалист решает после полноценного диагностического обследования и устранения выявленных патологий. Препятствовать зачатию могут заболевания женской половой сферы, лечением которых занимается врач-гинеколог.
При отсутствии серьезных проблем со здоровьем терапия будет направлена на устранение возможных физиологических причин. В данном случае женщине необходимо соблюдать ряд врачебных рекомендаций:
- придерживаться сбалансированного здорового питания;
- отказаться от жестких и низкокалорийных диет;
- исключить стрессовые факторы;
- пить больше жидкости, чтобы избежать обезвоживания;
- отказаться от вредных привычек;
- чаще бывать на свежем воздухе, увеличить физическую активность;
- вести регулярную половую жизнь с одним партнером;
- избегать случайных половых связей.
Увеличить способность к зачатию помогут специальные витаминно-минеральные комплексы и БАДы. В них содержится комплекс активных веществ, положительно влияющих на репродуктивные функции: витамины группы В, витамин С, фолиевая кислота, магний, цинк, селен и пр. Популярные препараты, которые можно найти в любой аптеке: Витрум, Трибестан, Прегнотон. Специальные лекарственные средства (гонадотропины и стимуляторы овуляции) может назначать только специалист. Принимать препараты, влияющие на повышение фертильности, необходимо под контролем врача.
Фертильность чутко реагирует на любые изменения в состоянии здоровья. При отсутствии серьезных патологий и правильном подходе к лечению женщина имеет все шансы на благополучное зачатие и рождение здорового малыша.
- Что нельзя беременным: косметика и бьюти-процедуры
- Как определить день зачатия ребенка: благоприятный для зачатия или узнать день состоявшегося зачатия
- Что такое календарь зачатия ребенка

С давних времен ведутся дебаты: в каком же возрасте лучше всего становиться мамой? Временные рамки постоянно сдвигаются. В прошлом веке 25-летнюю барышню награждали эпитетом «старородящая». Сейчас большинство женщин задумываются о продолжении рода далеко за 30–35, когда достигнуты определенные карьерные высоты и налажен быт. И никому в голову не приходит упрекать их в том, что они «припозднились». Вместе с акушером-гинекологом Швейцарского центра современной медицины и косметологии SwissMed Юлией Кикиной попробуем разобраться, каков же он на самом деле – идеальный возраст для родов.
Возраст: от 16 до 20
Аргументы за
Физически девочка готова стать мамой уже в 15–18. Приближаясь к 20 годам, она вступает в пору расцвета: сейчас ее здоровье в лучшем состоянии, органы и системы органов еще не изношены, гормональная система редко дает сбои. Можно смело рожать!
Да и психологи дают добро: все юные мамы хотят того же, что и их сверстницы: работать, учиться и отдыхать. Повесить малыша на еще молодую бабушку вряд ли получится. В итоге молодая мама учится справляться со всем одна и максимально стимулирует в ребенке самостоятельность: он растет активным, бойким и очень общительным.
И еще один факт: рожать до 20 следует тем, кто очень хочет мальчика. Научно доказано, что у таких мам на 100 девочек рождается 120 мальчиков – ощутимый перевес!
Аргументы против
Хотя к 18–20 дозревает репродуктивная система, психология многих 18–20-летних девушек остается детской. Они крайне редко выполняют строгие нормы ухода за ребенком, и в результате он часто болеет, получает травмы – как физические, так и психические. Вчерашней девочке далеко до уровня ответственности зрелой женщины. Еще и потому, что беременность в этом возрасте часто незапланированная.
Возраст: от 20 до 30
Аргументы за
Уже к 25 годам в организме женщины происходят изменения сердечно-сосудистой системы, истончаются стенки сосудов, накапливаются последствия возможных стрессов, вредных привычек (курение и алкоголь особенно быстро изнашивают организм). Но, несмотря на все это, возраст от 20 до 30 оптимален для рождения ребенка, поскольку репродуктивная система женщины в этот период находится в самом расцвете. Словом, если есть возможность зачать, нужно отбросить страхи и сделать это.
Аргументы против
В прежние времена считалось, что вероятность осложнений при рождении первого ребенка становится выше, если матери за 25. Но сегодня термин «первородящая старшего возраста» относится уже к категории женщин за 35. Западная медицина уверяет, что женщина и после 35 может нормально родить. Так что торопиться не стоит. Наоборот, говорят европейские медики, женщина после 35 более ответственно относится к беременности и родам, она посещает специальные курсы, читает необходимую литературу, заботится о здоровом образе жизни, и все это самым благоприятным образом сказывается на здоровье будущего малыша. Так что 30 лет – совсем не повод для того, чтобы судорожно пытаться забеременеть. Еще есть время.
Возраст: от 30 до 40
Аргументы за
Один из основных плюсов рождения ребенка в зрелом возрасте заключается в том, что женщина максимально продуманно и ответственно подходит к вопросу. Будущие мамы готовятся и физически, и морально, четко выполняют предписания врача. Более того, с психологической точки зрения современная 30-летняя женщина находится в оптимальной готовности к родам. Она, как правило, обеспечила себе материальную базу и социальный статус, уверена в завтрашнем дне, и ее радость в связи с рождением малыша не омрачается бытовыми тяготами.
Аргументы против
После 30 лет в организме снижается уровень важнейшего для женщины гормона эстрогена. А значит, все реже происходит овуляция и все меньше способность к зачатию. Но это еще не все. Эстроген отвечает не только за фертильность (способность к деторождению), но и за здоровье женщины в целом. В частности, регулирует состояние сердечно-сосудистой системы, почек, печени. Снижение уровня эстрогена провоцирует и вероятность гестоза – комплексного осложнения, при котором возникают отеки, падает давление, в моче обнаруживается белок. Тяжелый гестоз может вызвать преждевременные роды или даже гибель плода. К тому же не следует забывать, что после 30 меняется эластичность тканей. Это означает, что во время родов вероятны разрывы родовых путей. А чтобы этого не произошло, акушеры выполняют вспомогательные операции, помогающие малышу преодолеть «трудности» родовых путей. Надо ли объяснять, что все эти родовспомогательные процедуры бывают далеко не так безобидны и для матери, и для младенца.
Возраст за 40
Аргументы за
После 40 лет возможность родить здорового малыша сохраняется. Но риск врожденной патологии возрастает в десятки раз. Словом, мама, которой за 40, нуждается в пристальном внимании врача и должна соблюдать все его рекомендации. При этих условиях возраст будет минимальной помехой счастливому материнству.
Если речь идет не о первых родах, то риск возникновения патологий минимален: организм «помнит», как осуществлять родовую деятельность, и роды проходят быстрее.
Стала опытнее и мама – во всех смыслах. Например, она совершенно точно знает, что ребенок – это новая жизнь и для нее тоже, ведь уже научно доказано: рождение малыша омолаживает женский организм. Действительно, по мнению некоторых ученых, старение организма напрямую связано с угасанием репродуктивной функции. Логический вывод прост: чем до более позднего возраста женщина рожает, тем дольше работает ее репродуктивная система и тем дольше она остается молодой.
Аргументы против
После 40 количество здоровых яйцеклеток в женском организме снижается, и функция яичников угасает. Низкий уровень эстрогена приводит к тому, что у будущих мам возникают тяжелые осложнения – заболевания почек и сердца. Забеременеть становится все сложнее.
Бьют тревогу и психологи: 40-летняя женщина истомилась и окунается в материнство с головой. Буквально растворяясь в ребенке, беспрестанно ухаживая за ним, мама рискует вырастить инфантильное, неприспособленное существо. Впрочем, не так сложно ребенку отказаться от материнской опеки, как матери – перестать опекать любимое чадо. Надежда лишь на женскую мудрость, которая поможет ей дозировать заботу о ребенке и вырастить его в гармонии.
Фертильность женская и мужская: от чего она зависит, как ее повысить и можно ли зачать ребенка после 40?
Фертильность — это понятие, обозначающее способность к воспроизведению здорового потомства. Чаще всего термин упоминают, говоря о женских репродуктивных возможностях. Действительно, одни женщины рожают детей без особых проблем, другие — сталкиваются с целым комплексом сложностей, вплоть до невозможности зачатия естественным путем. Однако проблема может быть скрыта не только в женском здоровье: примерно половина случаев бесплодия связана с проблемами репродуктивного здоровья мужчин [1] .
Что такое фертильность
Термин «фертильность» имеет латинское происхождение: fertilis — «плодовитый, плодородный» [2] . Это понятие, обратное бесплодию, обозначает способность организма воспроизводить потомство.
Применительно к мужчине фертильность указывает на его возможность оплодотворить партнершу, к женщине — на ее способность зачать здорового ребенка. В обоих случаях речь идет о людях репродуктивного возраста, который имеет границы. Женская фертильность наступает с установлением регулярной менструации и заканчивается в климактерическом периоде. Мужская — с момента выработки живых и активных сперматозоидов, которые способны оплодотворить яйцеклетку.
Рекомендуемым с медицинской и биологической точки зрения периодом для беременности является возраст от 20 до 40 лет. При этом зачатие и вынашивание возможны значительно раньше или позднее, поэтому в целом период фертильности женщины определяют в границах 15–49 лет. Что касается мужчин, они способны сохранять репродуктивные функции до конца жизни, если внешние факторы не окажут негативного влияния на способность к оплодотворению.
От чего зависит женская фертильность
Женская фертильность определяется физиологией. Для наступления беременности у женщины должны происходить регулярные менструации и овуляции, которые указывают на циклические изменения в матке и яичниках, созревание и выход яйцеклетки. В течение жизни показатель фертильности постоянно изменяется. Во многом он зависит от здоровья репродуктивной системы, состояния эндометрия и маточных труб. Воспалительные процессы в области малого таза, инфекции, эндометриоз приводят к проблемам с зачатием и вынашиванием. Негативно сказывается и наличие у женщины вредных привычек. Можно выделить и другие факторы:
- лишний вес, который способен вызвать гормональный дисбаланс [3] ;
- стрессы;
- спайки в малом тазу;
- сращения ткани внутри полости матки (синехии) [4] ;
- гипер- или гипофункция щитовидной железы, сахарный диабет, провоцирующие неправильную выработку гормонов;
- внутриматочные вмешательства (аборты, операции);
- нарушения иммунной системы, способствующие отторжению сперматозоидов, и так далее [5] .
Проблемы фертильности связаны с общим состоянием организма. Для того чтобы родить здорового ребенка, мало устранить один негативный фактор — следует пересмотреть образ жизни в целом, выработать правильное с точки зрения медицины отношение к питанию, отдыху, физическим нагрузкам.
Как определить уровень фертильности у женщин
Фертильность у женщины включает три составляющих: способность зачать ребенка, выносить и родить. Отсюда деление на уровни: высокий, нормальный, низкий. О низкой фертильности говорят, когда из трех слагаемых беременности у женщины получается только одно — зачать ребенка. Нормальным уровнем фертильности считается ситуация, когда женщина способна забеременеть без медицинского вмешательства, выносить без гормональной стимуляции и родить ребенка. Высокий уровень фертильности указывает на способность беременеть и рожать несколько раз подряд с минимальным перерывом. Беременность может наступить, например, во время менструации или в период кормления грудью.
Для исследования фертильности используются клинические и домашние тесты. В клинике на пятый или шестой день цикла делают УЗИ яичников. Врач оценивает размер, определяет число растущих фолликулов и отношение гормональной и соединительной тканей. По итогам составляет прогноз фертильности, который измеряется в баллах от –2 до +2: в первом случае цифра указывает на низкий шанс забеременеть, в последнем — на очень высокий.
Определить фертильность помогает анализ крови на гормоны, который дает возможность лабораторным путем определить концентрацию фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ) и антимюллерова (АМГ) гормонов. Уровень ФСГ не должен быть выше ЛГ, в противном случае речь может идти об истощении яичников. Уровни АМГ в крови отражают число фолликулов в яичниках женщины, способных к репродукции и обеспечивающих ежемесячную овуляцию. Низкие уровни АМГ в крови связаны с малым количеством фолликулов в яичниках.
Домашние тесты на фертильность носят название тестов на овуляцию. Принцип действия аналогичен тесту на беременность. Тест следует опустить в мочу и подождать, пока появятся полоски, их две — результативная и контрольная. Если первая окрашена ярче второй — фертильность высокая, благоприятный период для зачатия наступил. Если бледнее — в этом цикле овуляции не случится.
Следует помнить, что неблагоприятные результаты тестов дают лишь предварительные прогнозы и указывают на необходимость обратиться к врачу для того, чтобы пройти лечение и увеличить фертильность. В большинстве случаев оно эффективно. А при необходимости женщины могут прибегнуть к вспомогательным репродуктивным технологиям.
Факторы, влияющие на мужскую фертильность
Мужская фертильность указывает на способность мужчины, а точнее его сперматозоидов, оплодотворить женскую яйцеклетку. Эта способность появляется примерно с 15 лет, пик приходится на 20–50 лет. С годами фертильность снижается, уменьшается количество тестостерона, что негативно отражается на составе спермы, ухудшается потенция. Эти процессы постепенно создают трудности с зачатием, хотя мужчина может оставаться фертильным до 80 лет и даже дольше. Во многом это зависит от общего состояния здоровья и образа жизни.
Мужское бесплодие в последние годы врачи стали диагностировать чаще. В качестве основной причины выделяют неправильный образ жизни, несоблюдение режима труда и отдыха, неполноценное питание, курение, злоупотребление алкоголем. Все это напрямую связано с нарушением фертильности.
Мужское бесплодие также может быть связано с наличием заболеваний мочеполовой системы. В частности, одним из распространенных заболеваний мужской мочеполовой системы, влияющих на мужскую фертильность, является воспаление предстательной железы — простатит [6] . Основная задача предстательной железы — выработка секрета (жидкой составляющей эякулята), который создает среду для жизнедеятельности сперматозоидов. При простатите этот процесс нарушается, что может быть причиной неудачных попыток зачатия. Поэтому важно вовремя диагностировать заболевание и начать соответствующую терапию.
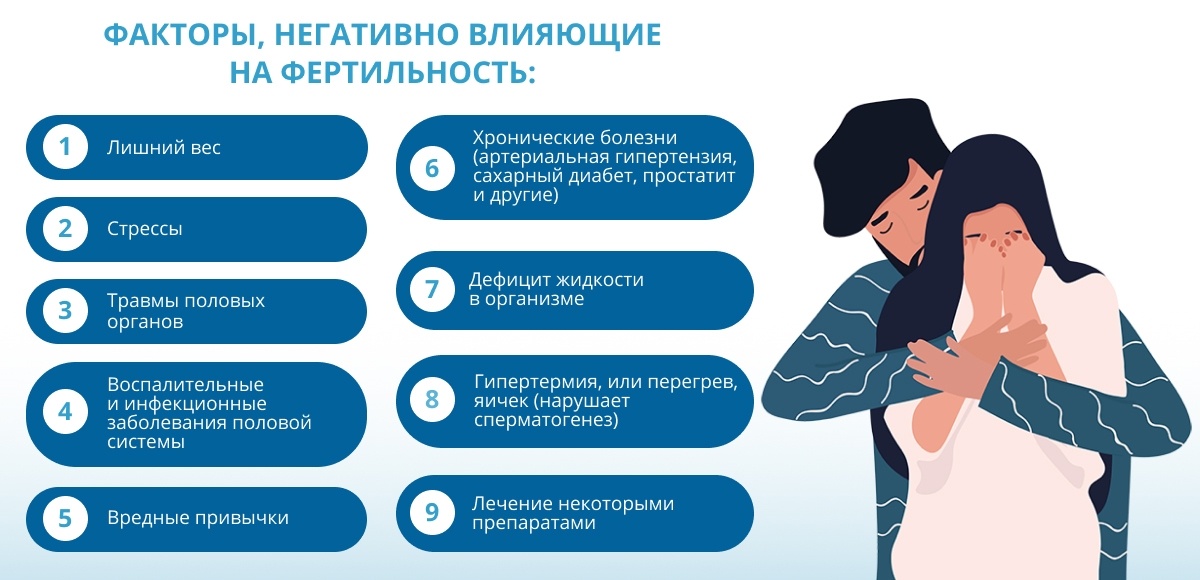
Индексы фертильности у мужчин
Определить способность мужчины к зачатию помогают лабораторные исследования, основным из которых является спермограмма. Она направлена на изучение качества и количества сперматозоидов, их формы, подвижности и так далее. Исследование проводится строго по стандарту в соответствии с Руководством ВОЗ [7] .
На основании результатов спермограммы рассчитывают два индекса фертильности. Они показывают вероятность оплодотворения яйцеклетки за один половой акт.
- Индекс Фарриса. Указывает на процент подвижных и неподвижных сперматозоидов в общем объеме спермы и в 1 мл. Нормальным считают значение индекса 20–25. Ниже — фертильность уменьшенная, выше — увеличенная.
- Индекс Крюгера. При расчете определяют величину головки, хвоста и шейки сперматозоидов и рассчитывают соотношение числа здоровых сперматозоидов к тем, что имеют дефекты. Индекс выражается в процентах. Ниже 30 % — низкая фертильность, выше — хорошая.
Спермограмма в целом отражает общую картину, негативные результаты не указывают на полную неспособность мужчины стать отцом. Они скорее обозначают снижение такой возможности.
Можно ли повысить активность половых клеток у женщин и мужчин?
Фертильность, будучи важным свойством организма, чутко реагирует на любые изменения. Ее можно считать обобщенным показателем того, что происходит со здоровьем. При этом стоит помнить, что не только женские, но и мужские заболевания могут мешать зачатию: ведь они влияют не только на потенцию, но и на качество спермы. При должной заботе о своем здоровье и при отсутствии патологий нормальная способность к рождению детей человеку практически гарантирована.
Первым шагом на пути к повышению фертильности должна стать консультация врача — гинеколога или андролога. Врач назначит обследование, а по его результатам — лечение выявленных проблем. В большинстве случаев после курса терапии наступает беременность.
В аптеках можно найти различные витаминно-минеральные комплексы и биологически активные добавки для повышения фертильности. В более серьезных случаях могут быть назначены специализированные медикаменты. Например, женщинам могут назначить стимуляторы овуляции (препараты с кломифеном) и гонадотропины. Их следует принимать только под контролем врача.
В случае если причиной низкой фертильности являются заболевания мочеполовой системы, назначается соответствующая лекарственная терапия. При простатите это болеутоляющие и противовоспалительные средства, а также препараты, активизирующие регенерирующие и иммуномодулирующие функции клеток организма. Если доминирующая причина заболевания инфекционная, то врач может назначить длительную (до полутора месяцев) антибактериальную терапию.
При этом важно помнить, что у всех препаратов имеются противопоказания, поэтому перед их применением обязательна консультация врача.
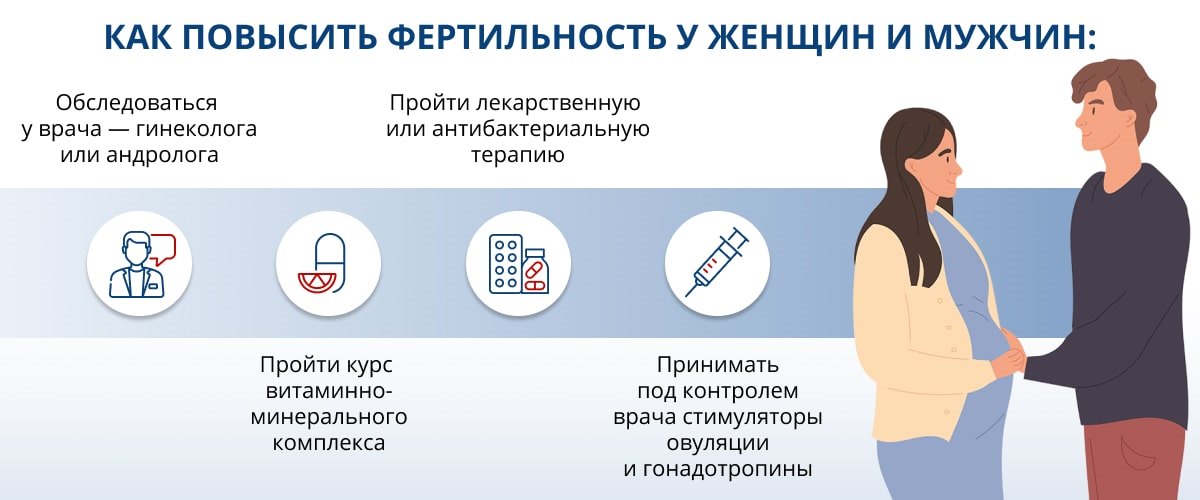
Окно фертильности: что это и как показатель влияет на вероятность зачатия?
Высокий уровень фертильности у обоих партнеров может не привести к зачатию с первого и даже со второго раза. Важно учитывать такое понятие, как «окно фертильности». Под этим термином подразумевают период, наиболее благоприятный для зачатия. Он длится примерно шесть дней: пять дней до начала овуляции и день ее наступления. В это время вероятность забеременеть максимально высока.
Обычно месячный цикл составляет 28 дней, овуляция приходится на его середину. Цифры усредненные, часто случаются отклонения, поэтому окно фертильности женщина должна определять самостоятельно. Для этого есть несколько методов:
- Календарный. Суть в том, чтобы регулярно отмечать начало и конец менструации, определять продолжительность цикла, рассчитывать его середину и определять дни фертильности. Вести наблюдение придется не менее полугода. Точность метода — около 50–60 % [8] .
- Температурный метод. Перед овуляцией базальная температура увеличивается на 0,2–0,6ºС. Измерять ее следует каждое утро сразу после пробуждения. Результаты измерений записывают, а затем рисуют график колебаний. Спустя несколько месяцев тенденция будет очевидна.
- Тест-полоска на овуляцию. Наиболее эффективный метод узнать о наступившей овуляции.
Некоторым женщинам удается определить благоприятные дни по характеру выделений: с приближением фертильных дней они становятся липкими и клейкими, напоминающими белок сырого яйца. Другие отмечают ноющие боли в животе, спазмы, рост чувствительности груди и усиление полового влечения. Точность этих признаков крайне невысока, их можно использовать как средство для прогнозирования беременности, но не превращать в метод контрацепции.
Беременность после 40: миф или реальность?
Ученые подсчитали: вероятность забеременеть с первого раза у здоровой женщины в возрасте до 35 лет составляет 20–25 %. После 35 лет шанс начинает уменьшаться, после 40 он составляет лишь 5 % [9] . Тем, кто по разным причинам не уложился в отведенный природой срок, на помощь приходят вспомогательные репродуктивные технологии: гормональная стимуляция овуляции, криозаморозка собственных яйцеклеток в благоприятном фертильном возрасте, ЭКО, суррогатное материнство. Они позволяют женщинам родить детей даже в период начавшегося климакса.
Тенденция к поздним родам сегодня наблюдается во всем мире. Причины в большинстве своем социальные: женщины хотят сделать карьеру, укрепить финансовое положение и только потом — становиться мамами. В оценке плюсов и минусов позднего материнства ученые умы расходятся во мнении. Одни утверждают, что детей нужно рожать до 35 лет. Чем старше женщина, тем больше у нее хронических заболеваний, которые осложняют течение беременности. Резкий гормональный всплеск способен пробудить те проблемы, которые пребывали в ремиссии. У пациенток зрелого возраста высок риск выкидыша, развития гестационного диабета, позднего токсикоза, у плода возможны генетические отклонения и задержка в развитии. Но есть и другие мнения.
Цифры и факты
Исследователи из Калифорнийского университета в Сан-Диего пришли к выводу, что женщины, родившие первенца после 25 лет, чаще доживают до старости, чем те, кто рано обрел счастье материнства [10] . Данные получены в ходе эксперимента, в котором участвовали 20 тысяч женщин. Немецкий ученый Микко Мюрскюля и его коллега Кирон Барклай из Лондона изучили данные 1,5 миллиона шведских граждан, родившихся с 1960 по 1991 год. Выяснилось, что дети 40-летних родителей, как правило, оказывались здоровее и умнее сверстников.
Согласно второй точке зрения, поздняя беременность омолаживает организм: активизируется работа щитовидной железы и яичников, улучшается состояние кожи и волос, женщина чувствует в себе новые силы. Ее успешное к этому времени финансовое и социальное положение позволяет не испытывать страхов, а в полной мере наслаждаться будущим материнством. Что касается здоровья малыша, то благодаря современной диагностике возможно выявить хромосомные отклонения и патологии на ранней внутриутробной стадии, а посредством новейших медицинских технологий можно свести угрозы к минимуму.
К планированию беременности следует отнестись с повышенной ответственностью. При этом нужно уделять внимание здоровью и правильному эмоциональному настрою обоих партнеров: проблемы с зачатием могут быть обусловлены сбоями в работе не только женской, но и мужской половой системы. Так, возможным источником неудач может быть наличие у будущего отца урологических заболеваний, таких как простатит, аденома простаты или других.
Препарат для лечения урологических заболеваний
Одна из возможных причин нарушения репродуктивной функции у мужчин — простатит. Заболевание не только доставляет дискомфорт, приносит болезненные ощущения и затрудняет мочеиспускание, но и отражается на половой системе мужчины.
Для лечения простатита и вместе с тем для увеличения вероятности зачатия могут быть рекомендованы специальные лекарственные средства. Например, препарат на основе натуральной вытяжки из тканей простаты половозрелых бычков — суппозитории Простатилен ® . Экстракт простаты в составе препарата воздействует непосредственно на проблемный орган: уменьшает отек и воспаление, улучшает микроциркуляцию, регулирует мышечный тонус мочевого пузыря, тем самым способствуя снятию болевого синдрома и улучшению процесса мочеиспускания. Кроме того, Простатилен ® уменьшает тромбообразование и препятствует развитию тромбоза венул в предстательной железе.
Основные показания к применению суппозиториев Простатилен ® :
- хронический простатит;
- послеоперационные состояния;
- доброкачественная гиперплазия предстательной железы.
Противопоказаний немного: это возраст до 18 лет и непереносимость компонентов препарата.
Препарат выпускается в форме суппозиториев в двух дозировках:
- Простатилен ® с дозировкой действующего вещества 30 мг (или 3 мг в пересчете на водорастворимые пептиды).
- Простатилен ® Форте с 50 мг действующего вещества (то есть 5 мг водорастворимых пептидов).
Суппозитории Простатилен ® необходимо использовать один или два раза в сутки, а свечи Простатилен ® Форте благодаря повышенной дозировке можно применять один раз в день. Курс лечения суппозиториями при хроническом простатите — от 10 дней, при аденоме простаты – от 15 дней.
* Регистрационный номер в ГРЛС суппозиториев Простатилен ® — ЛС-000925 [11] , «Простатилен ® Форте» — ЛП-002187 [12] .
** Имеются противопоказания. Необходимо проконсультироваться со специалистом.

- 1 https://cyberleninka.ru/article/n/muzhskoe-besplodie-v-rossiyskoy-federatsii-statisticheskie-dannye-za-2000-2018-gody/viewer
- 2 https://ru.wikipedia.org/wiki/Фертильность
- 3 https://cyberleninka.ru/article/n/ozhirenie-kak-prichina-besplodiya-u-ginekologicheskih-bolnyh
- 4 https://cyberleninka.ru/article/n/sovremennoe-sostoyanie-problemy-realizatsii-fertilnoy-funktsii-zhenschin-pozdnego-reproduktivnogo-vozrasta
- 5 https://cyberleninka.ru/article/n/sovremennye-vozmozhnosti-diagnostiki-ilecheniya-zhenskogo-besplodiya
- 6 https://cyberleninka.ru/article/n/vliyanie-prostatita-i-varikotsele-na-reproduktivnye-pokazateli-molodyh-muzhchin
- 7 https://apps.who.int/iris/bitstream/handle/10665/112544/97859051060905_rus.pdf?sequence=1&isAllowed=y
- 8 https://amhtest.ru/blog/kak-opredelit-okno-fertilnosti
- 9 Мэг Джей «Важные годы. Почему не стоит откладывать жизнь на потом».
- 10 https://www.medikforum.ru/health/53501-pozdnyaya-beremennost-delaet-zhenschin-dolgozhitelnicami.html
- 11 https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=c178fabc-dd2c-4aec-be11-836dcd001d39&t=
- 12 https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=804bcf74-3c59-4834-bb29-7870d505f875&t=
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Фертильность у женщин – что это?

Что такое фертильность у женщин (простыми словами)? Это ее способность родить здоровых, полноценных детей. Иногда встречается повышенная фертильность – это когда женщина может быстро забеременеть, у таких часто рождается двойня. У некоторых репродуктивная функция снижена. Значительно сниженная фертильность – это фактически бесплодие. Многие его лечат на протяжении долгих лет.
Факторы, влияющие на женскую фертильность
У каждой новорожденной девочки имеется примерно четыреста тысяч яйцеклеток. Их созревание начинается в подростковом возрасте. Фертильность у женщин: что это и что способно повлиять на нее? Существует большое качество факторов, которые способны оказать негативно влияние на женскую фертильность. Это:
- Излишняя масса тела;
- Недостаток воды в организме;
- Травмы внутренних органов;
- Эмоциональные перегрузки и непрекращающееся нервное напряжение;
- Воспалительные процессы в организме;
- Хронические болезни;
- Возраст. Чем он больше, тем сложнее становится зачать ребенка;
- Пагубные для здоровья привычки;
- Неправильный повседневный рацион;
- Неблагоприятные условия окружающей среды и экология;
- Использование определенных медикаментов.
Что представляет из себя окно фертильности?
Когда встает вопрос о том, что такое фертильность простыми словами, нужно подробно рассказать о данном явлении. Окно фертильности – это период, в который наблюдается повышенная фертильность у женщин. Данный период обычно составляет несколько дней до того, как яйцеклетка покинет яичник и переместится в маточную трубу. Не всегда просто вычислить данный период, что значительно осложняет ситуацию.
Ребенка нужно пытаться зачать за несколько дней до овуляции, поскольку сперматозоиды способны оставаться жизнеспособными лишь на протяжении нескольких дней. Данный срок составляет максимум неделю. Кроме того, сама яйцеклетка может жить недолго, приблизительно сутки.
Чтобы вычислить период плодовитости, используется либо календарный метод, либо диагностика в медицинском центре.
Ранняя стадия репродукции
Данная стадия начинается с первыми месячными и идет до двадцати лет. Менструальный цикл обычно плавающий в данный период времени, и по этой причине овуляция происходит не каждый цикл. Гормональный фон также не является стабильным. Однако, если девушка начала вести половую жизнь, она может легко забеременеть.
Средняя репродуктивная стадия
Это период между возрастом в двадцать лет и сорок лет. Месячные обычно становятся регулярными и гормональный фон более стабильным. Это самое оптимальное время для планирования беременности, поскольку женское здоровье позволяет выносить полноценного малыша.
Поздняя стадия репродукции
Эта стадия наступает в сорок – сорок шесть лет. Организм готовится к вступлению в климакс. Беременность может наступать легко, но без врачебной помощи и использования медикаментов выдержать ее будет сложно.
Стадия затухания репродуктивной функции
Это время начинается после сорока шести лет и идет вплоть до шестидесяти. Менструальный цикл становится нерегулярным, соответственно, овуляцию поймать сложно. Также рекомендуется поддерживать беременность (в случае ее наступления) различными лекарственными средствами.
Тест на фертильность
Ясно, что фертильность это плодовитость и способность к репродукции, однако как ее проверить? Для этого врачи проводят специализированный тест на фертильность, это комплекс методов для оценки репродуктивной функции.
Суть теста заключается в диагностике состояния внутренних органов при помощи ультразвука. Доктор исследует качественные и количественные характеристики женских яйцеклеток. Проводится такой тест через неделю после начала менструации.
После обследования доктор может сделать три заключения:

- Низкая фертильность – это когда женщине сложно забеременеть.
- Средняя фертильность – это когда беременность возможна, хотя и не всегда наступает сразу.
- Повышенная фертильность – это когда женщина легко беременеет и вынашивает ребенка.
Если пациентка в группе с низкой фертильностью, доктор может назначить соответствующее лечение. Большинству в ходе такой терапии удается наладить свое репродуктивное здоровье.
Таким образом, когда встает вопрос «что такое фертильность у женщин», необходимо изучить, что влияет на женскую способность забеременеть и как можно улучшить плодовитость. Фертильность – это состояние организма, при котором зачатие наиболее вероятно. Доктора для её повышения рекомендуют умеренно заниматься спортом, исключить лишний вес, отказаться от вредных привычек, не делать аборты, подобрать нужную контрацепцию на тот период, когда беременность еще не планируется.
Физиологические причины снижения фертильности
Как мы уже говорили, низкая фертильность – это когда возникают трудности с зачатием ребенка. Не всегда это говорит о болезни. Существуют и другие причины сниженной фертильности – это такие состояния:
Климакс
Женщина может забеременеть, только если она пребывает в фертильном возрасте. Со временем функция яичников угасает. Это состояние не считается болезнью. Оно обусловлено естественными процессами старения организма.
Незрелость репродуктивной системы
Любая женщина вступает в фертильный возраст не сразу после рождения, а лишь после того как произойдет становление менструального цикла.
Беременность
Очевидно, что беременная женщина забеременеть ещё раз не может. Так что одна из причин сниженной фертильности – это вынашивание ребенка. После того как зачатие произойдет, желтые тела, плод и плацента начинают вырабатывать огромное количество гормонов. Они блокируют овуляторные процессы в яичниках.
Лактация
Нередко используется в качестве способа контрацепции. Пока вы регулярно кормите, у вас снижена фертильность, это абсолютно нормально и не обусловлено заболеваниями репродуктивной системы. При лактации выделяется гормон пролактин. Он увеличивает количество молока и блокируют выработку фолликулостимулирующего гормона в гипофизе. Результатом снижения концентрации ФСГ становится отсутствие овуляции.
Тем не менее, при лактации снижение фертильности – это временно. Надежный контрацептивный эффект сохраняется лишь полгода. Он ослабевает, если промежутки между кормлениями ребенка превышают 3 часа, если используется докорм и особенно если у женщины пошли месячные.
Ятрогенные причины снижения фертильности
Если у женщины снижена фертильность, это может говорить о том, что виной данному состоянию является медицинская процедура, операция или прием препаратов. Тогда нарушение репродуктивной функции не всегда считается патологическим. Ведь главная причина снижения фертильности это медицинское вмешательство. Часто это временный эффект, хотя он может быть и постоянным.
К нарушению репродуктивной функции приводит:
Комбинированные оральные контрацептивы
Прием КОК «выключает» репродуктивную функцию лишь временно. После отмены лекарств она полностью восстанавливается в течение нескольких месяцев.
Особенностью функционирования женской репродуктивной системы является то, что овариальный запас никогда не увеличивается. От рождения женщина получает определенное количество ооцитов. В течение жизни их количество снижается, но не восполняется. У мужчин в этом плане есть явное преимущество: у них половые клетки вырабатываются постоянно.
Удаление яичников
К полному прекращению овуляторных процессов, а также к преждевременной менопаузе приводит удаление яичников. Все прочие процедуры (резекция, прижигание эндометриоидных очагов, удаление кист) лишь ухудшает репродуктивную функцию, но не блокирует её полностью. Сможет ли женщина забеременеть, зависит от изначального овариального резерва, возраста, объема операции и других факторов.

Контрацепция
Некоторые способы защиты от нежелательной беременности не влияют на фертильность женщины. К примеру, не оказывает на неё воздействия презерватив или использование спермицидов. Но есть методы, угнетающие детородную функцию. Например, оральная контрацепция. Прием препаратов угнетает овуляторные процессы. Яйцеклетки не созревают, соответственно, оплодотворение невозможно.
Операции
Любые хирургические вмешательства на яичниках необратимо снижают фертильность. Причиной её нарушения становится уменьшение яичникового резерва. То есть, того количества яйцеклеток, которые изначально есть у женщины.
Лечение рака
Часто перед началом лечения злокачественных новообразований женской репродуктивной системе пациентке предлагают сдать ооциты на хранение. Их замораживают на случай, если после завершения терапии яичники будут не в состоянии выполнять свои функции. Повредиться они могут в результате приема токсичных препаратов для химиотерапии. Нередко они повреждаются радиацией во время дистанционного облучения репродуктивных органов.
Искусственная менопауза
Это состояние, которое достигается медикаментозно для лечения некоторых заболеваний. Оно полностью обратимое. То есть, «выключает» репродуктивную функцию временно, однако не влияет на возможность зачатия в будущем.
Искусственная менопауза требуется при некоторых заболеваниях, прогрессирующих под действием гормонов. Примеры: рак груди или эндометрия, миома матки, эндометриоз. Иногда это временная мера. Например, в течение года женщина находится в менопаузе. За это время миоматозный узел исчезает, либо становится намного меньше, а потому его значительно проще удалить хирургическим методом.
Иногда искусственная менопауза – это состояние, в котором женщина находится постоянно. Например, в случае лечения неоперабельного рака эндометрия. Впрочем, в таких ситуациях о беременности говорить уже не приходится. Речь идет исключительно о сохранении жизни женщины.
Патологические причины снижения фертильности
Часто бесплодие развивается в результате болезней. Встречаемость этого состояния в среднем в популяции по данным разных авторов составляет 7-10% среди женщин фертильного возраста. С годами риск бесплодия значительно увеличивается. Большая часть пациентов репродуктивных клиник перешагнули 35-летний рубеж.
Существуют сотни причин бесплодия. С десятками причин врачи-репродуктологи сталкиваются постоянно. Перечислим основные проблемы, которые провоцируют нарушения фертильности:
К счастью, этот вид бесплодия относительно легко поддается лечению. Достаточно назначить гормональные препараты, как фертильность возвращается: пусть не навсегда, но на время, достаточное для того, чтобы супружеская пара смогла зачать ребенка.

Эндокринные расстройства
Любые существенные гормональные изменения, которые возникают в организме, ведут либо к бесплодию, либо к привычному невынашиванию. Это сниженная или повышенная функция щитовидной железы, недостаточная выработка половых гормонов, недостаточность гипоталамо-гипофизарной системы, гиперфункция надпочечников. Спровоцировать бесплодие могут десятки разных гормонов, если их количество становится чрезмерным или недостаточным.
Болезни матки
В ней могут быть полипы, синехии, внутриматочные перегородки. Иногда появляются полипы или миомы. У некоторых женщин эндометрий не достигает нужной толщины и структуры по причине гиперпластических процессов либо воспалительных заболеваний (эндометрита). Эта группа заболеваний относится к числу неблагоприятных причин бесплодия. Часто для лечения требуются хирургические методы.
Трубное бесплодие
Развивается, когда в силу определенных причин маточные трубы становятся непроходимыми. Чаще всего виноваты в этом инфекционные заболевания. Это могут быть как неспецифические воспалительные процессы, так и болезни с половым путем передачи (хламидиоз, гонорея).
Иногда непроходимость функциональная. Трубы попросту слипаются, потому что в них скапливается воспалительный экссудат. Тогда после излечения инфекционного заболевания фертильность восстанавливается. Но часто непроходимость фаллопиевых труб органическая. Они попросту срастаются. Решить проблему помогает операция или ЭКО.
Причин сниженной фертильности у женщин очень много. В большинстве случаев её можно повысить теми или иными методами. Поэтому, если у вас не получается зачать ребенка в течение года и более, обратитесь к врачу. В ходе диагностики у подавляющего большинства пациенток удается установить причину нарушения репродуктивной функции, а затем устранить её.
Что такое женская фертильность и от чего она зависит?
Одним из главных предназначений женщины является рождение ребенка. Но не всегда беременность наступает так легко, как того бы хотелось. Важным фактором для зачатия является женская фертильность, которая является показателем здоровья всей репродуктивной системы женщины.
Что такое фертильность у женщины?
Женская фертильность – это непосредственно способность женщины к зачатию и вынашиванию потомства. С самого рождения в организме женщины содержится несколько миллионов яйцеклеток, которые зарождаются еще в период внутриутробного развития. Считается, что к подростковому возрасту их количество уменьшается примерно до 400 тысяч. Важно понимать, что эти клетки в организме не возобновляются, как делают это сперматозоиды у мужчин.
С момента начала полового созревания (когда у девочек начинаются менструации) яйцеклетки, до этого находившиеся в яичниках в «спящем» состоянии, начинают постепенно созревать. Раз в месяц примерно в середине менструального цикла из фолликула выходит созревшая яйцеклетка – этот процесс именуется овуляцией, и он напрямую связан со способностью женщины к зачатию ребенка. Яйцеклетка после оплодотворения сперматозоидом постепенно попадает в матку, где происходит прикрепление к стенкам матки для дальнейшего роста и развития плода.

Женская фертильность зависит не только от овуляции, но и от прочих состояний организма:
- необходимо, чтобы фаллопиевы трубы, в которых яйцеклетке предстоит встретиться со сперматозоидом, должны иметь нормальную проходимость;
- эндометрий должен быть достаточной толщины, чтобы успешно произошла имплантация эмбриона для последующего развития;
- Матка и ее шейка должны быть здоровыми, чтобы выносить ребенка и снизить вероятность преждевременных родов.
На все процессы репродуктивной системы женщины постоянно идет влияние различных гормонов, вырабатываемых организмом. Поэтому гормональный фон также крайне важен для женской фертильности.
Уровень женской фертильности принято оценивать по трем факторам – возможность зачать, выносить и родить ребенка. Считается, что если женщина способна только к 2 факторам из трех, то фертильность низкая, если ко всем 3 – то нормальная. О высокой фертильности говорят в том случае, если женщина способна зачать, выносить и родить нескольких детей подряд.
В случае возникновения трудностей с зачатием естественным путем, проблемы можно решить благодаря экстракорпоральному оплодотворению (ЭКО) в Украине в клинике репродуктивной медицины (ВРТ) имени академика В.И. Грищенко
Фертильные дни

Фертильными считаются те дни менструального цикла, в которые вероятность забеременеть максимальна. Этот период начинается за 5 дней до овуляции и заканчивается через пару суток после нее. Это называют окном фертильности или фертильный период. Для того чтобы определить дни фертильности можно вести подсчет по календарю – предполагается, что овуляция происходит в середине цикла, и от этой даты отсчитывают 5 дней в одну и 2 дня в другую сторону. Но такой метод не является точным, так как каждый организм индивидуален и выход яйцеклетки может происходить в другие дни.
Определить дни фертильности у женщины можно и другими способами:
- По базальной температуре. Ее измеряют каждое утро в прямой кишке, не вставая с постели, и заносят в график. Об овуляции говорит небольшое понижение температуры с последующим резким ростом.
- По цервикальным выделениям. В дни фертильности они становятся более объемными, а также меняется их консистенция – они становятся тянущимися, внешне похожи на яичный белок.
- По тестам на овуляцию. Приобрести их можно в аптеке. Выполнение схоже с тестами на беременность – тест-полосу опускают в емкость с мочой. Но проводить процедуру необходимо ежедневно, начать рекомендуется примерно за 5 дней до предполагаемой овуляции. Когда тест показывает две одинаково яркие полоски, это означает максимальную готовность женского организма в ближайшие сутки к зачатию.
Помимо перечисленных методов для определения таких дней женщине могут проводить ультразвуковое исследование, но такой способ используется не так часто. Определив фертильные дни, женщина значительно повышает свои шансы на беременность в текущем менструальном цикле.
Факторы, влияющие на фертильность
Стоит понимать, что уровень женской фертильности не является неизменным показателем, данным с рождения. На него влияет сразу множество факторов, среди которых:
- Возраст (с каждым годом яйцеклетки из яичников выходят реже, циклы без овуляции случаются чаще);
- Слишком большой или недостаточный вес (влияет на гормональный фон);
- Стрессы (вызывают гормональный дисбаланс);
- Ранняя менопауза;
- Некоторые заболевания, влияющие на гормональный баланс (сахарный диабет, синдром поликистозных яичников и прочие);
- Непроходимые фаллопиевы трубы;
- Некоторые гинекологические заболевания (в том числе не воспалительного характера);
- Многочисленные хирургические вмешательства в матку (в первую очередь аборты);
- Вредные привычки.

При оценке женской фертильности всегда следует учитывать перечисленные факторы. Некоторые из них приводят к невозможности забеременеть, другие же влияют на способность вынашивания.
Нарушения женской фертильности могут иметь постоянный характер – забеременеть естественным путем невозможно, а также временный – при устранении негативных факторов зачатие и рождение ребенка возможно.
Как повысить фертильность женщины?
При обнаружении любых проблем со здоровьем, которые мешают зачать ребенка, в первую очередь необходимо начать адекватное лечение, назначенное врачом. При необходимости может быть назначена как медикаментозная терапия, так и хирургическое вмешательство, не стоит пренебрегать лечением.
Но помимо заболеваний и нарушений, связанных со здоровьем, существует множество факторов, которые могут помочь улучшить фертильность и родить здорового ребенка. Повысить способность к зачатию и рождению малыша могут следующие правила:
- Регулярная половая жизнь (не менее 2-3 раз еженедельно);
- Сбалансированное питание (отказ от низкокалорийных диет, включение в рацион различных продуктов, исключение вредной еды – жареного, слишком жирного, маринованного и так далее);
- Полный отказ от вредных привычек (алкоголь и курение);
- Прием назначенных врачом витаминных комплексов;
- Умеренная физическая нагрузка;
- Снижение потребления кофеина;
- Минимизация стрессов;
- Соблюдение водного баланса (ежедневное соблюдение нормы чистой воды примерно 2 литра);
- Отказ от приема обезболивающих во время овуляции, так как они могут негативно повлиять на весь процесс.

Все эти рекомендации могут благоприятно повлиять на фертильность женщины, увеличив вероятность зачатия и рождения здорового малыша. Поэтому придерживаться таких правил следует вне зависимости от уровня фертильности и наличия неудачных попыток забеременеть в прошлом.
Если беременность не наступает на протяжении года после начала активных попыток, следует задуматься о причинах, для чего обязательно нужно обратиться к врачу гинекологу-репродуктологу. С его помощью будет проведено обследование организма и определение уровня женской фертильности, а при необходимости и назначено грамотное лечение.
Все о фертильности: что это, факторы, сохранение, препараты

Фертильный возраст — возраст человека, в котором он может иметь собственных детей.
Фертильный возраст (репродуктивный, детородный) — период времени жизни человека, когда он имеет возможность зачать и родить ребенка, причем у разных полов данный возрастной отрезок не совпадает. В настоящее время репродуктивные технологии позволяют иметь потомство в любом возрасте, при тяжелой болезни и даже после ухода из жизни. Это возможно благодаря заморозке женских яйцеклеток и мужских сперматозоидов и хранению биоматериала в криобанке без потери качества с помощью инновационных технологий.

Начало фертильный возраст берет примерно с 15-ти лет. Считается, что у мужчин он заканчивается после 60-ти лет, но известно немало случаев рождения детей у 70-80 летних мужчин. У женской половины населения все иначе. Женщина готова к зачатию с началом менархе (первые месячные), но фертильность женщины заканчивается с приходом менопаузы, когда функции половых желез (яичников) угасают, а запас ооцитов, имеющийся от рождения полностью исчерпывается. Поэтому даже теоретически с наступлением климакса женщина не способна продолжить свой род.
Факторы мужской фертильности
- Возраст (по мере старения снижается выработка тестостерона, который ответственен за качество спермы).
- Лишний вес (вызывает нарушение гормонального баланса).
- Стресс (при стрессе прекращается синтез гонадолиберина, который непосредственно регулирует сперматогенез).
- Травмы половых органов.
- Заболевания половых органов различной природы, в том числе воспалительные (например, варикоцеле, простатит и т.д.).
- Тяжелые хронические заболевания (например, сахарный диабет, артериальная гипертензия и т.д.).
- Длительное течение воспалительного процесса в организме (высокая температура тела нарушает сперматогенез).
- Перегрев яичек при частом посещении бани, сауны, солярия и т.д..
- Сдавливание яичек тесным и неудобным бельем.
- Недостаточное питье (дефицит жидкости в организме делает сперматозоиды малоподвижными).
- Плохая экологическая обстановка в регионе проживания.
- Профессиональные вредности.
- Вредные привычки.
- Некачественное питание с дефицитом витаминов и микроэлементов.
- Несоблюдение режима труда и отдыха.
- Применение некоторых медикаментов.
- Особенности современного быта (постоянное ношение мобильного телефона на поясе в непосредственной близости от яичек, употребление фаст-фуда, газированных напитков и т.д.).

Факторы женской фертильности
- Возраст (по мере старения количество циклов с овуляцией уменьшается).
- Лишний или недостаточный вес (приводит к нарушению гормонального баланса).
- Стресс (вызывает нарушение гормонального баланса).
- Ранняя менопауза.
- Заболевания, провоцирующие нарушения гормонального баланса (синдром поликистозных яичников, гиперфункция и гипофункция щитовидной железы, сахарный диабет).
- Нарушения проходимости маточных труб.
- Спаечный процесс в малом тазу.
- Синехии (соединительнотканные сращения) внутри полости матки.
- Многочисленные внутриматочные вмешательства (аборты и др.).
- Гинекологические невоспалительные заболевания (миома матки, эндометриоз, кисты яичников, полипы и гиперплазии эндометрия и т.д.).
- Воспалительные заболевания половых органов.
- Вредные привычки.
- Иммунологические нарушения, в результате которых сперматозоиды уничтожаются организмом женщины.

Мужская фертильность
Теоретически мужчины способны продолжать род до глубокой старости, поскольку подвижные сперматозоиды есть у мужчин любого возраста. Просто, начиная, примерно с 40-45 лет количество тестостерона и подвижных сперматозоидов в мужском организме постоянно снижается . Способность мужчин воспроизводить потомство зависит от качества его семенной жидкости и количества подвижных сперматозоидов.
Для определения характеристик спермы выполняется спермограмма — лабораторный высокоточный тест, позволяющий судить о детородной способности каждого мужчины. Для спермограммы нужно собрать семенную жидкость в специальный одноразовый контейнер. Практически во всех клиниках есть специально отведенное помещение, где мужчина может сдать анализ. Рекомендованный метод сбора материала — мастурбация. Настоятельно не рекомендуется исследовать сперму, полученную после полового акта. Половые пути женщины не стерильны, вероятность попадания микроорганизмов в мочеиспускательный канал мужчины очень высока. Результаты такого анализа будут недостоверными.
Почему необходимо собирать семенную жидкость непосредственно в лаборатории?
Дело в том, что анализ нужно провести не позже чем через час с момента забора материала, а перевозить сперму нужно только при определенной температуре. Нарушение температурного режима и слишком большой интервал между сбором спермы и исследованием значительно снижают достоверность полученной информации. В таких случаях фертильность мужчины будет оценена неправильно.
К спермограмме следует правильно подготовиться. Для этого за три-четыре дня до обследования нельзя посещать сауну, принимать горячую ванну, употреблять алкоголь. Если мужчина принимает какие-либо медикаменты, нужно сообщить об этом врачу. Возможно, их придется временно отменить.
В ходе анализа оценивают такие показатели семенной жидкости:
- объем — для успешного оплодотворения достаточно 3–4 мл. Недостаточное количество семенной жидкости говорит о том, что фертильность у мужчины снижена;
- цвет — в норме белая, иногда с серым оттенком. При наслоении инфекционного процесса сперма может приобретать желтый или зеленый оттенок. Красный или коричневый цвет говорит о кровоточивости, возможной изъязвленности семявыводящих путей, опухолях;
- запах — специфический, изменяется при инфекционных заболеваниях;
- вязкость — должна находиться в пределах нормы. Слишком густая семенная жидкость резко снижает подвижность сперматозоидов;
- кислотность — кислая среда становится причиной гибели сперматозоидов;
- количество мужских половых клеток в 1 мл эякулята, а также общее их число;
- подвижность сперматозоидов — оплодотворить яйцеклетку (подробнее читать здесь) могут только те из них, которые передвигаются прямолинейно;
- качество половых клеток;
- состояние генетического материала;
- морфология сперматозоидов. Нормальными считаются показатели более 50% при обычном исследовании и 13% при проведении морфологии по Крюгеру (в морфологии по Крюгеру используются более строгие критерии диагностики);
- наличие эритроцитов и лейкоцитов. Нормальное количество лейкоцитов —1 млн в 1 мл семенной жидкости. превышение показателя говорит о воспалительном процессе. Эритроциты у здоровых мужчин должны отсутствовать.

На основе полученных результатов конкретной методики можно установить фертильность:
- нормальную;
- повышенную;
- пониженную.
Основными факторами, которые влияют на фертильность у мужчин, являются:
- возраст — чем старше мужчина, тем меньше синтезируется тестостерона в его организме. Кроме того, снижается чувствительность рецепторов, взаимодействующих с этим биологически активным веществом. Как результат — ухудшается выработка мужских половых клеток в яичках;
- лишний вес — жировая ткань является источником эстрогенов. Это женские половые гормоны, негативно влияющие на эрекцию и фертильность;
- чрезмерные и частые психоэмоциональные нагрузки ;
- травматические повреждения внешних и внутренних половых органов;
- воспалительные заболевания , в том числе вызванные патогенными микроорганизмами, передающимися половым путем;
- соматические заболевания — высокое кровяное давление, нарушение работы желез внутренней секреции, сахарный диабет;
- хронический перегрев яичек — полноценные сперматозоиды вырабатываются только при определенном температурном режиме;
- прием некоторых медикаментов .
Плохая спермограмма мужчины не свидетельствует о том, что он не сможет зачать ребенка. Иметь ребенка можно с любыми показателями спермы, просто шансы при низкокачественном анализе снижаются.
Но даже хорошие результаты не гарантируют быстрого зачатия. Не все в вопросе зачатия зависит от мужчины, многое — от женщины, фазы менструального цикла, в которую предпринимались попытки зачатия, взаимодействия и совместимости пары.
Женская фертильность
Для женщин фертильность — это немного более сложный комплекс обстоятельств и понятий.
Главными из них являются:
- нормальный месячный цикл;
- регулярная овуляция;
- возможность оплодотворения яйцеклетки;
- способность выносить и родить дитя.
Как и в случае с мужчиной, фертильность женщины зависит от многих факторов, главными среди которых являются:
- возраст — чем старше пациентка, тем меньше яйцеклеток может созреть в ее яичниках. Регулярный цикл после 40 лет не всегда сопровождается овуляцией, а созревшая яйцеклетка не всегда полноценна;
- перенесенные воспалительные заболевания внешних, внутренних половых органов, нарушения менструального цикла. Особую опасность представляют хронические процессы, без выраженной клинической симптоматики. Очень часто они приводят к развитию спаечного процесса, нарушению проходимости маточных труб. Хронический эндометрит является основной причиной невынашивания;
- лишний вес , провоцирующий гормональный дисбаланс или как проявление патологии со стороны эндокринной системы.
Хотя считается, что фертильность наступает с первой менструацией, но женский организм готов благополучно справиться с беременностью и родами к 15-16 годам. Ведь менархе бывают и с 11-ти, и с 12-ти лет, но активный репродуктивный возраст начинается лет с 15-ти.
Экспертное мнение врача

Для оценки фертильности у женщин применяют такие лабораторные и инструментальные тесты:
- осмотр у гинеколога;
- лабораторное исследование влагалищных выделений, мазков из цервикального и мочеиспускательного канала;
- подтверждение факта овуляции;
- УЗИ;
- гистеросальпингография;
- изучение гормонального фона;
- определения овариального резерва яичников.
Во время осмотра врач получает предварительное представление о состоянии здоровья женщины. Бимануальное исследование позволяет оценить размеры и положение матки, состояние шейки, маточных труб и придатков. Исследования на микрофлору применяют с целью обнаружить патогенные микроорганизмы, ставшие причиной воспалительного процесса.
Для подтверждения наличия овуляторного менструального цикла и факта овуляции , применяют функциональные тесты (измерение базальной температуры, оценка цервикальной слизи, точная фиксация дат менструации), ультразвуковое исследование, гормональные тесты. Ультразвуковой осмотр применяют как первичный метод инструментальной диагностики. Это безопасная и высокоинформативная методика, которая позволяет выявить признаки воспаления, спаечного процесса, опухоли, и другие заболевания. Кроме того, с помощью методики можно увидеть созревающие фолликулы и предположить точную дату овуляции.
- Гистеросальпингография — рентгенологический метод обследования, предназначенный для оценки проходимости маточных труб. Для улучшения визуализации в полость матки вводят контрастное вещество. В норме оно проникает в маточные трубы, что хорошо заметно на рентгеновском снимке.
- Гистероскопия — эндоскопический метод обследования, в ходе которого гинеколог оценивает состояние внутренней оболочки матки. Манипуляция может быть диагностической и лечебной. Лечебная гистероскопия проводится при необходимости удалить полип или небольшую опухоль. Кроме того, в ходе обследования можно взять небольшие кусочки тканей с целью патоморфологического исследования.
Определение концентрации гормонов в крови позволяет врачу сделать выводы о работе желез внутренней секреции, и, при необходимости, назначить нужное лечение. Его проводят в определенные дни менструального цикла.
Это индивидуальный показатель, который определяется при помощи серии гормональных анализов и ультразвукового исследования. Показывает эффективность менструального цикла, так как при низком овариальном резерве и отсутствии овуляции беременность невозможна. Благодаря возможности сохранения собственного репродуктивного биоматериала с помощью вспомогательных технологий и использования его в ЭКО, современная медицина существенно продлила женский фертильный возраст.
Репродуктивный женский возраст
Репродуктивный женский возраст разделяется на несколько периодов:
- продолжительность раннего периода — от менархе до 20-летнего возраста;
- продолжительность среднего периода — 20-40 лет, это самый оптимальный возраст для вынашивания и рождения детей. После 35-ти лет фертильная функция у женщин начинает снижаться;
- продолжительность позднего периода — 40-49 лет, в более позднем возрасте шансы на беременность снижаются.
Известно, что женщины рожают и в 50 лет, и в позже, но риск осложненной беременности и проблемных родов повышается с каждым годом.

Возможности сохранения фертильности
Существует несколько простых, но важных моментов, которые позволят дольше сохранить репродуктивную функцию.
- регулярная интимная близость без контрацепции с постоянным партнером, желательно не меньше двух раз в неделю;
- избегание стрессов;
- не голодать и строго не ограничивать себя в еде;
- питаться рационально, сбалансированно, по возможности не есть «быструю» пищу;
- на формировании здоровых сперматозоидов негативно сказываются горячие ванны, бани, сауны, ношение обтягивающего синтетического белья;
- пить достаточное количество воды;
- не перегружаться физически;
- исключить табакокурение, употребление спиртного, медикаментов;
- укреплять иммунитет.
Препараты для фертильности
В настоящее время разработаны и имеются на рынке специализированные витаминно-минеральные комплексы или биологически активные добавки, обладающие свойством повышения фертильности. Данные препараты можно использовать одновременно с лечением основных заболеваний и выполнением описанных правил, что позволит максимально повысить фертильность мужчины или женщины.
- Авксенова, М. Н. Влияние ожирения на развитие менструальной дисфункции, гормональные показатели, липидный обмен у репродуктивно-способных женщин : автореф дисс. . канд. мед.наук: 14.01.02 / М. Н. Авксенова. -СПб., 2011. – 112 с.
- Билич Г. JL, Божедомов В. А. Репродуктивная функция и сексуальность человека. — СПб.: Издательство «Де-ан», 1999, с. 269.
- Горюнов В. Г., Жиборев Б. Н. Евдокимов В. В. Причины и признаки мужского бесплодия. Рязань, 1993, 82с.
- Гинекология: учебник / под ред. В.Е. Радзинского, А.М. Фукса. – М.: ГЭОТАР-Медиа, 2014. – 1000 с.
- Гончарова, Н.Н. Медико-генетические аспекты бесплодия / Н.Н. Гончарова, Е.Ю. Мартышкина, Т.В. Казначеева // Акушерство, гинекология и репродукция. – 2012. – № 2. – С. 35-40.
- Аксененко В.А. Состояние репродуктивного здоровья и профилактика рецидивов у больных с воспалительными заболеваниями придатков матки: Автореф. дис. докт. мед. наук. -М. 2001. – С. 14-16.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Фертильность женщины: что это, от чего зависит фертильность и как ее сохранить?
Опубликовано: 01 Декабря 2018
Женская фертильность, говоря простыми словами, – это способность женщины зачать ребенка, то есть дать потомство. Период, когда возможно рождение детей, длится от начала первой менструации (менархе) до последнего менструального цикла (менопаузы) и называется репродуктивным или фертильным возрастом.
Еще в утробе матери у девочки формируются все яйцеклетки, которых с возрастом будет становиться меньше. Это важное отличие женской фертильности от мужской, ведь новые сперматозоиды вырабатываются у мужчины до старости.
Чтобы улучшить способность к зачатию представителю сильного пола в течение 2,5-3 месяцев соблюдать рекомендации по восстановлению фертильности – за этот период созреют новые сперматозоиды. У женщин яйцеклетки, которым в будущем предстоит пройти процесс овуляции и быть (или не быть) оплодотворенными, теряют свои качества при курении, злоупотреблении алкоголем и под воздействием других факторов.
Стадии фертильности по возрастам
В репродуктивной жизни женщины выделяют 4 периода. Деление это весьма условно, поскольку зависит от очень большого количества факторов, начиная от наследственности и заканчивая уровнем стресса в репродуктивный период.
- Ранняя репродуктивная стадия длится от первой менструации (12-15 лет) до 20 лет. В это время цикл еще только устанавливается, организм осваивается в новой для себя роли. Вероятность беременности в данный период высока.
- Средняя репродуктивная стадия – 20-40 лет. Самое благоприятное время для рождения детей, так как цикл стал регулярным, гормональный фон стабилен, и женщина находится на пике физического здоровья.
- Поздняя репродуктивная стадия характеризуется снижением фертильности и приходится на 40-45 лет. В этом возрасте гормональный фон меняется, однако менструальный цикл и овуляция относительно регулярны. Зачатие возможно, но при вынашивании ребенка требуется тщательное медицинское наблюдение.
- Стадия затухающей фертильности приходится на 46-60 лет. Менструации постепенно прекращаются, репродуктивный период заканчивается. Шанс забеременеть крайне низок .
От чего зависит женская фертильность?
На способность женщины забеременеть влияет множество факторов:
- Возраст – чем старше женщина, тем меньше у нее яйцеклеток, способных быть оплодотворенными, а овуляция происходит все реже и реже. К факторам, снижающим фертильность, с возрастом добавляются перенесенные заболевания и операции на яичниках.
- Уровень стресса, тревожность, недосыпание влияют на гормональный фон и сигнализируют организму, что сейчас не самое благоприятное время для зачатия.
- Вес – как избыточный, так и недостаточный вес приводят к развитию тяжелых заболеваний, снижающих возможность выносить и родить ребенка.
- Перенесенные воспалительные заболевания половых органов, вызывающие спаечные процессы и нарушающие проходимость маточных труб.
- Гинекологические невоспалительные заболевания: эндометриоз, миома матки, кисты яичников, полипы.
- Заболевания, приводящие к гормональному дисбалансу: сахарный диабет, синдром поликистозных яичников, болезни щитовидной железы.
- Аборты и другие внутриматочные вмешательства.
- Инфекции, передающиеся половым путем – особенно опасны те из них, что вовремя не были вылечены и перешли в хроническую форму. Поэтому регулярно посещайте гинеколога, избегайте случайных связей и тщательно выбирайте средства защиты.
- Физическая активность – фертильность может снизиться как из-за слишком интенсивных занятий спортом, так и при их отсутствии. В то же время умеренная нагрузка оказывает положительное влияние на репродуктивное здоровье, предотвратит застой крови в малом тазу и поможет бороться со стрессом, увеличивая шансы на зачатие.
- Курение и алкоголь вызывают преждевременное истощение овариального резерва (запаса яйцеклеток) и проблемы с вынашиванием ребенка.
- Диеты и неправильное питание. Ограничения в еде, равно как и обилие полуфабрикатов и фаст-фуда отрицательно влияют на репродуктивное здоровье представителей обоих полов.
Как сохранить фертильность и повысить шансы стать матерью?
Количество бесплодных пар в нашей стране превысило 15%, и этот показатель постоянно растет. Избежать попадания в печальную статистику поможет забота о сохранении фертильности. Что же надо для этого сделать?
Проверить овариальный запас
Для этого нужно определить запас имеющихся яйцеклеток. На 1-4 день цикла с помощью УЗИ подсчитывают малые (антральные) фолликулы в яичнике. Нормальным показателем считается 11-25, уменьшение говорит о снижении фертильности.
Можно судить об овариальном запасе и по результатам анализов:
- Уровню фолликулостимулирующего гормона (ФСГ). В норме этот показатель равен 3-8 МЕ/л. Чем выше концентрация ФСГ, тем ниже уровень эстрадиола и меньше срок, оставшийся на обзаведение потомством.
- Антимюллерову гормону. При низких показателях менопауза не наступит как минимум 6 лет. Чрезмерное повышение концентрации – неблагоприятный признак.
- Уровню ингибина В – гормона, вырабатываемого в фолликулах. Низкая концентрация – плохой знак. Таким женщинам часто не помогает даже гормональная стимуляция. Помимо уровня этого гормона важен и возраст пациентки.
При сниженном овариальном запасе можно заморозить яйцеклетки, чтобы впоследствии сделать ЭКО. Но лучше не откладывать материнство в долгий ящик.
Регулярно обследоваться
Многие гинекологические патологии протекают скрытно, нанося вред организму женщины. К счастью, современные методы диагностики выявляют такие болезни. Для этого нужно регулярно посещать гинеколога, сдавать анализы и делать УЗИ малого таза. Обнаруженные заболевания надо лечить.
Необходимо интересоваться и общим состоянием организма. Существуют болезни, не связанные с половой функцией, но не дающие возможность выносить и родить ребенка. Поэтому желательно хотя бы раз в год полноценно обследоваться.
Адекватно предохраняться
Многие женщины теряют возможность стать матерью после прерывания беременности, особенно проведённого на поздних сроках. Поэтому следует позаботиться об эффективной контрацепции. Для этого надо обратиться к гинекологу, чтобы выбрать наиболее подходящий способ.
Предохраняясь сомнительными методами вроде подсчета безопасных дней и спринцевания, можно получить нежелательную беременность.
Исключить инфекции и не принимать бесконтрольно антибиотики
Бесплодие часто возникает как осложнение гонореи, трихомониаза и других ЗППП, поэтому для сохранения фертильности нужно исключить незащищенный секс. Если он произошел, следует сдать анализы на половые инфекции, чтобы сразу начать лечение.
Побочный эффект самостоятельной антибиотикотерапии – молочница, негативно влияющая на состояние органов половой сферы. Забеременеть будет сложнее, а грибок candida обязательно заявит о себе в период вынашивания.
Пересмотреть образ жизни
Женщине, желающей сохранить фертильность, нужно:
- отказаться от крепкого кофе и чая, спиртного, курения и энергетиков;
- следить за питанием и весом – надо рассчитать индекс массы тела (ИМТ), разделив вес на квадрат роста, выраженный в метрах. В норме этот показатель варьируется от 20 до 25 единиц.Превышение ИМТ на каждую единицу свыше 29 снижает фертильность на 4%;
- добавить в жизнь умеренную физическую активность. Однако увлекаться посещением качалки не стоит. Лучше заниматься спортом на свежем воздухе.
Все эти советы позволят женщине избежать возникновения бесплодия, сохранив возможность стать матерью.
Фертильность у женщин — что это?
Многие семейные пары сталкиваются с невозможностью зачать и родить здорового ребенка. Эта проблема может быть связана с пониженной фертильностью одного из партнеров. Женская фертильность тесно связана с таким понятием, как овуляция, что представляет собой созревание и выход зрелой яйцеклетки из яичника для дальнейшего слияния со сперматозоидом. При планировании беременности важно учитывать наиболее благоприятный для зачатия период, а также факторы, влияющие на него.
Прогнозы фертильности – как проводят тест?
Для определения способности женщины к деторождению используются медицинские исследования. Их основная задача – установить, происходит ли в организме нормальное созревание яйцеклетки и выход ее в полость матки.
В условиях медицинского учреждения выполняется «прогноз фертильности», который может включать следующие процедуры:
- УЗИ яичников. Это инструментальный метод диагностики, при помощи которого можно наблюдать за ростом фолликула с 5-6 дня цикла. При планировании беременности исследование выполняется каждые 48 часов, чтобы предугадать выход созревшей яйцеклетки.
- Лабораторные анализы. В ходе них определяют концентрацию гормонов в крови– фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ) и антимюллерова (АМГ). При преобладании ФСГ над ЛГ и низкий уровень АМГ свидетельствуют о гипофункции яичников.
- Гистеросальпингография. Это рентгенологическое исследование маточных труб. При полной их непроходимости беременность исключена, даже если яйцеклетка созревает нормально.
По итогу исследований и наблюдений врач составляет прогноз фертильности, измеряемый в баллах.
Показатель в «-2» указывает на низкий шанс забеременеть, «0» – нормальная фертильность, женщина способна к деторождению, «+2» – вероятность зачатия очень высока.
Как определить дни фертильности?

При планировании беременности важно установить благоприятный для зачатия период. Обычно, это время начинается за несколько дней до даты овуляции и заканчивается через сутки после нее. Такие сроки связаны с различной продолжительностью жизни мужских и женских половых клеток.
Сперматозоиды сохраняют свою активность в матке около 3-5 дней, неоплодотворенная яйцеклетка же погибает уже через 12-24 часа.
Определить фертильные дни может врач с помощью УЗИ яичников и установления концентрации гормонов в крови. Это наиболее достоверные, но не единственные методы. На овуляцию также указывают:
- Влагалищное исследование. Шейка матки становится мягкой, высокой и обильно увлажняется цервикальной слизью.
- Микроскопия слюны. Симптом кристаллизации слюны вызван увеличением продукции лютеинизирующего гормона. Под микроскопом становятся видны кристаллы, напоминающие иней на стекле.
- Тест на овуляцию. Методика выполнения аналогична тесту на беременность. Специальную полоску, смоченную в реактиве, которая продается в любой аптеке,погружают в мочу до появления двух полосок. Если результативная имеет более насыщенный цвет, чем контрольная–благоприятный период для зачатия наступил. Если она бледная – в ближайшие дни овуляции ждать не приходится.
- Календарный метод. Женщине следует регулярно фиксировать первый и последний день месячных, длительность менструального цикла, рассчитывать его середину и,таким образом,определять дни для зачатия. Вести наблюдение необходимо не менее 6 месяцев, вычисляя среднее значение. Точность этого метода не высока – 50-60%.
От чего зависит женская фертильность

Для наступления беременности должны происходить регулярные менструации и овуляции. В течение жизни показатель фертильности изменяется. Большинство процессов в организме женщины регулируется гормонами, выработка которых тесно связана с нервной системой и обменом веществ.
Поэтому оказать опосредованное воздействие на овуляцию могут:
- Факторы, связанные с адаптацией к внешним условиям. Это могут быть длительные перелеты, резкое изменение климатических условий.
- Неправильное питание. Скудный рацион и строгая диета относятся к тем факторам, что отрицательно влияют на фертильность.
- Физическая нагрузка. Овуляция может отсутствовать, если женщина занимается тяжелыми видами спорта или чрезмерно устает на работе.
- Стресс. Повлиять на гормональный фон может как сильное эмоциональное потрясение, так и хроническое депрессивное состояние.
- Вредные привычки. У курящих дам быстрее и раньше истощается запас яйцеклеток, снижается продукция эстрогена и выработка слизи в половых путях. Аналогично негативное влияние на репродуктивную функцию алкоголя и кофеина.
- Вес. Организм реагирует на истощение, угнетая процессы нормального функционирования в репродуктивной системе. Но овуляция может отсутствовать и по причине ожирения.
- Медикаменты. Прием гормональных контрацептивов подавляет созревание яйцеклетки. При лечении рака, химиотерапии или облучении, возможно наступление ранней менопаузы.
- Гормональные нарушения. Среди них гиперандрогения, гиперпролактинемия, дисфункция щитовидной железы, сахарный диабет.
- Гинекологические заболевания. К ним относятся воспалительные процессы и спайки в малом тазу, болезни, передающиеся половым путем, синдром поликистозных яичников, онкология.
- Патологии иммунного характера. Так встречается выработка антител, атакующих сперматозоиды.
Возрастные изменения
В отличие от мужчин, у которых выработка половых клеток происходит в течение жизни, у женщин их количество ограничено. Будущие яйцеклетки называются ооцитами и закладываются еще до рождения девочки.
При первых месячных в организме запускается процесс, сопровождающийся овуляцией – созреванием яйцеклетки и выходом ее в маточную трубу для дальнейшего оплодотворения.
С каждым менструальным циклом запас гамет истощается, репродуктивная функция угасает, а после наступления менопаузы женская фертильность становится такой никой, что способность к зачатию полностью утрачивается.
По данным, опубликованным на официальном сайте ВОЗ, репродуктивный возраст женщины – 15-49 лет.
Однако, уже к 30 годам женщина теряет более 90% всех яйцеклеток, а овуляторные периоды сокращаются до 4-5 месяцев в году. Это связано с физиологическим снижением уровня эстрогенов в организме, затрудненным кровоснабжением и угасанием функции яичников.
В 35 лет начинаются изменения в другом репродуктивном органе – матке. Она становится менее пластичной, рыхлой, нарушается кровоток в прилежащих сосудах и возрастает риск заболеваний, в том числе онкологических.
После 40 лет происходит подготовка к приближающейся менопаузе, показатели рождаемости для данной возрастной группы существенно снижаются. Также сокращается и срок жизни зрелой яйцеклетки, из-за чего оплодотворение просто не успевает произойти даже при активной сексуальной жизни.
Самостоятельное определение времени фертильности
Для определения овуляторного периода женщина может рассчитать его по дням, выполнить тест на овуляцию, а также наблюдать у себя некоторые изменения. Среди них:
- Увеличение выделений из половых органов. Цервикальной слизи становится больше и по виду она напоминает яичный белок. Начинает увеличиваться секреция и естественной смазки, увлажняющей стенки влагалища во время полового акта. Могут наблюдаться незначительные кровянистые выделения.
- Повышение либидо. Усиление полового влечения в это время– естественный сигнал организма к продолжению рода.
- Повышение базальной температуры. Ею является самая низкая температура организма в состоянии покоя после продолжительного сна. Увеличение показателя в прямой кишке говорит о выходе готовой к оплодотворению яйцеклетки и обусловлено всплеском прогестерона в крови. Измерения необходимо производить за несколько месяцев до предполагаемого зачатия, фиксируя полученные результаты на графике. Электронный термометр вводят в задний проход каждое утро до подъема с постели. Обычно показатель во время овуляции отличается от доовуляторных значений приблизительно на полградуса.
- Чувствительность груди. Молочные железы увеличиваются, появляется болезненность, соски становятся чувствительнее.
- Боль внизу живота. Возникают она в области придатков одной стороны и имеет схваткообразный или колющий характер. Болезненность вызвана сильно увеличившимся фолликулом за день до его разрыва.
- Обострение органов чувств. Во время овуляции обоняние женщины усиливается, и аромат мужских феромонов становится более привлекательным. Могут измениться вкусовые пристрастия, обостряется зрение, тактильные ощущения.
Как определить уровень фертильности у женщин
Врачи выделяют высокую, нормальную и низкую женскую фертильность, что определяется такими ее составляющими, как способность к зачатию, возможность выносить ребенка и родить. О низкой фертильности говорят, когда у женщины самостоятельно получается только одно – зачать ребенка. В дальнейшем, без медицинской помощи происходит выкидыш или ранний аборт.
Нормальный уровень в ситуации, когда женщина может забеременеть, выносить ребенка без гормональной стимуляции и родить.
Высокий же показатель указывает на способность производить на свет детей несколько раз подряд с минимальным перерывом. В последнем случае беременность может наступить даже во время менструации, в период кормления грудью или вопреки использованию контрацептивов.
Советы и рекомендации

Парам, планирующим беременность, в особенности при достижении супругой возраста старше 30 лет, рекомендуется рассчитывать благоприятные для зачатия дни.
Для одиноких или имеющих бесплодных мужей женщин выход – внутриматочная инсеминация спермой в благоприятные для зачатия дни. Процедура проводится врачом в условиях амбулатории.
Донор спермы проходит тщательную проверку: генетическое обследование, собеседование с психологом, исследование биоматериала на наличие инфекций, передающихся половым путем.
Отрицательный тест на овуляцию или прогноз фертильности не означает абсолютного бесплодия.
В большинстве случаев проблему удается решить, нужно лишь заняться своим здоровьем, обратиться к врачу и пройти лечение. Если забеременеть не получается из-за спаечного процесса в трубах, показана лапароскопическая операция.
Отсутствующую овуляцию вызывают приемом медикаментов. Они увеличивают продукцию эстрогенов, что способствует созреванию яйцеклетки и пышному эндометрию. Иногда яичники стимулируют при помощи гормональных контрацептивов. Их принимают на протяжении 3-6 месяцев, а после отмены происходит активный рост и созревание половых клеток.
Для улучшения детородной функции также необходимо пересмотреть свой образ жизни, исключить факторы, что отрицательно влияют на фертильность.
Женщине, планирующей родить здорового малыша, рекомендуется:
- Для начала нормализовать питание и сон;
- Привести в порядок вес;
- Избегать тяжелой физической нагрузки;
- Отказаться от внутриматочных вмешательств без веских оснований;
- Бросить курить, не пить много кофе и алкоголя;
- Заниматься сексом не реже двух раз в неделю.

