Почему поднялась температура после кесарева сечения и что делать?

Повышение температуры тела после любой хирургической операции – явление вполне объяснимое и нормальное. Кесарево сечение не является исключением. Но жар может быть и симптомом тяжелых осложнений, а потому к температуре нужно особое, более внимательное отношение. В этой статье мы рассмотрим самые распространенные причины повышения температуры после операции, спустя несколько дней или даже недель после нее, а также расскажем, что в этом случае делать.

Физиологические причины
Температура после кесарева сечения – нормальная реакция женского иммунитета на хирургическое вторжение. В норме она должна быть непродолжительной и находиться на субфебрильных значениях – 37,0-37,8 градусов. При нормальном протекании ранее послеоперационного периода температура приходит к норме уже через 1-2 дня после операции.
Роды на хирургическом столе не могут считаться естественными, физиологическими. Поэтому для организма женщины кесарево сечение – большой стресс, реакцией на который обычно и является небольшой подъем температуры в первые сутки-другие после вмешательства.
Но адаптивные способности организма достаточно высоки и иммунитет довольно быстро воспринимает все происходящее, включая наличие инородных тел (внутренних и внешних нитей-швов), и терморегуляция становится нормальной.

Патологические причины
Высокая температура, которая поднялась почти сразу после операции, может быть признаком инфицирования. Если же столбик термометра поднялся до 38 градусов и выше через 3-4 дня после операции, это также может быть признаком инфицирования.
Кесарево сечение всегда сопряжено с возможными осложнениями, и от этого никуда не уйти. Возникнуть они могут и во время операции, и после нее. Присоединение инфекции считается одним из самых тяжелых осложнений, оно может быть летальным для женщины. Дополнительные симптомы инфекционного заражения помимо высокой температуры:
- боль в абдоминальной области;
- выделения необычного цвета, консистенции, с неприятным запахом;
- нагноение послеоперационного рубца, выделения из него.


Самым частым осложнением является воспаление функционального слоя матки – эндометрия. Оно называется эндометритом ( при занесении эндометриальных клеток в соседние ткани -эндометриозом), также может развиться эндометрит внутреннего рубца на матке.
Вероятность инфекционного осложнения составляет, по оценке экспертов, от 0,7 до 5% случаев. Но это довольно усредненные данные. Чаще такое случается в больницах, где нормам санитарных требований уделяется не так много значения. Сегодня в России большинство операционных помещений и палат интенсивной терапии оснащены современным оборудованием, используются стерильные инструменты (одноразовые, которые не надо кипятить после использования), применяются современные антисептики и антибиотики. По этой причине вероятность инфекционного заражения родильницы снижена до 0,7-1,5%.


После кесарева сечения женщина должна четко следовать рекомендациям врачей. Если их игнорировать, могут возникнуть и другие осложнения, которые также дадут о себе знать повышением температуры и через 2 дня после хирургических родов, и через неделю, и через месяц.
Среди других причин, которые могут проявляться лихорадкой, можно назвать следующие (на любом сроке после операции):
- неправильный или недостаточный уход за наружными швами, воспаление, нагноение;
- простудное заболевание, ОРВИ, грипп (после операции кесарева сечения у женщин вместе с неизбежной кровопотерей снижается иммунная защита);
- аутоиммунные процессы в организме родильницы (шовный хирургический материал, которым зашиты разрезы на матке, на мышечных тканях, не воспринимается иммунитетом, не приживается, отторгается), при этом температура поднимается на уровне 37,0-38,0 градусов и держится довольно долго;
- эндокринные нарушения (кесарево сечение прерывает беременность внезапно, вразрез с законами природы, а потому не исключен гормональный сбой) – температура является признаком гормонального дисбаланса:
- обострение хронического заболевания в послеоперационном периоде или возникновение острого заболевания (пиелонефрит, нефрит, аднексит, панкреатит и других) – в силу сильного снижения иммунитета происходит манифестация болезни, которая ранее уже была свойственна родильнице, либо болезнь появляется впервые по той же причине и протекает, соответственно, остро.


Помимо всего вышеперечисленного, причиной повышения температуры после кесарева сечения может быть застойное явление в молочных железах и их воспаление. Часто такое осложнение встречается через 7-10 дней после родов, когда лактация находится в стадии активного становления.
По времени появления температуры можно разделить распространенные причины ее развития:
- через 2-3 дня – острая раневая инфекция, инфицирование, сепсис;
- через 5 суток – эндометриоз, пневмония (с покашливанием и респираторными проявлениями);
- через 2-4 дня – острый цистит (воспаление мочевыводящих путей из-за установления катетера во время операции и в первые сутки после нее);
- 7-8 дней – пиелонефрит;
- 10-20 сутки – мастит, мастопатия;
- в любое время – грипп, ОРВИ.

Что делать?
Если поднялась температура после операции кесарева сечения, обязательно нужно обсудить это с врачом. Как видите, причин, которые могут привести к ее росту, достаточно много. Все они серьезны и требуют лечения.
После операции температуру в роддоме женщине измеряют 3-4 раза в день. И это очень важно, чтобы медики могли сложить правильное представление о протекании раннего реабилитационного периода. Некоторые женщины не слишком ответственно и серьезно относятся к измерениям, забывают поставить градусник или делают это неправильно. В результате некоторые осложнения на ранней стадии могут остаться незамеченными и обозначиться уже тогда, когда воспаление будет довольно серьезным.

В роддоме и после выписки женщине нужно научиться правильно мерить температуру собственного тела. Градусник, если его ставят в подмышечную впадину, нужно обязательно изолировать от молочной железы, расположенной рядом.
Начинается выработка молока и молочные железы горячее обычно, из-за этого температура может оказаться завышенной. Между термометром и молочной железой рекомендуется на время измерения размещать плотное полотенце, сложенное в 4-6 раз. Можно измерять температуру во рту, в некоторых родильных домах этот метод считают наиболее точным и желательным.
Если в роддоме вы заметили температуру выше 38,0 градусов на вторые-третьи сутки, обязательно сообщите об этом дежурной акушерке. Она пригласит дежурного врача, женщину осмотрят, возьмут на анализ кровь, сделают УЗИ и смогут установить причину повышения жара. Дальнейшее лечение будет зависеть от конкретной причины – при всех видах инфекционных воспалений применяют антибиотики, к ним дополнительно назначают препараты для лечения основного заболевания.

Если температура поднялась дома после выписки спустя какое-то время, появился озноб, то, не тратя времени на поиск у себя дополнительных симптомов, женщине нужно вызвать «Скорую помощь» или отправиться в ближайшую больницу на личном транспорте самостоятельно. Сделать это нужно как можно быстрее. Многие воспалительные процессы, когда они крайне запущенны, способны приводить к системному сепсису – воспалению крови, а при сепсисе прогноз на спасение жизни женщины менее оптимистичен.

Об особенности температуры после родов в следующем видео рассказывает специалист.
- Кесарево сечение
- Плюсы и минусы
- Вещи в роддом
- Подготовка
- Типы наркоза
- Этапы
- Восстановление
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Повышение температуры после кесарева сечения: норма или осложнение?
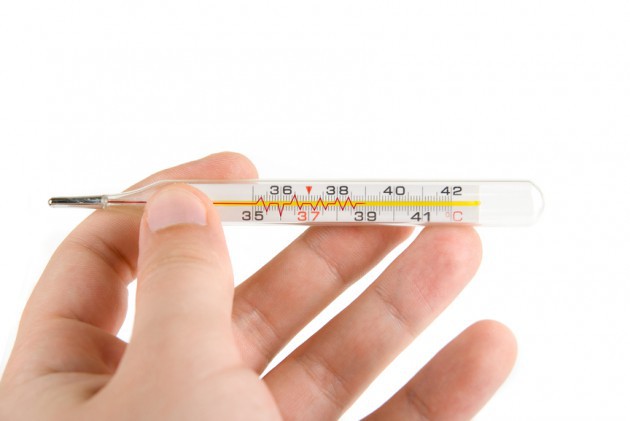
Родоразрешение посредством операции представляет риск для организма молодой матери, поэтому после переведения родильницы из операционной в палату, ей регулярно контролируют важные параметры – частоту пульса, показатели давления и температуру тела. Последнему показателю уделяется пристальное внимание, так как именно повышенная температура является первым сигналом того, что начались осложнения.
Какие показатели температуры после кесарева считаются нормой?
Прежде всего, следует отметить, что температуру тела женщине, родившей ребенка путем кесарева сечения, измеряют не менее 4 раз в сутки. В первые дни после родоразрешения у родильницы может повышаться температура тела – нормальными показателями являются 37,3-37,5 градусов. Такие отметки на термометре в норме держатся не дольше 7-10 дней, но у некоторых родильниц могут сохраняться на протяжении целого месяца после кесарева, то есть до тех пор, пока окончательно не заживут ткани и шов.

В первые сутки после операции допустимо повышение показателей температуры вплоть до 38 градусов, но уже на второй день отметка термометра не должна превышать 37,5.
Существует несколько правил измерения температуры после кесарева сечения, выполнение которых позволяет добиться информативных показателей:
- термометр лучше всего выбирать электронный;
- измерение температуры необходимо осуществлять под языком в ротовой полости;
- перед измерением температуры тела следует успокоиться и отдохнуть не менее 15 минут (это связано с тем, что при стрессе или физических нагрузках выделяется большое количество энергии, что сопровождается кратковременным повышением показателей температуры).
Причины повышения температуры после кесарева сечения
Не в каждом случае повышение температуры тела у женщины после родов хирургическим путем обусловлено инфекционными процессами. Вызывать субфебрилитет в первые дни или недели после операции могут следующие состояния:
- стресс – само по себе оперативное вмешательство является серьезной стрессовой нагрузкой для организма, поэтому на фоне полученного стресса у родильницы может повышаться температура тела и артериальное давление;
- использование лекарственных препаратов;
- изменение гормонального фона;
- налаживание и становление процесса лактации.

Опасными осложнениями после оперативного родоразрешения, при развитии которых повышается температура тела, являются:
- Сепсис – тяжелое осложнение, возникающее крайне редко в результате занесения в рану инфекции;
- Перитонит;
- Воспаление шва – при этом ткани вокруг гиперемированы, а сам шов мокрый и источает неприятный запах;
- Эндометрит;
- Эндоцервицит;
- Повреждение петель кишечника или мочевого пузыря во время оперативного вмешательства.
Высокая температура после кесарева: что делать?
После оперативного родоразрешения молодая мама находится в родильном доме еще примерно 7 дней, что позволяет медикам постоянно контролировать ее состояние и при необходимости оказать своевременную помощь.
Повышение температуры тела свыше 38 градусов после кесарева является тревожным сигналом и означает, что в организме развивается воспалительный процесс. Молодой маме следует обязательно сообщить врачу о любых недомоганиях на фоне высокой температуры – специалист назначит контрольное УЗИ и анализы крови, чтобы выяснить причину подобного осложнения. На основании полученных результатов будет назначено лечение.
Если высокая температура после кесарева возникала у женщины уже после выписки, то следует как можно скорее обратиться к врачу, особенно, если при этом есть и другие симптомы:
- боли внизу живота;
- слабость и недомогание;
- тошнота и рвота;
- учащенное сердцебиение;
- выделение крови с примесью гноя из влагалища;
- появление неприятного запаха гнили от выделений.
Женщине следует понимать, что осложнения после кесарева в тяжелых случаях могут привести к летальному исходу, поэтому самолечение и отсутствие квалифицированной медицинской помощи при высокой температуре неуместно!
Ирина Левченко, акушер-гинеколог, специально для Mirmam.pro
Полезное видео об аргументах за и против операции кесарева сечения
Послеродовые осложнения
- Педиатрия
- Акушерство-гинекология
- Вакцинация
- Ультразвуковая диагностика(УЗИ)
- Анализы
- Отоларинголог (ЛОР)
- Остеопатия
- Ведение беременности
- Процедурный кабинет
- Офтальмология
- Косметология
- Массаж
- Дерматология
- Эндокринология
- Терапия
- Ортопедия
После родов внутренняя поверхность матки представляет собой обширный участок раневой поверхности, в который могут попасть возбудители инфекций, живущие в нашем организме и находящиеся вокруг нас. Важно, чтобы организм правильно отреагировал на проникновение инфекции, но при сниженном иммунитете он сопротивляется слабо.
Послеродовый эндометрит – воспаление стенок матки, обычно возникает после родов с длительным безводным промежутком (околоплодные воды излились более чем за 12 часов до рождения ребёнка) или после операции кесарева сечения. На 2-5 сутки после самостоятельных родов (2-е–3- е сутки после кесарева сечения) появляются клинические признаки эндометрита: высокая температура тела (38-39 градусов), озноб, боли внизу живота. Кроме того, выделения из половых путей, которые с каждым днём должны становиться бледнее, становятся ярче, появляется характерный неприятный запах. Для своевременной профилактики и диагностики эндометрита на 3-5 сутки после родов сделать УЗИ матки. В случае подтверждения диагноза лечение проводится в стационаре.
Перитонит – воспаление брюшины, тонкой тканевой оболочки, выстилающей стенки брюшной полости и органы, которые в ней находятся. Довольно часто заболевание возникает после операции кесарева сечения. Клинические проявления: высокая температура тела (38-39), озноб, головная боль, выраженная болезненность матки, симптом раздражения брюшины (при надавливании рукой на живот и затем резком отпускании – сильная боль). Нередко перитонит развивается на фоне начатой антибактериальной терапии при лечении послеродового эндометрита. В ряде случаев стенки кишечника начинают пропускать микроорганизмы, которые попадают в брюшную полость, вызывая интоксикацию и обезвоживание организма.
Сепсис – заражение крови, угрожающее жизни состояние, сопровождается ознобом, резким подъёмом температуры тела до 40 – 41, нарушением функций всех жизненно важных органов (дыхательной, выделительной, сердечно-сосудистой и других функций). При сепсисе первичным очагом инфекции чаще всего бывает матка, но иногда случается, что её «заменяют» другие источники инфекции в организме (кариес зубов, воспаление миндалин или молочной железы, почки).
Лечение. Если в матке после родов обнаруживают остатки последа или скопления сгустков крови, их удаляют. Если первичный гнойный очаг обнаружен в молочной железе (мастит), гнойник вскрывают, удаляют гной и устанавливают дренаж (резиновую трубку) для оттока содержимого. Одновременно с этим назначается общее лечение сепсиса: дезинтоксикационная, антибактериальная терапия, гормональная поддержка и т.д..
Послеродовый мастит – воспаление молочной железы у женщины, кормящей грудью. Чаще всего возбудителем заболевания является золотистый стафилококк. При появлении первых признаков застойных явлений (лактостаз) в молочной железе следует срочно обратиться к специалисту. Своевременное лечение лактостаза может быстро разрешить ситуацию, не доводя до мастита.
Как правило, лактостаз начинается с повышения температуры тела (38-39), появляется озноб, слабость, при кормлении усиливается боль в молочной железе. Грудь увеличивается в объёме, кожа над уплотненными участками железы воспалена, резко болезненная, могут наблюдаться трещины сосков. При неэффективном лечении заболевание прогрессирует, происходит нагноение инфильтрата. Для гнойного мастита характерно повышение температуры тела до 40 градусов, озноб, потеря аппетита, отказ мамы от кормления грудью.
Лечение. Так как причиной лактостаза являются застойные явления сладкого молока в железе, то самым верным средством будет сам малыш. Частое прикладывание к груди, причём правильное прикладывание, быстро купирует застой, молочная железа «расцеживается» и происходит выздоровление. Кроме того, хорошим помощником является молокоотсос, который должен быть у каждой молодой мамы. Правильно подобранное нижнее белье (бюстгалтер для кормящих женщин), тщательная гигиена, уход за сосками – меры профилактики лактостаза и мастита.
Если всё-таки мастит получил своё развитие, то необходима антибактериальная терапия, подобранная врачом. В настоящее время есть препараты, которые можно принимать без прерывания грудного вскармливания.
Температура после родов
Температура после родов – жалоба, с которой может посетить врача любая женщина, которая прошла через этот нелегкий, но такой важный процесс.
В конце концов, беременность и сам процесс родов – физиологические, но очень энергозатратные процессы.
Если женщина недоедает, недостаточно отдыхает, испытывает сильный стресс, у нее вполне может отмечаться подъем температуры.
Может ли быть температуры после родов, интересуются пациентки у своих врачей, и когда стоит бить тревогу.
Можно ли сбивать завысившиеся показатели и, если да, как это делать правильно?
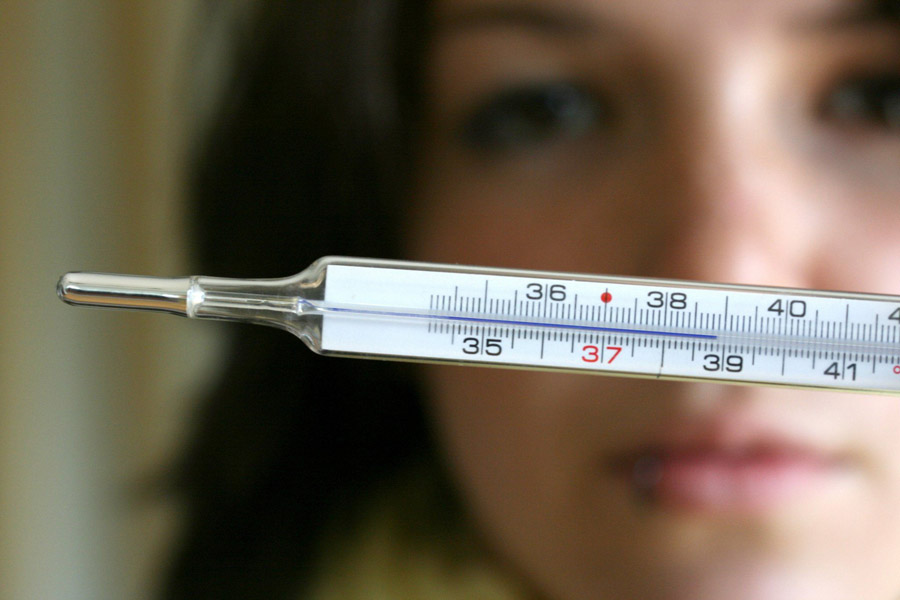
Причины температуры после родов
Почему поднимается температура после родов – популярный вопрос, который можно услышать от женщин.
Чаще всего основная причина – это какой-либо инфекционный процесс, с которым организм вынужден бороться.
Важно помнить о том, что инфекция может быть как довольно серьезной, так и эпизодической.
Способствуют подъему показателей обычно:
- недостаточное питание роженицы и, как следствие, дефицит массы тела;
- различные патологии иммунной системы, как врожденные, так и приобретенные (особого врачебного внимания требует ВИЧ-инфекция);
- различные инфекционные патологии, поражающие органы репродуктивной системы во второй половине второго триместра и позднее;
- роды, осложненные различными травмами, слишком продолжительные по времени;
- длительный безводный период;
- различные патологии родов, требующие хирургических вмешательств (включая кесарево сечение).

Врачи отдельно выделяют ряд причин, которые наиболее часто обуславливают подъем температуры.
Температура после родов: связь с грудными железами
Температура 37 после родов и более высокие показатели – это частое следствие застойных явлений в грудных железах.
Сталкивается с ними большое числе представительниц прекрасного пола.
Особенно часто проблемы появляются, если не удается наладить грудное вскармливание.
Или ребенок не способен по каким-либо причинам пить грудное молоко.
Застой молока называют лактостазом.
При нем регистрируется подъем температуры после родов через неделю, иногда через 8-10 дней.
Объясняется он тем, что молоко застаивается в грудных железах.

В нем начинает размножаться патогенная микрофлора, что и приводит к негативным симптомам.
Если лечением болезни не заняться, она может перейти в мастит.
Он весьма опасен для женщины, а в особенно запущенных случаях может потребовать хирургической коррекции.
Температура после родов: воспалительные явления в малом тазу
Частые причины температуры после родов – это воспалительные явления в малом тазу.
Они могут сопровождать как нормальные роды, так и роды с хирургическим вспоможением.
Поражаться воспалением могут матка, цервикальный канал, влагалище, полость самого малого таза.
Чаще всего диагностируется эндометрит (воспалительный процесс в эндометрии матки).
Заболевание сопровождается жалобами на плохое самочувствие, женщины жалуются на болезненность в нижней части живота.

При данном заболевании может регистрироваться высокая температура после родов (38-39º, а иногда и более).
Выраженность подъема зависит от того, насколько сильно распространен патологический процесс.
В некоторых случаях у женщин регистрируется пельвиоперитонит – опасное для здоровья и жизни состояние.
В этом случае воспаление затрагивает пространство вокруг матки.
Эта патология сопровождается сильными болями, высокой температурой.
В ряде случаев может регистрироваться нарушение мочеотделения и дефекации.
Температура после родов и болезни венозной системы нижних конечностей
Часто представительницы прекрасного пола в период беременности сталкиваются с варикозным расширением вен нижних конечностей.
Врачи объясняют появление этого заболевания очень просто.
Из-за процесса вынашивания плода увеличивается нагрузка на ноги.
Но при этом снижается интенсивность их кровоснабжения, а также происходит застой венозной крови в нижних отделах тела.
В результате вены, чтобы скомпенсировать отклонение, вынуждены расширяться.

Варикоз может осложняться таким заболеванием после рождения ребенка, как тромбофлебит.
При данной болезни жалобы могут быть как довольно четкими.
Так и вовсе отсутствовать, поэтому стоит проявить особую настороженность.
Редко отмечается подъем температурных показателей более 37º.
Причины повышенной температуры после кесарева

Температура после кесарева сечения может быть нормальной реакцией на стрессовое хирургическое вмешательство, если она не превышает субфебрильные цифры и не держится более 3-5 дней. В остальных случаях повышение может быть вызвано осложнениями: ранними в течение первых двух недель после операции и поздними через месяц и более. При этом надо сразу обратиться к врачу – акушеру-гинекологу или терапевту.
Для снижения температуры можно использовать жаропонижающие средства при показателях более 38 градусов или плохой переносимости состояния (Нурофен, Ибупрофен, Нимесулид, Аспирин и другие). Не все препараты допустимы к использованию, если женщина кормит грудью.
Курс лечения жаропонижающими не должен превышать 3-5 дней, после чего следует сделать перерыв. Чтобы после кесарева температура не повышалась, нужно проводить профилактику осложнений сразу после родов и соблюдать все рекомендации врача.
Температура после кесарева сечения: может ли быть в норме
Температура после кесарева сечения может в норме держаться несколько дней, но цифры должны быть невысокими – не более 38 градусов.
Операция является стрессом для организма, что запускает ответную защитную реакцию – изменение цифр на градуснике ее и показывают. Также в месте разреза происходит активная работа иммунокомпетентных клеток и выделение пирогенов – веществ, вызывающих повышение температуры в организме.
Активация симпатической нервной системы в условиях стресса также держит значения выше 37 градусов после кесарева. Такая реакция наблюдается недолго: через 2 дня после операции показания начинают снижаться и достигают обычных цифр уже к концу первой недели.
Почему поднимается
Все причины повышения температуры после операции кесарева можно разделить на патологические и физиологические.
- Инфекционный процесс: бактерии или вирусы при активном размножении вызывают воспалительную реакцию и общее повышение температуры тела.
- Активация скрытого опухолевого процесса: распад ткани опухоли и ее интенсивный рост вызывают повышение температуры до субфебрильных цифр.
- Истощение организма при активной кровопотери, после шокового состояния: гиперактивные стрессовые системы держат значения на субфебрильном уровне.
- Экстренные хирургические осложнения, которые протекают, как правило, с бурным воспалением: гематометра, лохиометра, расхождение швов, перитонит, прободение органа, асбцедирование.
- Защитная реакция на операцию.
- Ответ на постановку катетеров и других постоянных инородных объектов.
- Реакция на шовный материл.
- Относительно физиологичная – развитие аллергической реакции с местным повышением температуры или небольшой общей.
Температура после кесарева считается патологичной, если:
- держится более 3-5 дней;
- быстро достигает больших цифр;
- сопровождается ознобом, сильным потоотделением, общей слабостью;
- протекает с болями в животе, патологическими выделениями или полным их отсутствием;
- сопровождается изменением операционной области: покраснением, выбуханием, отеком, появлением гноя из раны;
- сопровождается изменениями в анализах: повышением СОЭ, лейкоцитов, появлением бактерий в крови (бактериемия);
- сопровождается выраженным изменением АД и пульса;
- резко нарушает жизнедеятельность: пациентка не может пить, есть, нормально спать или даже находится в бреду.
А здесь подробнее о том, какие швы бывают после кесарева сечения и как за ними ухаживать.
Правила измерения
Термометрию проводят 2 раза в сутки: утром натощак в 7-8 утра и вечером перед последним приемом пищи в 17-18 часов. Если отмечено, что в течение суток температура меняется более чем на 2 градуса, то измерение проводят каждые 2-3 часа для построения кривой.
Для измерения можно выбрать как ртутный, так и цифровой термометр. Ртутный нужно сбить до показателей ниже 36 градусов. Термометр следует хранить в дезинфицирующем растворе. Перед применением его вытаскивают из емкости, промывают под проточной водой и высушивают салфеткой, а только затем сбивают при необходимости. Для этого достаточно несколько раз встряхнуть устройство рукой.
Основные правила термометрии:
- Для измерения используют локтевой сгиб: кожа должна быть сухой и чистой. Наличие пота может изменить значения на полградуса.
- В первом измерении следует сделать это дважды: сначала одну руку, затем другую, чтобы исключить разницу температур (может быть при локальном воспалении в области измерения).
- Между градусником и кожей не должно быть одежды или салфеток. Если есть трофические изменения в этой области, то следует выбрать другую руку.
- Нужно плотно прижать основание градусника к коже, согнуть руку и принять удобную позу.
- Двигаться нежелательно. Также нельзя пить и есть во время процедуры. Если стоит вопрос об антибиотикотерапии, то температуру следует мерить до начала приема лекарств. У кормящих мам это нужно делать до кормления грудью.
- После термометрии градусник также опускают в емкость с раствором, а показатель записывают. Длительность этой процедуры – 10 минут.
 Правила измерения базальной температуры тела
Правила измерения базальной температуры тела
Температуру можно измерить:
- в ротовой полости (градусник положить под язык и закрыть рот);
- в прямой кишке (здесь она выше на 0,5-1 градусов, чем в подмышке);
- в паховой складке.
Сколько держится
В норме как физиологическая реакция температура держится 1-3 дня. Она может иметь тенденцию к повышению вечером и после приема пищи или горячих напитков, а также после нагрузки, эмоциональных волнений и лактации.
Патологическими считаются значения выше 37 в течение 7-20 дней. Также ненормальным считают повышение более чем на 2 градуса в сутки и колебания температуры более 2-3 градусов в течение дня.

При развитии осложнения температурная реакция будет держаться до его разрешения. Если это хронический процесс, то показатель задержится на субфебрильных цифрах (до 38 градусов) на протяжении длительного времени: недели и даже месяцы при неуспешной терапии.
Нужно ли сбивать, если 37, 38
У взрослого человека температуру ниже 38 (то есть с 37,0 до 38,0) сбивать нет необходимости, если он хорошо ее переносит. Но часто это сопровождается:
- сильной головной болью;
- усталостью, общим недомоганием;
- потерей аппетита;
- у пациентки после кесарева – гиподинамией и мышечной слабостью.
В этой ситуации показан прием жаропонижающих средств. Также это нужно делать при температуре выше 38. Такие высокие цифры негативно влияют на все органы и системы.
Чем сбить при кормлении
При лактации есть определенный перечень препаратов, которые допустимо применять.
Аспирин-С (с аскорбиновой кислотой)
Длительность курса – не более 3-5 дней после операции. Для устранения температуры необходимо воздействовать на причину, тогда как повышение этого показателя лишь симптом.
Если лихорадка затягивается, то нужно делать перерывы в приеме жаропонижающих средств, а также активно восполнять потери жидкости, которые всегда есть при повышении температуры.
По скорой помощи нередко вводят литическую смесь для снижения показаний градусника:
- 2 мл 50% раствора анальгина (снимает жар);
- 1 мл 1% димедрола (усиливает действие анальгина и обладает противоаллергическим эффектом);
- 2 мл папаверина гидрохлорида (расширяет сосуды, снимает спазм и активирует действие анальгина).
Литическую смесь вводят внутримышечно разово медленно. Ампулы нагревают до 37 градусов тела перед введением. Такая смесь не указана как средство помощи при высокой температуре в клинических рекомендациях, но иногда используется в практической медицине, особенно на скорой помощи. Кормить грудью не стоит в течение 24 часов после введения.
Смотрите в этом видео о том, нужно ли сбивать температуру:
Почему появилась температура после кесарева сечения через неделю, 10 дней
Если после кесарева сечения появилась температура через неделю или 10 дней, то это говорит о воспалительном осложнении:
Гематометра и лохиометра (накопление крои или лохий в полости матки)
Воспаление шва на передней стенке
Повышение температуры после кесарева сечения через неделю имеет много различных причин, которые объединяет наличие воспалительного процесса в организме.
Если через месяц
Если температура появилась через месяц, то это может свидетельствовать и о других заболеваниях в организме:
- цистите;
- пиелонефрите;
- простуде, гриппе, ОРВИ;
- воспалительных заболеваниях ЛОР-органов;
- плеврите;
- воспалительных поражениях опорно-двигательного аппарата (артрит, миозит, тендовагинит, бурсит).
У женщин после кесарева чаще причиной бывает:
- мастит;
- аднексит, эндометрит;
- инфекции мочеполовой системы.

Мастит сопровождается изменениями в молочной железе: отеком, болезненностью, гиперемией. Аднекситу и эндометриту свойственны боли в животе и нарушения гормонального фона. При инфекциях мочеполовой системы наблюдаются боли при мочеиспускании, внизу живота, а также изменение отделяемого из влагалища и воспаление в анализах мочи.
К какому врачу обратиться
Если температура держится в раннем послеоперационном периоде до 2 недель, то следует обратиться к акушеру-гинекологу и хирургу. На более поздних сроках также понадобится консультация этих специалистов, но, возможно, потребуется помощь:
- терапевта;
- лора;
- ревматолога;
- пульмонолога;
- уролога.
Если температура после кесарева сечения, когда нужно посетить врача
При повышении температуры после кесарева сечения выше 38 градусов необходимо сразу обратиться к врачу независимо от того, сколько времени прошло после операции. Если значения в пределах 37-38 градусов – можно подождать два-три дня, но при ухудшении ситуации не затягивать с визитом.
Смотрите в этом видео о том, что делать, если поднялась температура после родов:
Чем сбить дома, если после кесарева сечения поднялась температура
Если после кесарева сечения появилась температура, то можно попробовать сбить ее дома таблетками и свечами с жаропонижающими препаратами. Существует множество торговых названий, однако основные действующие компоненты мало отличаются. Такими веществами являются:
- парацетамол;
- ибупрофен;
- анальгин;
- нимесулид;
- ацетилсалициловая кислота.




При выборе препарата нужно учитывать, что при лактации можно использовать медикаменты с содержанием парацетамола или ибупрофена с осторожностью. При применении остальных грудью лучше не кормить. Для уменьшения всасывания полезно использовать лекарства в виде ректальных свечей.
Профилактика появления высокой температуры после кесарева сечения
Чтобы после кесарева сечения не было появления высокой температуры, нужно проводить профилактику подобных состояний:
- соблюдать двигательные ограничения;
- избегать контакта с инфекционными больными;
- соблюдать правила личной гигиены для пациенток после кесарева;
- полноценно отдыхать и питаться;
- избегать переохлаждения;
- принимать все препараты по показаниям (касается антибиотикопрофилактики для некоторых пациенток);
- соблюдать правила лактации во избежание мастита;
- обращаться к врачу при появлении температуры;
- следить за состоянием шва, выделений из половых органов после операции;
- принимать витамины по показаниям;
- регулярно наблюдаться у гинеколога и терапевта.
А здесь подробнее о том, когда можно принимать ванну после кесарева.
Повышение температуры после кесарева сечения всегда должно настораживать. При возникновении сомнений лучше обратиться к врачу. В некоторых случаях можно самостоятельно попробовать сбить температуру, но препараты необходимо выбирать с учетом лактации.

Когда уже можно заниматься сексом после кесарева. Какой разрешен для молодых родителей – оральный, анальный, маструбация. Какими могут быть позы для классического секса после КС. Почему нельзя сразу заниматься. Нужно ли переживать, если после секса появилась кровь.

Где искать причину, если болит шов после кесарева. Что делать, если он тянет, покалывает, жжет, сильно болит, с одной стороны. Сколько болит в норме. Почему неприятно во время месячных. Что делать, если прошел год, 3 – 5 лет, а шов болит.

Что говорят врачи о том, когда можно принимать ванну после кесарева сечения. Сколько дней нельзя мочить шов после операции. Когда можно покупаться в душе первый раз. Можно ли лежать в ванной и когда. Когда уже можно смело мочить шов.

Основные способы, как убрать живот после кесарева, если он большой. Через сколько восстанавливается, можно ли лежать на животе. Как избавиться и похудеть с валиком, обертываниями, вакуумом. Популярные операции от живота после кесарева сечения.

Какие упражнения после кесарева можно делать, через сколько приступать к тренировкам. Какие можно делать физические упражнения первый раз, после операции для похудения. Что подойдет – скакалка, турник, гимнастика, ЛФК, Кегеля.
Почему поднялась температура после кесарева сечения и что делать?
В связи с проведением технических работ сведения из электронной медицинской карты могут быть временно недоступны (в том числе случаи медицинского обслуживания и результаты анализов). Приносим извинения за временные неудобства.
- А
- А
- А
- А
- А
- А
- А
- А
Я, в соответствии с требованиями статьи 9 Федерального закона от 27.07.2006 № 152-ФЗ «О персональных данных» (далее – Закон о персональных данных), Федерального закона от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», распоряжения Комитета по здравоохранению от 21.02.2018 №88-р «О создании и ведении «Электронной медицинской карты петербуржца» подтверждаю свое согласие на обработку моих персональных данных, в том числе полученных из Единой Системы Идентификации и Аутентификации (ЕСИА), Комитетом по здравоохранению (далее – Оператор), зарегистрированному по адресу: 191023, Санкт-Петербург, ул. Малая Садовая, д. 1, включающих:
- фамилию, имя, отчество (при наличии);
- пол;
- дата и месяц рождения;
- возраст;
- адрес регистрации по месту жительства;
- фактический адрес проживания;
- место работы и занимаемая должность;
- контактные номера телефонов;
- адрес электронной почты;
- номер документа, удостоверяющего личность,
- сведения о дате выдачи указанного документа и выдавшем его органе;
- реквизиты полиса ОМС (ДМС);
- СНИЛС;
- сведения, о состоянии моего здоровья (в том числе, сведения о результатах медицинского обследования, наличии заболевания, об установленном диагнозе и о прогнозе развития заболевания, методах оказания медицинской помощи, связанном с ними риске, возможных видах медицинского вмешательства, его последствиях и результатах оказания медицинской помощи, сведения об инвалидности, биометрические персональные данные, сведения о льготах, иные сведения, прямо относящиеся к моей личности и (или) к личности, законным представителем, которого я являюсь), в целях повышения качества оказания медицинской помощи в г. Санкт-Петербурге, оперативного предоставления жителям Санкт-Петербурга и других регионов России регламентированного доступа к сведениям, содержащимся в «Электронной медицинской карте петербуржца», предоставления мне электронных сервисов для пациентов (в том числе персонализированных) государственной информационной системы Санкт-Петербурга «Региональный фрагмент единой государственной информационной системы в сфере здравоохранения» (далее – Сервис), информирования меня, в том числе, направления уведомлений, запросов и информации, касающихся использования Сервисов, оказания услуг, а также обработки запросов и заявок, улучшения качества Сервисов, удобства их использования, разработки новых Сервисов и услуг, проведения статистических и иных исследований на основе обезличенных данных и в иных целях, определенных видами деятельности Оператора.
В том числе, согласно п. 3 ст. 22 Федерального закона №323-ФЗ от 21.11.2011 «Об основах охраны здоровья граждан в Российской Федерации», я подтверждаю свое согласие на просмотр сведений, касающихся состояния моего здоровья и (или) здоровья лица, законным представителем, которого я являюсь.
Так же я даю согласие на получение информации посредством электронной почты с целью информирования меня о ранее оказанных и о планируемых медицинских услугах, в том числе для оценки мной качества оказания медицинских услуг.
Предоставляю Оператору осуществлять все действия (операции) с моими персональными данными, совершаемые с использованием средств автоматизации или без использования таких средств, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
Оператор имеет право во исполнение своих обязательств согласно регламенту электронного взаимодействия медицинских организаций при ведении «Электронной медицинской карты Петербуржца» (Приложение 1 к распоряжению Комитета по здравоохранению от 21.02.2018 №88-р) на обмен (прием и передачу) моими персональными данными с медицинскими организациями, имеющими лицензии на осуществление медицинской деятельности в г. Санкт-Петербурге, с СПб ГБУЗ МИАЦ и с иными прописанными в регламенте участниками электронного взаимодействия с использованием машинных носителей информации или по каналам связи, с соблюдением мер, обеспечивающих их защиту от несанкционированного доступа, при условии, что их прием и обработка будут осуществляться лицом, обязанным сохранять врачебную тайну.
Передача моих персональных данных иным лицам или иное их разглашение может осуществляться только с моего письменного согласия.
Я уведомлен(а), что срок хранения персональных данных, обрабатываемых Оператором при оказании медицинских услуг, соответствует сроку хранения первичных медицинских документов и составляет 25 лет.
Я извещен о том, что согласно пункту 5 статьи 21 Закона о персональных данных, настоящее согласие может быть отозвано мной только посредством составления соответствующего письменного заявления, которое должно содержать: фамилию, имя, отчество (при наличии), дату рождения, номер документа, удостоверяющего личность, сведения о дате выдачи указанного документа и выдавшем его органе либо номер свидетельства о рождении несовершеннолетнего, сведения о дате выдачи указанного документа и выдавшем его органе, и может быть направлено мной в адрес Оператора по почте заказным письмом с уведомлением о вручении либо вручен лично под расписку представителю Оператора.*
Я также соглашаюсь с тем, что регистрация на сайте Оператора (https://gorzdrav.spb.ru/) и (или) запрос на предоставление Сервиса на сайте Оператора с учетом предварительного ознакомления с настоящим текстом является в соответствии с пунктом 1 статьи 9 Закона о персональных данных достаточной формой согласия на обработку моих персональных данных. Указанная форма согласия позволяет подтвердить факт получения моего согласия, при этом письменная форма или иные доказательства для дополнительного подтверждения моего свободного волеизъявления Оператору не требуются.
Мое согласие является конкретным, информированным и сознательным.
Настоящее согласие действует на весь срок хранения моих персональных данных.
(Фамилия, имя, отчество)
Настоящее согласие дано мной
* Пользователь в Личном кабинете пациента в разделе «Управление доступом – мои согласия на доступ» вправе отозвать согласие на отображение в ЭМК сведений, содержащих медицинские данные Пользователя.
Осложнения после родов

После родов женщине часто кажется, что все волнения и тревоги позади. Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Роды заканчиваются после третьего периода родов, то есть после рождения последа. Вслед за этим матка сразу значительно уменьшается в размерах, становится шаровидной, полость ее заполнена сгустками крови; дно матки в этот момент находится примерно посередине между лоном и пупком. Ранний послеродовый период длится в течение 2 часов и в это время женщина находится в родильном отделении. Затем наступает поздний послеродовый период. Этот период длится 6-8 недель. В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменению в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовой период. Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Темп инволюционных изменений максимально выражен в первые 8-12 суток. Матка и шейка значительно уменьшаются в размерах. После рождения последа в матке остается большая раневая поверхность, для заживления которой требуется примерно 4-6 недель. В течение этого периода плацентарная площадка в матке кровоточит, кровянистые выделения – лохии – в первые дни имеют кровяной характер, постепенно их окраска меняется с красной на красновато-коричневую, коричневатую, к 4-й неделе выделения почти прекращаются и вскоре исчезают полностью. У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже. Общее их количество кровянистых выделений в течение послеродового периода составляет 500-1500 мл.
Какие осложнения могут возникнуть после родов
К врачу нужно обратиться в следующих случаях:
- Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
- Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в полости матки. Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений.
В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях требуется сложная медикаментозная терапия.
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией. - Выделения приобрели неприятный запах. Это может свидетельствовать о развитии воспалительного процесса во влагалище или в матке. В послеродовом периоде отмечено существенное увеличение состава большинства групп бактерий, включая бактероиды, кишечную палочку, стрептококки, стафилококки. Потенциально все эти виды могут быть причиной возникновения послеродовых инфекционных заболеваний. Частой проблемой женщин после родов бывает развитие бактериального вагиноза. Бактериальный вагиноз – это патология экосистемы влагалища, вызванная усиленным ростом преимущественно анаэробных бактерий (то есть тех, которые растут в бескислородной среде), которые активно размножаются в послеродовом периоде во влагалище женщины и могут являться возбудителями при послеродовых эндометритах или нагноении швов влагалища и шейки матки. Диагностика бактериального вагиноза основана на измерении кислотности влагалища и обнаружении в мазке на флору специ фических для данного заболевания «ключевых клеток» (это клетки слизистой влагалища, облепленные анаэробными бактериями). Лечение бактериального вагиноза в послеродовом периоде проводят местными препаратами.
- Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища (молочницы). Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов. Для лечения применяют местные препараты в виде вагинальных свечей или таблеток.
- Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения – послеродового эндометрита (воспаления внутренней слизистой оболочки матки). Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа (если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки), при длительном безводном промежутке (больше 12 часов от моента излития околоплодных вод до рождения малыша), у женщин, поступивших на роды с воспалительными заболеваниями половых путей (например, на фоне инфекций, передаваемых половым путем), у пациенток с большим количеством абортов в прошлом. Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота. Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса (появление в крови инфекционных агентов), вплоть до гибели пациентки. - В послеродовом периоде возможно появление болей в молочных железах, чувство распирания, повышение температуры тела. При появлении этих симптомов обязательно нужно обратиться к врачу – акушеру-гинекологу в женской консультации или к хирургу.
Возможные причины появления болей в молочных железах и сопутствующего им повышения температуры это лактостаз и мастит.
Лактостаз (застой молока в железе), обусловлен закупоркой выводящих протоков. Чаще всего подобное состояние развивается при неправильном прикладывании малыша к груди, нарушении режима кормлений. Лактостазом чаще страдают первородящие женщины. При застое молока молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40 градусов. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела. В тяжелых случаях в молоке могут определяться примеси гноя.
Для устранения лактостаза применяют сцеживание, местные противовоспалительные мази, физиотерапевтическое лечение. Мастит лечится при помощи антибиотиков. В некоторых случаях требуется подавление лактации и хирургическое лечение. - Повышение температуры тела, боли в спине или боку, болезненное мочеиспускание. Эти симптомы могут свидетельствовать о развитии послеродового пиелонефрита, то есть воспаления почек. Критическими периодами для развития послеродового пиелонефрита врачи считают 4-6 и 12-14 сутки послеродового периода. Развитие заболевания связано с попаданием инфекции в мочевыводящие пути из половых путей. Чаще всего заболевание развивается у родильниц, в моче которых во время беременности обнаруживали небольшое количество бактерий. В постановке диагноза врачу помогают ультразвуковое исследование почек и мочевого пузыря и анализ мочи.
Лечение пиелонефрита обязательно проводится антибиотиками. - Боли в ногах, отечность, появление покраснения на ногах по ходу вены, усиление болей при ходьбе – являются симптомами серьезной патологии – венозного тромбоза (образования сгустков крови в венах) и требуют срочного обращения к врачу хирургу или флебологу. Самыми опасными периодами для возникновения тромбозов считают 5-6 сутки после родов или операции кесарева сечения, реже тромбозы возникают через 2-3 недели после родов. Причинами тромбозов являются изменения в свертывающей системе крови, возникающие во время беременности и после родов. Физиологически, в послеродовом периоде происходит активация свертывающей системы. Поскольку организм старается прекратить кровотечение. В то же время тонус сосудов малого таза и нижних конечностей снижен, вены еще не успели приспособиться к работе в новых условиях. Эти условия и запускают механизмы образования тромбов. Немаловажную роль в развитии послеродовых венозных тромбозов играет и гормональный фон, резко меняющийся после окончания беременности.
Особенно велик риск развития венозных тромбозов у женщин с различными патологиями системы свертывания крови, которые выявляются еще до беременности или во время вынашивания малыша. Высока вероятность тромбоэмболических осложнений и при наличии заболеваний сердечно-сосудистой системы, избыточной массы тела. Повышается риск тромбоза и у женщин в возрастной группе после 40 лет, при наличии варикозной болезни нижних конечностей. Увеличивается риск тромбообразования у женщин, перенесших операцию кесарева сечения.
В постановке диагноза врачу помогает ультразвуковое исследование вен, с допплерографией, то есть оценкой кровотока в сосудах.
Для лечения венозных тромбозов применяют медикаментозные средства, ношение компрессионного трикотажа.
Тяжелым осложнением венозных тромбозов является отрыв части тромба и перемещение его по сосудистому руслу. При этом тромбы, попадая в сосуды легкого или головного мозга, вызывают инсульты (нарушение мозгового кровообращения) или тромбоэмболию легочных артерий (закупорка тромбом легочных артерий). Это серьезное осложнение появляются резкий кашель, одышка, болевые ощущения в груди, может начаться кровохарканье — появление прожилок крови в мокроте при кашле. В тяжелых случаях нарушается работа сердца и может наступить смерть. - Могут беспокоить неприятные ощущения в области послеоперационных швов после кесарева сечения или в области швов на промежности. В норме после ушивания разрывов влагалища могут быть небольшие болевые ощущения 1-2 дня, но они быстро проходят. Боли в области послеоперационной раны после кесарева сечения могут беспокоить в течение 2 недель, постепенно уменьшаясь. Ощущение тяжести, распирания, боли в области послеоперационной раны может говорить о накоплении гематомы (крови) в области швов. Обычно это бывает в первые трое суток после родов и требует хирургического лечения – удаления скопившейся крови. Боль, жжение, кровоточивость швов, появление выделений с неприятным запахом, отечности в области наложенных швов, повышение температуры тела свидетельствует о присоединении инфекции и нагноении швов. В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
- Нарушение физиологических функций тазовых органов различной степени (мочевого пузыря, прямой кишки), которые могут появиться как в послеродовом периоде – недержание мочи, кала, выпадение матки. Проблема опущения половых органов возникает тогда, когда мышцы тазового дна утратили способность к сокращению настолько, что отдельные органы или их части не попадают в проекцию поддерживающего аппарата. Самой частой причиной опущения тазовых органов является травма мышц тазового дна во время родов.
- Геморрой. Достаточно часто женщин после родов беспокоит появление геморроидальных узлов – варикозно расширенных вены прямой кишки. Предрасполагающим фактором в данном случае является значительное повышение внутрибрюшного давления во время беременности и во время родов. В случае появления геморроя, в области ануса возникают образования, которые могут быть безболезненными, но чаще всего – болезненными, кровоточащими и зудящими. Появление интенсивных болей в области ануса, кровянистых выделений из прямой кишки являются поводом обратиться к врачу – проктологу. Чаще всего, неосложненные формы геморроя лечат местными медикаментозными препаратами – кремами и свечами, в случае развития осложнений (ущемление узла, кровотечение) требуется хирургическое лечение.
В любом случае, при возникновении каких-либо симптомов, причиняющих беспокойство, желательно обратиться к врачу, ведь любое осложнение лучше предупредить или лечить в самой начальной стадии.

