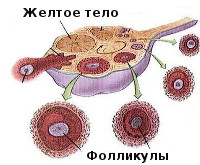
Фолликулы
 Еще во время внутриутробного развития в организме девочек происходит зачаточное формирование более 500 000 фолликулов. По достижению половозрелого возраста в репродуктивной системе остается около 40 000 таких структур. В течение жизни полностью созревает не более 500 яйцеклеток, а оставшаяся часть микроскопических зачатков ооцитов подвергается атрезии.
Еще во время внутриутробного развития в организме девочек происходит зачаточное формирование более 500 000 фолликулов. По достижению половозрелого возраста в репродуктивной системе остается около 40 000 таких структур. В течение жизни полностью созревает не более 500 яйцеклеток, а оставшаяся часть микроскопических зачатков ооцитов подвергается атрезии.
Что значит фолликул?
Фолликул – структурный элемент женских половых желез, который состоит из ооцита, круженного слоем соединительной и эпителиальной ткани. В нем находится только одна яйцеклетка 1-го порядка, внутри которой располагается небольшое ядро – «зародышевый пузырь».
Ооцит (яйцеклетка) заключен в плотную гликопротеиновую капсулу, окруженную гранулезными клетками. Их поверхность покрыта тонким бесклеточным слоем матрикса, вокруг которого располагается тека-клетка.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
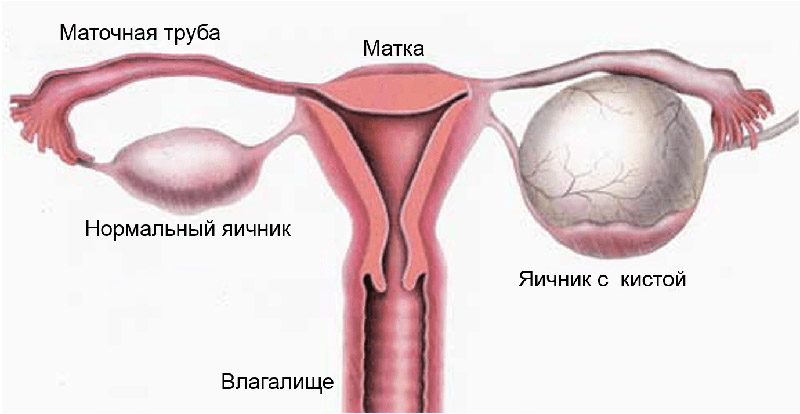
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Стадии развития фолликула
Фолликулогенез – беспрерывное созревание фолликулов, которое начинается в антенатальном, а заканчивается в климактерическом периоде. По причине апоптоза большинство недозревших женских половых клеток погибает. Только незначительная их часть проходит весь цикл созревания и принимает участие в овуляции.
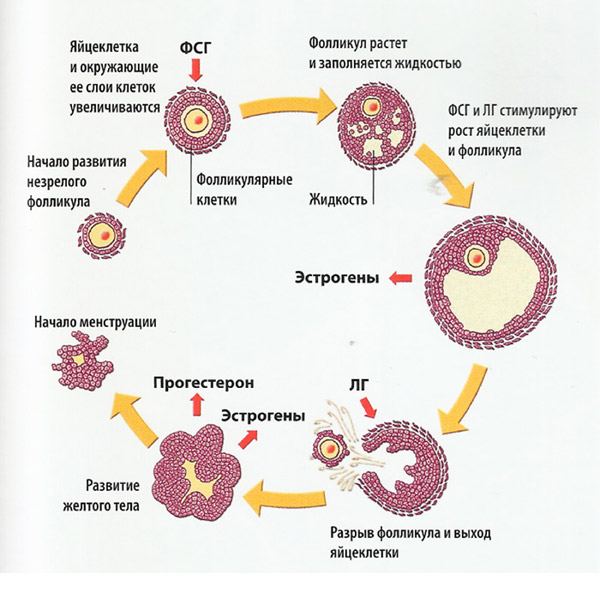
Типов структурных элементов яичников определяется стадией их развития:
- примордиальные (зародышевые);
- преантральные (первичные);
- антральные (вторичные);
- преовуляторные (граафовы пузырьки).
За 24 часа до овуляции усиливается продукция эстрогена, стимулирующего поступление в кровь лютеинизирующего гормона. Именно пептидные гормоны инициируют образование выпячивания в фолликулярном мешке, из которого впоследствии выходит ооцит (овуляция).
Цикл фолликула
На протяжении всего менструального цикла в репродуктивной системе женщины происходят изменения, предшествующие овуляции. Размеры и местонахождение фолликулярных мешков определяется фазами этого цикла:
- менструальная (продолжительность 3-6 дней) – кровотечение из матки, вызванное отторжением эндометрия;
- фолликулярная (продолжительность 14 дней) – процесс развития новых структурных элементов яичников, который начинается с продукции лютеинизирующих и фолликулостимулирующих гормонов, ускоряющих их рост;
- овуляторная (продолжительность 3 дня) – разрыв доминантного фолликула с последующим выходом ооцита, готового к оплодотворению;
- лютеиновая (продолжительность 16 дней) – интенсивная продукция прогестерона и эстрогена, подготавливающих женский организм к беременности.
Созревшие ооциты видны невооруженным глазом на экране УЗИ-сканера. В норме за один менструальный цикл созревает от 1 до 3 доминантных фолликулов.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
Фолликулы при эко
На вероятность зачатия влияет количество антральных фолликулов в женских половых железах. При отсутствии патологий их число составляет в среднем 16-26 штук. В таком случае вероятность успешного созревания доминантного фолликула практически равна 100%.
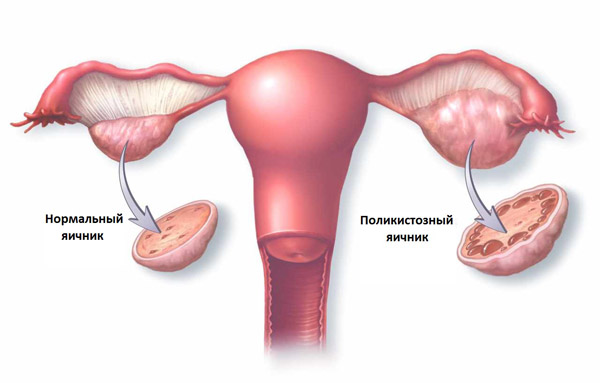
Повышенное содержание ооцитов в яичниках часто свидетельствует о развитии поликистоза. Гинекологическая патология в 65% случаев диагностируется у пациенток, страдающих бесплодием. При поликистозе фаза овуляции отсутствует, поэтому женщина не может забеременеть.
Если в яичниках находится не более 6 недозревших фолликулов, вероятность овуляции снижается до 5%. В данном случае зачатие естественным путем практически невозможно, поэтому женщинам рекомендуют пройти экстракорпоральное оплодотворение (ЭКО).
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
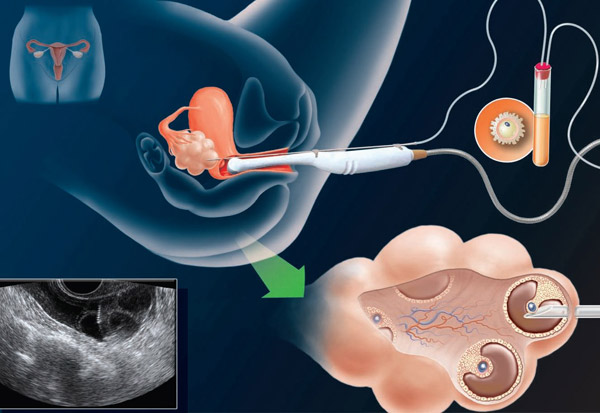
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Стимуляция фолликулов при эко
При гормональном бесплодии извлечь созревшую яйцеклетку из яичника невозможно ввиду отсутствия овуляции и предшествующих ей биохимических процессов. Увеличить шансы на успешное зачатие с помощью ЭКО можно в случае отбора сразу нескольких созревших яйцеклеток.
Для стимуляции роста половых клеток применяются гормональные препараты, благодаря которым в яичниках образуется от 8 до 15 фолликулов. Во время пункции специалистами отбираются только самые крупные из них, диаметр которых составляет 15-20 мкм.
Рост фолликулов при эко
В процессе стимуляции суперовуляции врачами контролируется скорость роста половых клеток, которая осуществляется с помощью трансвагинального УЗИ. Обследование начинают через пять дней после начала гормональной терапии. При недостаточном развитии органических структур яичников увеличивается доза принимаемых лекарств.
Скорость роста женских половых клеток составляет не более 2 мм в сутки. Когда диаметр фолликулов достигает 16 мм, пациентку подготавливают к пункции для забора ооцита. К моменту начала процедуры оценивается состояние эндометрия, толщина которого должна находиться в пределах от 7 до 9 мм.
Яйцеклетка не созревает: почему и что делать
Автор статьи Калинина Наталья Анатольевна Врач-репродуктолог, врач высшей категории, врач акушер-гинеколог

Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Как созревает яйцеклетка
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Как может повести себя фолликул
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
- Отсутствие овуляции – фолликул так и не разрывается, что выявляется на УЗИ в виде синдрома неовулировавшего фолликула. Если размеры этого образования превышают 21 мм в диаметре, то это расценивается как фолликулярная киста.
- Запоздалая овуляция – выход яйцеклетки происходит позже, чем в норме.
- Преждевременная овуляция – яйцеклетка выходит раньше, чем успевает подготовиться эндометрий.
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Причины, по которым не созревает яйцеклетка
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Естественные физиологические причины
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
- жаркий климат;
- авиаперелет;
- психо-эмоциональные переживания;
- снижение массы тела.
Патологии в органах малого таза
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
- спаечная болезнь;
- поликистоз яичников;
- эндометриоз;
- преждевременная недостаточность яичников;
- яичниковые кисты;
- воспалительные процессы.
Симптомы и диагностика
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
-
недостаточная толщина эндометрия; отсутствие трехслойной структуры и предовуляторных изменений; отсутствие доминантного фолликула или его малые размеры накануне овуляции.
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Когда необходима стимуляция овуляции
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
Преимущества лечения в Центре репродуктивного здоровья «СМ-Клиника»
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
Центр репродуктивного здоровья «СМ-Клиника» – это центр, в котором квалифицированные специалисты помогут оценить вашу фертильность и в случае имеющихся нарушений подберут наиболее оптимальный способ коррекции.
Персистенция фолликула
Персистенция фолликула — это гормонально-обусловленное расстройство менструальной функции, при котором нарушается фолликулогенез, отсутствует овуляция и сохраняется функционирование доминантного фолликулярного образования. Проявляется опсоменореей, спаниоменореей, меноррагией, бесплодием, болями внизу живота. Диагностируется при помощи фолликулометрии, УЗИ тазовых органов, определения уровней эстрогенов, прогестерона, ФСГ, ЛГ, гистологического исследования эндометрия. Основные схемы лечения предусматривают назначение гормональных средств — гестагенов, комбинаций эстрогенов с прогестинами, антиэстрогенных препаратов, аналогов ЛГ.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы персистенции фолликула
- Осложнения
- Диагностика
- Лечение персистенции фолликула
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В норме фолликулогенез регулируется фолликулостимулирующим и лютеинизирующим гормонами передней доли гипофиза. В первой фазе менструального цикла под влиянием ФСГ в овариальной ткани формируется доминантный фолликул, во второй зрелый ооцит под действием ЛГ выходит из яичника и попадает в маточную трубу. При недостаточной концентрации ЛГ (лютеотропина, лютропина) овуляция не происходит, зрелый фолликул продолжает функционировать, выделяя в большом количестве эстрогены.
Клиническая картина расстройства, вызванного длительной персистенцией фолликула в пременопаузальном периоде, впервые была описана в 1915 году немецким акушером-гинекологом Робертом Шредером. Впоследствии заболевание получило название геморрагической метропатии или болезни Шредера. Позднее был выявлен вариант нарушения овуляции с кратковременным ритмичным персистированием фолликулярной ткани, характерный для пациенток подросткового и репродуктивного возраста.

Причины
Ключевой этиологический фактор, вызывающий расстройство, — нарушение секреции лютеинизирующего гормона гипофизом. Гормональный сбой может произойти в любом звене гипоталамо-гипофизарной системы. Основными причинами изолированного угнетения синтеза ЛГ при достаточном уровне эстрогенов, характерном для фолликулярной персистенции, являются:
- Заболевания гипоталамуса и гипофиза. Чаще гипоталамо-гипофизарная патология сопровождается нарушением секреции нескольких рилизинг-факторов или тропных гормонов. Однако при некоторых опухолях гипофиза и гипоталамуса, другой мозговой патологии (менингите, энцефалите, инсульте, аутоиммунном и лучевом поражении) возможно изолированное угнетение секреции лютеотропина.
- Возрастная гормональная перестройка. Становление механизмов гуморальной регуляции в подростковом возрасте и после родов, их дисбаланс при климаксе могут сопровождаться несинхронной продукцией люлиберина (ГнРГ), ЛГ и ФСГ. Кроме того, на фоне инволютивной атрофии эпифиза уменьшается производство мелатонина, который оказывает влияние на нормальную секрецию лютеинизирующего гормона.
- Приём фармацевтических препаратов. Синтез ЛГ может нарушаться при приёме лекарственных средств, влияющих на гипофиз, — прогестинов, антагонистов гормонов, сердечных гликозидов, фенотиазинов. Временный гормональный сбой с угнетением секреции лютеотропина возникает после воздействия высоких доз эстрогенов, входящих в состав монопрепаратов или комбинированных оральных контрацептивов.
- Стрессовые нагрузки. При длительном выполнении тяжёлой работы, постоянных эмоциональных переживаниях возрастает уровень АКТГ. Под влиянием адренокортикотропина уменьшается секреция лютропина. Из-за больших энергозатрат при стрессе нарушается выделение ГнРГ, необходимого для синтеза ЛГ. Этот же механизм лежит в основе ановуляции при нервной анорексии и спортивной аменорее.
Патогенез
Основой персистенции фолликула является отсутствие лютеиновой фазы менструального цикла. Из-за недостаточной концентрации лютеинизирующего гормона зрелая яйцеклетка остаётся в яичнике, дальнейшие физиологические изменения фолликулярной ткани не происходят, сохраняется активная секреция эстрогенов при недостаточном уровне прогестерона. На фоне абсолютной гиперэстрогении в слизистом слое матки продолжаются пролиферативные процессы. Развивается гиперплазия эндометрия, который не подвергается секреторной трансформации. При значительном разрастании внутреннего маточного слоя нарушается трофика клеток, тромбируются сосуды, начинаются некроз и десквамация. Как правило, эндометрий отторгается отдельными участками, из-за чего могут возникать обильные продолжительные кровотечения.
Классификация
Критерием систематизации клинических вариантов персистенции фолликулов служит срок, в течение которого сохраняется гормональная активность фолликулярной ткани. Такой подход учитывает особенности этиопатогенеза возможных вариантов заболевания. С учетом этого специалисты в сфере гинекологии выделили две основные формы расстройства:
- Кратковременная ритмическая персистенция. Может возникать в любом возрасте под действием факторов, вызывающих дисбаланс в секреции ГнРГ, ЛГ, ФСГ (заболеваний, стрессов, нагрузок, приёма медикаментов). Зрелый фолликул активно функционирует в течение 20-40 дней, после чего начинается менструальноподобное маточное кровотечение.
- Длительная персистенция (болезнь Шредера). Обычно развивается в предменопаузе на фоне инволютивных изменений гуморальной регуляции репродуктивной функции, в первую очередь циркадных нарушений из-за возрастной атрофии эпифиза. Продолжительная персистенция завершается атрезией фолликула и обильным кровотечением.
Симптомы персистенции фолликула
Основным проявлением расстройства являются ановуляторные дисфункциональные маточные кровотечения. Метроррагии неритмичны. Межменструальный промежуток превышает 35 дней, нередко достигает 6-8 недель и больше. В крайних случаях менструальноподобные кровотечения возникают 2-4 раза в год. При кратковременной фолликулярной персистенции интенсивность кровянистых выделений может не отличаться от обычных менструаций, при длительной кровотечения обильные, продолжительные (более 7 дней). Женщины репродуктивного возраста предъявляют жалобы на бесплодие. У части пациенток возникают тянущие боли справа или слева в нижней части живота.
Осложнения
Накопление секрета в полости длительно персистирующего доминантного фолликула может привести к формированию, прогрессированию и разрыву кисты яичника. В некоторых случаях кистозные образования достигают 5 см в диаметре и сопровождаются стойким болевым синдромом. На фоне обильных метроррагий часто возникает вторичная железодефицитная анемия. Постоянная персистенция фолликулов сопровождается значительной гиперэстрогенией, провоцирующей злокачественное перерождение эндометрия, развитие эндометриоза, дисплазии шейки матки, маточных миом, кистозно-фиброзной мастопатии, рака груди.
Диагностика
Обследование для исключения персистенции фолликула назначают пациенткам с жалобами на нарушения менструального цикла, постоянные задержки месячных, невозможность забеременеть. Поскольку симптомы расстройства не являются патогномоничными и могут наблюдаться при других гинекологических заболеваниях, для диагностики рекомендованы методы, позволяющие выявить неовулировавший доминантный фолликул и характерные гормональные изменения:
- Мониторинг фолликулогенеза. Фолликулометрия является золотым стандартом в постановке диагноза фолликулярной персистенции. Практически до начала менструальноподобных выделений в яичнике сохраняется один или несколько доминантных фолликулов размерами 18-24 мм и более. Отсутствуют признаки овуляции — жёлтое тело не развивается, свободной жидкости в ретроматочном пространстве нет.
- Определение уровня половых гормонов. Лютеиновая фаза овариального цикла отсутствует: постоянно сохраняется высокая концентрация эстрадиола, содержание прогестерона в крови во второй половине межменструального цикла не повышается, уровень прегнандиола в моче снижен. Содержание ФСГ повышено, лютеинизирующего гормона — уменьшено, секреция гонадотропинов неритмична.
- УЗИ органов малого таза. Ультразвуковое исследование выявляет изменения, характерные для гиперэстрогении: эндометрий гиперплазирован, матка увеличена в размерах. У пациенток с ритмической персистенцией отмечается мелкокистозная дегенерация овариальной ткани, при болезни Шредера возможна поликистозная дегенерация яичников с увеличением их размеров.
- Гистологическое исследование биоптата эндометрия. В биологическом материале, полученном с помощью гистероскопии или диагностического выскабливания матки, выявляются признаки избыточной пролиферации, различных вариантов гиперплазии эндометрия — железисто-кистозной, аденоматозной, полипозной, атипичной. Возможна дисплазия слизистой оболочки.
В качестве дополнительного метода показана кольпоскопия, выявляющая гиперэстрогенные изменения шейки матки — гипертрофию с гиперплазией, псевдоэрозии, эндоцервицит, цервицит, лейкоплакию, дисплазию. В общем анализе крови часто определяется снижение уровней эритроцитов и гемоглобина. Фолликулярную персистенцию дифференцируют с беременностью, ранним климаксом, другими причинами ановуляции и дисфункциональных маточных кровотечений — адреногенитальным синдромом, поликистозом яичников, яичниковой дисфункцией при оофоритах, аднекситах, опухолях овариальной ткани и т. д. По показаниям пациентку консультируют эндокринолог, нейрохирург, онколог.
Лечение персистенции фолликула
Больным показана консервативная терапия с гормональной коррекцией расстройства. Основными целями лечения являются восстановление нормального менструального цикла, фертильности и предупреждение возможных осложнений дисбаланса половых гормонов, особенно гиперэстрогении. Для устранения фолликулярной персистенции наиболее эффективны:
- Комбинированные оральные контрацептивы. Назначение современных эстроген-гестагенных препаратов восстанавливает нормальное циклическое содержание половых гормонов в крови при отсутствии овуляции. После отмены КОК возможна быстрая нормализация менструального цикла.
- Гестагены. Прогестины блокируют избыточную пролиферацию и обеспечивают нормальную секреторную трансформацию эндометрия, снижая риск гиперэстрогенного канцерогенеза. Гестагенная терапия осуществляется при выявлении гиперпролиферативных процессов в слизистой оболочке матке.
- Циклическая эстроген-гестагенная терапия. Прием монопрепаратов по схеме физиологичного менструального цикла позволяет более точно управлять уровнем половых гормонов. Принцип действия такой гормональной терапии аналогичен применению КОК, но отличается большей вариативностью.
- Циклическая терапия ХГ и прогестинами. Служит альтернативой эстроген-гестагенным схемам при высокой эстрогенной насыщенности организма. Аналоги хорионического гонадотропина обладают лютеинизирующим эффектом, способны стимулировать овуляцию, а прогестины трансформируют эндометрий.
- Агонисты ГнРГ. Влияют на ключевое патогенетическое звено расстройства — нарушение гипоталамо-гипофизарного метаболизма. Особенно эффективны при гиперэстрогении. Преимуществом агонистов ГнРГ является селективность действия в зависимости от уровня эстрогенов.
- Аналоги лютеинизирующего гормона. Восполняют недостаток лютропина в организме, стимулируют овуляцию, поддерживают развитие жёлтого тела. С учётом возможного усиления фолликулярной секреции при персистенции применяются с осторожностью под контролем гормонального фона.
Симптоматическое лечение обычно включает применение противоанемических препаратов, медикаментозный и хирургический гемостаз при обильных кровотечениях (использование утеротоников, антигеморрагических и гемостатических средств, монофазных КОК, лечебно-диагностическое выскабливание полости матки). Медикаментозную терапию дополняют коррекцией диеты с увеличением количества белков, витаминов, микроэлементов, витаминотерапией, адаптогенами. Назначают физиотерапевтические процедуры: электрофорез с сульфатами меди и цинка, шейно-лицевую гальванизацию, эндоназальный электрофорез с витамином B1 и новокаином, ультразвуковое воздействие на область матки, лазеротерапию, гинекологический массаж.
Прогноз и профилактика
Своевременное выявление персистенции фолликула и применение современных методов гормонотерапии в большинстве случаев позволяет восстановить менструальную и репродуктивную функции, предупредить возможные гиперэстрогенные осложнения. Первичная профилактика направлена на исключение физических и эмоциональных перегрузок, соблюдение принципов рационального питания, достаточный отдых, применение гормональной контрацепции только с учётом рекомендаций акушера-гинеколога, ограниченное назначение других препаратов, способных нарушить менструальный цикл.
Фолликулогенез: мониторинг для контроля овуляции
Фолликулогенез является поэтапным развитием фолликула, начиная с первой стадии – примордиальной, заканчивая преовуляторной. Затем готовая к оплодотворению яйцеклетка выходит из фолликула, что называется овуляцией – процессом, без которого наступление беременности невозможно, даже если проходимость труб не нарушена. Основное участие в росте и созревании фолликулов принимают гормоны.
В яичниках женщины созревают несколько фолликулов, однако необходимого размера и состояния достигает, как правило, только один, называемый доминантным, в нем содержится яйцеклетка, которая способна к оплодотворению. Созревание двух и более фолликулов – явление редкое.
Процесс овуляции представляет собой разрыв фолликулов и выход яйцеклеток из яичников с последующим попаданием их в маточную трубу, где в норме происходит оплодотворение. После того, как яйцеклетка оплодотворяется, она продвигается к полости матки, где прикрепляется к её стенке и в дальнейшем происходит развитие плода.
Однако вследствие тех или иных причин фолликулогенез иногда бывает неполноценным, что является преградой для наступления долгожданного зачатия.
Нарушения фолликулогенеза
Неполноценный фолликулогенез может заключаться в следующих нарушениях:
- отсутствии развития фолликулов (не развивается доминантный фолликул);
- регрессии фолликула (остановке развития и уменьшении размеров доминантного фолликула);
- фолликулярной кисте (отсутствие разрыва фолликула и накопление в нем жидкости, преобразующейся в кисту);
- персистенции фолликула (отсутствии разрыва фолликула и выхода яйцеклетки);
- лютеинизации фолликула (образовании желтого тела с отсутствием разрыва фолликула).
С применением современных методов диагностики на сегодняшний день проводится обследование женского организма, позволяющее выявить причину женского бесплодия. Один из данных методов – фолликулометрия.
Фолликулометрия: суть исследования
День овуляции определяется с помощью нескольких методик. В случаях подозрения на ановуляцию (отсутствие овуляции) популярным методом исследования является фолликулометрия, заключающаяся в аппаратном мониторинге созревания фолликула.
Данная процедура назначается также пациенткам перед проведением ЭКО (экстракорпорального оплодотворения), для того, чтобы иметь возможность определить сроки изъятия яйцеклетки с последующей инсеминацией.
Фолликулометрия проводится в следующих целях:
- выявление функциональной патологии яичников либо исключение её;
- оценивание готовности эндометрия к прикреплению оплодотворенной яйцеклетки;
- подтверждение наличия овуляции, точное определение её начала;
- оценка жизнеспособности яйцеклеток после процесса оплодотворения;
- оценка риска развития многоплодной беременности;
- установление причин неполноценного фолликулогенеза либо нарушения менструального цикла;
- анализ состояния гормональной системы женского организма, его ответа на принимаемые назначенные препараты;
- контроль над стимуляцией овуляции, если она была назначена (преимущественно при экстракорпоральном оплодотворении);
- контроль над результатами проводимого лечения.
С помощью данной диагностической процедуры производят определение других проблем, которые существуют в половой системе женщины:
- выявляются заболевания гинекологических органов;
- устанавливаются причины нерегулярного менструального цикла;
- отслеживаются изменения, происходящие в эндометрии, определяются причины данных нарушений;
- проводится общая оценка состояния детородной системы женщины.
Когда проводится фолликулометрия
Проведение первой фолликулометрии назначается на 8-10 день цикла менструации. Повторение процедуры проводят не реже, чем раз в два дня до даты, когда предполагается начало овуляции. При отсутствии овуляции повторение фолликулометрии проводится до того, как наступит менструация.
Весь процесс повторений фолликулометрии называется полным мониторингом фолликулогенеза, по результатам которого врачом делаются необходимые выводы.
Определение точных сроков проведения фолликулометрий, их количество производится гинекологом, который проводит первичное исследование.
Расшифровка результатов фолликулометрии помогает определить успешную овуляцию, о которой можно говорить, если:
- перед началом овуляции обнаруживается доминирующий фолликул, диаметром от 1,8 до 2,4 см;
- созревший фолликул исчез и на его месте образовалось желтое тело;
- в заднем пространстве матки несколько дней после окончания овуляции присутствует жидкость.
Для того, чтобы подтвердить результат УЗИ необходимо проведение анализа крови, который назначается спустя 7 дней после овуляции. Содержание прогестерона в крови должно быть повышенным.
Подготовка к фолликулометрии
Ультразвуковой мониторинг проводится в диагностическом отделении гинекологического центра, необходимо направление гинеколога.
До проведения процедуры необходимо исключить из рациона питания продукты, способствующие газообразованию, которое может вызвать искажение диагностической картины: сырые овощи, бобовые, молоко, алкогольные напитки, газированную воду. За 12 часов до начала обследования провести последний прием пищи.
Проведение фолликулометрии
Процедура фолликулометрии проводится при помощи аппарата ультразвукового исследования с двумя датчиками: обычным трансдьюсером и интравагинальным. Обследование является безболезненным и абсолютно безвредным для здоровья женщины.
Нарушенный фолликулогенез: ановуляция
Проведенный ультразвуковой мониторинг может выявить ановуляцию – нарушение фолликулогенеза, при котором из яичника не выходит зрелая яйцеклетка, т.е. овуляция не происходит. Ановуляция является распространенной причиной женского бесплодия, возникающей у пациенток разного возраста: как молодых, так и более взрослых, а также в период перед наступлением менопаузы. Чаще всего характеризуется нарушением менструального цикла и изменением объема выделений.
Однако в некоторых случаях ановуляция проходит бессимптомно и выявить патологию удается только при помощи проведения УЗИ-мониторинга фолликулов.
Развитие ановуляции может провоцироваться следующими состояниями:
- гормональным дисбалансом либо недостаточным стимулированием яичников;
- повышенным уровнем мужских гормонов;
- воспалительными заболеваниями органов репродуктивной системы женщины;
- патологиями органов гинекологической сферы (эндометриозом, новообразованиями и кистами яичников и матки);
- функциональными нарушениями эндокринной системы;
- интенсивными физическими нагрузками у женщин, занимающихся тяжелым физическим трудом или профессиональным спортом;
- чрезмерной массой тела женщины, неправильным рационом питания и малоподвижным образом жизни.
Диагностика и лечение ановуляции
Истинная картина ановуляции выявляется при проведении тщательного обследования, одним из методов которого является фолликулометрия. Лечение заключается в устранении причин, вследствие которых возникли нарушения деятельности женской репродуктивной системы, препятствующие наступлению овуляции, и, следовательно, беременности.
Клиника «Центр ЭКО» в Тамбове является лидером среди репродуктивных центров, которые занимаются диагностикой и лечением всех видов женского и мужского бесплодия. Диагностика патологий, являющихся преградами наступления зачатия, проводится на современном медицинском оборудовании, которым оснащена клиника.
Специалисты «Центр ЭКО», постоянно повышающие свой профессиональный уровень, имеют знания и практические навыки борьбы с бесплодием, что доказывают высокие показатели успешного наступления беременности у пациенток – клиенток клиники.
В «Центр ЭКО» разработаны новейшие программы лечения бесплодия, в том числе с применением современных методов вспомогательных репродуктивных технологий: донорство генетического материала (ооцитов или спермы), ЭКО, ИКСИ, ИМСИ, суррогатное материнство.
Вас приятно удивит внимательное отношение персонала клиники, индивидуальный подход к решению проблемы каждой пациентки.
Запишитесь на первичный прием к специалисту «Центр ЭКО», что будет вашим первым шагом на пути к своему счастью – иметь полноценную семью, родив ребенка.
«Центр ЭКО» – это клиника, где происходят чудеса, изменяющие жизнь к лучшему!
Что нужно знать пациенту об узи?
Специфика проведения фолликулометрии
Фолликулометрия – метод контроля за работой женских репродуктивных органов на протяжении менструального цикла. С помощью исследования можно установить овуляторность цикла.
Фолликулометрия позволяет оценить состояние слизистой оболочки матки, проконтролировать процесс роста и развития клеток эндометрия.
Исследование проводится с помощью УЗ-датчика и является эффективной заменой традиционных способов вычисления овуляции с помощью измерения базальной температуры тела и других способов.
Назначается женщинам при сбоях менструального цикла и сложностями с зачатием.
Для чего нужна фолликулометрия?
- определяет отсутствие или наличие овуляции;
- позволяет установить овуляторные дни;
- помогает определить наиболее благоприятный день для зачатия;
- выявляет необходимость в стимулировании овуляции;
- оценивает уровень функциональности яичников;
- помогает определить наилучшие дни для зачатия мальчика, поскольку установлено, что вероятность рождения младенца мужского пола увеличивается в несколько раз, если он был зачат за несколько дней до или после овуляции;
- увеличивает или уменьшает возможность появления многоплодной беременности;
- определяет степень полноценности менструального цикла или причины его сбоя;
- в качестве средства наблюдения за состоянием репродуктивных органов в процессе лечения, в том числе средствами гомеопатии;
- позволяет определить некоторые болезни женских органов.
Как подготовиться к исследованию?
Серьезных подготовительных мероприятий не требуется, кроме исключения из ежедневного рациона питания продуктов, повышающих газообразование и тем самым препятствующих наблюдению за фолликулами:
- алкогольные и газированные напитки;
- капуста и бобовые;
- ржаной хлеб.
Перед исследованием трансабдоминальным способом понадобится выпить не менее 1 литра воды. Для вагинального осмотра мочевой пузырь следует опорожнить. Эхографию можно сделать 2 способами:
- Вагинально, когда датчик вводится во влагалище.
- Трансабдоминально. Женщина обнажает живот, по которому врач водит смазанный специальным гелем датчик.
Оба способа не вызывают болезненных ощущений и не причиняют вреда здоровью. При этом женщина должна понимать, что процедуру надо проводить только в определенный день менструального цикла.
Когда назначается исследование?
Это может определить сонолог или гинеколог путем подсчета цикла пациентки. Если продолжительность цикла составляет ровно 28 дней, то первое из 4-х и более сеансов проводится спустя 1 неделю с начала менструации, то есть на 7-10 день.
Обычно промежуток между процедурами не превышает 1-2 дня. Если менструальный цикл превышает 28 дней, то первая процедура может быть пройдена с 10 дня и далее. Промежутки между исследованиями прежние.
Что происходит в организме женщины?
Фолликулярный аппарат состоит из сотен несозревших фолликулов. Они формируются, когда женщина еще пребывает в утробе матери. В это время их количество исчисляется тысячами, но к моменту появления ребенка на свет их остается не более 500 штук.
К овуляции изначально готовится сразу несколько фолликулов. В дальнейшем меняющийся гормональный фон выдвигает на роль создателя яйцеклетки один доминантный фолликул (в редких случаях – несколько). Из яичника он попадает в брюшную полость, захватывается ворсинками маточных труб, проталкивается ими дальше в полость навстречу сперматозоиду. Выход из яичника зрелой яйцеклетки называется овуляцией. Фолликул лопается и преобразуется в желтое тело, которое находится в организме до начала менструации либо, в случае беременности, до развития плаценты.
Если в результате исследования врач диагностировал обедненность фолликулярного аппарата, то это значит, что количество зреющих в яичниках фолликулов слишком мало для наступления беременности. Следует установить причину возникшей патологии и устранить ее, либо женщине придется пройти курс лечения.
Негативно влияют на жизнедеятельность фолликулов:
- Сбои в работе эндокринной и половой систем.
- Патологии врожденного характера.
- Прием лекарственных препаратов.
Интерпретация результатов исследования
Помимо контроля с помощью ультразвуковых волн за работой репродуктивных органов, необходимо в лаборатории сдать анализы на некоторые гормонов, включая женские половые.
На основе полученных по УЗИ и в лаборатории данных, врач может диагностировать следующее:
1. Нормальная овуляция, для которой характерно:
- Перед наступлением овуляции наличие 1 или 2 доминантных фолликулов, величина которых соответствуют норме.
- Исчезновение фолликулов.
- Появление в яичнике желтого тела по окончании овуляции.
- Как только яйцеклетка вышла, позади матки можно определить небольшое скопление свободной жидкости.
- Анализ крови спустя 7 дней после овуляции показывает повышенный уровень прогестерона.
2. Персистирующий фолликул – доминантный фолликул, который не стал овулировать. Для этого состояния характерно:
- величина доминантного фолликула соответствуют норме;
- он не исчезает длительное время;
- желтое тело не формируется;
- позади матки отсутствует свободная жидкость;
- низкий прогестерон и высокий эстроген.
3. Фолликулярная киста означает, что:
- Доминантный фолликул превысил показатели нормы, и его размер составил более 25 мм.
- Нет свободной жидкости за маткой.
- Отсутствует желтое тело.
- Повышенный эстроген, пониженный – прогестерон.
4. Лютеинизация фолликула, то есть, доминантный фолликул не овулировал, но при этом желтое тело сформировалось. При этом:
- Фолликул может быть любого размера.
- Он не лопается, а сморщивается.
- Свободная жидкость отсутствует.
- Уровень прогестерона выше нормы.
5. Нет развития фолликулов. Изображение на экране УЗИ – аппарата показывает:
- Остановку их роста.
- Отсутствие доминантного фолликула и желтого тела.
- Низкий прогестерон.
У женщин данный метод диагностики популярнее измерения базальной температуры тела, поскольку при овуляции и лютеинизации фолликула ее показания одинаковы, но только эхография позволяет определить, что беременность не наступила, и женщина не надеется понапрасну.
Фолликулометрия применяется во время лечения бесплодия в качестве контроля за состоянием репродуктивных органов. Стоимость одного сеанса от 500 до 700 руб. (их должно пройти не менее 4).
Персистенция фолликула

Персистенция фолликула — это наличие лидирующего фолликула в яичнике на протяжении всего менструального цикла.

Причины
Считается, что персистенция фолликула возникает в результате нарушения продукции в аденогипофизе лютеинизирующего гормона, который является основным индуктором овуляции. Она возможна в случае ановуляторных изменений в организме женщины на фоне первичного гормонального дисбаланса. При этом запускается порочный круг, связанный с нарушением синтеза прогестерона и других гормонов лютеиновой фазы цикла.
Нарушение менструального цикла при данном состоянии обычно представлено опсоменореей ( увеличение продолжительности менструального цикла более чем до 35 дней ) или гиперменореей ( обильные менструации ).
Персистенция фолликула обычно проявляется задержкой менструации. При этом проведение домашнего теста на беременность дает отрицательный результат. В период предполагаемой менструации могут возникать ноющие и тянущие боли внизу живота.

Симптомы персистенции фолликула
Основным проявлением расстройства являются ановуляторные дисфункциональные маточные кровотечения. Метроррагии неритмичны. Межменструальный промежуток превышает 35 дней , нередко достигает 6-8 недель и больше. В крайних случаях менструальноподобные кровотечения возникают 2-4 раза в год .
При кратковременной фолликулярной персистенции интенсивность кровянистых выделений может не отличаться от обычных менструаций, при длительной кровотечения обильные, продолжительные ( более 7 дней ). Женщины репродуктивного возраста предъявляют жалобы на бесплодие.
У части пациенток возникают тянущие боли справа или слева в нижней части живота.
Диагностика
Диагноз персистенция фолликула ставится на основании опроса пациентки, а также данных биохимии крови и УЗИ.
Блок опроса включает в себя жалобы и анамнез заболевания:
- отсутствие менструации в течение длительного периода времени;
- тянущие боли в пояснице и внизу живота, появившиеся за пару дней до предполагаемой менструации;
- отрицательный тест на беременность.
Блок лабораторных и инструментальных исследований включает:
- УЗИ: наличие одного или нескольких доминантных фолликулов в яичнике, диаметр которых составляет 17-20 мм, а также отсутствие желтого тела яичника и жидкости в ретроутеральном пространстве;
- анализ крови на гормоны: высокие титры ФСГ и эстрадиола в период, соответствующий лютеиновой фазе цикла, в сочетании с низкими концентрациями ЛГ и прогестерона;
- анализ крови на гормоны щитовидной железы (Т3 и Т4);
- общий анализ крови и мочи.
Результаты успешно отправлены. Проверьте, пожалуйста, почту.
Лечение персистенции фолликула
Поскольку персистенция фолликула вызвана первичным гормональным дисбалансом, то производится искусственная медикаментозная стимуляция овуляции и лютеиновой фазы овариального цикла. Основные группы медикаментов, применяемые в данном случае, – аналоги прогестерона и антагонисты эстрогена:
- Дюфастон.
Химическим путём получаемый аналог прогестерона. Принимают с 11 по 25 день цикла по 10 мг на протяжении 6 циклов. - Норколуд.
Препарат группы гестагенов. Применяется в суточной дозировке 0,01-0,015 г/сут с 5 дня цикла на протяжении 5-7 месяцев. - Норэтистерон.
Лекарственное средство гестагенового ряда, применяется по 0,01-0,015 г/сут 5-7 месяцев.
Также назначают противоэстрогенные препараты селективного действия:
- Серофен.
С 1 по 5 день цикла принимается однократно, в вечернее время, в дозировке 0,05 г/сут. Если же в прогнозируемый период менструация отсутствует, то цикл терапии Серофеном может начинаться в любой день. - Нолвадекс.
По 0,01 г назначается дважды в день с 2 по 6 день цикла.
Также в комплекс лечения могут быть назначены физиопроцедуры: лечебный массаж, лазеротерапия и ультразвуковое воздействие. Однако применение физиолечения является лишь вспомогательным элементом к базисной гормонотерапии данного заболевания.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Почему не наступает беременность
Одной из причин не наступления беременности является отсутствие овуляции.
Пашкина Наталья Валентиновна
Заведующая отделением вспомогательных репродуктивных технологий – врач-акушер-гинеколог
Одной из причин не наступления беременности является отсутствие овуляции.
Как правило этому способствуют эндокринные заболевания, такие как:
- гипогонадотропный гипогонадизм (недосточная выработка головным мозгом гормонов, регулирующих работу яичников),
- синдром поликистозных яичников,
- повышение гормона пролактина в крови (гипепролактинемия),
- заболевания щитовидной железы (гипотиреоз),
- нарушение функции надпочечников, недостаточность яичников.
У пациентов могут присутствовать следующие жалобы:
- нерегулярный менструальный цикл,
- редкие менструации,
- может быть даже отсутствие менструации,
- проблемы с весом: как дефицит веса, так и избыток массы тела.
Возможны также другие жалобы: повышенный рост волос, акне и другие.
Как узнать есть у Вас овуляция или нет
Методов определение овуляции несколько. Самый простой способ определения овуляции в домашних условиях – купить в магазине тесты на овуляцию. Эти тесты похожи на тесты для диагностики беременности.
Как они действуют
Перед овуляцией происходит повышение в крови лютеинизирующего гормона ЛГ, который появляется в моче. Тест на овуляцию как раз и улавливает появление ЛГ в моче.
Какие тесты использовать
На рынке их много, призводители Канада, Китай, Германия и другие (Ovuplan, Clearble, Frautes и и др.)
Обязательно читайте инструкцию! Как правило, все тесты надежны и информативны.
В какой период лучше делать тесты
Тесты как правило необходимо делать с 12 дня цикла, если у Вас 28-дневный цикл. Если у вас цикл короткий (21-26 дней) – с 8 дня.
Если цикл длинный (30-34 дня), то скорее всего овуляция у Вас поздняя и может приходится на 17-21 день и даже позже. Тогда тесты необходимо делать с 14-16 дня.
Причём лучше делать тестирование 2 раза в день – утром и вечером, чтобы не пропустить пик ЛГ (у некоторых он бывает короткий).
Как расшифровать показатели теста
Если у вас 2 полоски, значит тест отицательный и овуляции нет.
В случае появления второй полоски, но она не такая яркая, как первая, то тест тоже отрицательный. В этом случае необходимо продолжать делать тесты до тех пор пока две полоски не будут одинаково окрашены.
Как только цвет полосок станет одинаковым или приближенным по цвету – УРА, тест положительный!
В ближайшие сутки, двое у Вас произойдет овуляция. Занимаемся сексом, получаем удовольствие и визуализируем как в нас зарождается новая жизнь. И все получится! Всем удачи и успехов!
Бывают ли тесты ложно отрицательные или ложно положительные.
К сожалению – да. Поэтому овуляцию отслеживать нужно несколькими методами.
Ультразвуковой мониторинге овуляции
Это метод достаточно эффективный и наглядный.
Коротко о физиологии. На 10—12 день менструального цикла (стандартного менструального цикла продолжительностью 28-30 дней) в яичнике появляется доминантный фолликул – это самый крупный Фолликул в котором будет созревать яйцеклетка. Фолликул растет примерно 2 мм в сутки, овуляция может наступить при размере фолликула 17-25 мм. Фолликул выделяет очень важный гормон, который называется – эстрадиол. В матке, под воздействием эстрадиола растет эндометрий (это внутренняя оболочка матки, где происходят процессы прикрепления эмбриона) . Эндометрий сразу после менструации равен примерно 5 мм, по мере роста фолликула (увеличения концентрации эстрадиола) толщина эндометрия увеличивается с 5 мм до 8-12 мм- эта стадия называется фазой пролиферации. Если овуляция состоялась, то фолликул превращается в «желтое тело», и «желтое тело» начинает вырабатывать прогестерон. Под воздействием прогестерона в матке, в эндометрии, просходят характерные изменения – наступает фаза секреции.
Эти изменения, которые происходят с фолликулом и эндометрием мы с Вами и сможем увидеть на УЗИ!
Если Вы придете на 12 день цикла, я в яичнике увижу крупный фолликул, размером 10-12 мм – это отлично! Далее через 2-3 дня мы с Вами посмотрим его рост и рост эндометрия, помним о том, что скорость роста фолликула и эндометрия примерно 2 мм в сутки. Сделав УЗИ на 14-15 день мы увидим, что фолликул, который вчера был 17-20 мм исчез. Значит произошла овуляция.
Увидим жидкость за маткой, которая тоже говорит о том, что фолликул лопнул. Далее сделав УЗИ на 17- 19-21 день цикла мы констатируем, что на месте лопнувшего фолликула сформировалось желтое тело и произошли характерные изменения в эндометрии. А если Вы, еще в это время делали тесты на овуляцию и если Вы еще сдадите кровь на определение количества гормона прогестерона, мы с наибольшей вероятностью решим, что у Вас была овуляция. Значит нам нужно искать другую причину отсутствия беременности.
Очень важно делать УЗИ мониторинг вместе с выполнением тестов. Это позволит наиболее точно определить наличие овуляции. Аппарат УЗИ является самым главным помошником для врача репродуктолога. Записывайтесь на УЗИ именно к врачу репродуктологу.
Ультразвуковая картина, если овуляции нет
Важно делать ультразвуковой мониторинг не один месяц, а лучше 2-3. Вообще у здоровой женщины могут быть 1-2 раза в год циклы без овуляции. С возрастом к 40 годам количество ановуляторных циклов увеличивается и это норма.
Ранее я рассказывала что мы видим по УЗИ, если все проходит правильно. А теперь поговорим о том, что не так …
- Мы можем зафиксировать, что доминантный фолликул есть, нормально растет, но на определенном этапе его рост останавливается, не достигнув 17-20 мм. И дальше он начинает уменьшатся(регрессировать). Это нарушение овуляции по типу атрезии фолликула.
- Доминантный фолликул растет, достигает размеров овуляторного, но овуляции не происходит и он продолжает расти дальше, выделяя эстрогены, воздействуя на эндометрий. Так как не формируется «желтое тело», в матке сохраняется стадия пролиферации. И длительная стимуляция эндометрия эстрогенами может приводить к формированию полипов в матке. Это нарушение овуляции по типу персистенции фолликула. Часто такой фолликул мы видим в следующем цикле. И очень часто формируется фолликулярная киста размером от 3 до 8 см. Это пугает моих пациенток. Но, как правило такие кисты проходят через 1-2 месяца. Если мы хотим ускорить этот процесс, то гинекологи назначают противозачаточные таблетки.
- И последний вариант, доминантный фолликул вырос до овуляторного, но овуляции не произошло, происходит преждевременная лютеинизация, медленное, постепенное сморщивание фолликула. Основная причина гормональные дисфункции: повышение пролактина, тиреотропного гормона, андрогенов.

