Запор после кесарева сечения: что делать


Соавтор, редактор и медицинский эксперт – Климович Элина Валерьевна.
Количество просмотров: 17 653
Дата последнего обновления: 25.08.2021 г.
Среднее время прочтения: 4 минуты
Такая проблема, как запор после кесарева сечения, встречается довольно часто. Какова бы ни была причина этого явления, оно приносит сильный дискомфорт и может привести к серьезным проблемам со здоровьем.
Причины появления запора после кесарева сечения
Причины развития запора могут быть физиологическими или психологическими. Прежде всего каждая женщина переживает из-за состояния швов после операции, в частности появляются опасения, что при натуживании они могут разойтись. Также не избежать психологического напряжение из-за заботы о ребенке и новом статусе. Физиологических причин появления запора намного больше. К наиболее распространенным можно отнести:
- резкую гормональную перестройку организма после родов;
- нерационально подобранная диета для кормящей мамы и недостаточное потребление жидкости;
- растягивание и ослабление брюшных мышц;
- изменение положения кишечника и снижение его перистальтики;
- влияние анестезии при операции;
- развившийся во время беременности геморрой;
- сдавливание кишечника увеличенной маткой, что после родов наблюдается еще около 8 недель.
Типы запоров после кесарева сечения
Атонические
Чаще всего женщин после кесарева сечения мучают атонические запоры, которые могут возникать из-за слабости мышечного слоя кишечной стенки, в результате чего передвижение каловых масс затрудняется. Кал постепенно скапливается, становится твердым и начинает провоцировать другие проблемы со здоровьем, и прежде всего интоксикацию организма.
При акте дефекации после атонического запора обычно выходит большое количество каловых масс. Первая часть из них твердая и спрессованная, последняя – более мягкая. Процесс сопровождается неприятными ощущениями. Он несколько болезненный, на кале могут присутствовать следы крови и слизи.
Спастические
Спастические запоры чаще возникают по психологическим причинам. В таких случаях повышается мышечный тонус на отдельных участках толстой кишки. Этот спазм не дает нормально продвигаться каловым массам, в результате чего они начинают скапливаться, попутно препятствуя отхождению газов.
Стул при таких запорах напоминает небольшие твердые камушки округлой формы. У женщины часто возникает желание сходить в туалет, но опорожнение кишечника может быть неполным, малыми порциями.
Как бороться с запорами после кесарева сечения
Молодых мам часто мучает вопрос: что делать с запором после кесарева сечения? Прежде чем приступить к лечению, необходимо проконсультироваться с терапевтом и педиатром (если ребенок находится на грудном вскармливании). Возможно, врач для большей эффективности предложит комплексную терапию, а не использование одного какого-либо метода.
Прежде всего для нормализации работы кишечника, особенно при атонических запорах, необходимо пересмотреть питание молодой мамы и ее питьевой режим, который должен составлять не менее 1,5–2 л¹ жидкости в сутки. В диетическое питание кормящей женщины специалисты рекомендуют включить злаки, овощи, фрукты, кисломолочные продукты, напитки, растительное масло. При послеоперационном запоре нужно ограничить употребление манной каши, белых сортов хлеба, риса, картофеля, груш, орехов. Полностью придется отказаться от крепкого чая и кофе.

Медикаментозное лечение запора после кесарева сечения может назначить только врач с учетом особенностей организма и способа вскармливания новорожденного.
МИКРОЛАКС ® : помощь при запорах после кесарева сечения
МИКРОЛАКС ® – микроклизма, которая способствует мягкому устранению запора. Это препарат с высоким профилем безопасности, не имеющий возрастных ограничений по применению. Активные вещества в течение 5–15 минут¹ способствуют размягчению каловых масс, в результате чего они легче выводятся из организма. Благодаря локальному применению компоненты микроклизмы не попадают в общий кровоток.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
1 Диетология. Руководство. Под редакцией А. Ю. Барановского. 4-е издание; Питер 2012
2 В соответствии с инструкцией по медицинскому применению препарата МИКРОЛАКС ® средство способствует наступлению действия через 5–15 минут после использования.
Наблюдение в послеродовом периоде
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Консультация проктолога – 50%!
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Абаева Юлиана Генриховна
Врач акушер-гинеколог, гинеколог-эндокринолог, гинеколог-маммолог
Первая квалификационная категория (подтверждена в 2007 г.)
Айвазян Наира Юрьевна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Казначеева Татьяна Викторовна
Врач-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Сонова Марина Мусабиевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач-онколог, врач УЗ-диагностики, доцент
доктор медицинских наук, профессор кафедры репродуктивной медицины и хирургии ФПДО МГМСУ
Уйсал Шорена Мерабовна
Врач-гинеколог, врач УЗ-диагностики
Фомина Татьяна Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Гинекология в клинике “МедикСити”
“Счастливые родители”, интернет-портал (июнь 2021г.)
Послеродовой период — промежуток времени, в течение которого женский организм приходит в норму после родов. Начинается сразу после рождения ребенка и заканчивается через 6-8 недель. Обычно данный период протекает нормально, но иногда появляются осложнения, требующие медицинской помощи.
В «МедикСити» ежедневно ведут прием квалифицированные врачи акушеры-гинекологи, гинекологи-эндокринологи и гинекологи-маммологи, которых отличают профессионализм и деликатность. Новейший уз-сканер Voluson 10 позволяет выявить неблагополучие в женском организме на самых ранних этапах. Мы знаем, как решить любые проблемы, с которыми может столкнуться пациентка в послеродовом периоде!

Наблюдение в послеродовом периоде

Наблюдение в послеродовом периоде

Наблюдение в послеродовом периоде
Какие изменения происходят в послеродовом периоде?
Сразу после родов у женщины начинает сокращаться матка. Стенки матки уплотняются, происходит сжатие сосудов плацентарной площадки (т.е. места прикрепления плаценты). В дальнейшем матка продолжает сокращаться и приобретает первоначальные размеры.
В течение послеродового периода происходит регенерация слизистой оболочки матки, сопровождающаяся выделениями (лохиями). В зависимости от срока послеродового периода лохии имеют различный цвет и характер – от кровянистых в начале до серозных в конце.
Шейка матки окончательно формируется через 2-3 недели после родов.
Влагалище сокращается и укорачивается в течение трех недель. Промежность восстанавливается через 10-12 дней.
Особенности лактационного периода
Из-за изменения уровня гормонов в послеродовом периоде у женщины возникает лактация. Как правило, на 3-4 сутки после родов у мамы появляется молоко.
Женская грудь увеличивается в объеме, становится твердой и болезненной. Может повыситься температура тела. При правильном соблюдении режима кормления эти неприятные особенности постепенно проходят.
В первые трое суток из молочных желез женщины выделяется молозиво. В отличие от молока, в нем содержится большое количество иммуноглобулинов и белка. Молозива немного, но оно в 10 раз питательнее молока, поэтому даже небольшого количества хватает, чтобы накормить малыша. Затем в груди появляется молоко. Но чтобы его всегда было в достаточном количестве, нужно придерживаться простого правила – регулярно прикладывать ребенка к груди и не докармливать младенца.

Консультация гинеколога в МедикСити

Консультация гинеколога в МедикСити
УЗИ в МедикСити
Наблюдение в послеродовом периоде
После того как завершились роды, у каждой роженицы оценивают состояние шейки матки, влагалища и промежности. Если обнаруживают разрывы, их сразу зашивают.
В первые несколько дней мама находится в родильном доме под наблюдением медиков. Это крайне необходимо, так как подавляющая часть осложнений послеродового периода, таких, как кровотечения, связанные с плохой сократимостью матки, неполное отхождение плацентарной ткани, возникают в первые сутки после родов.
В роддоме за мамой и младенцем ежедневно наблюдают врач и акушерка. Они стараются предотвратить появление гнойно-воспалительных заболеваний у новорожденного и роженицы.
Обязательно оцениваются общее самочувствие у роженицы, состояние матки, наружных половых органов, молочных желез, а также характер выделений. Дважды в день проверяется температура тела, ежедневно измеряются артериальное давление и пульс.
В случае нормального протекания послеродового периода новорожденный проходит вакцинацию БЦЖ, и маму с младенцем на 3-4 сутки выписывают домой. Дальнейшее наблюдение проводит врач-гинеколог женской консультации.
Некоторые мамы почему-то думают, что после рождения младенца в регулярной врачебной помощи нуждается только малыш. Но это ошибочное мнение!
Чтобы избежать многочисленных проблем со здоровьем, маме также необходимо наблюдаться у врача-гинеколога!
Какие проблемы могут появиться в послеродовом периоде?
Запор и задержка мочеиспускания
В первые дни после родов могут появиться проблемы с мочеиспусканием. Особенно это касается родов, длительных по времени или проводимых с помощью кесарева сечения. В таких случаях мочу выпускают с помощью катетера.
При склонности к запору восстановить работу кишечника помогают физические упражнения и простая утренняя гимнастика. При отсутствии стула в течение 4 дней можно использовать слабительную свечу.
Достаточно часто поле родов у женщины возникает геморрой, лечение которого нужно доверить профессионалу – врачу-проктологу.



Выделения из влагалища
Появление выделений крови из влагалища в первые дни после родов – явление обычное. В первые 2-3 дня выделения достаточно обильные, затем их становится меньше, и они приобретают коричневый цвет.
Трещины на сосках
Трещины на сосках также встречаются достаточно часто. Чтобы избежать трещин, в первые дни старайтесь не кормить ребенка грудью больше 7 минут. Перед каждым прикладыванием ребенка к груди и после кормления промывайте молочные железы теплой водой с мылом, просушивайте их полотенцем. Обязательно перед кормлением мойте руки. Можно пользоваться специальным кремом от трещин на сосках.
Тянущие боли в низу живота
Сокращения матки сопровождаются болевыми ощущениями, которые немного напоминают схватки. Боли могут усиливаться при кормлении ребенка грудью. Выполнение послеродовых упражнений помогает укрепить мышцы малого таза и быстрее добиться реабилитации.
Боли в промежности появляются у женщин, получивших во время родов разрывы в этой области. Заживление происходит в течение 7-10 дней. При сильных болях врач может назначить пациентке обезболивающие препараты.
Ребенок не высасывает все молоко
Если ребенок не высасывает все молоко, то необходимо сцедить его остатки во избежание застоя жидкости в груди. Благодаря этому простому приему можно усилить лактацию и предупредить лактостаз.
Послеродовой период характеризуется обострением хронических заболеваний, нарушениями обмена веществ, эндокринологическими проблемами, также может измениться менструальный цикл.
Заболевания послеродового периода
Обязательно обратитесь к врачу, если у вас:
- болезненные уплотнения в груди и высокая температура тела – это симптомы лактостаза или мастита;
- боль в месте разреза промежности и появление выделений с неприятным запахом – это признаки инфицирования или расхождения швов;
- сильное (со сгустками алого цвета) кровотечение из влагалища – один из симптомов маточного кровотечения;
- неприятно пахнущие выделения из влагалища вместе с высокой температурой и ознобом могут говорить о наличии воспалительного процесса в матке;
- появление горячих, красных, болезненных, припухших участков на ногах – симптомы начинающегося тромбофлебита.
Проблема запоров у женщин при грудном вскармливании

- Запор у женщин, кормящих грудью
- Рекомендации для кормящих мам
- Мягкое слабительное средство от запоров Дюфалак ®
Во время беременности многие женщины жалуются на запоры. Это связано, прежде всего, с гормональными изменениями в организме. Кроме того, увеличивающаяся матка сдавливает кишечник. Вследствие этого нарушается кровообращение в тазовом отделе, а также снижается восприимчивость мускулатуры кишечника к веществам, стимулирующим его сокращения, дабы слишком активная перистальтика не спровоцировала сокращения матки . Как правило, после родов работа пищеварительного тракта нормализуется, однако не у всех и не сразу.
Запор у женщин, кормящих грудью
Среди факторов, вызывающих запоры у кормящих мам, самые распространенные следующие 1 :
- Организм кормящей женщины продолжает вырабатывать прогестерон, замедляющий перистальтику кишечника.
- Из-за увеличившейся матки пищеварительные органы смещаются, а после родов не у всех женщин они быстро становятся на свои места. Поэтому в их работе еще могут возникать сбои.
- Нехватка физической активности, а также сопутствующие заболевания (воспалительные процессы, эндокринные расстройства).
- У многих женщин после родов появляются расширенные геморроидальные узлы в прямой кишке, из-за которых возникают неприятные ощущения во время дефекации. Это подсознательно заставляет женщину сдерживать позывы к дефекации.
- Прием некоторых лекарственных средств, к примеру, содержащих железо.
Все эти факторы могут спровоцировать нерегулярный стул у кормящей женщины, даже если она питается правильно.
Рекомендации для кормящих мам

Подходить к лечению запоров у женщин, кормящих грудью, нужно комплексно. Прежде всего, следует проанализировать питание и образ жизни. 1
- Занятия физическими упражнениями никому не повредят, тем более после родов, когда каждой женщине хочется побыстрее вернуть свою прежнюю форму. С другой стороны, важно не переусердствовать: степень активности следует выбирать, исходя из самочувствия и показаний врача;
- Нужно включать в ежедневное меню свежие или термически обработанные овощи (тыкву, свеклу, морковь, кабачки и др.) и примерно 300 г ягод и фруктов (яблок, смородины, крыжовника и др.). Не рекомендуется есть тропические плоды.
- Из рациона рекомендуется исключить: кофе, крепкий чай, гранатовый сок, груши зимних сортов и айву, поскольку они содержат танин (обладает вяжущими свойствами); рис, кисель, какао, снижающие перистальтику толстой кишки; редьку, лук, редис и чеснок, поскольку они раздражают кишечник, а также капусту, фасоль, горох и черный хлеб, провоцирующие усиленное газообразование. Способствуют запорам белый хлеб, макароны и сдоба, поэтому их потребление также лучше ограничить.
- Стоит ограничить, а то и вовсе исключить из меню употребление рыбных и мясных бульонов, копченостей, солений, чеснока, лука.
- Ограничьте употребление цельного коровьего молока. Введите в рацион кисломолочные продукты, крупы и хлеб из муки грубого помола, нежирное мясо, растительные масла, супы.
- Следует пить побольше воды, соков (в день около стакана сока с мякотью, желательно предназначенного для детского питания), вместо кофе рекомендуется цикорий.
- Нужно избегать волнений и больше гулять на свежем воздухе.
Мягкое слабительное средство от запоров Дюфалак ®
Если же корректировка питания и образа жизни не помогла исправить ситуацию, на помощь может прийти мягкое слабительное средство от запоров Дюфалак ® . Перед его применением стоит проконсультироваться с врачом.
Препарат Дюфалак ® разрешен для новорожденных детей, беременных и кормящих женщин . Его можно принимать так долго, как это необходимо 4 .
Действующее вещество препарата – лактулоза. В толстую кишку она попадает в неизменном виде и уже там начинает действовать 2 . Лактулоза расщепляется в толстой кишке, в результате чего достигается слабительный эффект, налаживается естественный ритм очищения кишечника. Кроме того, лактулоза усиливает рост полезных лакто- и бифидобактерий, что благотворно влияет на микрофлору кишечника.
Препарат рекомендуется принимать в одно и то же время, к примеру, во время завтрака. Детальнее с инструкцией по применению мягкого слабительного можно ознакомиться в этом разделе.
Материал разработан при поддержке компании Эбботт в целях повышения осведомленности пациентов о состоянии здоровья. Информация в материале не заменят консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Кесарево сечение
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№ 23 от «12» декабря 2013 года
Кесарево сечение – операция, завершающая беременность, при котором плод извлекается через разрез передней стенки живота и матки.
Указание на отсутствие конфликта интересов: Разработчики протокола не имеют конфликта интересов и не сотрудничают с фармацевтическими компаниями.
В данном клиническом протоколе используется следующая градация рекомендаций по уровню доказательности:

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
– Информированное согласие пациентки, при тяжелом состоянии – решение консилиума, информированное согласие родственников.
– при отказе больной от регионарной анестезии.
4) Технические трудности.
С целью снижения риска аспирационного пневмонита ввести антациды и лекарственные препараты (например, H2 рецепторы антагонисты или ингибиторы протонной помпы), противорвотные средства (фармакологические или акупрессура) для уменьшения тошноты и рвоты во время проведения кесарева сечения.
Операционный стол для проведения кесарева сечения должен иметь 15° боковой наклон, поскольку он снижает уровень материнской гипотензии. [А].
Лечение
Цель внедрения протокола
Предоставить пользователям доказательные данные, применение которых позволит улучшить качество помощи женщинам, которые нуждаются в родоразрешении путем кесарева сечения. Унифицировать показания к КС, методику выполнения операции, принципы ведения, внедрить индикаторы качества. В конечном итоге ожидается снижение количества необоснованных КС, ассоциированной с КС материнской и неонатальной заболеваемости и смертности.
Другие виды лечения: нет.
– Восстановление передней брюшной стенки
Преимуществами разреза матки в нижнем сегменте поперечным разрезом являются – меньшая кровопотеря, более легкое зашивание раны на матке, лучшая репарация тканей.
Подкожную жировую клетчатку и прямые мышцы живота хирург ассистент одновременно разводят путем бережной билатеральной тракции по линии разреза кожи. Брюшину тупо вскрывают и разводят в поперечном направлении.
После осмотра брюшины пузырно-маточного углубления ее захватывают пинцетом ниже линии перехода с тела матки на переднюю околоматочную и око-лопузырную клетчатку, приподнимают и рассекают поперек ножницами. Передняя стенка нижнего сегмента матки становится доступной для вскрытия. При наличии хорошо сформированного нижнего сегмента матки необходимо применить тупое расширение разреза матки, поскольку оно снижает уровень кровопотери и частоту послеродового кровотечения, потребность в переливании крови во время проведения кесарева сечения. [A]. Вскрыть матку поперечным разрезом 2 см, в сделанное отверстие вводят кончики обоих указательных пальцев и рану растягивают в стороны, тупым путем разъединяя циркулярные мышечные волокна нижнего сегмента). При этом не следует разрывать ткани, так как можно повредить и маточные сосуды. После вскрытия матки разрывают плодные оболочки и приступают к извлечению плода. Извлекают плод, выкладывают на грудь матери. В мышцу матки вводится 10 ЕД окситоцина или в/в одномоментно карбетоцин 100 МЕ на физрастворе, особенно у женщин с факторами риска развития кровотечения. Послед выделяется потягиванием за пуповину и наружным массажом матки через переднюю брюшную стенку, без введения руки в полость матки, что снижает риск развития эндометрита. [A]. Выворачивание матки наружу не рекомендуется, поскольку оно связано с большей степенью боли и не улучшают операционные результаты, такие как кровотечение и инфекции. [A]. Ушивание раны на матке 2-х рядным викриловым швом [В].
Восстановление передней брюшной стенки. Следует ушивать только апоневроз и кожу, так как сокращается продолжительность операционного времени, снижается необходимость в анальгезии и улучшается материнское самочувствие. [A]. Для этого должен быть использован специальный шовный материал – викрил, дексон, максон, ПДС, дермалон, этилон, а не шелк, лавсан или кетгут. (нельзя описывать торговое название) Если перечисленных шовных материалов нет, следует шить традиционно – послойно. Не следует закрывать пространство подкожной ткани, кроме случаев, когда у женщины имеется более 2 см подкожного жира, поскольку закрытие пространства подкожной ткани не снижает уровень раневой инфекции. [A]. При кесаревом сечении не следует использовать дренирование неглубоких (поверхностных) ран, поскольку оно не снижает уровень раневой инфекции и раневой гематомы. [A]. При срединном абдоминальном разрезе, необходимо применять сшивание через все слои с помощью медленно рассасывающихся непрерывных швов, поскольку данный метод приводит к меньшим послеоперационным грыжам и раскрытиям, нежели при сшивании слоями. [В].
– при проведении кесарева сечения необходимо присутствие опытного врача неонатолога, владеющего навыками в области реанимации новорожденных.
– При инфекции, возникшей во время родоразрешения или в послеродовом периоде, смотри протокол «Послеродовый эндометрит».
– опорожнение кишечника (самостоятельное отхождение газов и стула) на 2-3 сутки, при отсутствии – медикаментозная стимуляция (прозерин, дюфалак).
– Профилактика тромбоэмболических заболеваний – компрессионные чулки, восполнение потери жидкости, ранняя мобилизация, низкомолекулярный гепарин – следует учитывать степень риска и соблюдать существующие клинические руководства. [D]
– При нарушении сердечного ритма плода и в случаях подозрении на ацидоз плода необходимо взять анализ крови из головки плода, если это возможно и нет противопоказаний.
– при легкой боли – парацетамол. [D]
– при необходимости планирование снятия швов или скоб [D].
необходимо удалить катетер мочевого пузыря, когда женщина начинает самостоятельно передвигаться после регионарной анестезии и не раньше, чем через 12 часов после последней эпидуральной дозы. [D].
Операция кесарева сечения
Операция кесарева сечения считается одной из самых частых в практике акушеров всего мира, и частота ее проведения неуклонно растет. Вместе с тем, важно правильно оценить показания, возможные препятствия и риски к оперативному родоразрешению, пользу его для матери и потенциальные неблагоприятные последствия для плода.
Несомненными плюсами оперативного родоразрешения считаются возможность спасти жизнь и ребенку, и маме в тех случаях, когда естественные роды представляют реальную угрозу или невозможны по ряду акушерских причин, отсутствие разрывов промежности, более низкая частота геморроя и опущения матки впоследствии.
Однако не стоит игнорировать и многие недостатки, среди которых — серьезные осложнения, послеоперационный стресс, продолжительная реабилитация, поэтому кесарево сечение, как и любая другая полостная операция, должно проводиться лишь тем беременным, которые действительно в нем нуждаются.
Показания к кесареву сечению бывают абсолютными, когда самостоятельные роды невозможны или сопряжены с чрезвычайно высоким риском для здоровья мамы и малыша, и относительными, причем, список и тех, и других постоянно меняется. Часть относительных причин уже перенесена в разряд абсолютных.
Поводы к планированию кесарева сечения возникают в процессе вынашивания плода или при уже начавшихся родах. Женщинам положена плановая операция по показаниям:
- Полное предлежание плаценты, которая находится на пути прохождения плода;
- Рубцы от предыдущих операций родоразрешения, удаления миоматозных узлов, прободения матки при абортах ;
- Анатомически узкий таз, начиная со второй степени, деформации, новообразования придатков и стенок таза;
- Воспалительные процессы лобкового сочленения (симфизит во время данной беременности или предыдущих);
- Вероятный вес плода более 4,5 кг;
- Рубцовые стенозы шеечного канала, влагалища;
- Перенесенные в прошлом реконструктивные и пластические вмешательства на промежности, шейке матки;
- Тазовое, ягодичное предлежание, поперечное расположение плода;
- Многоплодная беременность;
- Онкопатология;
- Множественные миоматозные узлы;
- Тяжелые гестозы;
- Задержка внутриутробного развития тяжелой степени;
- Патология сетчатки и глазного дна при выраженной близорукости;
- Острая герпетическая половая инфекция;
- Трансплантация почек до беременности;
- Перинатальная гибель плода, наличие в семье ребенка-инвалида вследствие предыдущих родов.
Экстренное чревосечение проводится при акушерских кровотечениях, предлежании или отслойке плаценты, вероятном либо начавшемся разрыве матки, острой гипоксии плода, агонии или внезапной гибели беременной при живом ребенке, тяжелой патологии других органов с ухудшением состояния пациентки.
При начавшихся родах могут возникнуть обстоятельства, заставляющие акушера принять решение об экстренной операции:
- Патология сократимости матки, не отвечающая на консервативное лечение — слабость родовых сил, дискоординированная сократимость;
- Клинически узкий таз — анатомические размеры его позволяют плоду пройти родовой канал, а другие причины делают это невозможным;
- Выпадение пуповины или частей тела ребенка;
- Угроза либо прогрессирующий разрыв матки;
- Ножное предлежание
- Преждевременная отслойка нормально расположенной плаценты р родах
В ряде случаев операция проводится из-за сочетания нескольких причин, каждая из которых сама по себе не является аргументом в пользу хирургии, но в случае их комбинации возникает вполне реальная угроза здоровью и жизни малыша и будущей мамы при обычных родах — длительное бесплодие, выкидыши ранее, процедура ЭКО, возраст более 35 лет и тд.
Относительными показаниями считаются тяжелая близорукость, патология почек, сахарный диабет, половые инфекции в стадии обострения, возраст беременной более 35 лет при наличии отклонений в течении беременности или развитии плода и др.
В случае малейшего сомнения в благополучном исходе родов, а, тем более, если есть поводы к операции, акушер предпочтет более безопасный путь — чревосечение. Если решение будет в пользу самостоятельных родов, а результатом станут серьезные последствия для матери и малыша, специалист понесет не только моральную, но и юридическую ответственность за пренебрежение состоянием беременной.
К хирургическому родоразрешению имеются противопоказания, правда, их список куда меньше, нежели показаний. Операция считается неоправданной при гибели плода в утробе, фатальных пороках развития. При жизнеугрожающем состоянии матери операция так или иначе будет проведена, и противопоказания учитываться не будут.
Многие будущие мамы, которым предстоит операция, волнуются о последствиях для новорожденного. Считается, что дети, рожденные кесаревым сечением, ничем не отличаются в своем развитии от малышей, появившихся на свет естественным путем. Вместе с тем, наблюдения показывают, что вмешательство способствует более частым воспалительным процессам в половых путях у девочек, а также диабету 2 типа и астме у детей обоих полов.
Особенности подготовки к оперативному родоразрешению зависят от того, планово оно будет проведено или по экстренным показаниям.
Если назначено плановое вмешательство, то подготовка напоминает таковую при других операциях, после госпитализации на дородовое отделение:
- Легкая диета накануне;
- Очищение кишечника клизмой вечером перед операцией и утром за два часа до нее;
- Исключение любой пищи и воды за 12 часов до назначенного вмешательства;
- Гигиенические процедуры вечером.
Перечень обследований включает стандартные общеклинические анализы крови, мочи, определение свертываемости крови, УЗИ и КТГ плода, исследования на ВИЧ, гепатиты, половые инфекции, консультации терапевта и узких специалистов.
При экстренном вмешательстве вводится желудочный зонд, назначается клизма, анализы ограничиваются исследованием мочи, состава крови и свертываемости. Хирург в операционной помещает в мочевой пузырь катетер, анестезистка устанавливает внутривенный катетер для инфузии необходимых препаратов.
Метод анестезии зависит от конкретной ситуации, подготовленности анестезиолога и желания пациентки, если оно не идет вразрез со здравым смыслом. При выборе способа обезболивания акушер и анестезиолог обязательно оценивают все имеющиеся факторы риска (течение беременности, сопутствующая патология, неблагоприятно протекавшие предыдущие роды, возраст и т. д.), состояние плода, вид предполагаемого вмешательства, а также желание самой женщины. Одним из лучших способов обезболить кесарево сечение можно считать регионарную анестезию.
В отличие от большинства других операций, при кесаревом сечении врач учитывает не только необходимость обезболивания как такового, но и возможные неблагоприятные последствия от введения препаратов для плода, поэтому оптимальной считается спинномозговая анестезия, исключающая токсическое действие средств для наркоза на малыша.
Однако, не всегда есть возможность провести спинальное обезболивание, и в этих случаях акушеры идут на операцию под общим наркозом. В обязательном порядке проводится профилактика заброса желудочного содержимого в трахею (ранитидин, цитрат натрия, церукал). Необходимость разреза тканей живота требует применения миорелаксантов и аппарата искусственной вентиляции легких. Наркоз при кесаревом сечении несет в себе определенные риски. В акушерстве по-прежнему основная часть смертей при хирургических вмешательствах происходит именно при этой операции, причем более чем в 70% случаев виной всему становятся попадание содержимого желудка в трахею и бронхи, трудности с введением интубационной трубки, развитие воспаления в легких.
Поскольку операция чревосечения сопровождаются довольно большой кровопотерей, то на подготовительном этапе целесообразно заранее взять кровь у самой беременной и приготовить из нее плазму, а эритроциты вернуть обратно. При необходимости, женщине будет перелита собственная замороженная плазма.
Для возмещения потерянной крови могут быть назначены кровезаменители, а также донорская плазма, форменные элементы. В ряде случаев, если заведомо известно о возможной массивной кровопотере в силу акушерской патологии, во время операции через аппарат реинфузии женщине возвращаются отмытые эритроциты.
Во время операции в операционной всегда присутствует врач-неонатолог, который сможет сразу же осмотреть новорожденного и провести реанимацию в случае необходимости.
При повторном кесаревом сечении, операция проводиться очень аккуратно из-за риска повреждения кишки, мочевого пузыря и занимает более длительное время. Кроме того, уже имеющийся рубец может оказаться недостаточно плотным для удерживания целостности органа, что опасно разрывом матки. Второе и последующие чревосечения чаще проводят по готовому рубцу с последующим его удалением, а остальные моменты операции стандартны.
Если родоразрешение происходило в условиях спинальной анестезии, мать в сознании и хорошо себя чувствует, новорожденного прикладывают к ее груди на Этот момент чрезвычайно важен для формирования последующей тесной эмоциональной связи между мамой и малышом. Исключение составляют сильно недоношенные младенцы и рожденные в асфиксии.
После ушивания всех ран и обработки половых путей на нижнюю часть живота помещается пузырь со льдом на два часа, чтобы снизить риск кровотечения. Показано введение окситоцина или карбометацина, особенно тем мамам, у которых риск кровотечения очень высок. По необходимости после операции женщина проводит от 8 часов до суток в отделении интенсивной терапии под тщательным наблюдением.
На протяжении первых суток после вмешательства показано введение растворов, улучшающих свойства крови и восполняющих потерянный ее объем. По показаниям назначаются анальгетики и средства для повышения сократимости матки, антибиотики, антикоагулянты.
Для предупреждения пареза кишечника на сутки после вмешательства назначают церукал, клизмы. Кормить малыша грудью можно уже в первые сутки, если к этому нет препятствий со стороны мамы или новорожденного.
На кожу накладывается внутрикожный шов саморассасывающейся нитью.
Пациенткам, перенесшим кесарево сечение, потребуется помощь близких при уходе за малышом после перевода из палаты интенсивной терапии и дома, особенно, первые несколько недель, пока заживают внутренние швы и возможна болезненность. После выписки не рекомендуется принимать ванну и посещать сауну, но ежедневный душ не только возможен, но и необходим.
Методика кесарева сечения даже при условии абсолютных к нему показаний не лишена недостатков. Прежде всего, к минусам этого способа родоразрешения относят риск осложнений, таких как кровотечение, травма соседних органов, гнойные процессы с возможным сепсисом, перитонитом, флебитами. Риск последствий в несколько раз больше при экстренных операциях.
Кроме осложнений, в числе минусов кесарева сечения — рубец, который может наносить женщине психологический дискомфорт, если он проходит вдоль живота, способствует грыжевым выпячиваниям, деформациям брюшной стенки и заметен окружающим. В ряде случаев после оперативного родоразрешения мамы испытывают трудности с грудным кормлением, а также считается, что операция повышает вероятность глубокого стресса вплоть до послеродового психоза из-за отсутствия чувства завершенности родов естественным путем. По отзывам женщин, перенесших оперативное родоразрешение, наибольший дискомфорт связан с сильной болезненностью в области раны в первую неделю, что требует назначения анальгетиков, а также с формированием заметного кожного рубца впоследствии. Операция, не повлекшая осложнений и проведенная правильно, не наносит вреда ребенку, но у женщины возможны сложности с последующими беременностями и родами.
КЕСАРЕВО СЕЧЕНИЕ. ТЕЧЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
Нуржанов Хамит Нуржанович, профессор, академик Академии наук клинической и фундаментальной медицины Республики Казахстан. Врач акушер-гинеколог высшей категории, Отличник Здравоохранения Республики Казахстан. Алтын дәрігер. Ветеран труда. Заслуженный работник образования и науки РФ. Член редколлегии Республиканского журнала «Денсаулық», член терминологического комитета Министерства Здравоохранения Республики Казахстан. Общественный деятель. Профессор кафедры «Акушерство-гинекология»
ГКП на ПХВ «Центр перинатологии и детской кардиохирургии»
Арыстанова Ардак Нурлановна, студент-интерн кафедры «Акушерство-гинекология»
НУО «Казахстанско-Российский Медицинский Университет»
Сакиева Айым Муратовна, студент-интерн кафедры «Акушерство-гинекология»
НУО «Казахстанско-Российский Медицинский Университет»
Кесарево сечение (КС) (caesarean section) – хирургическая операция, при которой плод и послед извлекают через разрез брюшной стенки (лапаротомия) и матки (гистеротомия), а также восстанавливается целостность матки и брюшной стенки [1].
Историческая справка.
Существуют разноречивые мнения о происхождении названия операции. По одной из версий, операция получила свое название в честь Гая Юлия Цезаря, который был извлечен абдоминальным путем, за что и получил имя Caesar [2].
В современном акушерстве КС имеет огромное значение, так как при осложненном течении беременности и родов оно позволяет сохранить здоровье и жизнь матери и ребёнка. КС как любое оперативное вмешательство может иметь неблагоприятные последствия как в ближайшем послеоперационном периоде (кровотечение, инфицирование, тромбоэмболия легочных артерии (ТЭЛА), эмболия ОВ, перитонит), так и в отдаленные периоды жизни женщины. Несмотря на использование шовного материала высокого качества, осложнения операции у матери продолжают регистрировать. КС может оказывать влияние на дальнейшую детородную функцию женщин: возможно развитие бесплодия, привычного невынашивания беременности, нарушений менструального цикла, предлежания плаценты, истинного врастания плаценты при последующей беременности. КС не всегда может сохранить здоровье ребенка, особенно при глубоком невынашивании, перенашивании, инфекционном заболевании плода, выраженной гипоксии [2,3].
Несмотря на возможные осложнения КС, частота этой операции во всем мире постоянно растет, что вызывает обоснованную тревогу акушеров-гинекологов всех стран. КС выполняется в тех случаях, когда родоразрешение через естественные родовые пути невозможно или опасно для жизни матери либо плода.
Объективными причинами роста числа операций КС в современном акушерстве являются:
- Уменьшение паритета (большинство первородящих);
- Увеличение числа первородящих старшего возраста 30-35 лет;
- КС в анамнезе;
- Стремление расширить показания к кесареву сечению в интересах плода;
- Увеличение количества беременных с многократными попытками экстракорпорального оплодотворения (ЭКО);
- Рубцовые изменения стенки матки после миомэктомии;
- Гипердиагностика с помощью дополнительных методов исследования (кардиомониторинг плода, ультразвуковое исследование, ренгтгенопельвиометрия).
Классификация.
Хирургический доступ при кесаревом сечении чаще всего абдоминальный, т.е. брюшностеночный, и крайне редко при малых сроках беременности – влагалищный.
Абдоминальное кесарево сечение, как правило, применяют для родоразрешения при жизнеспособном плоде. Иногда его производят с целью прерывания беременности по медицинским показаниям в малые сроки (17-22 недели), и тогда его называют малым кесаревым сечением.
В зависимости от локализации разреза на матке в настоящее время различают:
- Корпоральное (классическое) КС – разрез по средней линии в теле матки;
- Истмико-корпоральное – разрез по средней линии матки частично в нижнем сегменте, частично в теле матки;
- Донное КС – разрез по средней линии в дне матки с переходом с передней стенки на заднюю;
- В нижнем сегменте матки поперечным разрезом со вскрытием пузырно-маточной складки;
- В нижнем сегменте матки поперечным разрезом без вскрытия пузырно-маточной складки.
Наиболее рациональным методом КС во всем мире считается операция в нижнем сегменте матки поперечным разрезом.
Многие акушеры-гинекологи предполагают, что при наличии показаний к КС во время беременности предпочтительнее осуществлять операцию в плановом порядке, так как доказано, что число осложнений для матери и плода при этом значительно меньше, чем у подвергшихся экстренным вмешательствам. Но плановое КС не может предотвратить негативного воздействия антенатальных факторов, приводящих к развитию гипоксии или инфекции у плода, а также нарушение хирургической техники проведения КС может привести к травматизации плода в процессе его извлечения. КС может также выполняться по совокупности показаний. К ним относятся сочетание переношенной беременности и неподготовленности родовых путей, возраста первородящей старше 35 лет и крупных размеров плода либо предшествующего длительного бесплодия и тазового предлежания и др.
В настоящее время во всем мире обсуждается вопрос проведения КС по желанию женщины вследствие различных мотиваций (боязнь травматизации ребенка в родах, нежелание испытывать болевые ощущения в процессе родов, изменения анатомии и функции половых органов после перенесенных самопроизвольных родов). Здесь необходимо объяснять пациенткам о целесообразности и преимуществах естественных родов, врач должен приложить максимум усилий, чтобы избежать проведения родов путем КС по желанию женщины [4].
Особую роль в исходе КС для матери и плода играет определение противопоказаний и условий оперативного родоразрешения.
- Внутриутробная смерть плода или уродство, не совместимое с жизнью;
- Гипоксия плода при отсутствии неотложных показаний со стороны матери, если нет уверенности в рождении живого (единичные сердцебиения) и жизнеспособного ребенка.
При жизненно важных показаниях со стороны матери перечисленные противопоказания не учитывают.
Условия для проведения КС:
- Живой и жизнеспособный плод. В случае опасности, угрожающей жизни женщины (кровотечение при предлежании плаценты, ПОНРП, разрыв матки, запущенное поперечное положение плода и др.), КС производится и при мертвом и нежизнеспособном плоде;
- Согласие пациентки на проведение операции. Необходимо подписать информированное согласие на операцию [5].
Техника кесарева сечения.
КС производится в условиях операционной специалистом, владеющим техникой абдоминального чревосечения с соблюдением правил асептики и антисептики. Во время операции должен присутствовать неонатолог и при необходимости детский реаниматолог.
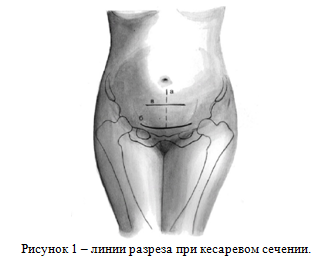
Для производства КС могут быть использованы 4 способа вскрытия передней брюшной стенки (Рисунок 1):
- Нижнесрединный разрез, линия а;
- Нижнесрединный разрез с обходом пункта;
- Разрез по Пфанненштилю, линия б;
- Разрез по Джоэл-Кохену, линия в [6].
Зашивание операционной раны матки после кесарева сечения.
Очень большое значение имеет техника наложения швов на матку и шовный материал (синтетические рассасывающиеся нити: викрил, дексон, монокрил или сафил). Правильное сопоставление краев раны – одно из условий профилактики инфекционных осложнений, прочности рубца, предотвращающего разрыв матки при последующих беременностях и родах. Используются двух- или однорядные мышечные швы. Во многих клиниках предпочитают ушивать разрез на матке двухрядными мышечно-мышечными сафиловыми или викриловыми швами, при этом используют как отдельные, так и непрерывные швы.
Многие акушеры-гинекологи предпочитают накладывать на разрез матки непрерывный однорядный шов по Ревердену. Существует мнение, что непрерывный шов вызывает ишемию миометрия, что в дальнейшем может приводить к развитию несостоятельности рубца. Поэтому накладываются отдельные швы на расстоянии не более 1 см [7,8,9].
Кесарево сечение
Кесарево сечение, или оперативные роды – одна из возможностей родовспоможения, применяющаяся в современной акушерско-гинекологической практике. Кесарево сечение – это плановая или экстренная операция, в зависимости от ситуации и медицинских показаний. Многие женщины испытывают огромное количество тревог и страхов, если в одном из триместров беременности, как правило – в третьем, акушер-гинеколог рекомендует плановую операцию, либо единственный возможностью стать мамой является кесарево и это становится понятным уже на этапе планирования зачатия. Экстренные оперативные роды проводят для спасения здоровья и жизни матери и ребенка, если во время течения физиологической родовой деятельности возникают осложнения, представляющие опасность для роженицы и плода.
Международные тенденции ведения родов таковы, что специалисты делают все возможное, чтобы избегать оперативных родов. Однако если это невозможно, а зачастую это действительно вопрос жизни для будущей мамы и малыша, за многолетнее проведение оперативных родов в сегодняшней практике созданы и внедрены в стандарты акушерской помощи максимально малоинвазивные методики хирургических вмешательств, техники восстановления целостности матки, большое внимание уделяется и эстетической составляющей, шов после родов может быть практически незаметен, что является важным фактором для большинства женщин, которым предстоит операция.
Центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова успешно проводит все виды оперативных родов с применением безопасных методик анестезии. Наши специалисты обладают обширным опытом в проведении кесарева сечения, оснащение Центра позволяет проведение операций всеми применяющимися в международной практике доступами, предпочтение отдается поперечному надлобковому разрезу и двухслойной технике наложения швов, именно эти методики позволяют минимизировать травматизацию тканей, создавать наиболее благоприятные условия для скорейшего заживления послеоперационных рубцов, добиваться высокого косметического эффекта и – в первую очередь – снижать риски для следующей беременности.
КЕСАРЕВО сечение: плановая операция
Плановые оперативные роды назначаются акушером-гинекологом в течение беременности. Для планового экстренного сечения может быть ряд показаний, связанных как с особенностями течения беременности, так и с общим состоянием женского здоровья, в том числе анатомическими особенностями организма. Показаниями для проведения плановых оперативных родов являются:
- расположение плаценты над шейкой матки с закрытием пути для выхода малыша – предлежание плаценты;
- анатомически значительно суженный таз;
- миома матки в области шейки, а также механические препятствия в родовых путях;
- несостоятельный рубец на матке после предыдущего кесарева, либо операции по поводу миомы;
- заболевания и патология, представляющие угрозу для здоровья женщины (сердечно-сосудистой системы, почек, угроза отслойки сетчатки глаз);
- осложнения беременности, создающие угрозу жизни матери при родах (тяжелая преэклампсия – эклампсия);
- тазовое/поперечное положение плода;
- беременность двойней/тройней;
- генитальный герпес в третьем триместре.
ВАЖНО: при тазовом предлежании плода, а также при многоплодной беременности решение о хирургическом родоразрешении может приниматься доктором индивидуально. В ряде случаев могут быть возможны естественные роды, если данный метод ведения родов безопасен для женщины и ребенка/детей.
КЕСАРЕВО СЕЧЕНИЕ: экстренная операция
Экстренные оперативные роды проводят в тех случаях, когда в процессе естественной родовой деятельности возникают осложнения, угрожающие здоровью и жизни роженицы и плода. В Центре есть все необходимые ресурсы для проведения операции в самые кратчайшие сроки после принятия врачами данного решения. В течение нескольких минут женщина может быть прооперирована, ей и новорожденному – в случае необходимости – оказана вся необходимая реанимационная, диагностическая и терапевтическая помощь сотрудниками отделений Центра. Экстренное кесарево сечение может быть проведено в следующих случаях:
- несоответствие головки плода и размеров таза роженицы в родах;
- нарушение и полное прекращение родовой деятельности;
- преждевременная отслойка нормально расположенной плаценты (прекращается снабжение плода кислородом и возможно смертельно опасное кровотечение);
- угроза разрыва матки во время родов;
- острая нехватка кислорода у ребенка (гипоксия);
- выпадение петель пуповины.
ВАЖНО: Центр включает отделения реанимации и интенсивной терапии новорожденных, отделении патологии и выхаживания недоношенных, в том числе глубоко недоношенных малышей. При экстренных оперативных родах в подавляющем большинстве случаев присутствует и неонатологическая бригада, которая незамедлительно проводит весь комплекс мероприятий, которые имеют ключевое значение для сохранения здоровья и жизни ребенка, а также его благополучного развития в будущем.
АНЕСТЕЗИЯ ПРИ КЕСАРЕВОМ СЕЧЕНИИ
Подавляющее большинство оперативных родов – до 95% – в современных условиях проводится с применением эпидуральной, спинальной, либо комбинированной, спинально-эпидуральной анестезии. Под действием анестетиков женщина находится в сознании, не чувствует боли в нижней части туловища, сразу после извлечения ребенка из матки может взять его на руки и приложить к груди. В случае экстренного кесарева сечения иногда может быть применена общая анестезия. Решение о выборе анестезиологического пособия принимается в каждом конкретном случае индивидуально, при взаимодействии акушера-гинеколога и анестезиолога.
кесарево сечение: этапы
При плановом кесаревом сечении будущая мама поступает в стационар за несколько дней до операции. При экстренном – непосредственно из родильного бокса в операционную, в любое время суток. Перед плановой операцией с женщиной работает анестезиолог и в родах применяется метод анестезии, согласованный врачом и пациенткой. В экстренной ситуации специалисты принимают решение о выборе анестезии с учетом медицинской ситуации.
Когда действие анестезии достигает необходимого уровня, проводится разрез брюшной стенки, затем – разрез матки и бережное извлечение малыша и последа. Новорожденный может быть приложен к груди матери, в то время как операция продолжается извлечением последа. Предпочтительным является выделение плаценты потягиванием за пуповину, так как этот вариант сопровождается меньшей величиной кровопотери. Последний этап оперативных родов – наложение швов на матку и восстановление целостности брюшной стенки.
ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
После операции мама переводится в палату интенсивной терапии на 6-12 часов и находится под круглосуточным наблюдением опытных сотрудников отделения. В эти часы женщине делают инъекции обезболивающих препаратов, способствующих сокращению матки, проводят прием препаратов для восстановления работы желудочно-кишечного тракта. При благополучной ситуации введение антибиотиков не превышает 1-3 инъекций. Во время пребывания в интенсивной терапии мама может пить воду.
ВАЖНО: В Центре большое значение уделяется поддержке грудного вскармливания, поэтому мы применяем препараты, при которых женщина может самостоятельно кормить малыша сразу после оперативных родов, в отсутствие медицинских противопоказаний, при ее желании.
Уже через 6 часов после операции наши пациентки могут садиться, а затем и вставать. Мы приветствуем и всячески внедряем в действие максимально раннюю активизацию (до 4-6 часов после операции) при достаточном обезболивании, начало приема жидкости и пищи, все это позволяет сокращать реабилитационный период и в несколько раз снижать количество послеоперационных осложнений. Пребывание в послеродовом отделении длится в среднем в течение 4-5 дней.



