На какой неделе лучше делать кесарево сечение и почему иногда операцию проводят до 37 недели беременности?

Кесарево сечение – одна из самых популярных оперативных акушерских практик. За последние 30 лет доля хирургических в общем количестве родов выросла во всем мире. В России еще в 80-х годах прошлого столетия хирургическим путем на свет появлялось не более 3% детей. Сегодня – около 15%, а в некоторых крупных перинатальных центрах количество оперативных родов превышает средние значения, и это число подходит к 20%.
Будущих мам, которым предстоит родить своего малыша на операционном столе, волнует вопрос сроков: какую неделю беременности следует считать оптимальной для появления ребенка? В этом материале мы расскажем, в том, как определяются сроки для хирургических родов и почему они могут измениться.

Кому необходимо оперативное вмешательство?
Хирургические роды, названные в честь римского императора Гая Юлия Цезаря, не подразумевают прохождения малыша по родовым путям матери. Ребенок появляется на свет в результате лапаротомии и гистеротомии – разрезов брюшной стенки и стенки матки.
Такой способ родоразрешения порой является спасительным. Его проводят в срочном порядке, чтобы спасти жизни женщины и ее малыша, если в процессе физиологических родов или в результате травмы что-то пошло не так. Экстренное кесарево сечение занимает не более 7-9% в доле всех хирургических родов. Остальная доля отводится на плановые операции.
Запланированное кесарево сечение – это всегда тщательная подготовка, в результате чего риски осложнений существенно снижаются.
Показания к плановой операции могут появиться с самого начала беременности, а могут стать очевидными только в конце срока вынашивания. Поэтому решение о сроках проведения операции принимается в разное время.
Для экстренного кесарева сечения вопрос сроков неактуален. Его проводят тогда, когда в нем появляется острая жизненная необходимость. Плановая операция проводится по показаниям, предусмотренным перечнем в клинических рекомендациях Министерства здравоохранения России. Перечень этот регулярно пересматривается, в него вносят коррективы.

На сегодняшний день он предусматривает следующие ситуации:
- Патологическое расположение плаценты – низкая плацентация с неполным перекрытием внутреннего зева или полное предлежание плаценты.
- Послеоперационные рубцы на детородном органе от кесарева или других хирургических манипуляций на матке. Также кесарево рекомендуется в качестве единственного варианта родоразрешения, если в анамнезе есть два или более кесаревых сечений.
- Клиническая узость таза, патологии костей и суставов таза, травмы и деформации, опухоли органов малого таза, полипы.
- Патологическое расхождение костей лонного сочленения – симфизит.
- Патологическое положение плода. К 36 неделе беременности – тазовое, косое, поперечное. Также к патологическим относятся некоторые виды предлежания, например, ягодично-ножное.
- Предположительный вес ребенка более 3.6 кг при неправильном его расположении в матке.
- Многоплодие, при котором ближайший к выходу плод расположен в тазовом предлежании.
- Монозиготная двойня (близнецы находятся внутри одного плодного мешка).
- ЭКО-беременность двойней, тройней, а зачастую и одноплодная.
- Несостоятельная шейка матки, с рубцами, деформацией, рубцы во влагалище, оставшиеся после трудных прежних родов, проходивших с разрывами выше третьей степени тяжести.
- Существенная задержка развития малыша.
- Отсутствие эффекта от консервативной стимуляции родовой деятельности при перенашивании – после 41-42 недели.
- Гестоз тяжелой формы и степени, преэклампсия.
- Невозможность тужиться из-за запрета на такое действие при миопии, отслойке сетчатке глаз женщины, некоторых заболеваниях сердца, а также при наличии почки – трансплантата.
- Длительная компенсированная гипоксия плода.
- Нарушение свертываемости крови у матери или малыша.
- Генитальный герпес, ВИЧ-инфекция матери.
- Аномалии развития плода (гидроцефалия, гастрошизис и т. д.).

В индивидуальном порядке может быть принято решение о плановой операции и по некоторым другим причинам.
Оптимальное время
Если обстоятельства, являющиеся показанием к операции, возникают уже в процессе вынашивания малыша, например, обнаруживается тазовое предлежание при крупном плоде или предлежание плаценты, то врачи ждут до 34-36 недели беременности. Именно этот срок считается «контрольным». Если к 35 неделе ребенок не перевернется в правильное положение, если плацента не поднимается, то показание к операции становится абсолютным. Выносится соответствующее решение, и назначается дата оперативных родов.
Когда обстоятельства, подразумевающие хирургическое родоразрешение как единственное возможное или единственное рациональное, имеют место с самого начала после наступления беременности, то вопрос о кесаревом сечении не рассматривается отдельно. Оперативное родоразрешение подразумевается априори.

Вопреки распространенному среди женщин мнению, что кесарево сечение оптимально проводить при начавшихся схватках, поскольку так «ближе к природе», врачи предпочитают оперировать расслабленные и спокойные мышцы матки, а не напрягающиеся при родовых схватках.
Так будет меньше осложнений, и хирургические роды пройдут более благополучно. Поэтому лучше проводить операцию до начала физиологической родовой деятельности.
Минздрав России в протоколе и клинических рекомендациях для проведения кесарева сечения называет вполне определенные сроки, на которых операция считается наиболее желательной. Рекомендуется делать кесарево в плановом режиме после 39 недели беременности.

На каком сроке еще делают кесарево сечение? Да на любом, если это потребуется. Но 39 неделя считается наиболее благоприятной, ведь к этому сроку у подавляющего большинства детей легочная ткань созревает в достаточной степени для того, чтобы самостоятельное дыхание было возможным, ребенок готов, ему не понадобится реанимационная помощь, риски дистресс-синдрома, развития острой дыхательной недостаточности минимальны.
Жизнеспособными дети считаются с 36 недели беременности, выживают и дети, появившиеся на свет раньше, но риски респираторной недостаточности возрастают соразмерно сроку недоношенности.
Если оснований для раннего родоразрешения нет, то лучше дать возможность ребенку поднабрать вес, а его легким – созреть.

При беременности двойней или тройней вероятность начала физиологических родов за пару недель до предполагаемой даты родов выше, а потому при многоплодной беременности плановое кесарево сечение стараются назначать на 37-38 неделе, а иногда и до 37 недели. Детям может потребоваться реанимационная помощь в первые часы жизни, а потому к таким операциям всегда заблаговременно готовятся не только хирурги, но и команда, состоящая из неонатолога и детского реаниматолога.

Когда врач принимает решение о дате операции, он учитывает не только пожелания беременной, состояние ее здоровья и совокупность показаний, если их несколько, но и интересы ребенка. Если у малыша по результатам обследований выявляются любые признаки неблагополучия, то срок операции может быть назначен на более раннее время.
Означает ли это, что женщине не предоставляется права участвовать в обсуждении даты рождения собственного ребенка? Отнюдь. Врач может обозначить временные рамки – несколько дней, в которые он считает целесообразным проведение операции. Женщина может на собственное усмотрение выбрать один из этих дней. В выходные дни и праздники плановые операции стараются не проводить.

Причины изменения сроков
Если подробнее говорить о причинах, которые могут привести к изменению сроков оперативного родоразрешения, то следует учитывать, что существует два вида факторов влияния: показания со стороны матери и показания со стороны плода.
- По материнским показаниям операция может быть перенесена на более ранние сроки из-за того, что организм женщины начинает активно готовиться к родам. У женщины начинает сглаживаться и укорачиваться шейка матки, увеличивается количество цервикальной слизи, отходит слизистая пробка из цервикального канала, начинается медленное и постепенное подтекание околоплодных вод. Также сроки уменьшат при появлении признаков угрожающего разрыва матки по старому рубцу. Ухудшение состояния женщины из-за гестоза, повышение давления, сильная отечность – основания для более раннего родоразрешения, если консервативная терапия оказывается безрезультатной и стабилизировать состояние беременной не удается.

- Более раннее родоразрешение по плодному фактору проводят в случае, если у ребенка обнаруживаются признаки кислородного голодания, если имеется обвитие пуповиной вокруг шеи с сопутствующими признаками неблагополучия, при выраженном резус-конфликте. Если у ребенка есть врожденные патологии, выявленные во время скрининговых пренатальных диагностических исследований, то ухудшение его состояния также является основанием для переноса срока оперативных родов.
Направление на госпитализацию в роддом или перинатальный центр выдают в женской консультации, где женщина наблюдается, на 38-39 неделе при первой беременности, на 37-38 неделе при необходимости повторного кесарева сечения при одноплодной беременности. При многоплодной, как уже говорилось, выше, госпитализируют раньше в среднем на 2 недели.
35-36 неделя беременности для женщин становится решающей, именно на ней проходят УЗИ, делают контрольные анализы, которые помогут выяснить все нюансы состояния плода и матери.

КС до 37 недели
Как уже говорилось, провести кесарево сечение по медицинским показаниям могут и раньше, но риски, которым будет подвергаться малыш, возрастают по мере недоношенности.
Ребенок, который родится на свет путем кесарева сечения на 30 неделе, будет иметь немного шансов на выживание, а потому операцию на этом сроке проводят только в случае смертельной опасности для жизни матери.

На 32-33 и 33-34 неделе беременности шансы малыша выжить возрастают, но по-прежнему риски гибели после рождения высоки.
Основная опасность заключается в том, что у ребенка на этом сроке еще не накоплено достаточное количество подкожной жировой клетчатки, в связи с чем кроха просто не может удерживать тепло тела в стабильном состоянии. Также в легких выработалось недостаточно сурфактанта – особого вещества, которое обеспечивает способность легких делать вдохи и выдохи и при этом не слипаться.


С 36 недели шансы на выживание существенно возрастают. С этого момента ребенок формально считается жизнеспособным.
Но индивидуальные особенности развития каждого малыша могут отличаться, а потому врачи взвешивают все за и против, сопоставляя риски для матери и плода. Польза от предполагаемого хирургического вмешательства должна многократно превосходить возможный вред от его отсутствия на конкретном текущем сроке беременности.


Подробнее о сроках проведения операции смотрите в следующем видео.
- Кесарево сечение
- Плюсы и минусы
- Вещи в роддом
- Подготовка
- Типы наркоза
- Этапы
- Восстановление
медицинский обозреватель, специалист по психосоматике, мама 4х детей
На какой неделе лучше делать кесарево сечение и почему иногда операцию проводят до 37 недели беременности?
Кесарево сечение – это хирургическая операция, при которой плод извлекают через разрез брюшной стенки и матки. Всемирная организация здравоохранения рекомендует проводить кесарево сечение не выше 15% от общего количества родов и только при наличии показаний, а не по желанию женщины.
На практике во многих странах эта норма год от года превышается. Из развитых стран к рекомендациям ВОЗ прислушиваются лишь Исландия и Япония, а в других странах количество детей, рожденных “через живот” уже давно превысило число детей, появившихся на свет естественным путем. Связано это с тем, что во многих странах, в том числе в Америке, Англии и Бразилии, сейчас беременные женщины сами могут выбирать, каким путем ей рожать.
Естественно, наличие возможности выбора резко увеличивает число рожениц, которые желают легко и быстро родить ребенка. Ведь современные “оперативные роды” уже трудно назвать настоящей операцией, они сейчас проводятся даже без общего наркоза через небольшой горизонтальный разрез внизу живота. Шрама от него через 2 года уже заметно не будет, а проводится операция всего лишь 40 минут.
В нашей стране сейчас кесарево сечение делают в 17-25% случаях родов и только при наличии показаний, которые четко прописаны в унифицированных медицинских протоколах. Условно эти показания делятся на абсолютные и относительные. Относительные показания – это случаи, когда женщина может родить естественным путем, но имеется определенный риск развития осложнений во время родов.
Решение о кесаревом сечении при наличии относительных показаний принимается консилиумом врачей и лишь в некоторых случаях они советуются с женщиной. Список относительных показаний к кесарево сечению на сегодняшний день следующий:
– Многоплодная беременность. Если УЗИ покажет, что на свет должно появиться 3 и более малышей, гинеколог сразу назначает делать кесарево сечение. При отсутствии абсолютных показаний женщине, ждущей рождение 2-х близнецов, показаны естественные роды.
– Крупный ребенок. Если вес плода превышает 5 кг, то рекомендуется делать операцию. В отдельных случаях кесарево сечение могут рекомендовать и при весе ребенка в 4 кг.
– Переношенная беременность. Если беременность затягивается дольше 2-х недель назначенного гинекологом примерной даты родов, то в целях исключения травмы ребенка принимается решение делать операцию.
– ЭКО или искусственное оплодотворение. Если у женщины есть осложнения после аборта, были случаи выкидыша, рождение мертвого ребенка и отторжение эмбриона после ЭКО, то вопрос о естественных родах даже не поднимается для исключения риска развития осложнений у роженицы и плода.
– Узкий таз. Если размеры головки плода больше размера входа таза будущей роженицы, то ей ставится диагноз узкий таз и назначается кесарево сечение.
– Симфизит. При этом состоянии лобковые кости у женщины сильно расходятся, в результате чего появляются боли при ходьбе.
– Гипоксия при беременности. При обнаружении гипоксии плода при беременности кесарево сечение могут назначить даже раньше срока, чтобы минимизировать вред для здоровья ребенка.
– Варикоз влагалища. Расширеннные сосуды во влагалище могут лопнуть при естественных родах, поставив жизнь матери под угрозу.
– Наличие хронических тяжелых заболеваний, в том числе онкологии.
Также врачи могут экстренно принять решение делать кесарево сечение в активной стадии естественных родов, если шейка матки медленно раскрывается (после 16-18 часов с начала схваток), обвитие пуповиной малыша, появлении у ребенка угрозы задохнуться и т.д.

Абсолютные показания к кесарево сечению не обсуждаются, так как они выявляются уже во время беременности. При наличии абсолютных показаний врач заранее назначает день и время операции. Самостоятельные роды при абсолютных показаниях к операции исключены, это угрожает здоровью и жизни матери и ребенка. Кесарева сечения не избежать, если гинеколог выявил:
– Поперечное положение плода. В норме ребенок перед родами должен лежать головкой вниз, если он лежит поперек или головкой вверх, то во время прохождения по родовым путям может произойти повреждения его шеи или головы.
– Поздняя беременность. После 30 лет у женщин ухудшается эластичность влагалищных мышц, в результате чего во время родов могут произойти сильные разрывы. Поэтому первородящим женщинам старше 35 лет могут рекомендовать кесарево сечение.
– Преждевременная отслойка плаценты. В норме отслойка детского места – плаценты должно произойти после выхода ребенка, если же она начинается до родов, делают кесарева сечение. В противном случае мать может погибнуть из-за кровотечения, а ребенок – из-за острой гипоксии.
– Полное предлежание плаценты, закрывающей шейку матки. Это обычно определяется лишь на 38 недели беременности, выявленное раньше предлежание плаценты может пройти самостоятельно.
– Опухоли или рубцы во влагалище, которые сужают выход плода. Например, наличие миомы матки в области перешейка.
– Угрожающий разрыв матки. Наличие рубцов на матке, которые могут разойтись во время родов, также являются противопоказанием к естественному родоразрешению.
– Острая гипоксия у плода. Определяется гипоксия у плода при прохождении компьютерной томографии или допплерографии.
– Тяжёлый гестоз, сопровождающийся судорогами и припадками, не поддающейся лечению также может привести к осложнениям во время родов. Поэтому при наличии позднего токсикоза у беременной врач также может назначить кесарево сечение.
В нашей стране кесарево сечение противозаконно делать по желанию женщины. Поэтому пытаться уговорить врача назначить вам кесарево сечение только потому, что вам страшно родить или из-за наличия риска обострения имеющегося геморроя, не стоит. Повторное кесарево сечение также проводится только при наличии показаний или в случае, если после первого кесарево сечения не прошло 2 лет.

– Вернуться в оглавление раздела “Акушерство.”
К чему готовиться, если предстоит кесарево на 37 неделе беременности

Кесарево на 37 неделе беременности проводят при начале родовой деятельности женщинам с противопоказаниями для естественных родов, его могут назначить раньше планируемого срока (38-40 недель) из-за угрозы для жизни матери, плода. Ребенок к этому времени вполне жизнеспособный, у него достаточно развиты легкие для начала самостоятельного дыхания. Тем не менее доказано, что такие дети подвержены после родов болезням дыхательных путей.
Для женщины риск кесарева на 37 неделе и на более позднем сроке одинаковый, возможно присоединение инфекции, тромбоз сосудов, кровотечение. Техника операции, а также подготовка не имеют отличий от классических.
Кесарево в 37 недель: когда можно делать
Кесарево сечение в 37 недель показано при невозможности дальнейшего продления беременности до 39-40 недели. Его могут назначать в плановом порядке при прогнозируемой угрозе для жизни матери или/и плода:
- тяжелое течение позднего токсикоза – нарастание отеков, неконтролируемое повышение артериального давления;
- декомпенсация болезней матери – сердечная, дыхательная недостаточность, снижение функции почек, печени, сахарный диабет;
- риск отслоения плаценты;
- тонкий шов на матке с угрозой разрыва;
- недостаточное поступление кислорода к плоду – внутриутробная гипоксия, замедленное сердцебиение.
Экстренное кесарево на 36 или 37 неделе беременности проводят при признаках начала родов, когда их нельзя провести через влагалище:
- предлежание плаценты;
- поперечное, косое расположение плода;
- крупный плод;
- узкий таз или тазовые деформации костей;
- многоплодная беременность с неправильным расположением хотя бы одного плода, общим околоплодным пузырем, соединением кровеносных путей;
- миома или другая опухоль шейки матки, рубцы;
- осложненная близорукость;
- пересаженная почка;
- пороки развития или заболевания ребенка, при которых нежелательно прохождение через естественные родовые пути (например, порок сердца);
- генитальный (влагалищный) герпес, кондиломы, полипы шейки;
- ВИЧ-инфекция.
Срочная операция на 37 неделе беременности нужна для спасения жизни плода при выпадении, обвитии пуповиной, отслоении плаценты, преждевременном отхождении околоплодных вод.
Противопоказания
Кесарево сечение не назначается при смерти плода и пороках развития, несовместимых с жизнью. Все остальные противопоказания не могут быть абсолютными, так как оперативные роды проводят при невозможности обычных.
Кесарево в 37 недель беременности: какой плод на этом сроке

Кесарево сечение на 37 неделе беременности не считается угрозой для выживания плода, так как в это время у него сформированы все основные органы. Если 37 неделя уже закончилась, то ребенок считается доношенным, на рубеже 36 и 37 – почти доношенным, способным к самостоятельному дыханию после рождения.
В среднем на этом сроке вес ребенка составляет 2800-2900 г, его рост 48 см. У новорожденного можно обнаружить:
- достаточно плотную кожу, ушные и носовые хрящи;
- ногти, доходящие до кончиков пальцев;
- пушок на плечах и спине;
- смазку только в складках тела;
- наличие сурфактанта в легких (препятствует слипанию альвеол), что означает возможность заполнения воздухом;
- активно работающие надпочечники, вырабатывающие стрессовые гормоны для приспособления к новым условиям жизни;
- созревающую нервную систему, после рождения есть сосательный и хватательный рефлекс;
- желудок и кишечник могут сокращаться.
Возможные последствия для ребенка
Если нужно провести кесарево сечение до 39 недель, то у ребенка отмечается повышенный риск нарушений дыхания и временного роста давления в системе легочной артерии (транзиторная легочная гипертензия).

Это объясняется тем, что на этом сроке еще активно образуется жидкость внутри легочных альвеол. Ее продукция замедляется только за несколько дней до естественных родов (на 39-40 неделе). Если же кесарево сечение начато без признаков начала родовой деятельности, то у новорожденного в дальнейшем возникает дыхательная недостаточность. У таких детей возможна склонность к болезням легких, респираторным инфекциям.
Если ли риски для мамы
Для матери риски кесарева сечения на 37 неделе беременности и на более позднем сроке не имеют существенных отличий, возможны осложнения в виде:
- маточного послеродового кровотечения из-за недостаточной сократимости матки;
- присоединения инфекции – эндометрит, пельвиоперитонит (воспаление брюшины малого таза), нагноение раны;
- усиленная свертываемость крови с тромбозами сосудов, закупоркой легочной артерии;
- травмирование соседних органов (мочеточник, мочевой пузырь, кишечник);
- аллергические реакции на обезболивающие препараты;
- скопление крови (гематомы) под кожей, оболочкой мышц передней брюшной стенки, внутри клетчатки матки, мочевого пузыря.
Лучше ли плановое кесарево в 38 недель

Чем ближе кесарево сечение к дате естественных родов, тем лучше развит ребенок, поэтому на 38 неделе плановое кесарево сечение будет иметь лучший прогноз, чем на 37.
Так как смещение операции на более ранний срок не зависит от желания врача и самой роженицы, то для женщины важно всего лишь точно следовать рекомендациям врача. В каждом случае составляется индивидуальный план действий. Он определяется состоянием женщины и ребенка.
Как выполняется плановое кесарево в 37 недель

При плановом кесаревом сечении в 37 недель роженица должна поступить в роддом на 35 неделе. Утром вначале очищают кишечник, женщина принимает душ, потом поступает в операционную. Там ставят мочевой катетер и вводят обезболивающее в спинномозговой канал, реже применяется общий наркоз.
После потери чувствительности проводится разрез кожи, матки, извлекают ребенка. После этого врач вручную отделяет детское место, осматривает полость матки, ушивает послойно ткани. Затем женщине кладут холод на низ живота и переводят в реанимацию или палату интенсивной терапии. Там проводят контроль за:
- кровообращением (давление, пульс);
- работой почек (измеряют количество мочи);
- дыханием;
- сокращением матки;
- состоянием шва;
- выделениями из половых путей.
На следующее утро после осмотра роженицу переводят в обычную палату, а при отсутствии осложнений выписывают по месту жительства на 7-10 день.
Подготовка к кесарево в 36-37 недель
Если планируется кесарево на 36-37 неделю, то за 15 дней до ориентировочного срока нужно сдать анализы крови: общий, на свертываемость, группу и резус-фактор, резус-антитела, ВИЧ, сифилис, туберкулез. Проводят биохимические тесты – почечный, печеночный комплекс, сахар, холестерин. В обменной карте указывают данные последнего УЗИ.
После поступления в стационар роженицу осматривает гинеколог, анестезиолог, оценивают состояние ребенка по таким показателям:
- положение;
- предлежание (какая часть находится у выхода из матки и в месте предполагаемого разреза);
- размеры (подтверждают на УЗИ);
- сердцебиение (прослушивают и проводят кардиотокографию).
У женщины измеряют давление, пульс, а при наличии показаний – ЭКГ, направляют на консультации к специалистам при сопутствующих заболеваниях. По результатам обследования принимается решение о сроке кесарева сечения.
Смотрите на видео о подготовке к кесареву сечению:
Кесарево сечение на 37 неделе беременности проводят при показаниях к оперативным родам и угрозе для жизни матери, ребенка. Ребенок считается доношенным, но есть риск дыхательных расстройств в дальнейшем.
Плановое кесарево сечение или экстренное кесарево сечение? Как и когда проводится

Плановое кесарево сечение или экстренное кесарево сечение? Как и когда проводится
Кесарево сечение — это рождение ребенка через разрез живота матери. В настоящее время эта операция является одной из самых распространенных в мире, и ее частота с каждым годом продолжает расти. К примеру, в России частота проведения кесарева сечения составляет 20% и в среднем увеличивается на 1% в год. В США эта частота достигла 30%. Есть страны (Мексика, ОАЭ), где операцию проводят в 40-50% родоразрешений.
Операция кесарева сечения — одна из древнейших. Однако на протяжении веков она продолжает вызывает вопросы не только у женщин, но и у врачей. На эти вопросы отвечает
эксперт Олег Радомирович Баев:
- врач акушер-гинеколог, д.м.н., профессор Национального медицинского исследовательского Центра акушерства, гинекологии и перинатологии имени В.И. Кулакова
- стаж работы — 34 года
- врач высшей категории
- член Ассоциации акушеров-гинекологов.
Почему происходит такой рост кесарева сечения?
- Большинство операций проводится в интересах ребенка, ведь когда-то эта операция была создана именно с целью спасения жизни новорожденного.
- Большой процент женщин поздно задумываются о ребенке, и это приводит к ряду осложнений в течение беременности.
- Экстрагенитальные заболевания у женщин: сердечнно-сосудистые (пороки сердца, артериальная гипертензия), заболевания почек, надпочечеников, щитовидной железы, ожирение, нарушение биоценоза влагалища и т. д.
- Индуцированные (с привлечением лекарственных препаратов и методов ВРТ) многоплодные беременности.
Что лучше — физиологические роды или кесарево сечение?
Роды через естественные родовые пути имеют ряд преимуществ:
- нет существенной кровопотери;
- нет риска повреждения или инфицирования;
- нет осложнений, связанных с оперативным вмешательством, поэтому пациентка меньше времени находится в больнице и быстрее выздоравливает.
Однако в некоторых случаях препочтительнее получить направление на плановое кесарево сечение.
Показания к плановому кесареву сечению:
- если при многоплодной беременности дети лежат неправильно. К примеру, при плановом кесаревом сечении с двойней кто-то из детей может лежать поперек. Либо может назначаться плановое кесарево сечение при тазовом предлежании одного малыша.
- если роды приостанавливаются либо их прогресс происходит очень медленно;
- ухудшается состояние ребенка (сдавление пуповины или длительное нарушение сердечного ритма);
- угроза здоровью матери из-за осложнений (преэклампсия) или заболеваний (сердечно-сосудистых, угроза отслойки сетчатки и др.);
- некоторые инфекции матери (ВИЧ, герпес и др.);
- предлежание плаценты, когда плацента закрывает выход из матки;
- преждевременная отслойка нормально расплолженной плаценты;
- несоответствие размеров таза и головки плода;
- угрожающий разрыв матки (по рубцу от кесарева сечения или миомэктомии);
- механические препятствия для рождения ребенка (к примеру, миома в области шейки матки).
Плановое кесарево сечение: на каком сроке делают?
Срок планового кесарева сечения обычно назначается после 39 недель беременности, если состояние матери и ребенка не требует произвести операцию раньше. В это время ребенок уже досточно зрелый и может хорошо адаптироваться к внеутробным условиям существования.
Требуется ли специально готовиться к плановому кесаревому сечению?
Это серьезная операция, поэтому медсестра или акушерка проводит подготовку к кесареву сечению. Плановая операция требует 1-2 часовой подготовки. Подготовка к экстренному кесареву сечению происходит значительно быстрее.
В стандартных ситуациях:
- производится очистительная клизма;
- в вену на руке женщины устанавливается катетер, чтобы роженица получала жидкости и лекарства во время операции;
- по показаниям может быть проведена антибиотикопрофилактика;
- в мочевой пузырь ставят катетер, чтобы он был опорожненным на протяжении всей операции (это снижает риск его повреждения).
Обезболивание в процессе операции
Сегодня существуют 2 основных варианта обезболивания:
- предпочтительным является регионарное обезболивание (плановое кесарево сечение с эпидуральной анестезией или со спинальной анестезией);
- иногда проводится общий наркоз — в таком случае женщина спит до конца операции.
При эпидуральной анестезии лекарственный препарат вводится в пространство, окружающее спинной мозг, в район поясницы. Туда устанавливается катетер, по которому лекарственное вещество добавляется в процессе операции и после нее. При спинальной анестезии препарат вводится непосредственно в спинномозговой канал — и тогда укол делают однократно.
Как проходит плановое кесарево сечение и экстренное
На первый взгляд, последовательность операции проста.
Плановое кесарево сечение, как все происходит:
- Производится разрез кожи и брюшной стенки. Он может быть горизонтальным, то есть в нижних отделах живота (достаточно косметичный разрез, спустя время он становится незаметным) либо вертикальным (при экстренном кесаревом сечении). Если для женщины это уже второе плановое кесарево сечение, то разрез обычно производится в том же месте, с предварительным иссечением старого рубца.
- Мышцы на животе (которые находятся под кожей) обычно разводятся без разреза.
- Затем производится разрез стенки матки (горизонтальный или вертикальный), и ребенка достают через этот разрез. При головном предлежании ребенка достают за головку, при тазовом — за ножку или паховый сгиб.
- Плацента удаляется, а разрез на матке зашивают нитками, которые позже самостоятельно рассасываются.
- На кожу накладывают швы или скобки, мочевой катетер удаляется.
- Если женщина находится под регионарным обезболиванием, возможно, она сможет подержать ребенка и приложить его к груди.
Плановое кесарево сечение: порядок после операции
- На несколько часов женщину переводят в палату наблюдения (в неосложненной ситуации — на 4-8 часов).
- Персонал постоянно будет контролировать давление, пульс, частоту дыхания, объем кровотечения из половых путей и состояние живота.
- Если мама чувствует себя удовлетворительно, после операции довольно быстро можно начать грудное вскармливание.
- Если женщина чувствует слабость, ей рекомендуется полежать какое-то время, а вставать ей лучше с помощью дежурной сестры или акушерки.
- Шов может болеть в течение нескольких дней: чтобы снять боль назначают анестетики.
- Если кесарево сечение плановое, госпитализация в роддоме после операции занимает 4-6 суток, но может варьироваться в зависимости от состояния матери и ребенка.
Сколько времени потребуется для полного восстановления?
Столько же, сколько требуется после обычных родов: то есть около 2-х месяцев.
В течение первых дней восстановления мама может испытывать:
- болезненные сокращения матки (особенно — во время кормления ребенка);
- кровянистые выделения будут постепенно уменьшаться, переходя в сукровичные и затем — серозные;
- болезненные ощущения в области шва, чувствительные в первые дни, будут уменьшаться в течение 3-5 дней.
Как и после родов, в первые 2 месяца женщине не рекомендуется принимать ванну и проявлять сексуальную активность.
Могут ли быть осложнения при кесаревом сечении?
Несмотря на то, что эта операция производится достаточно часто, она тоже имеет риски осложнений.
Плановое или экстренное кесарево сечение, последствия для ребенка:
В случае, если ребенок рожден раньше срока, у него могут развиться проблемы с дыханием (к примеру, учащенное дыхание в течение нескольких дней после рождения). Травмы во время кесарева сечения встречаются очень редко.
Плановое или экстренное кесарево сечение, последствия со стороны матери:
- инфицирование в месте разреза;
- инфицирование и воспаление эндометрия (внутреннего слоя матки);
- риск тромбоза вен нижних конечностей, а также тромбоэмболии легочной артерии (в 3-5 раз выше, чем при естественных родах);
- увеличенная кровопотеря (в 2 раза выше, чем при естественных родах);
- инфекция мочевыводящей системы;
- нарушение функции кишечника;
- реакция на анестетики.
Кроме этого, первое плановое кесарево сечение увеличивает шансы на оперативное вмешательство при втором плановом кесаревом сечении, при третьем плановом кесаревом сечении и при следующих родоразрешениях.
Грудное вскармливание после кесарева сечения
Многие мамы боятся, что после операции молоко пропадет или вообще не придет. И здесь раннее прикладывание очень важно в первый час после рождения малыша. И хотя в случае операции это не всегда возможно, маме не следует паниковать, ведь младенцы сохраняют высокую сосательную активность в течение 6-12 часов после рождения. Поэтому достаточно, чтобы первое прикладывание произошло в эти часы.
Кроме того, дети, рожденные путем кесарева сечения, иногда имеют ослабленный сосательный рефлекс в течение часа после рождения. Поэтому для них более позднее прикладывание даже рекомендуется.
Если ослабленный сосательный рефлекс сохраняется и дальше, матери стоит прикладывать ребенка к груди как можно чаще, пока он не начнет проявлять достаточную активность. Также маме необходимо найти удобную позу для кормления, так как некоторые позы могут давить на шов, вызывая болезненность.
Если мама и ребенок вынуждены после операции находиться раздельно, женщине следует каждые три часа регулярно сцеживаться (кроме ночного времени), чтобы поддержать лактацию.
Иногда после операции молоко у женщины приходит поздно (на 9-10 день). В таком случае ребенку будет необходим докорм специальной смесью. А по приходу молока можно и нужно перейти на грудное вскармливание. Докармливать лучше не из бутылочки с соской, а из маленькой ложечки, пипетки или шприца без иглы — тогда ребенку будет проще научиться сосать грудь, когда придет молоко. Если ребенок испытывает трудности с сосанием груди — это не повод переходить на искусственное вскармливание. Надо научить ребенка брать грудь, быть настойчивой, попросить помощи у специалиста по ГВ.
Антибиотикопрофилактика при кесаревом сечении: действительно ли она необходима?
Если у женщины высок риск развития инфекции — назначение антибиотиков не вызывает сомнений.
Что касается назначения антибиотиков в других случаях:
- существуют исследования, в которых показано, что антибиотикопрофилактика у всех женщин снижает частоту эндометрита, раневой инфекции и лихорадки после КС;
- другие специалисты утвержадют, что антибиотики можно применять только у женщин с риском инфекционных осложнений (при этом назначаются только те антибиотики, при которых разрешено кормить грудью);
- большинство исследований показывают, что применение антибиотиков перед операцией или сразу после пересечения пуповины несет больше пользы, чем рисков.
Когда планировать новую беременность после КС?
Необходимо подождать около года (этот интервал нужен любой женщине, которая родила).
Обычно шов после кесарева заживает уже через три месяца после рождения ребенка. Однако если пройдет больше времени — он заживет лучше. Плохо заживший рубец может вызвать проблемы в будущем, ведь в этом случае может возникнуть угроза разрыва матки по существующему рубцу. И хотя риск невысок, он увеличивается, если промежуток между беременностями маленький (менее 1-1,5 лет). Также скорое возникновение новой беременности после КС сопровождается увеличенным риском низкого прикрепления плаценты или отслойки плаценты.
Многие женщины испытывают послеродовую депрессию, эмоциональный стресс или просто усталость после беременности и операции — в таких ситуациях организму тоже необходим отдых. Конечно, у женщины могут быть причины вскоре после КС планировать новую беременность (возраст или желаемая небольшая разница в возрасте детей). В таких случаях необходимо посоветоваться с врачом и убедиться, что шов на матке зажил, и организм готов вынашивать новую беременность.
Естественные роды после кесарева сечения: возможны или нет?
Многие женщины, перенесшие операцию КС, могут родить естественным путем. Решение принимается в зависимости от:
- были ли роды после экстренного кесарева сечения, как прошла операция, были ли осложнения;
- типа разреза на матке;
- количества предшествующих КС;
- количества планируемых в будущем беременностей;
- осложнений беременности или состояний здоровья, которые исключают естественные роды;
- разрыва матки в анамнезе (при таком осложнении попытка естественных родов не рекомендуется);
- как протекает данная беременность;
- от роддома — готов ли он к решению неотложных ситуаций при естественных родах.
Когда естественные роды после КС не рекомендуются?
Если существует опасность того, что рубец на матке ослабнет или произойдет его разрыв. А стимуляция родовой деятельности при естественныхьродах увеличивает угрозу такого разрыва. В случае такого разрыва будет проведено экстренное кесарево сечение.
Некоторые виды разреза мнее опасны, другие — более опасны. К примеру, низкий поперечный разрез имеет меньшую вероятность разрыва, поэтому женщины с таким разрезом могут предпринять попытку естественных родов. Наибольшую опасность разрыва матки несет высокий вертикальный разрез: женщине с таким разрезом не стоит предпринимать попытку естественных родов.
Какими могут быть внеплановые ситуации при повторных родах после КС?
Если роды не начались после 40 недель, врач и женщина обсуждают три варианта:
- ждать начала родов;
- стимулировать родовую деятельность — и тогда увеличивается риск расхождения шва на матке;
- повторить кесарево сечение.
Всегда надо быть готовой к изменению плана родов. Ведь могут произойти события, увеличивающие риски и требующие экстренного кесарева сечения по показаниям — к примеру, крупный плод или возникновение преэклампсии, или потребуется стимуляция родовой деятельности.
Если у женщины после предшествующего планового кесарева сечения схватки начались в запланированный срок, ей следует приехать в больницу, чтобы в случае необходимости была возможность провести экстренную операцию кесарева сечения. Если роды развиваются быстро и без осложнений, то при условии, что ребенок здоров, естественные роды могут стать подходящим выбором.
Кесарево по желанию пациентки
В некоторых странах это разрешено — в Великобритании, ОАЭ, США и ряде других: здесь некоторые женщины выбирают кесарево сечение даже в случае возможности естественных родов. Но такое решение должно быть взвешенным, ведь данная операция всегда связана с риском развития осложнений. В России такая практика не распространена.
Что касается цены, то узнать, сколько стоит плановое кесарево сечение необходимо в той клинике, которую вы выбрали. К примеру, в московской клинике роды с кесаревым сечением обойдутся в 90-120 тыс.руб. (в зависимости от уровня роддома). В зарубежных клиниках цены в разы выше: к примеру, в Германии кесарево обойдется в 10-14 тыс. евро, В Финляндии — около 5-7 тысяч долларов, во Франции — 10-30 тысяч долларов. По полису ОМС в роддоме России вы можете родить с помощью кесарева сечения абсолютно бесплатно.
Кесарево сечение и сроки его проведения

Содержание
- Показания к кесареву сечению
- Ход операции
- На каком сроке делают плановое кесарево сечение
- Послеоперационный период
В связи с невозможностью естественных родов в результате некоторых патологий приходится прибегать к оперативному вмешательству.
В таких случаях у рожениц возникает множество вопросов: на каком сроке делают плановое кесарево сечение, какие показания к операции, каким образом проходит восстановительный период, не повредит ли это здоровью ребенка.
Кесарево сечение – это оперативное вмешательство, при котором плод извлекают с помощью разреза брюшины и матки. Решение о проведении плановой операции принимается в зависимости от наличия показаний, делающих невозможными роды естественным путем. Различные осложнения ставят под угрозу жизнь роженицы и младенца, в результате чего кесарево сечение предпочтительнее естественных родов.
При оперативном вмешательстве снижена вероятность разрыва матки. Вероятность осложнений на поздних сроках второй беременности можно снизить, проведя плановое кесарево сечение. В случае плановой операции новорожденным не так часто требуется искусственная вентиляция легких. Операция также снижает риск выпадения матки, помогает избежать чрезмерного кровотечения после родов, швов и гематом в области промежности.
Показания к кесареву сечению
К абсолютным показаниям для операции относятся особенности анатомического строения (узкий таз), наличие механических препятствий для естественных родов (миома матки, опухоли, костные деформации). В случае уже перенесенной операции во время следующей беременности женщинам чаще всего рекомендуют еще одно кесарево. Повторное кесарево часто рекомендуется при различных осложнениях: предлежании плаценты или плода, при вертикальном разрезе матки, при разрывах матки при предыдущих родах.
В числе относительных показаний находятся хронические заболевания в стадии обострения, слабость родовой деятельности, сочетание тазового предлежания с другой патологией, возможные осложнения при родах естественным образом.
Риски, связанные с проведением операции:
- Спайки. Рубцы, которые могут скреплять органы таза с мышцами брюшной стенки, что вызывает неприятные ощущения и дискомфорт. Спайки – достаточно распространенное явление у женщин после кесарева.
- При большом количестве рубцовой ткани операция занимает достаточно много времени из-за сложности проведения очередного разреза.
- Предлежание плаценты в будущем. При следующей беременности, скорее всего, понадобится очередное кесарево сечение, так как риск такого осложнения повышается с каждой операцией.
- Приросшая плацента. Данное осложнение возникает, когда плацента не может открепиться естественным образом от стенки матки и чаще всего требуется хирургическое вмешательство и остановка сильного кровотечения. В некоторых случаях приходится удалять матку. Опасность такого осложнения возникает с каждым кесаревым. Чаще всего это осложнение возникает у женщин, перенесших больше трех кесаревых сечений.
Ход операции
Пациентка поступает в родильное отделение за несколько дней до плановой операции. На каком сроке проводить кесарево сечение, определяют, проанализировав состояние матери и плода. В день операции назначают очистительную клизму. Операцию проводят под эпидуральной или спинальной анестезией. В отдельных случаях применяют общий наркоз. Продолжительность операции составляет менее часа. В послеоперационный период проводится введение кровезамещающих растворов, так как при операции происходит потеря до 1000 мл крови.
На каком сроке делают плановое кесарево сечение
Кесарево сечение, как правило, проводят на сроке 39 недель или в срочном порядке при схватках. При срочной операции до 39 недель у младенцев могут возникнуть проблемы с дыханием. Чаще всего такой вариант возможен при повторном кесаревом. Второе кесарево сечение проводят на том же сроке.
Послеоперационный период
Первые сутки роженица находится под наблюдением в послеродовой палате. Первые несколько суток назначаются обезболивающие препараты и медикаменты для сокращения матки. В течение суток после операции пациентку переводят в послеродовое отделение. Шов ежедневно до снятия обрабатывают антисептическими растворами. Для нормализации состояния кишечника назначается специальная диета. Как правило, выписка производится через неделю после операции, по решению лечащего врача.
Самые важные и интересные новости о лечении бесплодия и ЭКО теперь и в нашем Telegram-канале @probirka_forum Присоединяйтесь!
Румянцева, md

Думаю, все читатели знают, что кесарево сечение – это операция, с помощью которой ребенок появляется на свет (самая частая альтернатива естественных родов). Около 30% детей появляются на свет с помощью операции кесарева сечения.
Кесарево сечение – это спасение жизни ребенка и женщины в некоторых ситуациях (например, предлежание плаценты, разрыв матки в родах). И все же не утихают разговоры о необходимости снижения доли родов путем кесарева сечения. Почему? Давайте попробуем разобраться!
Показания для кесарева сечения:
Кесарево сечение выполняется обязательно и экстренно, если:
- есть опасность для жизни плода:
замедление сердцебиения плода или изменяющаяся частота сердечных сокращений в родах, выделение мекония в процессе родов при разорвавшемся плодном пузыре, выпадение пуповины; - есть опасность для жизни матери:
массивное кровотечение, резкое нарастание показаний артериального давления; - есть механические препятствия для рождения ребенка:
узость родовых путей матери и/или слишком крупные размеры плода. Размеры таза матери измеряются при постановке на учет в женскую консультацию; если у женщины обнаружен тот или иной вид сужения таза, ведется тщательный контроль за предполагаемыми размерами плода, и тактика ведения родов строится с учетом соответствия размеров родовых путей матери и головы плода; - слабость родовой деятельности:
отсутствие нарастания силы схваток и соответствующего продвижения ребенка по родовым путям, не поддающаяся медикаментозной коррекции.
Кесарево сечение чаще всего выполняется, если:
- предыдущие роды выполнялись путем кесарева сечения.
Но это далеко не обязательно; сейчас во многих роддомах можно родить самостоятельно после кесарева сечения; - есть предлежание плаценты:
ситуация, при которой к внутреннему зеву («выходу из матки») предлежит не голова или тазовый конец плода, а плацента; - у плода не головное предлежание(тазовое, поперечное положение плода).
Отмечу, что пару десятилетий назад тазовое предлежание не являлось показанием к операции кесарево сечение; в настоящее время в Российских нормативных документах показанием к операции является вес плода менее 2500г и более 3600г при тазовом предлежании; - в полости малого таза матери есть крупные опухоли/кисты;
- у матери к моменту родов обострился генитальный герпес и/или аногениальные бородавки(кондиломы):
т.е. имеются герпетические высыпания или массивные папилломы на половых органах; - у матери есть негинекологические серьезные проблемы со здоровьем:
артериальная гипертензия, диабет, проблемы с сетчаткой и т.д.; - в результате родов на свет появятся тройняшки и большее количество плодов;
- у матери есть ВИЧ-инфекция:
тогда роды путем кесарева сечения уменьшают вероятность заражения ребенка (при определенных условиях возможны естественные роды, см. ниже).
Как проходит операция кесарева сечения:
В настоящее время кесарево сечение проводят чаще всего под эпидуральной или спинальной анестезией. Женщина находится в сознании, и она слышит и видит своего малыша уже через несколько минут после начала операции (разрезаются и разводятся ткани достаточно быстро, а вот послойное ушивание займет уже больше времени).
Разрез выполняется чаще горизонтально внизу живота. Рубец после операции обычно очень тонкий и незаметный, не надо бояться, что он испортит ваш внешний вид. После заживления он обычно хорошо прячется под нижним бельем
Иногда разрез выполняется вертикально, тогда рубец будет более заметным (разрез будет достаточно большим). К счастью, эта ситуация достаточно редка. Выполняется такой разрез,
- если предыдущее кесарево сечение выполнено таким образом,
- если технически невозможно выполнить горизонтальный разрез,
- если произошла совершенно непредвиденная и экстренная ситуация (иногда так быстрее закончить роды).
Если все идет хорошо, мама и ребенок могут обниматься и осуществлять первое прикладывание к груди прямо во время окончания операции!
После операции кесарева сечения
После операции какое-то время придется провести в реанимации. Все время в реанимации будут контролировать основные показатели жизнедеятельности. Однако это не означает, что придется повременить с началом грудного вскармливания (обсудите этот момент с доктором заранее, пожалуйста).
И да, шов будет болеть. Но геройствовать не надо! Можно использовать обезболивающие препараты, обсуждайте и жалуйтесь, если больно!
Какое-то время придется провести в кровати, но уже совсем скоро (часто уже в первые сутки) можно будет вставать, хотя это будет и непросто. Обязательно позовите кого-то (медсестру, врача), прежде чем пытаться встать с кровати впервые после операции. Вскоре после операции (а точнее когда вы уже сможете самостоятельно дойти до туалета) извлекут мочевой катетер (не пугайтесь его, сначала он будет с вами).
Есть и пить можно тогда, когда захочется (с разрешения врача, конечно).
Часто после операции будет прописана терапия, регулирующая свертываемость крови. Вам должны рассказать и показать, какие препараты, как и сколько дней надо применять.
Выписка может быть ранней (2-4 суток после родов) или чуть позднее (обычно не более 7 суток, если нет осложнений). Уточните у своего врача, когда планируется ваша выписка, чтобы дома все успели подготовиться к вашему возвращению!
Дома стоит бережно относиться к себе, не позволяя себе излишних нагрузок в первое время после операции.
От секса и занятий спортом стоит воздержаться в течение 6 недель (если есть острая потребность в том или ином ранее, стоит обсудить этот вопрос со своим врачом!).
Не забывайте о контрацепции при возобновлении половой жизни. Отсутствие менструаций (если ребенок на грудном вскармливании) не означает невозможность забеременеть. После кесарева сечения особенно важно предотвратить наступление следующей беременности слишком рано, чтобы вынашивать следующего ребенка без страха за его и свое состояние.
Уход за швом после операции кесарева сечения
Боль в области шва может беспокоить в течение нескольких недель, обязательно перед выпиской обсудите врачом, что вы можете использовать для обезболивания!
Следите за областью шва. Усиление боли, покраснение, появление обильного отделяемого в области шва, а также локальное или общее повышение температуры – это точно повод показаться врачу!
Дома постарайтесь не носить тесную одежду. Трение и излишнее потоотделение в области шва не ускорят его заживления. Именно из-за этого имеет смысл избегать вождения автомобиля какое-то время (чтобы ремень безопасности не соприкасался с областью шва).
Многим женщинам после кесарева сечения удобнее перемещаться в бандаже. Попробуйте носить бандаж, но если вам в нем неудобно/жарко/больно, не надо стремиться к его постоянному использованию.
За швом необходим уход, в роддоме покажут, как и что надо делать! Ничего страшного и сложного, но страусиная позиция (не отклеивать пластырь и не смотреть, как там шов) – не лучшая тактика.
Швы, кстати, чаще всего снимать не надо (рассосутся сами). Если были использованы нитки, которые придется снимать, вам обязательно сообщат об этом!
Возможные осложнения (к счастью, достаточно редкие в современном мире):
- Инфекционные осложнения (от нагноения в области рубца до сепсиса)
- Кровопотеря (и возможные последующие нарушения в системе свертывания крови)
- Тромбозы, тромбоэмболия
- Ранения мочевого пузыря, кишечника
- Аллергические реакции на используемые препараты.
Внимательно следите за своим состоянием и обязательно сообщайте врачу, если у вас появились какие-либо неприятные симптомы (повышение температуры, слабость, кашель, боль в любой области, кроме шва (или усиление боли в области шва), проблемы при мочеиспускании/дефекации)!
Что дальше? Только кесарево сечение для следующих детей?
Ранее считалось, что после кесарева сечения не стоит беременеть в течение трех лет, но сейчас рекомендуется выждать год после операции, тогда выше шансы на спокойную беременность и естественные роды (если этого хочет женщина).
Плюсы и минусы родов путем кесарева сечения в сравнении в естественными родами:
Минусы:
— вероятность тяжелых осложнений у мамы (кровотечение, требующее удаления матки или переливания крови; разрыв матки; остановка сердца; тромбоэмболия, и т.д.) в 3 раза выше при кесаревом сечении;
— вероятность смертельного исхода для мамы в 3 раза выше при кесаревом сечении;
— эмболия околоплодными водами в 2-5 раз более вероятна при кесаревом сечении;
— аномалии плаценты чаще встречаются после кесарева сечения (риск увеличивается с каждым последующим родоразрешением путем кесарева сечения);
— возможно (надо признать, весьма маловероятно) травмирование ребенка скальпелем;
— по некоторым данным, выше риск дыхательных нарушений у ребенка после кесарева сечения;
— после кесарева сечения выше риск, что ребенок окажется в реанимации по разным причинам.
Плюсы:
+ разрыв промежности с тяжелыми последствиями не происходит при кесаревом сечении;
+ дистоция плечиков возможна только при естественных родах;
+ для некоторых женщин кесарево сечение– предпочтительный метод из-за страха боли при естественных родах.
Встречаются с одинаковой вероятностью после естественных родов и после кесарева сечения:
Стоит сразу оговориться: когда мы говорим о рисках после кесарева сечения, надо держать в уме, что кесарево сечение часто (не всегда, конечно) проводится по показаниям, то есть исходно есть «отягчающие» обстоятельства, которые вносят свой вклад в частоту неблагоприятных последствий.
Итак, что вы должны знать, если очень хотите естественные роды, а есть подозрения, что роды будут проходить путем кесарева сечения:
- Показания в родах(слабость родовой деятельности, нарушения сердечного ритма плода, разрыв матки, кровотечение, и т.д.)
— никакой самодеятельности! В родах решения принимает врач, ответственность за вас берет на себя тоже врач! Если врач внезапно после начала родов говорит, что сейчас необходимо сделать кесарево сечение, надо слушаться (ради здоровья ребенка, в первую очередь).
- Тазовое предлежание плода
— возможна (и показана) попытка наружного акушерского поворота (переворачивание плода в 37 недель беременности). Это для меня особо важная тема, как некоторые знают. Подробнее про наружный акушерский поворот здесь.
Важно! Эту манипуляцию должны выполнять только опытные врачи, умеющие выполнять поворот! Насколько мне известно, в России таких не очень много! Не требуйте поворота от доктора, который никогда ранее его не делал. Вероятность успеха далека от 100%, но при успешном повороте возможны естественные роды в головном предлежании.
- Крупный плод
— да, естественные роды крупным плодом (особенно если это первые роды) — это тяжело. Но если женщина хочет попробовать, стоит учитывать, что кесарево сечение строго показано при предполагаемой массе плода 5кг и выше (что случается крайне редко). При массе плода ниже 5кг могут обсуждаться естественные роды (при желании женщины и опыте и настрое врачей).
- «Маленький плод»
— если по данным УЗИ вам говорят, что ребенок слишком мал (при отсутствии аномалий развития), то сам по себе этот факт не должен служить показанием к операции кесарева сечения (исходы для таких малышей не улучшаются после кесарева сечения).
- Двойня
— для начала уточним, что три и более плода – показание к операции кесарева сечения. Без рассуждений. А вот двойня при головном предлежании первого плода и любом предлежании второго – это основание для попытки естественных родов. Роды путем кесарева сечения при таком расположении плодов не улучшают исходов для матери и детей. Опять же, для естественных родов двойней нужно большое желание женщины и опыт акушеров!
- Генитальный герпес
— герпетические высыпания на половых органах к моменту родов – это достаточно веский аргумент в пользу кесарева сечения. Однако есть профилактические схемы противовирусных препаратов, которые помогают избежать высыпаний к моменту родов. Обязательно обсудите возможность/необходимость приема противовирусных средств, если когда-либо (во время беременности или до нее) у вас был генитальный герпес. Важно! Генитальный герпес, который беспокоил вас во время беременности (1-2 триместр), но не беспокоит к моменту родов, — не повод для кесарева сечения
- Преждевременные роды
— преждевременные роды – это всегда стресс для женщины. Если состояние ребенка при этом не страдает, то возможны естественные роды (кесарево сечение не обеспечит лучшего исхода для ребенка). Но! Врачи должны сообщить вам, что ребенок не страдает и нет иных показаний для кесарева сечения, кроме преждевременно начавшихся родов.
- Вес мамы
— контроль массы тела во время беременности немаловажен по многим причинам (в частности, чем больше набирает женщина во время беременности, тем выше у нее риск кесарева сечения), однако нет такой отсечки ИМТ, выше которой показано исключительно кесарево сечение. Поэтому за весом следить стоит (и во время беременности, и вне), чтобы не допустить ожирения, однако на выбор варианта родов вес (без прочих отягчающих обстоятельств) влиять не должен.
- ВИЧ-положительная мама
— бесспорно, каждая женщина хочет минимизировать риски инфицирования для своего ребенка. Если женщина получает адекватную терапию, а вирусная нагрузка низкая (ниже 50-400 копий/мл), то кесарево сечение не дает преимуществ в плане риска инфицирования ребенка, а потому выбор между естественными родами и кесаревым сечением не должен осуществляться только на основании ВИЧ-позитивного статуса мамы. При этом для женщин, не получающих терапию, и/или имеющих нагрузку выше 400 копий/мл, рекомендовано кесарево сечение.
- Гепатит В у мамы
— если женщина рожает в роддоме, который может обеспечить должные манипуляции для ребенка после рождения (введение иммуноглобулина, вакцинация), то риск инфицирования не зависит от способа родоразрешения, а потому возможны естественные роды.
- Гепатит С у мамы
— кесарево сечение не снижает риск инфицирования ребенка при наличии гепатита С у мамы (возможны естественные роды). НО! При инфицировании и ВИЧ, и гепатитом С риски инфицирования ребенка снижаются при операции кесарева сечения, поэтому таким женщинам следует выполнять кесарево сечение.
И что вы должны знать, если очень хотите кесарево сечение, а показаний к нему нет:
- Просмотрите раздел о плюсах и минусах кесарева сечения.
- Обсудите с врачом свои страхи: чего именно и почему вы боитесь. Возможно, врач сможет прояснить какие-то моменты для вас. Обязательно беседуйте на эту тему с тем врачом, которому вы доверяете.
- Если чувствуете необходимость в этом, побеседуйте с перинатальным психологом.
- Несмотря на то, что в приказах Минздрава нет показания для кесарева сечения «желание женщины», многие международные рекомендации сходятся в том, что если женщина категорически настроена на кесарево сечение, она имеет на него право. Если вы панически боитесь естественных родов, не надо переступать через себя.
Могу ли я повлиять на вероятность экстренного кесарева сечения, если роды уже начались (или что мне делать, чтобы увеличить свои шансы на естественные роды)?
Главное правило – слушаться врачей и себя в родах. Со стороны женщины никаких особых действий, которые повысят шанс естественные роды и понизят риск кесарева сечения, не придумано пока.
А вот что не влияет на то, закончатся ли роды операцией кесарева сечения:
- Активность женщины в родах (хотите – ходите, не хотите – не ходите!);
- Положение женщины в родах (на спине, сидя, вертикально, как угодно);
- Нахождение женщины в воде
- Использование эпидуральной анестезии
- Акупунктура (до или во время родов)
- Ароматерапия
- Гипноз
- Травы в любом варианте
- БАДы
- Гомеопатия
И еще один вопрос: роды уже начались, вероятность кесарева сечения никогда не равна нулю, а это значит, что нельзя есть и пить в течение всего процесса?
Откуда вообще эти разговоры? Запрет на еду и питье во время родов связан с потенциальным риском аспирации желудочного содержимого во время анестезии (ситуация, при которой содержимое желудка попадает в дыхательные пути, перекрывая их частично или приводя к развитию пневмонии в дальнейшем).
Но оказывается, что данные относительно этого риска неоднозначны, а потому строгого запрета на еду во время родов нет (лучше выбирать что-то небольшое и сытное: печенье, сыр, и т.д.). А вода и другие жидкости не несут в себе дополнительных рисков (даже наоборот, пить в родах – это хорошо), т.к. не приводят к существенному увеличению объема желудка и не повышают риск аспирации.
Как бы ни прошли ваши роды, и для вас, и для ребенка самое главное – это здоровье и спокойствие и мамы, и малыша! Берегите себя, наслаждайтесь своими детьми и не бойтесь родов в любом их варианте.
Кесарево сечение
Кесарево сечение, или оперативные роды – одна из возможностей родовспоможения, применяющаяся в современной акушерско-гинекологической практике. Кесарево сечение – это плановая или экстренная операция, в зависимости от ситуации и медицинских показаний. Многие женщины испытывают огромное количество тревог и страхов, если в одном из триместров беременности, как правило – в третьем, акушер-гинеколог рекомендует плановую операцию, либо единственный возможностью стать мамой является кесарево и это становится понятным уже на этапе планирования зачатия. Экстренные оперативные роды проводят для спасения здоровья и жизни матери и ребенка, если во время течения физиологической родовой деятельности возникают осложнения, представляющие опасность для роженицы и плода.
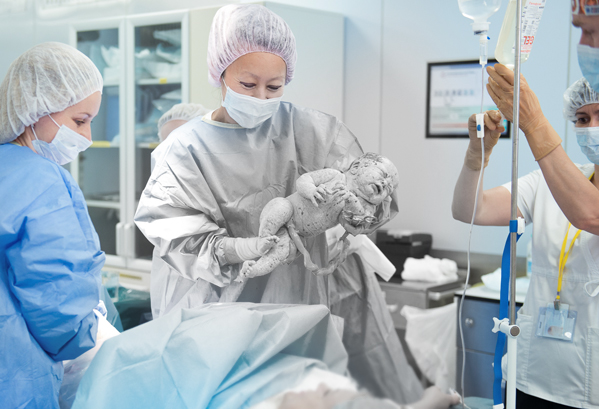
Международные тенденции ведения родов таковы, что специалисты делают все возможное, чтобы избегать оперативных родов. Однако если это невозможно, а зачастую это действительно вопрос жизни для будущей мамы и малыша, за многолетнее проведение оперативных родов в сегодняшней практике созданы и внедрены в стандарты акушерской помощи максимально малоинвазивные методики хирургических вмешательств, техники восстановления целостности матки, большое внимание уделяется и эстетической составляющей, шов после родов может быть практически незаметен, что является важным фактором для большинства женщин, которым предстоит операция.
Центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова успешно проводит все виды оперативных родов с применением безопасных методик анестезии. Наши специалисты обладают обширным опытом в проведении кесарева сечения, оснащение Центра позволяет проведение операций всеми применяющимися в международной практике доступами, предпочтение отдается поперечному надлобковому разрезу и двухслойной технике наложения швов, именно эти методики позволяют минимизировать травматизацию тканей, создавать наиболее благоприятные условия для скорейшего заживления послеоперационных рубцов, добиваться высокого косметического эффекта и – в первую очередь – снижать риски для следующей беременности.
КЕСАРЕВО сечение: плановая операция
Плановые оперативные роды назначаются акушером-гинекологом в течение беременности. Для планового экстренного сечения может быть ряд показаний, связанных как с особенностями течения беременности, так и с общим состоянием женского здоровья, в том числе анатомическими особенностями организма. Показаниями для проведения плановых оперативных родов являются:
- расположение плаценты над шейкой матки с закрытием пути для выхода малыша – предлежание плаценты;
- анатомически значительно суженный таз;
- миома матки в области шейки, а также механические препятствия в родовых путях;
- несостоятельный рубец на матке после предыдущего кесарева, либо операции по поводу миомы;
- заболевания и патология, представляющие угрозу для здоровья женщины (сердечно-сосудистой системы, почек, угроза отслойки сетчатки глаз);
- осложнения беременности, создающие угрозу жизни матери при родах (тяжелая преэклампсия – эклампсия);
- тазовое/поперечное положение плода;
- беременность двойней/тройней;
- генитальный герпес в третьем триместре.
ВАЖНО: при тазовом предлежании плода, а также при многоплодной беременности решение о хирургическом родоразрешении может приниматься доктором индивидуально. В ряде случаев могут быть возможны естественные роды, если данный метод ведения родов безопасен для женщины и ребенка/детей.
КЕСАРЕВО СЕЧЕНИЕ: экстренная операция
Экстренные оперативные роды проводят в тех случаях, когда в процессе естественной родовой деятельности возникают осложнения, угрожающие здоровью и жизни роженицы и плода. В Центре есть все необходимые ресурсы для проведения операции в самые кратчайшие сроки после принятия врачами данного решения. В течение нескольких минут женщина может быть прооперирована, ей и новорожденному – в случае необходимости – оказана вся необходимая реанимационная, диагностическая и терапевтическая помощь сотрудниками отделений Центра. Экстренное кесарево сечение может быть проведено в следующих случаях:
- несоответствие головки плода и размеров таза роженицы в родах;
- нарушение и полное прекращение родовой деятельности;
- преждевременная отслойка нормально расположенной плаценты (прекращается снабжение плода кислородом и возможно смертельно опасное кровотечение);
- угроза разрыва матки во время родов;
- острая нехватка кислорода у ребенка (гипоксия);
- выпадение петель пуповины.
ВАЖНО: Центр включает отделения реанимации и интенсивной терапии новорожденных, отделении патологии и выхаживания недоношенных, в том числе глубоко недоношенных малышей. При экстренных оперативных родах в подавляющем большинстве случаев присутствует и неонатологическая бригада, которая незамедлительно проводит весь комплекс мероприятий, которые имеют ключевое значение для сохранения здоровья и жизни ребенка, а также его благополучного развития в будущем.
АНЕСТЕЗИЯ ПРИ КЕСАРЕВОМ СЕЧЕНИИ
Подавляющее большинство оперативных родов – до 95% – в современных условиях проводится с применением эпидуральной, спинальной, либо комбинированной, спинально-эпидуральной анестезии. Под действием анестетиков женщина находится в сознании, не чувствует боли в нижней части туловища, сразу после извлечения ребенка из матки может взять его на руки и приложить к груди. В случае экстренного кесарева сечения иногда может быть применена общая анестезия. Решение о выборе анестезиологического пособия принимается в каждом конкретном случае индивидуально, при взаимодействии акушера-гинеколога и анестезиолога.
кесарево сечение: этапы
При плановом кесаревом сечении будущая мама поступает в стационар за несколько дней до операции. При экстренном – непосредственно из родильного бокса в операционную, в любое время суток. Перед плановой операцией с женщиной работает анестезиолог и в родах применяется метод анестезии, согласованный врачом и пациенткой. В экстренной ситуации специалисты принимают решение о выборе анестезии с учетом медицинской ситуации.
Когда действие анестезии достигает необходимого уровня, проводится разрез брюшной стенки, затем – разрез матки и бережное извлечение малыша и последа. Новорожденный может быть приложен к груди матери, в то время как операция продолжается извлечением последа. Предпочтительным является выделение плаценты потягиванием за пуповину, так как этот вариант сопровождается меньшей величиной кровопотери. Последний этап оперативных родов – наложение швов на матку и восстановление целостности брюшной стенки.
ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
После операции мама переводится в палату интенсивной терапии на 6-12 часов и находится под круглосуточным наблюдением опытных сотрудников отделения. В эти часы женщине делают инъекции обезболивающих препаратов, способствующих сокращению матки, проводят прием препаратов для восстановления работы желудочно-кишечного тракта. При благополучной ситуации введение антибиотиков не превышает 1-3 инъекций. Во время пребывания в интенсивной терапии мама может пить воду.
ВАЖНО: В Центре большое значение уделяется поддержке грудного вскармливания, поэтому мы применяем препараты, при которых женщина может самостоятельно кормить малыша сразу после оперативных родов, в отсутствие медицинских противопоказаний, при ее желании.
Уже через 6 часов после операции наши пациентки могут садиться, а затем и вставать. Мы приветствуем и всячески внедряем в действие максимально раннюю активизацию (до 4-6 часов после операции) при достаточном обезболивании, начало приема жидкости и пищи, все это позволяет сокращать реабилитационный период и в несколько раз снижать количество послеоперационных осложнений. Пребывание в послеродовом отделении длится в среднем в течение 4-5 дней.



