Кесарево сечение: Ваш выбор анестезии
Рождение ребенка является незабываемым впечатлением.
Роды путем кесарева сечения могут быть столь же удовлетворяющими и приносящими положительные эмоции, как и роды, протекающие естественным путем. Если произойдет так, что Вам будет необходимо кесарево сечение, ни в коем случае не следует воспринимать этот факт как неудачу в каком бы то ни было смысле. Помните, что самая важная вещь—это безопасность для Вас и Вашего ребенка. Бывают ситуации, когда именно кесарево сечение является наилучшим способом обеспечения этой безопасности.
Существует несколько видов анестезии (обезболивания) при операции кесарева сечения.
Данный буклет объясняет различные варианты. Кроме того, Вы можете обсудить выбор анестезии с Вашим анестезиологом. Анестезиологи, работающие в акушерстве, являются врачами, специализирующимися в области обезболивания и обеспечения безопасности беременных и новорожденных при хирургических вмешательствах.
Иногда Ваша операция кесарева сечения может быть запланирована заранее. Это называется плановое кесарево сечение. Операция может быть рекомендована, если имеется повышенная вероятность развития осложнений при проведении родов естественным путем. Одним из примеров является ситуация, когда плод занимает неправильное положение в матке на поздних сроках беременности.
В других случаях кесарево сечение выполняется по срочным показаниям, обычно уже в процессе родов. Это так называемое экстренное кесарево сечение. Данная операция может потребоваться из-за слабости родовой деятельности, по причине внезапного ухудшения состояния плода или вследствие сочетания этих двух явлений.
Врач акушер-гинеколог обсудит с Вами причины, по которым требуется кесарево сечение и спросит Ваше согласие на вмешательство.
Виды анестезии:
Существует два основных вида анестезии: в одном случае пациентка находится в ясном сознании (бодрствует), в другом—в состоянии сна. Большинство кесаревых сечений выполняются под так называемой регионарной анестезией, когда пациентка находится в бодрствующем состоянии; при этом нижняя половина ее тела, включая живот, становится нечувствительной к боли. Такая анестезия является более безопасной и для матери, и для новорожденного.
В свою очередь, существует три типа регионарной анестезии:
1. Спинальная анестезия—наиболее часто используемый метод. Ее можно
выполнить как при плановом, так и при экстренном кесаревом сечении. Нервы, отходящие от спинного мозга, окутаны особым футляром из оболочек, в
котором содержится жидкость и все это располагается внутри позвоночника.
Местный анестетик вводится в этот самый футляр с жидкостью с помощью очень тонкой иглы. Спинальная анестезия наступает быстро и требует относительно небольшой дозы анестетика.
2. Эпидуральная анестезия. В этом случае тонкая пластиковая трубочка (катетер) вводится кнаружи от упомянутого футляра с жидкостью, туда, где проходят нервы, проводящие болевые импульсы от матки. Эпидуральная анестезия часто применяется еще и для обезболивания родов, при этом используют раствор местного анестетика слабой концентрации. Если Вам требуется кесарево сечение, такая анестезия может быть усилена введением того же раствора, но в более высокой концентрации. По сравнению со спинальной анестезией, для эпидуральной требуется более высокая доза аналогичного препарата, а его действие развивается медленнее. Эпидуральная анестезия может быть углублена введением дополнительной дозы анестетика, если возникнет такая необходимость.
3. Комбинированная спинально-эпидуральная анестезия является сочетанием двух перечисленных видов обезболивания. Спинальную анестезию используют собственно для обезболивания операции кесарева сечения, эпидуральную—для того, чтобы при необходимости ввести дополнительную дозу препарата и для устранения боли в послеоперационном периоде.
Общая анестезия (наркоз)
Если Вам проведут общую анестезию, Вы будете спать во время операции.
В наши дни наркоз при кесаревом сечении применяют реже, чем это делалось ранее. Общая анестезия может потребоваться в некоторых экстренных случаях, в ситуациях, когда регионарная анестезия по тем или иным причинам нежелательна, или же пациентка предпочитает находиться в состояния сна во время вмешательства.
В начале, мы думаем, Вам будет полезно узнать, как производится подготовка к кесареву сечению и что для этого необходимо.
Предоперационное обследование
В родильном доме Вас осмотрят и возьмут анализы. Кроме того, вам расскажут, чего следует ожидать и к чему готовиться.
Осмотр анестезиолога
Перед операцией кесарева сечения Вас обязательно осмотрит врач-анестезиолог. Он ознакомится с Вашей медицинской картой и соберет информацию о течении предшествующих анестезий, если таковые были. В некоторых случаях может потребоваться дополнительное обследование. Кроме того, анестезиолог обсудит с Вами выбор метода анестезии и ответит на возникшие у Вас вопросы.
В день операции
Акушерка еще раз сверит время операции. В день операции Вам потребуется побрить низ живота. Вам дадут сорочку, в которой Вы отправитесь в операционную.
В операционной к Вам прикрепят специальные датчики, чтобы измерять артериальное
давление, пульс и насыщение крови кислородом; все это совершенно безболезненно.
Медсестра анестезистка установит Вам капельницу для введения жидкости. Затем начнется непосредственно анестезия.
Что будет происходить, если Вам необходимо выполнить регионарную анестезию?
Вас попросят либо сесть, либо лечь на бок и согнуть спину. Анестезиолог обработает кожу спины специальным дезинфицирующим раствором, при этом Вы ощутите холод.
Затем врач найдет точку на пояснице по средней линии и сделает Вам небольшой укол, чтобы обезболить кожу.
При проведении спинальной анестезии, очень тонкая игла будет введена Вам в спину, обычно безболезненно. В некоторых случаях, по мере продвижения иглы, Вы можете почувствовать легкое покалывание в одной из ног или испытать что-то наподобие слабого удара электрическим током. Вам следует сообщить врачу знать об этом, но важно, тем не менее, сохранять неподвижность во время выполнения процедуры. Как только игла будет установлена в правильное положение, будут введены местный анестетик и дополнительный препарат, снимающий боль, после чего иглу удалят. Обычно вся процедура занимает несколько минут, но иногда бывает непросто сразу установить иглу в правильную позицию; в этом случае манипуляция займет несколько больше времени.
В случае эпидуральной анестезии применяется более толстая игла для того, чтобы через нее установить катетер (тонкую трубочку) в эпидуральное пространство. Так же как и при спинальной анестезии, возможны лишь ощущения покалывания или легкого удара током, отдающие в ногу. Здесь Вам опять-таки важно сохранять неподвижность пока анестезиолог проводит манипуляцию. Как только катетер будет установлен, врач разрешит Вам изменить позу.
Если же у Вас уже имеется эпидуральный катетер, установленный ранее для обезболивания родов, единственное, что должен сделать анестезиолог – это ввести в этот катетер более высокую дозу лекарства, достаточную для обезболивания операции кесарева сечения. В тех случаях, когда операция должна быть выполнена настолько экстренно, что нет времени ждать наступления эпидуральной анестезии, Вам могут произвести другой вид обезболивания.
Вы будете знать, что спинальная или эпидуральная анестезия начала действовать, поскольку начнете ощущать тяжесть и тепло в ногах. Возможно также чувство легкого покалывания. Онемение постепенно будет распространяться вверх по Вашему телу. Врач- анестезиолог будет проверять насколько широко распространилась зона обезболивания, и готовы ли Вы к операции. Иногда бывает нужно изменить положение тела для обеспечения хорошей анестезии. Вам будут часто измерять артериальное давление.
В процессе наступления эффекта анестезии, акушерка установит Вам катетер в мочевой пузырь, чтобы опорожнять его по ходу операции. Вы не почувствуете при этом дискомфорта. Эта трубка в мочевом пузыре может быть оставлена до следующего утра, и Вам не надо будет беспокоиться о мочеиспускании.
Для проведения операции Вам потребуется лечь на спину, под левый бок поместят небольшой валик. Если возникнет чувство тошноты, Вам следует обязательно сказать об этом анестезиологу. Часто причиной тошноты является снижение артериального давления. Врач поможет Вам, проведя соответствующее лечение.
Пока ребенок не родился, Вам может потребоваться вдыхание кислорода через специальную лицевую маску, чтобы обеспечить поступление кислорода в организм ребенка в достаточном количестве.
Операция
Во время операции обычно устанавливается специальная занавеска, отграничивающая лицо пациента от зоны вмешательства. При этом врач-анестезиолог будет находиться рядом с Вами все время. Вы можете слышать, как проходят приготовления к операции, поскольку врачи акушеры-гинекологи работают в единой команде с акушерками и другим персоналом.
Когда Вам будут делать операцию, Вы можете почувствовать надавливание или натяжение, но не будете чувствовать боли. Некоторые женщины сравнивают свои ощущения с тем, что будто «кто-то моет живот изнутри». Анестезиолог будет непрерывно оценивать Ваше состояние во время операции и может провести дополнительное обезболивание при необходимости. В редких случаях может возникнуть необходимость перейти к общей анестезии (наркозу).
Время от начала операции до извлечения младенца занимает около десяти минут. Сразу же после рождения, акушерка (часто вместе с педиатром) вытирает и осматривает новорожденного.
После рождения препарат под названием Окситоцин вводится Вам в вену через систему, чтобы помочь матке сократиться и родить плаценту (послед). Кроме того, для сокращения риска развития инфекции в послеоперационной ране Вам введут антибиотик.
Операционной бригаде потребуется примерно полчаса чтобы закончить операцию.
Когда операция завершена
В палате интенсивной терапии препараты, введенные во время анестезии, постепенно прекратят свое действие, и у Вас могут появиться ощущения покалывания в ногах. Через несколько часов Вы снова сможете двигать ногами. Обезболивающие, введенные при выполнении спинальной или эпидуральной анестезии будут действовать еще несколько часов. Дайте знать врачу анестезиологу-реаниматологу когда Вам потребуется дополнительное обезболивание.
Что будет происходить, если Вам будут давать наркоз?
До начала общей анестезии установят катетер в мочевой пузырь. Затем анестезиолог даст Вам подышать кислородом через маску в течение нескольких минут. Как только операционная бригада будет готова к работе, анестезиолог введет Вам в вену лекарство, вызывающее сон. Перед самым засыпанием медсестра слегка надавит Вам на шею спереди. Этот прием нужен для предотвращения попадания желудочного содержимого в легкие. Сон наступит очень быстро.
Когда Вы уже будете спать, специальную трубку введут Вам через рот в трахею (дыхательное горло) чтобы предупредить затекание содержимого желудка в легкие и для того, чтобы наркозный аппарат смог поддерживать Ваше дыхание. Анестезиолог будет продолжать вводить лекарства, обеспечивающие продолжение сна и позволяющие оперирующему врачу безопасно извлечь ребенка. Однако, Вы не будете чувствовать происходящего.
Когда по окончанию операции Вы проснетесь, Вы можете почувствовать дискомфорт в горле из-за нахождения в нем упомянутой трубки (которую затем удалят) и ощутить некоторую болезненность в зоне операции. Кроме этого, Вы можете испытывать сонливость или тошноту в течение некоторого времени. Тем не менее, Вы быстро вернетесь к своему обычному состоянию. Вас перевезут в палату интенсивной терапии, где Вы сможете попросить у врача анестезиолога-реаниматолога дополнительного обезболивания, когда почувствуете такую потребность.
Некоторые причины, по которым наркоз может быть предпочтительнее для Вас
Состояния, при которых нарушена свертываемость крови. В этих случаях регионарной анестезии лучше избегать.
Если операция чрезвычайно экстренная и нет времени провести ни спинальную, ни эпидуральную анестезию.
Деформации или заболевания в области спины, делающие регионарную анестезию трудновыполнимой или невозможной.
В тех редких случаях, когда спинальная или эпидуральная анестезия не оказали должного эффекта.
Обезболивание после операции
Существует ряд способов устранения боли после операции кесарева сечения:
Регионарные методики: при выполнении спинальной или эпидуральной анестезии Вам могут с самого начала ввести длительно действующий обезболивающий препарат.
В некоторых случаях эпидуральный катетер (о котором шла речь выше) оставляют на определенное время для послеоперационного обезболивания.
Внутримышечное введение морфина или другого подобного лекарства.
Преимущества регионарной анестезии по сравнению с наркозом
Спинальная и эпидуральная анестезия безопаснее для Вас и Вашего ребенка.
Вы не будете чувствовать сонливость после операции.
Позволит раньше начать общение с ребенком и грудное кормление.
Позволит лучше осуществлять послеоперационное обезболивание.
Ребенок родится в более ясном сознании.
Недостатки регионарной анестезии по сравнению с наркозом
Спинальная и эпидуральная анестезия могут вызвать снижение артериального давления, хотя это нетрудно лечить. В общем, требуется больше времени, чтобы выполнить регионарную анестезию, чем ввести пациента в наркоз.
В редких ситуациях регионарная анестезия может не оказать должного эффекта и придется перейти к наркозу.
Регионарная анестезия может, кроме того, вызывать:
Чувство покалывания или онемения в ноге (чаще после спинальной анестезии).
Кожный зуд во время операции, но он поддается лечению.
Головная боль (реже, чем у одной из ста пациенток). Она также поддается лечению.
Местная болезненность в области спины в течение нескольких дней. В этом нет ничего необычного.
Ни спинальная ни эпидуральная анестезия не вызывают хроническую боль в спине
К сожалению, боли в спине часто беспокоят женщин после родов, особенно в тех случаях, когда эти симптомы имели место до или во время беременности. Однако, спинальная или эпидуральная анестезия не усугубляет эти боли.
Рождение ребенка путем кесарева сечения безопасно и может быть источником положительных эмоций. Многие женщины предпочитают находиться в сознании во время этого вмешательства. Другим же требуется наркоз по причинам, рассмотренным выше.
Мы надеемся, что это сообщение поможет Вам сделать свой сознательный выбор анестезии при операции кесарева сечения.
Сергей Владимирович Казак
Заведующий отделением анестезиологии и реанимации
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)
Анестезия при кесаревом сечении
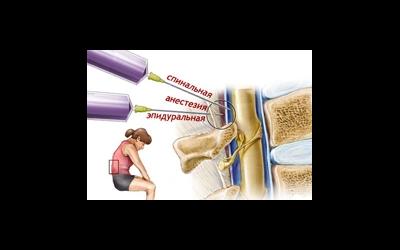
К сожалению, далеко не каждой женщине по различным причинам удаётся родить естественным путём. Виной тому узость таза, слабые мышцы или различные заболевания, из-за которых естественные роды невозможны.
Чтобы помочь новому человеку появиться на свет, в медицине существует метод кесарево сечение. Многие роженицы мечтают о таком «легком» способе родов. На самом ли деле кесарево сечение – такая безболезненная операция?
Анестезия при кесаревом
Наверное, анестезия во время операции является самой сложной темой из всех, так как она представляет серьёзную опасность для женщины. На данный момент существует несколько разновидностей анестезии при кесаревом сечении, так как один метод не может подходить каждой женщине. Перед проведением операции врач может назначить метод анестезии самостоятельно, а может предоставить женщине выбор, а чтобы выбрать, нужно знать, какие плюсы и минусы у того или иного метода анестезии.
Общая анестезия при кесаревом
На данный момент общий наркоз при кесаревом является самым популярным методом анестезии. Но всё ли так просто, как кажется?
Минусы общего наркоза:
- при возможных осложнениях будет непросто подключить роженицу к аппарату искусственного дыхания;
- гипоксия, которая наступает в результате снижения ёмкости лёгких;
- высокий риск попадания в легкие желудочной жидкости (аспирация);
- резкое повышение давления и учащение сердечных сокращений;
- так как анестезия общего типа проникает через плаценту к плоду, возможны осложнения в виде депрессии ЦНС новорожденного.
Плюсы общего наркоза:
- отсутствие стресса и болевых ощущений у матери во время операции;
- практически мгновенное погружение в наркоз, что имеет большое значение при экстренных родах;
- полное мышечное расслабление женщины во время операции и отсутствие сознания создаёт идеальные условия для операции;
- риск осложнений со стороны сердечно-сосудистой системы намного ниже, чем при использовании других видов анестезии.
Спинальная анестезия при кесаревом сечении
Этот метод анестезии заключается во введении лекарственного препарата в спинномозговое пространство в области поясницы. Действие анестезии в этом случае распространяется только на нижнюю часть тела, а женщина прибывает в сознании.
Минусы спинальной анестезии:
- действие этого метода анестезии ограничено;
- применение анестезии чревато резким понижением артериального давления;
- возможен побочный эффект в виде продолжительных головных болей у роженицы в течение 1-3 дней после операции.
Плюсы спинальной анестезии:
- женщина остаётся в сознании, что даёт ей шанс наблюдать за родами и пережить это волнующее действие;
- спинальная анестезия кесарево делает абсолютно безболезненным и исключает какие-либо болевые ощущения во время операции;
- этот метод анестезии абсолютно не токсичен, что говорит о максимально безопасных условиях для плода во время операции.
Эпидуральная анестезия при кесаревом сечении
Эпидуральная анестезия, так же как и предыдущий метод, воздействует только на нижнюю часть туловища роженицы, препарат вводится в эпидуральное пространство.
Плюсы эпидуральной анестезии:
- стабильная работа сердечно сосудистой системы;
- женщина сохраняет двигательные способности, что позволяет ей обнять ребёнка после родов;
- к минимуму сведены возможные раздражения верхних дыхательных путей;
- длительность этого метода анестезии очень велика, что является несомненным плюсом при затянутых операциях;
- возможность послеродового обезболивания.
Если вы сомневайтесь, какой метод анестезии Вам выбрать, проконсультируйтесь с Вашим лечащим врачом.
Какой наркоз лучше выбрать при кесаревом сечении?

Операция кесарева сечения проводится исключительно под наркозом, поскольку является полостной. Обезболивание хирургического вмешательства обсуждается заранее, если операция плановая. И женщина может выбирать тот или иной вид анестезии, но не всегда. Иногда это должен делать только врач. В данной статье мы расскажем о том, какие варианты выбора существуют, чем они отличаются, в чем их преимущества и недостатки, а также опишем ситуации, при которых женщина не может делать самостоятельный выбор.

Что учитывается при выборе?
Операция включает в себя рассечение передней брюшной стенки, матки, извлечение ребенка и ручное отделение плаценты, после чего накладывают сначала внутренние швы на матку, а потом внешние на разрез в области брюшины. Длится хирургическое вмешательство от 20 минут до часа (в особого тяжелых и сложных случаях), а потому под местным поверхностным наркозом такая операция выполнена быть не может.


Сегодня при проведении кесарева сечения используют два вида анестезии — эпидуральную (и как разновидность — спинальную или спинную) и общий наркоз. При экстренном кесаревом сечении, которое проводят для спасения жизни ребенка и матери, если в естественных родах что-то пошло не так, обычно по умолчанию применяют общий наркоз. Вопрос о выборе метода обезболивания при кесаревом сечении обычно решается предварительно только тогда, когда операция планируется заранее.
В этом случае врачи оценивают массу факторов. В первую очередь, состояние беременной и плода, возможное влияние медикаментов, которые применяются для обезболивания, на ребенка и маму. Учесть нужно определенные противопоказания и показания к разным видам анестезии. Регионарная (эпидуральная) анестезия имеет противопоказания, тогда как к общему наркозу противопоказаний нет.

Эпидуральная анестезия
Таким способом сегодня обезболивается до 95% всех операций кесарева сечения в российских родильных домах. Суть метода заключается в том, что введение лекарственного препарата, что приводит к потере болевой чувствительности в нижней части тела, делают через тонкий катетер, вводимый в эпидуральное пространство позвоночника.
В результате такого введения блокируется передача нервных импульсов в головной мозг по спинномозговому каналу. Когда в цепочке ЦНС возникает такой «пробел», мозг просто не воспринимает и не связывает происходящее нарушение целостности тканей при операции как повод для активизации центра боли.
Область применения такого наркоза достаточно широка, но при естественных родах для облегчения боли и при кесаревом сечении подобная анестезия считается менее опасной, чем при обезболивании шейного отдела позвоночника или рук для проведения операций на верхней части туловища.

Как правило, анестезиологи вводят особые, тщательно очищенные растворы, которые изначально предназначаются исключительно для такого применения. Для облегчения боли в естественных родах могут ввести лидокаин, ропивакаин. Но для проведения кесарева сечения такого обезболивания будет недостаточно. Одновременно с лидокаином может быть введено определенное количество опиатов, например, промедола, морфина или бупренорфина. Нередко применяется кетамин.

Дозировку веществ определяет анестезиолог с учетом состояния здоровья, веса и возраста женщины, но для спинного наркоза опиатов всегда требуется меньше, чем при внутривенном обезболивании, а эффекта удается добиться более продолжительного.
Как делают?
Женщина лежит на боку с оголенной спиной, слегка поджав ноги и приведя вперед плечи. Анестезиолог одним из существующих методов определяет, куда именно нужно ввести катетер. Для этого обычно пользуются шприцем, наполненным воздухом, что подсоединен к катетеру. Если поршень встречает существенное сопротивление, значит, катетер находится в связочном пространстве. Если сопротивление неожиданно утрачивается, можно говорить о верном обнаружении эпидурального пространства, куда и предстоит медленно ввести лекарственные препараты.
Введение носит ступенчатый характер. Это означает, что сначала доктор вводит тестовую дозу. Через три минуты состояние оценивают, и если появились первые признаки анестезии, утраты чувствительности, вводят в несколько ступеней остальные части положенной для конкретной женщины дозировки.

Женщина может предварительно поинтересоваться у анестезиолога, который за сутки до операции обязательно встретится с ней, названием препаратов, которые планируется вводить. Но о дозировке лучше не спрашивать, поскольку ее расчет чрезвычайно сложен и основан на многочисленных факторах.
Операция начинается после того, как происходит полная блокада нижней части тела. Перед лицом женщины устанавливается ширма, чтобы она не видела манипуляций хирургов. На протяжении всей операции роженица может общаться с врачами, увидеть главный момент — первый вдох и первый крик своего малыша.
После этого врачи приступят к наложению швов, а малыша вполне могут на несколько минут оставить рядом с мамой, чтобы она могла полюбоваться долгожданным крохой вволю.


Плюсы и минусы
Осложнения после такого обезболивания возможны, но на практике они встречаются лишь в 1 случае на 50 тысяч родов. Какими же могут быть неожиданные и негативные проявления? Бывает, что блокады нервных окончаний не происходит, чувствительность сохраняется, и такое, по статистике, случается у одной женщины на 50 операций. В этом случае анестезиолог срочно принимает решение об общем обезболивании.
Если у женщины есть проблемы со свертываемостью крови, то в месте введения катетера может развиться гематома. Анестезиолог при введении иглы может случайно проколоть твердую спинномозговую оболочку, что чревато утечкой спинномозговой жидкости и последующими проблемами с сильными головными болями.

Неточные движения неопытного доктора могут привести к травмированию субарахноидального пространства, а также к развитию паралича. Противники общего наркоза говорят о том, что при эпидуральной анестезии вводимые препараты не оказывают никакого действия на ребенка, в отличие от тотального медикаментозного сна, в который погружают роженицу при общем наркозе. Это не так. Лекарства, которые вводятся для блокады боли, могут вызвать снижение сердечного ритма у малыша, а также состояние гипоксии или нарушения дыхания у него уже после рождения.
На боли в спине и онемение ног многие роженицы жалуются довольно продолжительное время после операции. Официально считается, что временем выхода из спинальной анестезии является промежуток около 2 часов. На практике выход более долгий.


К достоинствам эпидурального обезболивания можно отнести стабильность работы сердца и сосудов женщины на протяжении всей операции. Существенный минус в том, что блокируются все-таки не все нервные рецепторы. Женщина не будет чувствовать непосредственно боли, но неприятные ощущения временами ей пережить все-таки придется.
Многие женщины с опаской относятся к такой анестезии, поскольку пугают даже не осложнения, а сама необходимость присутствовать при собственной операции — психологически это довольно сложно.
Нередко женщины считают эпидуральную анестезию и спинномозговую одним и тем же видом. По сути, для пациентки никакой разницы нет, в обоих случаях препарат вводят в спину. Но при спинномозговой введение более глубокое, а потому чувствительность снижается эффективнее.
Если вопрос принципиальный, уточните, куда доктор планирует делать наркоз — в эпидуральное пространство позвоночника или в подпаутинное. В остальном все будет протекать точно так же.

Общий наркоз
Ранее это был единственный вид обезболивания операции кесарева сечения. Сейчас к общей анестезии прибегают все реже. Официально объясняется это тем, что общий наркоз вредит ребенку и женщине. Неофициально известно, что стоимость препаратов для спинального или эпидурального наркоза ниже, а потому Минздравом в России настоятельно рекомендовано анестезиологам всеми силами убеждать женщин выбрать регионарную анестезию. Вопрос этот сложный и неоднозначный.
Общий наркоз при операции КС обычно применяется эндотрахеальный. При нем женщина ничего не чувствует, не слышит и не видит, она спокойно спит на протяжении всего хирургического вмешательства, не волнуясь сама, и не дергая вопросами врачей, которые помогают ее малышу появиться на свет.

Как делают?
Подготовка к такому наркозу начинается заблаговременно. Вечером, накануне дня, на который назначена операция, проводятся меры премедикации — женщине нужно расслабиться, хорошо выспаться, а потому ей перед сном назначается прием дозы барбитуратов или других серьезных седативных средств.
На следующий день уже в операционной женщине вводят дозу атропина, чтобы исключить остановку сердца в момент нахождения в медикаментозном сне. Анальгетики вводят внутривенно. На этом этапе женщина, не успев испугаться происходящего, засыпает.
Когда она уже будет находиться в состоянии сна, ей введут специальную трубку в трахею. Интубация необходима для обеспечения легочного дыхания. По трубке в легкие будут подавать кислород с примесью азота, а порой и наркотических паров на протяжении всей операции.


Сон будет глубоким, анестезиолог на протяжении всего вмешательства будет следить за состоянием роженицы, измерять давление, пульс, другие показатели. При необходимости дозы вводимых препаратов поддержки будут увеличиваться или уменьшаться.
Незадолго до окончания операции по команде хирурга анестезиолог начинает снижать дозы миорелаксантов и анестетиков, наркотических веществ. Когда дозы «обнуляются», начинается процесс плавного пробуждения. На этой стадии извлекают трубку из трахеи, поскольку возможность дышать самостоятельно, без аппарата искусственной вентиляции легких, возвращается одной из первых.

Плюсы и минусы
Психологически общий наркоз куда комфортнее, чем регионарная анестезия. Женщина не видит происходящего и не слышит разговоров врачей, которые кого угодно порой могут повергнуть в шок, а уже про лежащего на операционном столе пациента и подавно. Из состояния расслабления и заторможенности женщина выходит довольно легко, но окончательно от наркоза отходят лишь 3-4 дня спустя. Окончательным выходом считается полное прекращение действия проведенной анестезии на всех уровнях физиологических и биохимических процессов в организме.
Большой плюс — полное отсутствие противопоказаний, то есть такой метод используют для всех, кому требуется хирургическое вмешательство, не оглядываясь на возможные негативно влияющие факторы. Качество обезболивания находится на высоте.

Никаких ощущений — ни приятных, ни болевых женщины чувствовать не будет. К возможным осложнениям эндотрахеального наркоза можно отнести вероятные травмы гортани, языка, зубов (в момент введения и вывода трубки), ларингоспазм, развитие индивидуальной аллергической реакции. Достаточно часто у женщин после такого наркоза в течение нескольких дней болит горло, наблюдается сухой кашель (что особенно мучительно со свежими швами на животе!).
Если женщина решит выбрать общий наркоз, она должна понимать, что с ребенком встретится не сразу. Увидеть малыша она сможет только через несколько часов, когда она из палаты интенсивной терапии, куда помещают всех прооперированных рожениц, будет переведена в послеродовую.

Впрочем, в некоторых ситуациях этот вопрос решается на месте — женщина может попросить операционную бригаду показать ей малыша сразу после того, как она придет в себя. Правда, запомнит ли сама новоиспеченная мама этот момент или нет, никто гарантировать не станет.
Когда вопрос решает только врач?
Если женщина, которой предстоит плановое кесарево сечение, настроена на определенный вид наркоза, она может сообщить об этом своему лечащему врачу, который обязательно передаст информацию анестезиологу. Женщина подписывает информированное согласие о том, что она согласна на эпидуральную анестезию либо пишет отказ от регионарного наркоза.
Указывать причины, по которым принято решение в пользу общего наркоза, беременная не должна. Она вообще может не обосновывать свое решение даже в разговоре с врачом.
По закону, в случае письменного отказа роженицы от эпидурального или спинального наркоза, для нее автоматически используют общую анестезию. Тут второго решения быть не может. Но вот обратная ситуация, когда женщина хотела бы находиться в сознании во время операции, может повернуться по-разному.

У эпидуральной анестезии есть свои противопоказания. И как бы женщина ни умоляла доктора сделать ей угол в спину перед операцией, в просьбе будет отказано, если:
- ранее были травмы или имеются деформации позвоночника;
- в области предполагаемого введения иглы есть признаки воспаления;
- у роженицы низкое и пониженное давление;
- у женщины началось кровотечение или есть подозрение на начавшееся кровотечение;
- имеется состояние гипоксии плода.
Для женщин с такими особенностями считается лучшим общий наркоз.

Не станут спрашивать мнения пациентки о предпочтительном виде анестезии и в том случае, если имеется выпадение петель пуповины, при наличии у женщины системной инфекции, при необходимости удалить матку после извлечения малыша (по показаниям). Таким роженицам также проводится только общий наркоз. Других вариантов даже не рассматривается.

Отзывы
По словам практикующих врачей, для них более предпочтительным является общий наркоз, поскольку при нем роженица полностью расслаблена, и, как говорят сами хирурги, не мешает работать. Анестезиологам тоже технически проще проводить общий наркоз, чем рисковать в попытках нащупать нужное место внутри позвоночника. Но рекомендации Минздрава игнорировать нельзя, поэтому регионарную анестезию преподносят в качестве оптимальной.
По словам пациенток, они после общего наркоза приходят в себя быстрее и мягче. После эпидуральной анестезии еще долго сохраняется онемение в конечностях, что несколько ограничивает рекомендуемую раннюю физическую активность. Но возможность увидеть малыша в момент рождения, по словам многих мам, того стоит.

О видах и методах анестезии при операции смотрите в следующем видео.
- Кесарево сечение
- Плюсы и минусы
- Вещи в роддом
- Подготовка
- Типы наркоза
- Этапы
- Восстановление
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Анестезия при кесаревом сечении
Данная статья познакомит вас с основными современными методиками анестезии при кесаревом сечении: общей, эпидуральной и спинальной. Вы сможете узнать, в чем суть каждого из вышеперечисленных методов анестезии при кесаревом сечении, каковы их достоинства и недостатки, а также в каких ситуациях их применение наиболее целесообразно.
Информация по анестезии при кесаревом сечении в данной статье предназначена исключительно для общего развития. Мы настоятельно не рекомендуют использовать полученные знания для препирательства с анестезиологами во время экстренного кесарева сечения или «разбора полетов» после операции, т.к. в реальной практике при выборе метода анестезии анестезиологам всегда приходится делать поправки на текущую ситуацию: наличие необходимых медикаментов и опытных специалистов, индивидуальные особенности действия анестетиков на роженицу и т.п. Поэтому выбор методики обезболивания в каждом конкретном случае всегда должен оставаться за специалистом.
Чтобы принять правильное решение и предпочесть ту или иную методику анестезии при кесаревом сечении, необходимо знать достоинства и недостатки каждой из них. В нашей статье обсуждаются преимущества, недостатки и роль разных вариантов анестезии при кесаревом сечении.
Общая анестезия при кесаревом сечении
Общая анестезия при кесаревом сечении заключается в медикаментозном воздействии на роженицу с целью полной потери ей чувствительности и сознания.
Преимущества общей анестезии при кесаревом сечении:
- Легче переносится матерью, метод при правильном применении обеспечивает полное обезболивание;
- Быстрое введение в наркоз. Следовательно, операцию можно начать незамедлительно, что является особенно важным в случаях угрожаемых состояний плода;
- Превосходные условия для операции. Полное мышечное расслабление и отсутствие сознания у роженицы обеспечивают хорошие условия для работы хирурга;
- Стабильность сердечно – сосудистой системы. По сравнению со спинальной и эпидуральной анестезией, как правило, не бывает снижения давления, предшествующего моменту родов, поэтому общая анестезия является методом выбора для выполнения кесарева сечения на фоне угрожаемых состояний плода и тяжелой сердечной патологии матери;
- Более легкая и чаще практикуемая в операционных техника, чем спинальная или эпидуральная анестезия. По сравнению с методами спинальной или эпидуральной (вместе обе методики называются регионарной анестезией далее по тексту) анестезии, общей анестезии отдают предпочтение большее число анестезиологов.
Недостатки общей анестезии при кесаревом сечении:
- Риск невозможности произвести интубацию трахеи (поставить одноразовую пластиковую трубочку в трахею и подключить роженицу к аппарату искусственного дыхания) по разным причинам;
- Гипоксия (недостаток кислорода) у рожениц нарастает быстрее из-за сниженной емкости легких и более высокой потребности в кислороде, связанной с повышенным обменом веществ в условиях родового стресса;
- Риск аспирации (попадания в легкие желудочного содержимого) – обычно связан с трудностью или невозможностью быстрой защиты дыхательных путей;
- Повышение давления и учащение частоты сердечных сокращений в ответ на попытку подключения к системе искусственной вентиляции легких;
- Угнетение ЦНС новорожденного;
- Общие анестетики в различной степени проникают через плацентарный барьер, что чревато развитием депрессии ЦНС плода и новорожденного. Это имеет особое значение в случаях недоношенности или в ситуациях, когда удлиняется промежуток времени между введением в наркоз и родоразрешением (например, у больных с выраженным ожирением или при имевшихся ранее кесаревых сечениях или других полостных операций, когда можно ожидать развития спаечной болезни брюшной полости). Однако, благодаря использованию современных анестезиологических препаратов в акушерстве угнетение ЦНС новорожденного стало минимальным и непродолжительным, при правильном подборе препаратов оно не имеет серьезных последствий и не должно быть сдерживающим фактором для применения общей анестезии.
Таким образом, общая анестезия при кесаревом сечении показана:
- В случаях, когда необходимо быстрое родоразрешение, например, при угрожающих состояниях плода;
- В случаях, когда регионарная анестезия противопоказана, например, в связи с кровотечением;
- В случаях, когда регионарная анестезия невозможна из-за патологического ожирения или обширной операции на позвоночнике;
- В случаях, когда роженица отказывается от регионарной анестезии.
Эпидуральная анестезия при кесаревом сечении
Эпидуральная анестезия при кесаревом сечении заключается во введении анестетика в поясничную область спины между позвонками в эпидуральное пространство.
Преимущества эпидуральной анестезии при кесаревом сечении:
- Мать остается в сознании, следовательно, исключается риск невозможности интубации или аспирации. Более того, многие роженицы желают оставаться в сознании во время кесарева сечения, что дает их супругам возможность присутствовать на операции и обоим получать удовольствие от рождения ребенка;
- Относительная сердечно – сосудистая стабильность. Постепенное развитие обезболивания в этом случае способствует сохранению сердечно-сосудистой стабильности в отличие от гипертензивного (повышающего артериальное давление) ответа на индукцию (введение в наркоз, засыпание) при общей анестезии и гипотензивной (снижающей артериальное давление) реакции на быструю симпатическую блокаду, связанную со спинальной анестезией;
- Относительное сохранение двигательной способности, несмотря на адекватное устранение чувствительности – преимущество над спинальной анестезией, особенно у больных с мышечной патологией, например, миопатией;
- Исключение раздражения верхних дыхательных путей. В связи с этим эпидуральная анестезия более предпочтительна, чем общая у больных с бронхиальной астмой;
- Большая длительность. При затянутом или осложненном оперативном вмешательстве использование продленной анестезии с помощью катетеризации эпидурального пространства позволяет растянуть ее на любой желаемый период. При необходимости эпидуральная анестезия, начатая по поводу родов, может быть продолжена на время выполнения кесарева сечения или послеродовой перевязки труб;
- Послеоперационное обезболивание. Для послеоперационного обезболивания в эпидуральное пространство могут быть введены опиоиды (наркотические анальгетики – промедол, морфий).
Недостатки эпидуральной анестезии при кесаревом сечении:
- Опасность ошибочного внутрисосудистого введения. Не обнаруженное своевременно внутрисосудистое введение большой дозы местного анестетика может привести к развитию судорог и резкому снижению давления вследствие токсического действия на ЦНС и сердечно-сосудистую систему. Результатом такого осложнения может быть смерть матери или повреждение головного мозга;
- Опасность неумышленного субарахноидального введения (введение обезболивающего препарата под паутинную оболочку спинного мозга). В результате необнаруженного субарахноидального введения большой дозы местного анестетика, предназначенной для эпидуральной блокады, может развиться тотальный спинальный блок. Если при этом лечебные мероприятия запаздывают, возникают остановка дыхания и резкая гипотония, которые приводят к прекращению сердечной деятельности. Следовательно, в каждом случае до применения основной дозы местного анестетика должна вводиться тест – доза. Достаточно 2 минут ожидания, чтобы установить возможное возникновение субарахноидального блока. В любом случае введения местного анестетика, включая эпидуральную анестезию, необходимо иметь под рукой соответствующие средства для сердечно – легочной реанимации.
Технические трудности применения эпидуральной анестезии при кесаревом сечении:
- Эпидуральная техника, по сравнению с общей или спинальной анестезией, является более сложной. Она зависит от тактильной чувствительности (грубо говоря золотые ручки или растущие не совсем оттуда откуда надо). Идентификация эпидурального пространства осуществляется не так отчетливо, как при спинальной анестезии, когда появление спинномозговой жидкости указывает на правильное расположение кончика иглы. В связи с этим частота неудач при эпидуральных блокадах выше, чем при спинальной анестезии. Просвет эпидурального пространства составляет только 5 мм. Неумышленная пункция твердой мозговой оболочки, которая встречается в 2% случаев, может приводить к сильным постпункционным головным болям;
- Удлинение времени между введением в наркоз и началом операции. Требуется 10-20 минут от момента введения в наркоз (инъекции местного анестетика) до начала адекватной блокады. Таким образом, по сравнению с общей или спинальной анестезией, эпидуральная методика не может применяться, когда временной промежуток ограничен;
- Неадекватное обезболивание в 17% случаев. При эпидуральной анестезии, особенно при высоких введениях анестетика в поясничной области, могут не блокироваться крестцовые нервы, что приводит к дискомфорту во время хирургических манипуляций на органах таза. Иногда неадекватность эпидуральной анестезии обусловлена боковым расположением катетера в эпидуральном пространстве, что может приводить к односторонней блокаде. Чтобы удостовериться в адекватности двухстороннего обезболивания перед началом операции, чувствительность обеих половин тела должна быть проверена при помощи булавочных уколов. В случае односторонней блокады катетер медленно подтягивают на 1 – 2 см и повторно вводят местный анестетик.
При наличии опыта и достаточной бдительности серьезные неврологические осложнения, например, повреждения конского хвоста (пучок спинномозговых нервов), должны быть исключены. Изолированное повреждение нервного корешка, как результат эпидуральной анестезии, может быть следствием прямой травматизации иглой или катетером.
В 90-е годы по причинам, которые будут обсуждены ниже, при кесаревом сечении эпидуральная анестезия будет, в основном, вытеснена спинальной. В настоящее время эпидуральная анестезия показана в двух случаях. Во – первых, когда эпидуральный катетер был уже установлен, например, больная находилась в родах и методика эпидуральной анестезии была опробована как безопасная и эффективная. Во – вторых, при высоком акушерском риске, например, тяжелой преэклампсии, когда существует потребность в мягком изменении артериального давления (АД).
Спинальная анестезия при кесаревом сечении
Спинальная (спинномозговая) анестезия при кесаревом сечении заключается во введении анестетика в поясничную область спины между позвонками в подпаутинное пространство. При этом, в отличие от эпидуральной анестезии, требуется прокол плотной оболочки, окружающей спинной мозг (игла вводится несколько глубже, чем при эпидуральной анестезии).
Преимущества спинальной анестезии при кесаревом сечении:
- Превосходное обезболивание;
- Быстрое начало. В период подготовки к операции, не позднее, чем через 2 минуты от начала анестезии может быть начата обработка брюшной стенки;
- Более легкое исполнение. Спинальная анестезия, по сравнению с эпидуральной или общей, является более легкой в исполнении благодаря возможности точно определить конечный ориентир введения иглы;
- Отсутствие системной токсичности. В отличие от эпидуральной анестезии при ошибочном внутрисосудистом введении дозы местного анестетика токсические реакции со стороны ЦHC или сердечно – сосудистой системы, как правило, не возникают. В этом плане применение спинальной анестезии более безопасно, чем эпидуральной.
Недостатки спинальной анестезии при кесаревом сечении:
- Ограниченная продолжительность действия. При однократном спинальном введении длительность блокады ограничена свойствами анестетика (адекватное обезболивание в течение 2 часов, т.е. интервала, который обычно перекрывает потребности во времени при кесаревом сечении);
- Резкое начало действия и выраженная степень снижения артериального давления. Этот недостаток может быть нивелирован с помощью мер профилактики;
- Постпункционная головная боль. Частота постпункционной головной боли варьирует в различных лечебных учреждениях от 2% до 24% в зависимости от популярности метода и опыта сотрудников. Низкая или умеренная степень выраженности головной боли (продолжительностью 1-3 дня) не имеет существенного значения. Только сильно выраженная постпункционная головная боль является важной, потому что она длится в течение многих дней и месяцев, приводит к утрате трудоспособности.
Неврологические осложнения спинальной анестезии при кесаревом сечении:
- При анестезии с однократным введением – Использование стерильного инструментария, высокоочищенных местных анестетиков и вспомогательных препаратов, хороших игл обеспечивает профилактику таких серьезных осложнений, как бактериальный или химический менингит;
- При продленной спинальной анестезии – В качестве опасного неврологического осложнения этой методики описано повреждение конского хвоста. Его причины объясняют ошибочным расположением катетера, в результате чего требуются избыточные дозы концентрированного раствора местного анестетика, что может привес ти, в конечном итоге, к длительной остаточной блокаде нижних поясничных и крестцовых нервов. А также интраспинальным положением катетера, что чревато непосредственной травматизацией спинного мозга за счет его растяжения или разрыва вводимым объемом препарата. Для предотвращения подобного грозного осложнения следует помнить, что если рассчитанная общая доза местного анестетика оказалась недостаточной, чтобы вызвать ожидаемый блок, необходимо отказаться от последующих инъекций, катетер следует ввести повторно или предпочесть методику одномоментной спинальной анестезии или другую форму анестезии.
С учетом достоинств, указанных выше, мы считаем, что спинальная анестезия при кесаревом сечении является лучшей техникой для кесарева сечения. Правильная оценка недостатков метода, профилактика осложнений, а в случаях их развития – адекватное и своевременное лечение являются важными дополнениями к высказанному утверждению. В нашем центре все операции кесарева сечения проводятся под спинальной анестезией за исключением:
- Общая анестезия используется в случаях внутриутробной гипоксии плода или при наличии противопоказаний для регионарной анестезии (например, дородовое кровотечение, выраженная кардиальная патология, особенно заболевания сердца с цианозом, повышенное внутричерепное давление);
- Преждевременная отслойка плаценты, диагносцированная ультразвуковым исследованием, которая может предшествовать серьезному кровотечению, является противопоказанием к спинальной анестезии;
- Эпидуральная анестезия применяется в случаях, когда для предшествующего периода родов уже использовалась адекватная (достаточная) эпидуральная блокада.
Анестезия при кесаревом сечении
Метод обезболивания при кесаревом сечении определяется анестезиологом индивидуально для каждой роженицы и зависит от причины, приведшей к операции, от состояние самой беременной и плода, а также от вида операции: плановая или экстренная операции кесарева сечения.
При операции кесарева сечения возможно использование следующих методик анестезии:
- Региональная анестезия (эпидуральная или спинальная). При таком методе обезболивается только нижняя половина туловища, включая место операции.
- Общая анестезия (эндотрахеальный наркоз).
Эпидуральная анестезия при кесаревом сечении
Эпидуральная анестезия в родах является одним из эффективных методов, однако технически сложнее, чем спинальная и требует наличия специального оборудования и определенной квалификации анестезиолога. Эпидуральную анестезию выполняют для обезболивания как при обычных родах, так и при кесаревом сечении.
Эпидуральную анестезию обычно выполняют, когда роженица сидит прямо или лежит на боку, свернувшись калачиком, чтобы анестезиолог получил оптимальный доступ к позвоночнику. Если пробная доза проходит успешно, то в перидуральном пространстве, обычно, оставляют катетер, через который по мере необходимости добавляется лекарство, доза которого варьируется по мере необходимости.
Показания для эпидуральной анестезии: гестоз – улучшает почечный и плацентарный кровоток; при патологии сердечно-сосудистой системы (снижает нагрузку на сердце и снижает риск осложнений), экстренное кесарево сечение с полным желудком и др.
Противопоказания для эпидуральной анестезии в родах не отличаются от общих противопоказаний: низкое артериальное давление, риск кровопотери, применение антикоагулянтов, воспалительные реакции в месте пункции, отказ пациентки, тяжелые деформации позвоночника, поражения центральной нервной системы.
Возможны осложнения при эпидуральной анестезии: головная боль, боль в спине, артериальная гипотензия, дыхательная недостаточность, нарушение функции мочевого пузыря, аллергия и др.
Спинальная (спинномозговая) анестезия при кесаревом сечении
В большинстве случаев при проведении планового кесарева сечения анестезиологи выбирают спинальную анестезию. При этом роженица находится в бодрствующем состоянии, что обеспечивает безопасность со стороны дыхательных путей, ребенок рождается в хорошем состоянии. Спинальная анестезия также показана при экстренной необходимости осуществления кесарева сечения.
Методика может использоваться даже при небольшом опыте со стороны анестезиолога; анестезия наступает быстро и обеспечивает хорошие условия для оперирующего хирурга.
Спинальная анестезия выполняется в том же месте, что и эпидуральная, но с некоторыми отличиями: используется более тонкая игла, доза анестетика для спинального блока значительно меньше и вводится он ниже уровня спинного мозга в пространство, содержащее спинномозговую жидкость.
Спинальный блок осуществляют в положении женщины сидя или на боку. Если женщина сидит на краю операционного стола, то ее ступни ног располагаются на подставке, а тело наклоняется вперед и она опирается локтями на колени. Процедура может выполняться и когда женщина лежит на левом боку с максимально согнутыми бедрами и коленями. В любом случае необходимо добиться максимального сгибания спины.
Небольшой участок спины обрабатывают раствором антисептика, затем в пространство между двумя позвонками вводится игла для спинальной анестезии. Через несколько минут после введения препарата наступает блокада нервных волокон в нижней части тела, роженица начинает ощущать тепло, постепенно возникает онемение, снижается чувствительность, расслабляются мышцы нижних конечностей, и хирург может начать операцию уже через 5-7 минут.
После окончания введения местного анестетка на место пункции накладывается стерильная марлевая салфетка, которая фиксируется лейкопластырем. Роженице никогда не позволяют лежать на спине, так как в таком положении матка сдавливает полую вену, вызывая гипотонию (снижение артериального давления). Поэтому женщина лежит на боку, это достигается или наклоном операционного стола или вставкой валика под правый бок. Матка смещается немного влево и полая вена не сдавливается. Во время операции под спинальной анестезией роженицы дают маску с кислородом.
Как правило, при спинальной анестезии качество обезболивание настолько высокое, что женщина даже не понимает, что ее оперируют, но при возникновении неприятных ощущений, что случается редко, анестезия немедленно будет дополнена введением мощных внутривенных аналгетиков или женщину переведут на общий наркоз.
В зависимости от выбранного препарата блокада может длиться от одного до трёх часов. После отхождения от наркоза возможны не очень приятные ощущения – сильный озноб.
Преимущества спинальной анестезии перед эпидуральной анестезией при кесаревом сечении.
- Эффект развивается в течение нескольких минут: пригодна для обеспечения большинства срочных операций.
- Качество обезболивания выше, чем при эпидуральной анестезии, реже возникает неполное обезболивание.
- Спинальная анестезия технически проще, следовательно, снижает количество неудачных попыток и осложнений.
- Меньшие дозы местных анестетиков в несколько раз сводит к нулю риск токсических реакций.
- Отсутствует такое грозное осложнение при эпидуральной анестезии, как тотальный спинальный блок при непреднамеренном проколе твердой мозговой оболочки.
- Значительно дешевле общей и эпидуральной анестезии.
Преимущества спинальной анестезии перед общей анестезией при кесаревом сечении
- Роженица находится в сознании при появлении на свет ребенка, может услышать первый крик малыша, взять его на руки, в некоторых роддомах разрешают приложить к груди сразу после обработки пуповины, что способствует более раннему появлению лактации и эффективному сокращению матки.
- После общего наркоза первичный восстановительный период длится несколько часов, в течение которых женщина может находиться в заторможенном (полусонном) состоянии, а после спинальной анестезии женщина остается активной и по прибытии в послеоперационную палату, например, может сообщить по телефону радостное известие или заняться ребенком.
- Смертность при спинальной анестезии в несколько раз ниже, чем при общем наркозе, так как нет проблем трудной интубации (введения в гортань через рот специальной трубки с целью устранения нарушения дыхания), полного желудка и т.п.
Противопоказания к спинальной анестезии
- Отказ пациента.
- Отсутствие условий, если нет под рукой средств для реанимации (нет мониторинга, необходимых медикаментов, недостаточная квалификация персонала).
- Кровопотеря, обезвоживание.
- Нарушение свертывания крови, в противном случае может развиться тяжелая гипотония.
- Лечение антикоагулянтами (гепарин, варфарин).
- Сепсис.
- Инфекция кожи в месте пункции.
- Повышенное внутричерепное давление.
- Аллергическая реакция на местные анестетики.
- Брадикардия, нарушения сердечного ритма.
- Дистресс, гипоксия плода.
- Обострение герпетической инфекции.
- Заболевания центральной нервной системы
- Экстренность, отсутствие времени.
- Пороки развития плода, гибель плода.
- Пороки сердца, декомпенсация сердечной деятельности.
Возможные осложнения при спинальной анестезии
После спинальной анестезии может возникать характерная головная боль, которая может усиливаться при вставании или при подъеме головы и уменьшаться при горизонтальном положении. Может появиться как в день операции, так и на второй или на третий день. Локализация боли может быть любой. В типичных случаях боль возникает в лобной области, переносице, над глазницами и в висках, реже – в других областях.
Боль в спине (в поясничном отделе позвоночника) после анестезии; проходит самостоятельно через несколько дней. Обычно не требуется даже аналгетиков.
Общая анестезия при кесаревом сечении
При кесаревом сечении общая анестезия проводится при наличии противопоказаний к региональной анестезии, а также в тех случаях, когда женщина или оперирующий хирург не хотят, чтобы у роженицы сохранялось сознание во время операции: когда есть угроза для жизни и требуется немедленная операция, поскольку общий наркоз действует быстрее, при подозрении на плотное прикрепление плаценты (если плаценту не удастся отделить вручную производят экстренное удаление матки, а удаление любого органа проводят только под общим наркозом), если местная анестезия не удается.
Основной риск общей анестезии связан с контролем проходимости дыхательных путей. Одно из наиболее грозных осложнений общей анестезии в акушерстве – аспирация желудочного содержимого (всего лишь 30 мл кислого желудочного сока может привести к фатальному пневмониту).
Если предстоит операция под общей анестезией, то препарат для обезболивания введут женщине внутривенно, и через несколько секунд она уснет. Как только ее мышцы расслабятся, анестезиолог введет в трахею трубку, чтобы обеспечить безопасность легких и контролировать дыхание. При этом женщина находится в бессознательном состоянии и подключена к аппарату для искусственного дыхания. Во время операции контролируется проходимость дыхательных путей и состояние жизненно важных систем организма: измеряется артериальное давление и пульс.
Общий наркоз – метод обезболивания, который на сегодняшний день применяется только в самых экстренных случаях.
Какой наркоз лучше выбрать при кесаревом сечении?
WE ARE WORKING:
From 9 a.m. to 9 p.m.
На сегодняшний день к искусственным родам при помощи кесарева сечения прибегают все чаще. По статистике, таким путем рождается примерно каждый пятый ребенок, однако такой вид родоразрешения проводится строго по показаниям.
Конечно, каждую будущую маму волнуют вопросы, связанные с данной процедурой: безопасно ли это для ребенка, не вызовет ли осложнений? Благодаря консультации с врачами-экспертами нашей клиники, перед проведением операции вам удастся взвесить все «за» и «против» и получить максимум информации об этом способе родоразрешения.
Показания к кесареву сечению
Как правило, к кесареву сечению прибегают в случае, если беременность протекает с осложнениями , а естественные роды могут таить в себе некоторые риски для здоровья мамы и будущего малыша.
В настоящее время возраст первородящих женщин увеличился и следовательно, у женщины в возрасте, например, 35 лет больше хронических и сопутствующих заболеваний, чем у 20 летней женщины.
Если при постановке на учет по беременности выявились заболевания , которые могут негативно сказаться в родах, то пациентке проводят плановое кесарево сечение .
Если в период родов возникают осложнения, которые могут навредить малышу и маме при естественном родоразрешении, то проводят экстренное кесарево сечение .
В нашей клинике по беременности наблюдаются в основном женщины, забеременеть которым удалось при помощи методов ВРТ (Инсеминации, стимуляции, ЭКО , Донации,), это женщины и с эндокринной патологией и старшей возрастной группы.
Именно врач акушер-гинеколог взвешивает все риски естественного родоразрешения. Беременности у наших пациенток –очень долгожданны. Но если нет показаний для родоразрешения кесаревым сечением, то лучше рожать самостоятельно.
Плановое кесарево сечение может быть назначено вам врачом при наличии таких показаний:
- анатомически узкое строение таза, через который головка ребенка не сможет пройти;
- предлежание плаценты – состояние, при котором плацента перекрывает выход из матки;
- выраженный гестоз ;
- опухолевые образования органов малого таза, которые также могут препятствовать рождению ребенка естественным путем;
- герпес половых органов в активной стадии;
- крупный рубец на матке, образовавшийся после проведенных ранее хирургических вмешательств;
- поперечное положение плода;
- крупный плод;
- наличие некоторых заболеваний у будущей мамы: близорукости, заболевания сердечнососудистой системы и т.д.;
- возраст старше тридцати лет в сочетании с иными акушерскими факторами, способными препятствовать естественному процессу родов;
- бесплодие , имевшее место в прошлом;
- беременность наступила после экстракорпорального оплодотворения.
При заключении контракта на роды врач рассчитает сроки родоразрешения. За день, до предполагаемых родов вы будете госпитализированы, после гигиенических процедур и очистительной клизмы вас перевезут в операционную. Перед операцией следует одеть компрессионные чулки.
Экстренное кесарево сечение должно проводиться при возникновении любых осложнений во время естественных родов, которые могут угрожать здоровью плода и роженицы. Это может быть слабость родовой деятельности, предлежание плаценты с кровотечением, риск разрыва матки, кислородное голодание плода и т.д.
Анестезия при кесаревом сечении
Кесарево сечение может выполняться с использованием одного из существующих видов анестезии. Как правило, при подготовке к плановой операции вы сможете сами выбрать подходящий способ обезболивания после консультации с врачом. Сегодня при кесаревом сечении могут применяться следующие способы обезболивания:
- эндотрахиальный наркоз– медикаментозный сон, в который погружается роженица при введении газовой смеси через трубку, вставляемую в дыхательные пути. Такой метод обезболивания действует быстро, однако, выход из него сложнее. Может появиться тошнота, рвота, сонливость;
- эпидуральная анестезия – обезболивание обеспечивается за счет инъекции специального средства в спинномозговой канал, при этом чувствительность теряет лишь нижняя половина тела. Выбрав такой способ обезболивание, вы останетесь в сознании и сможете видеть и слышать все, что происходит в операционной.
Стоит отметить, что оба метода обезболивания таят в себе определенные риски для ребенка, о которых вас обязательно предупредит врач. Выбор метода анестезии обговаривается с роженицей заранее, во время консультации с врачом анестезиологом.
Проведение операции кесарева
Выполнение кесарева сечения ложится на плечи бригады медиков, в состав которой входит врач акушер-гинеколог , ассистент врача, анестезиолог, педиатр-неонатолог, операционные сестры. Плановая и экстренная операции имеют принципиально разные подходы. Плановая операция выполняется по заранее спланированному алгоритму, а экстренное кесарево сечение проводится, если из-за осложнений в процессе родов требуется срочно родоразрешить роженицу. Основными отличиями между плановой и экстренной операцией кесарева сечения являются:
- чаще всего при плановой операции используется эпидуральная анестезия, чтобы мама могла сразу же увидеть новорожденного;
- в экстренных ситуациях, как правило, врачи применяют общий наркоз, так как у женщины могут продолжаться схватки, которые помешают точно сделать укол в спинномозговой канал;
- при плановых операциях хирург всегда делает поперечный разрез, тогда как в экстренных случаях иногда приходится делать продольный, чтобы достать ребенка как можно скорее.
После того как ребенок будет вынут из матки, врачи убирают послед, после чего накладывают швы . Роженице ставится капельница с лекарством, способствующим сокращению матки. Обычно кесарево сечение с момента разреза до наложения последних швов длится около сорока минут.
Первые сутки после операции женщина остается под наблюдением врачей в реанимации. Ей назначают обезболивающие препараты, постоянно следят за общим состоянием, артериальным давлением и пульсом, выделениями из половых путей и контролируют сокращение матки. Уже через шесть часов разрешают вставать, а на вторые сутки можно ходить и начинать грудное вскармливание . Обязательно проводится УЗИ и ряд анализов. Если все в норме, вас выпишут уже через неделю.
Восстановительный период после кесарева
После кесарева сечения для полного восстановления вашему организму потребуется около восьми недель. Однако на протяжении первых четырех месяцев придется воздержаться от физических нагрузок и сексуальных контактов. Также, первые недели после операции необходимо обрабатывать швы на коже живота. При хорошем протекании послеоперационного периода вас с малышом могут выписать домой.
Как правило, после выписки из роддома, вам будет назначен прием у врача, чтобы тот смог оценить процесс заживления швов и восстановления вашего организма. Вам также будет рекомендована особая диета, если вы будете кормить ребенка грудью.
Возможные осложнения
По нашим наблюдениям, кесарево сечение в некоторых случаях вызывает ряд осложнений:
- попадание инфекции,
- осложнения после анестезии,
- кровопотери,
- нарушение работы кишечника и т.д.
Как и после любого другого хирургического вмешательства, реабилитационный период может продлиться немного дольше, чем вы ожидаете. Для предотвращения развития эндометрита врач может назначить антибиотики.
Последствия кесарева сечения всегда строго индивидуальны. Дети, рожденные таким способом, нисколько не отличаются от тех, кто был рожден естественным путем.
Анестезия при кесаревом сечении. Методы выбора, показания и противопоказания.
Анестезия (от греч. «без чувства») – процесс уменьшения чувствительности тела или его части вплоть до полного прекращения восприятия информации об окружающей среде и собственном состоянии.
Нейроаксиальные анестезии (спинномозговая и эпидуральная) в настоящее время являются методом выбора при операции кесарева сечения (в 90% случаев). И показания к общей анестезии при кесаревом сечении определяются только наличием противопоказаний к нейроаксиальным методам обезболивания.
Чаще общая анестезия проводится у пациенток группы высокого риска, чаще в экстренных ситуациях и при угрожающих жизни условиях: массивная кровопотеря, нарушение гемостаза, поражение внутренних органов.

Общая анестезия.
При общей анестезии лекарственные препараты вводятся внутривенно, пациентке во время операции проводится искусственная вентиляция легких. Для чего производят интубацию трахеи, в ее просвет вводят пластиковую трубку, по которой кислород из аппарата ИВЛ поступает в легкие.
Показания к общей анестезии при кесаревом сечении:
- наличие у женщины аллергии на препараты, используемые для регионарной анестезии;
- категорический отказ пациентки от спинномозговой или перидуральной анестезии;
- анатомические изменения позвоночника;
- ожирение женщины;
- экстренные акушерские ситуации;
- истинное приращение плаценты.
К недостаткам общего наркоза относятся его осложнения и последствия, как для матери, так и для ребенка.
Прежде всего, это воздействие наркотических препаратов на плод, при котором он находится в состоянии наркотического сна, что способствует развитию депрессии центральной нервной системы ребенка.
Эпидуральная анестезия.
Суть эпидуральной анестезии заключается во введении в эпидуральное пространство анестетических препаратов. Прокол делается именно в области связок, между позвоночными отростками. В результате чего нижняя часть тела теряет чувствительность.
Во время эпидуральной анестезии женщина находится в полном сознании и имеет возможность услышать первый крик ребенка, увидеть его и даже приложить к груди. При данном виде анестезии воздействие лекарственных препаратов на плод минимальное.
Риски эпидуральной анестезии:
- риск внутрисосудистого введения препарата вплоть до судорог и летального исхода;
- введение анестетика субарахноидально (под паутинную оболочку) и развитие спинального блока.
Спинномозговая анестезия.
При спинальной анестезии анестетик вводится в пространство вокруг спинного мозга, который омывает спинномозговая жидкость. Иглой прокалывается то же самое место между позвонками, что и при проведении эпидуральной анестезии, только используется более тонкая игла, которая должна миновать твердую оболочку спинного мозга.
При спинномозговой анестезии обезболивание достигается в 100% случаев в отличии от эпидуральной анестезии. Анестезия наступает значительно быстрее, через 5 – 7 минут. Кроме того, это более дешевый и менее болезненный метод. При спинномозговой анестезии требуется меньшая доза анестетика.
Побочные эффекты спинномозговой анестезии:
-
осложнения в виде болей в спине в течение нескольких месяцев;
резкое падение артериального давления;
Противопоказания к нейроаксиальной анестезии:
- нежелание пациента;
- недостаточная компетентность врача в технике обезболивания;
- выраженная гиповолемия;
- нарушение свертывания крови;
- гнойное поражение тканей в месте пункции;
- непереносимость местных анестетиков;
- тяжелая печеночная недостаточность;
- татуировка в месте пункции.
На платформе Vikids вы можете:

