Норма общего анализа крови во время беременности. Гемоглобин, тромбоциты, гематокрит, эритроциты и лейкоциты при беременности. Клинический анализ крови во время беременности. Гематологические изменения при беременности.

Нормы анализа крови при беременности: краткое содержание статьи
- Значимыми гематологические изменениями в течение беременности являются физиологическая анемия, нейтрофилия, умеренная тромбоцитопения, повышение факторов свертывания крови и снижение фибринолиза.
- К 6-12 неделям беременности объем плазмы крови повышается примерно на 10-15 %. Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно.
- Количество эритроцитов начинает увеличиваться на 8-10 неделях беременности и к концу беременности увеличивается на 20-30% (250-450 мл) относительно нормального уровня для небеременных женщин к концу беременности Значительное увеличение объема плазмы относительно увеличения количества гемоглобина и объема эритроцитов приводит к умеренному снижению уровня гемоглобина (физиологическая анемия беременных), что наблюдается у здоровых беременных.
- У беременных женщин возможно незначительное снижение количества тромбоцитов по сравнению со здоровыми небеременными женщинами.
- Количество нейтрофилов начинает расти на втором месяце беременности и стабилизируется во втором или третьем триместрах, в это время количество лейкоцитов. Абсолютное количество лимфоцитов не изменяется.
- Уровень некоторых факторов свертывания крови меняется в течение беременности.

В данной статье описаны гематологические изменения, происходящие во время беременности, наиболее важными из которых являются:
- Повышение объема плазмы крови и уменьшение гематокрита
- Физиологическая анемия, низкий гемоглобин
- Повышенные лейкоциты при беременности
- Нейтрофилия
- Умеренная тромбоцитопения
- Повышение прокоагулянтных факторов
- Уменьшение фибринолиза
Анализы, упоминаемые в статье
| Общий анализ крови | Подсчет ретикулоцитов | Гемостазиограмма |
| АЧТВ | Протромбиновое время | Антитромбин III |
| Протеин С | Агрегация с ристоцетином | Сывороточное железо |
| Ферритин | Трансферрин | Фибриноген |
| Антигрупповые антитела | Резус-антитела | Эритропоэтин |
Как сдать анализы крови и получить скидку 5%? Зайдите в интернет-магазин лабораторий ЦИР!
Объем плазмы крови
К 6-12 неделям беременности объем плазмы крови повышается примерно на 10-15 %. Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно. В среднем объем плазмы крови увеличивается на 1100-1600 мл в триместр, и в результате объем плазмы за беременность увеличивается до 4700-5200 мл, что на 30 до 50% выше объема плазмы у небеременных женщин.
В течение беременности активность ренина плазмы крови имеет тенденцию повышаться, при этом уровень предсердного натрийуретического пептида несколько снижается. Это говорит о том, что увеличение объема плазмы вызвано недостаточностью сосудистой системы, к которой приводит системная вазодилатация (расширение сосудов во всем организме) и увеличение сосудистой емкости. Так как изначально увеличивается именно объем плазмы крови, то его воздействие на почечные и предсердные рецепторы приводит к противоположным воздействиям на гормональный фон (снижение активности ренина плазмы и увеличение натрийуретического пептида). Эта гипотеза также подтверждается наблюдением, что повышение потребления натрия не влияет на дальнейшее увеличение объема плазмы крови.
После родов объем плазмы сразу снижается, но вновь повышается через 2-5 дней, возможно из-за увеличения секреции альдостерона, происходящей в это время. Затем объем плазмы вновь постепенно снижается: через 3 недели после родов он все ещё повышен на 10-15% относительно нормального уровня для небеременных женщин, но обычно полностью приходит норме через 6 недель после родов.
Эритроциты при беременности, СОЭ при беременности
Количество эритроцитов начинает увеличиваться на 8-10 неделе беременности и к концу беременности увеличивается на 20-30% (250-450 мл) относительно нормального уровня для небеременных, в особенности у женщин, принимавших препараты железа во время беременности. Среди беременных, не принимавших препараты железа, количество эритроцитов может увеличиваться только на 15-20%. Продолжительность жизни эритроцитов немного снижается в течение нормальной беременности.
Уровень эритропоэтина при нормальной беременности повышается на 50% и его изменение зависит от наличия осложнений беременности. Повышение эритропоэтина в плазме приводит к увеличению количества эритроцитов, которые частично обеспечивают высокие метаболические требования в кислороде в течение беременности.
У женщин, не принимающих препараты железа, средний объем эритроцитов снижается во время беременности и в третьем триместре в среднем составляет 80-84 фл. Однако, у здоровых беременных и у беременных с умеренным дефицитом железа средний объем эритроцитов увеличивается примерно на 4 фл.
СОЭ при беременности увеличивается, что не имеет диагностического значения.
Анемия при беременности, гемоглобин при беременности, гематокрит при беременности, низкий гемоглобин при беременности
Снижение гемоглобина при беременности
Значительное увеличение объема плазмы относительно увеличения количества гемоглобина и объема эритроцитов приводит к умеренному снижению уровня гемоглобина (физиологическая анемия или низкий гемоглобин у беременных), что наблюдается у здоровых беременных. Самая большая разница между темпами роста объема плазмы крови и количества эритроцитов в материнском кровотоке, формируется в течение конца второго, начале третьего триместра (снижение гемоглобина обычно происходит в 28-36 недель беременности). Концентрация гемоглобина повышается благодаря прекращению увеличения объема плазмы и продолжения повышения количества гемоглобина. Наоборот, отсутствие появления физиологической анемии является фактором риска мертворождения.
Анемия при беременности
Установление четкого определения анемии у беременных женщин достаточно сложно, т.к. оно складывается из связанных с беременностью изменений в объеме плазмы крови и количества эритроцитов, физиологическими различиями в концентрации гемоглобина между женщинами и мужчинами и частотой использования препаратов железа при беременности.
- Центр профилактики и контроля заболеваний определил анемию, как уровень гемоглобина меньше, чем 110 г/л (гематокрит меньше 33%) в первом и третьем триместрах и менее, чем 105 г/л (гематокрит менее 32%) во втором триместре.
- ВОЗ определила анемию у беременных, как снижение гемоглобина меньше 110 г/л (11 г/дл) или гематокрит меньше 6,83 ммоль/л или 33%. Тяжелая анемия беременных определяется уровнем гемоглобина меньше 70 г/л и нуждается в медицинском лечении. Очень тяжелая анемия определяется уровнем гемоглобина меньше 40 г/л и нуждается в неотложной медицинской помощи в связи с риском застойной сердечной недостаточности.
Женщины со значением гемоглобина ниже этих уровней считаются анемичными и должны подвергаться стандартным анализам (общий анализ крови с оценкой мазка периферической крови, подсчет ретикулоцитов, сывороточное железо, ферритин, трансферрин). Если при обследовании отклонений не выявлено, то гемоглобин, сниженный до уровня 100 г/л можно считать физиологической анемией с большим разнообразием факторов, влияющих на нормальный уровень гемоглобина у конкретного человека.
Хроническая тяжелая анемия наиболее распространена у женщин в развивающихся странах. Снижение материнского гемоглобина ниже 60 г/л приводит к уменьшению объема амниотической жидкости, вазодилатации мозговых сосудов плода и изменение частоты сердечного ритма плода. Также повышается риск преждевременных родов, самопроизвольных выкидышей, рождения детей с низким весом и мертворождения. Кроме того, тяжелая анемия (гемоглобин меньше 70 г/л) повышает риск материнской смертности. Нет данных, что анемия повышает риск врожденных аномалий плода.
Тяжелая хроническая анемия обычно связана с недостаточным запасом железа (из-за недостаточного потребления с пищей или кишечных глистных инвазий), дефицитом фолатов (из-за недостаточного потребления и хронических гемолитических состояний, таких как малярия). Таким образом, предупреждение хронической анемии и улучшение исход беременности возможно при применении пищевых добавок и использовании мер контроля за инфекциями.
Проведение переливания крови и эритроцитарной массы (в тех местах, где доступно безопасное переливание крови) является разумным агрессивным лечением тяжелой формы анемии, особенно если есть признаки гипоксии плода.
Признаки физиологической анемии беременных исчезают через 6 недель после родов, когда объем плазмы возвращается к норме.
Потребность в железе
При одноплодной беременности потребность в железе составляет 1000 мг за беременность: примерно 300 мг для плода и плаценты и, примерно, 500 мг, если таковые имеются, для увеличения количества гемоглобина. 200 мг теряется через кишечник, мочу и кожу. Так как у большинства женщин нет адекватного запаса железа для обеспечения потребностей во время беременности, то железо обычно назначают в составе мультивитаминов, или как отдельный элемент. В целом, у женщин, принимающих препараты железа, концентрация гемоглобина выше на 1 г/дл, чем у женщин, не принимающих железо.
Потребность в фолатах
Ежедневная потребность в фолатах для небеременных женщин составляет 50-100 мкг. Повышение количества эритроцитов во время беременности приводит к увеличению потребностей в фолиевой кислоте, что обеспечивается увеличением дозы фолиевой кислоты до 400-800 мкг в сутки, для предотвращения дефектов нервной трубки у плода.
Тромбоциты при беременности
В большинстве случаев, количество тромбоцитов во время неосложненной беременности остается в пределах нормы для небеременных женщин, но так же у беременных женщин возможно и снижение количества тромбоцитов по сравнению со здоровыми небеременными женщинами. Количество тромбоцитов начинает расти сразу после родов и продолжает увеличиваться в течение 3-4 недель, пока не вернется к нормальным значениям.
Тромбоцитопения при беременности
Наиболее важное в акушерстве изменение в физиологии тромбоцитов при беременности – это тромбоцитопения, которая может быть связана с осложнениями беременности (тяжелая преэклампсия, HELLP-синдром), медикаментозными расстройствами (иммунная тромбоцитопения) либо может являться гестационной тромбоцитопенией.
Гестационная или случайная тромбоцитопения протекает бессимптомно в третьем триместре беременности у пациенток без предшествующей тромбоцитопении. Она не ассоциирована с материнскими, плодными или неонатальными осложнениями и спонтанно разрешается после родов.
Лейкоциты при беременности
При беременности наблюдается лейкоцитоз, в основном связанный с повышением циркулирующих нейтрофилов. Количество нейтрофилов начинает расти на втором месяце беременности и стабилизируется во втором или третьем триместрах, в это время количество лейкоцитов увеличивается с 9*10^9 /л до 15*10^9/л. Количество лейкоцитов снижается до референсного интервала для небеременных женщин к шестому дню после родов.
В периферической крови у беременных женщин может быть небольшое количество миелоцитов и метамиелоцитов. По данным некоторых исследований наблюдается увеличение количества юных форм нейтрофилов во время беременности. Тельца Доли (голубое окрашивание цитоплазматических включений в гранулоцитах) считаются нормой у беременных женщин.
У здоровых женщин при неосложненной беременности не происходит изменений абсолютного количества лимфоцитов и нет значительных изменений в относительном количестве Т- и В-лимфоцитов. Число моноцитов обычно не изменяется, число базофилов может немного снижаться, а число эозинофилов может несколько повышаться.
Факторы свертывания крови и ингибиторы
При нормальной беременности происходят следующие изменения уровней факторов свертывания крови, приводящие к физиологической гиперкоагуляции:
- Из-за гормональных изменений при беременности снижается активность общего протеин S антигена, свободного протеин S антигена и протеина S.
- Устойчивость к активированному протеину С повышается во втором и третьем триместрах. Данные изменения были выявлены при проведении тестов первого поколения с использованием чистой плазмы крови (т.е. не лишенной фактора V), однако этот тест редко применяется клинически и имеет лишь исторический интерес.
- Фибриноген и факторы II, VII, VIII, X, XII и XIII повышаются на 20-200%.
- Повышается фактор фон Виллебранда.
- Повышается активность ингибиторов фибринолиза, TAF1, PAI-1 и PAI-2. Так же заметно повышается уровень PAI-1.
- Уровни антитромбина III, протеина С, фактора V и фактора IX чаще всего остаются без изменений или повышаются незначительно.
Конечный результат данных изменений – повышение тенденции к тромбообразованию, увеличение вероятности венозных тромбозов в течение беременности и, особенно, в послеродовый период. Наряду с сокращением миометрия и повышением уровня децидуального тканевого фактора, гиперкоагуляция защищает беременную от чрезмерного кровотечения во время родов и отделения плаценты.
АЧТВ остается в норме в течение беременности, но может немного снижаться. Протромбиновое время может укорачиваться. Время кровотечения не изменяется.
Сроки нормализации активности свертывания крови в послеродовый период могут варьировать в зависимости от факторов, но все должно вернуться в нормальные рамки через 6-8 недель после родов. Гемостазиограмму не нужно оценивать ранее, чем через 3 месяца после родов и после завершения лактации для исключения влияния факторов беременности.
Влияние факторов приобретенной либо наследственной тромбофилии на беременность является сферой для исследований.
Послеродовый период
Гематологические изменения, связанные с беременностью, возвращаются в нормальные рамки через 6-8 недель после родов. Скорость и характер нормализации изменений, связанных с беременностью, конкретных гематологических показателей описаны выше в разделе, посвященном каждому параметру.
Какие нормы анализа крови при беременности существуют и каковы причины отклонений?
Во время беременности организм женщины претерпевает значительные изменения. Естественно, что на это не может отреагировать столь тонкое исследование, как биохимический анализ крови. Эта процедура включает в себя определение мельчайших количеств особых “индикаторных” веществ в плазме крови. Так как уровень содержания этих соединений сильнейшим образом зависит от работы многих внутренних органов, то по значениям биохимического анализа крови можно в значительной мере судить о состоянии всего организма в целом.
Во время вынашивания ребенка организм будущей матери перестраивается для того, чтобы обеспечить нормальное протекание беременности и родов. Из-за этого некоторые ключевые показатели биохимического анализа крови беременной женщины настолько сильно отличаются от таковых у обычного человека, что это можно воспринять как признак патологии. В этой ситуации становятся практически неразличимыми и реальные патологические изменения, которые неопытный специалист может спутать с нормальными колебаниями при беременности.
Поэтому врач должен четко понимать причины и диапазон изменений в биохимическом анализе крови, чтобы не бить тревогу попусту с одной стороны и не пропустить начало заболевания с другой.
Так как беременность и ее характер изменяются со временем, то и показатели исследования женщины могут несколько изменяться. Обычно указывают на нормы, характерные в среднем для каждого триместра:

Первая особенность, которая бросается в глаза при рассмотрении нормального биохимического анализа беременной женщины, является постепенное снижение количества общего белка крови (гипопротеинемия) – примерно на 15% перед родами относительно показателей до беременности. Протеины плазмы крови выполняют многие важнейшие функции, например, альбумины – транспортную и роль депо аминокислот, некоторые глобулины вырабатываются иммунной системой и защищают организм от инфекционных агентов.
При беременности наблюдается постепенное снижение фракции альбуминов при некотором росте глобулинов, на что указывает такой показатель, как соотношение “альбумин/глобулин” – в норме он составляет 1,3-1,32, а при беременности снижается до значений 0,85-0,84. Поэтому более корректно называет такие изменения биохимического анализа крови беременной женщины “гипоальбуминемией”. Причина этого проста – при развитии плода требуется огромное количество аминокислот, потребность в которых не полностью покрывается за счет питания, поэтому и подключаются внутренние резервы.
Так как альбумины являются транспортом для большого количества нерастворимых в воде веществ (в том числе и некоторых лекарственных препаратов), то назначение любого лекарства беременной должно учитывать этот фактор. По причине снижения количества белков плазмы крови, у беременной женщины возникают так называемые онкотические отеки – протеины удерживают воду внутри сосудов, поэтому при снижении их уровня жидкость из сосудистого русла проникает в ткани.
Другим показателем биохимического анализа крови беременной женщины, имеющем тенденцию к снижению по сравнению с уровнем обычного человека, является глюкоза крови, средний уровень которой снижается с 4,0-5,0 ммоль/л до значений 3,5-3,8 ммоль/л. Своим возникновением небольшая гипогликемия беременных обязана примерно тем же факторам, что и обуславливают снижение количества альбуминов – растущему плоду, помимо строительного материала (аминокислот), необходимо и большое количество энергии, которую дает глюкоза. Снижение содержания углеводов плазмы крови имеет выраженные последствия – во-первых, именно с этим явлением связаны приступы сильного голода у беременных женщин, во-вторых, неопытный врач может просмотреть относительную инсулиновую недостаточность, которая характеризуется незначительным повышением глюкозы крови.
При этом перед родами у женщины сахар натощак может быть на уровне 4,5-5 ммоль/л, что является нормой для обычного человека, но повышением показателя для беременной женщины.
Еще одним важным показателем биохимического анализа крови, испытывающий изменение во время беременности, является значение уровня такого фермента как щелочная фосфатаза. Однако, в отличии от предыдущих, он наоборот повышается, причем довольно значительно – почти в три раза. При исследовании обычного человека щелочная фосфатаза характеризует состояние печени, костей и лимфатической системы – органов, где наблюдается наибольшее содержание этого фермента. Причем этому показателю значительное внимание оказывают онкологи – сильное повышение наблюдается при многих злокачественных заболеваниях системы крови, костей, печени.
В случае беременной женщины такое значительное повышение уровня щелочной фосфатазы объясняется ее высоким содержанием в плаценте и быстрым развитием костной системы плода. Поэтому больше следует беспокоиться при низком уровне данного показателя – это может свидетельствовать о пороках или задержке развития.
Остальные показатели биохимического анализа крови беременной женщины изменяются очень незначительно и поэтому их практически невозможно различить от врожденных особенностей и физиологических колебаний.
Важно понимать, что описанные показатели исследования у беременной женщины меняются не только по причине особенностей данного периода, но и в результате патологий, поэтому необходимо знать “допустимый коридор” изменений. К тому же, следует учитывать, что никакие значения биохимического анализа беременной женщины в норме не меняются резко – разница от состояния до зачатия постепенно нарастает, становясь максимальной перед родами. Любые резкие перепады могут быть свидетельством патологического процесса. В связи с этим следует всегда сопоставлять данные биохимического анализа крови беременной женщины со специальной таблицей и предыдущими исследованиями.
Учебное видео расшифровки биохимического анализа крови
– Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний”
Беременность – необходимые анализы, возможные отклонения

У многих вызывает душевный трепет задержка менструации – беременность является самым лучшим (а в этой статье мы будем говорить только об этой стороне вопроса) побочным действием такого «нарушения цикла».
В статье мы рассмотрим самые распространенные виды анализов, которые сдаются во время беременности, поговорим о некоторых патологиях, возникающих как до беременности, так и во время нее.
Не секрет, что для того, чтобы беременность прошла хорошо, без осложнений для матери и ребенка, необходимо сдавать разные анализы, контролировать свое состояние, наблюдаться у специалиста.
Скрининг при беременности
Скрининг во время беременности – это анализ, который назначают женщинам в первые два триместра. Проводят скрининг для выявления серьезных врожденных пороков ребенка: синдромов Эдвардса и Дауна, патологий развития нервной трубки.
Первый скрининг при беременности проводят на сроке 11-13 недель: исследуют венозную кровь беременной женщины и обследуют плод на УЗИ. Благодаря этому анализу можно увидеть расположение рук и ног ребенка, изучить его телосложение, сердце, кровеносную систему.
С помощью первого скрининга при беременности определяют также уровень белков РАРР-А и ХГ. При беременности эти два показателя – ассоциированный с беременностью протеин А и хорионический гонадотропин дают возможность выявить отклонения уже на таком раннем сроке.
Второй скрининг при беременности проводят на 16-18 неделях беременности. Выявляют с помощью анализа уровень трех гормонов: свободный эстриол, АФП и хорионический гонадотропин. При беременности эти показатели дают возможность выявить патологии развития плаценты, хромосомные нарушения плода, наличие синдрома Дауна, врожденных пороков в развитии, угрозу смерти плода.
Однозначно трактовать результаты первого и второго скринингов при беременности нельзя. Всегда следует помнить, что результаты анализов указывают всего лишь на вероятность развития тех или иных патологий. Кроме этого, следует учитывать, что отклонения от нормы могут быть связаны с несвоевременной сдачей крови на анализ или приемом гормонов. Трактовать результаты анализов может только специалист (в лучшем случае, не один), который при необходимости назначит дообследование.
ПЦР при беременности
ПЦР – это метод исследования крови при помощи полимеразно-цепной реакции. У многих беременных женщин направление на такой анализ вызывает недоумение, т.к. чаще всего его назначают еще до беременности. Но, тем не менее, ПЦР во время беременности важен, поскольку дает возможность выявить ряд скрытых инфекций и вовремя назначить лечение – на сроке до 20 недель многие антибиотики еще можно принимать. Чаще всего беременным женщинам назначают ПЦР анализ на микоплазму, хламидии, цитомегаловирус, уреаплазму.
Гемостазиограмма при беременности
Гемостазом называют систему коагуляции и свертывания крови. Гемостаз при беременности меняется, что вызвано изменением гормонального фона и тем, что в плаценте и матке появляется еще один круг кровообращения. Повышенная свертываемость крови, которая появляется из-за нарушения системы гемостаза, может вызвать развитие тромбогеморрагического синдрома, и, как следствие, замирание беременности, гибель плода. А разжижение крови сверх нормы может стать причиной сильного кровотечения во время родов.
Гемостазиограмма при беременности (исследование крови) делается для того, чтобы вовремя выявить и предупредить указанные выше проблемы. Если есть основания, гемостазиограмма при беременности делается несколько раз.
Обязательно гемостазиограмма при беременности делается в таких случаях:
- если у женщины раньше была диагностирована замершая беременность, или было несколько выкидышей;
- если у беременной женщины повышено давление, есть отеки на ногах, руках, проявления гестоза (осложнение, возникающее при беременности, характеризующееся нарушением кровотока, сосудов, других жизненно важных органов);
- если анализ мочи показал наличие в ней белка;
- если у беременной женщины обнаружены гипертонус матки и угроза прерывания беременности.
Бесплодие, связанное с патологиями спермы
Есть такие отклонения, при которых наступление беременности возможно только при помощи искусственного оплодотворения, методами ИКСИ или ЭКО или после лечения мужчины-партнера – азооспермия и тератозооспермия.
Естественным путем беременность при азооспермии наступить не может, поскольку при этом заболевании у мужчины в сперме не обнаруживаются сперматозоиды. Беременность может наступить после оплодотворения донорскими сперматозоидами или все же сперматозоидами мужчины, у которого обнаружена азооспермия – после прохождения лечения. И в первом, и во втором случае приходится использовать метод искусственного оплодотворения.
Тератозооспермия и беременность. Такое заболевание у мужчины-партнера также требует лечения, т.к. в его сперме обнаруживаются патологические формы сперматозоидов (больше 50%). Если мужчина не пройдет лечение, и оплодотворение все-таки произойдет, высока вероятность выкидыша.
Существуют и другие патологии спермы, из-за которых возможно бесплодие – олигоспермия и астенозооспермия. Во многих случаях хороший результат при этих заболеваниях дал препарат Спеман. Беременность, судя по многочисленным отзывам от женщин, наступала уже через 2-3 месяца приема препарата мужчиной-партнером. Улучшения показателей спермы наблюдались уже через полтора месяца приема лекарства Спеман. Беременность в этом случае все равно рекомендовали отложить еще как минимум на полтора месяца.
Почему помогает Спеман? Беременность наступает благодаря улучшению подвижности сперматозоидов, уменьшению вязкости спермы и улучшению сперматогенеза.
Беременность и различные отклонения
Эктопическая беременность – такая, при которой оплодотворенная яйцеклетка прикрепляется не в эндометрии матки, а в маточной трубе, брюшине, яичнике, шейке матки. Последствия, которые влечет за собой эктопическая беременность – разрыв органа, в котором прикрепился эмбрион, кровотечение.
Диагностируется эктопическая беременность тяжело, т.к. все характерные для нормальной беременности симптомы наблюдаются и в этом случае: тошнота, болезненность груди, задержка менструации. Беременность внематочную начинают подозревать, если беременная женщина жалуется на боли в области живота, таза, нижней части спины. Признаком патологии может быть и менструация при беременности.
Окончательно определяется эктопическая беременность после анализа крови и пункции прямокишечно-маточного углубления.
Лечение эктопической беременности может быть медикаментозным – используют препарат Метотрексат, под действием которого оплодотворенная яйцеклетка рассасывается, или хирургическим.
Менструация при беременности, о которой мы уже упомянули – отклонение, которое может говорить не только об эктопической беременности. Известно много случаев, когда обошлась без последствий менструация при беременности – нередко из-за этого женщина узнавала о своей беременности только на 2-4 месяцах, но игнорировать эту патологию нельзя, т.к. она может сказаться на более поздних сроках. Менструация при беременности может указывать на нарушения гормонального фона, на отслойку плаценты и на угрозу выкидыша, а значит, требует безотлагательного лечения.
Аденомиоз и беременность. Аденомиоз – это врастание эндометрия матки в ее стенки. Эндометрий имеет большое значение для репродуктивного здоровья женщины, поскольку именно в эту ткань внедряется оплодотворенная яйцеклетка. От состояния эндометрия напрямую зависит течение беременности.
Нельзя сказать, что аденомиоз и беременность – два взаимоисключающих понятия. Заболевание может стать причиной бесплодия, но прогноз у него хороший, т.к. аденомиозу не свойственно переходить в злокачественную форму. Кроме этого, известны случаи, когда беременность наступала и при аденомиозе. В этом случае есть вероятность срыва беременности, поэтому женщина должна находиться под контролем наблюдающего врача. Зафиксированы и такие случаи, когда беременность, благодаря тому, что менструации прекратились (соответственно, перестал разрастаться эндометрий), приводила к тому, что течение аденомиоза улучшалось. В некоторых случаях заболевание благодаря беременности исчезало полностью.
АФС и беременность. АФС – это антифосфолипидный синдром, при котором в сосудах плаценты образуются тромбы. Последствия заболевания – отслойка плаценты, задержка развития плода и его гибель, гестоз. Положение может спасти только своевременное врачебное вмешательство. Женщинам с АФС при беременности могут назначить Вобэнзим, Аспирин кардио, Тромбо АСС.
Гирсутизм и беременность. Гирсутизм или избыточное оволосение – это проявление нарушения гипофизарной функции, работы яичников, надпочечников, гормонального всплеска. Гирсутизм при беременности возникает часто – из-за неустойчивого гормонального фона.
Если же гирсутизм является внешним проявлением чрезмерной андрогенной активности, у женщины могут быть проблемы с наступлением беременности. В этих случаях для коррекции гормонального фона и лечения бесплодия могут назначить Климен – эстрогенно-гестагенный препарат.
Фиброаденома и беременность. Фиброаденома – это опухоль груди доброкачественного характера. Заболевание не является противопоказанием или препятствием к беременности, хотя лучше планировать ее уже тогда, когда будет решен вопрос с фиброаденомой – будет проведена биопсия и, при необходимости, операция по удалению уплотнений. Особенно рекомендуется такая операция тем, кто планирует оплодотворение по методу ЭКО – из-за гиперстимуляции яичников опухоль может увеличиться. После операции по удалению фиброаденомы беременность можно планировать уже через одну или две недели.
Фолликулы при беременности. Многие после получения результатов УЗИ задаются вопросом, могут ли созревать фолликулы во время беременности. У беременной женщины, у которой наступила овуляция, и произошло оплодотворение яйцеклетки, фолликулы созревать не могут, это обусловлено физиологией.
Витамины и беременность
И в завершение немного о лекарствах, которые часто назначают беременным женщинам. Существует миф о том, что комплекс Аевит при беременности полезен и необходим. Это не так, хотя сами по себе оба витамина А и Е, которые входят в состав препарата нужны человеку, поскольку принимают участие в обменных процессах, хорошо сказываются на состоянии кожи, слизистых, зрении. Просто следует учитывать, что лечебные, а не профилактические дозы витаминов содержатся в Аевите. Во время беременности из-за ухудшения кровообращения может возникнуть передозировка витаминов, что чревато отклонениями в развитии плода (витамин А обладает тератогенным свойством), головными болями, проблемами с почками, кровоточивостью слизистых рта, ухудшением четкости зрения, болями в животе, слабостью, головокружениями, появлением тромбофлебитов. Просто запомните, что назначать витамины беременной женщине может только врач и только по важным жизненным показаниям.
Второй препарат, который назначают при беременности, не так опасен – это Магне, который содержит микроэлемент магний. Судя по отзывам, не одной женщине помог Магне. Беременность с угрозой срыва, судороги в мышцах, повышенный тонус матки – все это показания для назначения и приема Магне. Беременность – это как раз то состояние, при котором женщина очень нуждается в магнии. Дефицит микроэлемента выражается повышенной нервозностью, тревожностью, изменениями мышечного тонуса (спазмы мышц, судороги), болями в низу живота, которые могут свидетельствовать о гипертонусе матки.
Даже если женщина обнаружит у себя все эти симптомы, нельзя самостоятельно назначать и принимать Магне. Беременность все же требует повышенного внимания к себе, поэтому даже если подобные симптомы возникают, препарат желательно начать принимать только после анализа крови на содержание магния. Также учтите, что магний лучше усваивается, если принимать его одновременно с витамином В6.
Анализ крови на беременность на ранних сроках – зачем нужно и как правильно сдать кровь – МЕДСИ
Оглавление
- Причины проведения исследования
- Изменение ХГЧ при беременности
- Причины отклонения от нормы гормона ХГЧ
- Причины повышения уровня ХГЧ
- Подготовка к процедуре
- Как проводится манипуляция по забору крови
- Преимущества проведения процедуры в МЕДСИ
Анализ крови на беременность – это процедура, которая необходима для выявления имеющихся патологий. Она также позволяет определить и само наличие беременности, поскольку выявляет наличие в крови женщины гормона под названием «хорионический гонадотропин» (ХГЧ).
В ситуации, когда зачатие не произошло, данное вещество не вырабатывается в организме пациентки, поскольку его появление связано с образованием хориона. Это ткань, возникающая между эндометрием и зиготой после прикрепления к стенке матки оплодотворенной яйцеклетки.
Причины проведения исследования
Анализ крови способен показать наличие беременности уже на шестой день после успешного зачатия. Тогда как стандартный тест на беременность в ряде случаев может дать некорректные результаты. Поэтому анализы при беременности назначаются для определения таких состояний, как:
- Установление собственно факта зачатия
- Оценка гормонального фона на предмет сбоев
- Отслеживание патологических типов беременности:
- Замершая – в этом случае на определенной стадии эмбрион прекращает свое развитие
- Внематочная – в данной ситуации зигота прикрепляется не к стенке матки, а в фаллопиевой трубе
Также анализ крови показывает наличие инфекций, иных типов нарушений функционирования организма и таких заболеваний, как:
- Цитомегаловирус
- Дифтерия
- Столбняк
- Герпес
- Хламидиоз
- Гепатит
- Уреаплазмоз
- ВИЧ
- Микоплазмоз
- Сифилис
- Лептоспироз
- Хламидиоз
Любое из данных заболеваний представляет собой опасность не только для организма самой женщины, но и для ее будущего ребенка. Поэтому, если в результатах анализа крови имеются отклонения, врач направляет пациентку на дополнительное обследование.
Изменение ХГЧ при беременности
После физического наступления зачатия уровень ХГЧ в женском организме начинает расти, и каждые два-три дня его концентрация увеличивается практически в два раза. Самого высокого уровня она достигает на 8–11 неделе, а затем он начинает постепенно уменьшаться.
Первый анализ можно сдать на 6-й день предполагаемой задержки, но более точным результат будет на 11–12 сутки. Поэтому врачи рекомендуют проходить исследование крови два-три раза (через двое суток каждый).
Контроль уровня ХГЧ позволяет отслеживать динамику развития беременности, появление патологий и др.:
- При внематочной беременности уровень гормона практически не растет
- Если развитие эмбриона замерло, то уровень ХГЧ падает с момента его гибели
Обычно результат анализа сравнивают со специальной таблицей. На первой-второй неделях концентрация ХГЧ может составлять от 25 до 700 единиц, на пике значения – достигать 18 000–240 000 единиц, а в конце срока беременности – 2 179–60 000 единиц.
После установки факта зачатия врач направляет пациентку на другие исследования крови:
- Общий
- Биохимический
- На свертываемость
- На гепатиты и ВИЧ
- На наличие TORCH-инфекций
- На генетические патологии
- На резус-фактор и группу крови (если они не были определены ранее)
- На содержание гормонов, вырабатываемых щитовидной железой
- На антифосфолипидный синдром
- На наличие ЗППП
Причины отклонения от нормы гормона ХГЧ
В норме после наступления беременности уровень хорионического гонадотропина должен постепенно повышаться. Если же происходит его понижение, то врач может предположить наличие таких проблем, как:
- На ранних сроках:
- Гибель плода
- Вероятность самопроизвольного прерывания беременности
- Отсутствие эмбриона в плодном яйце
- На позднем сроке:
- Отслоение плаценты
В ряде случаев низкий уровень ХГЧ может быть связан с неправильно рассчитанным сроком беременности. Поэтому, чтобы установить точную причину низкого уровня гормона, обычно проводятся анализы на беременность на ранних стадиях, а также несколько типов иных обследований.
Причины повышения уровня ХГЧ
В результатах анализов крови уровень ХГЧ может быть серьезно выше нормы по следующим причинам:
- Наличие токсикоза
- Образование более одного плода
- Появление пузырного заноса
- Наличие генетических проблем
- Осложнение из-за сахарного диабета
Уровень хорионического гонадотропина может быть повышен не только из-за наступления беременности, но и по причине некоторых отклонений:
- Чрезвычайно высокий уровень ХГЧ из-за приема гормональных препаратов
- Наличие злокачественного новообразования в различных органах (почки, ЖКТ, матка, легкие и др.)
- Сохранение нестабильного гормонального фона в результате перенесенного аборта
В редких случаях, при наличии серьезных гормональных нарушений, у мужчин также может быть обнаружен повышенный уровень ХГЧ.
Подготовка к процедуре
Перед сдачей анализов для беременных на количество ХГЧ необходима следующая подготовка:
- Голодание в течение 7–8 часов до процедуры
- Ограничение приема любой жидкости за несколько часов до обследования
Также необходимо предупредить врача о приеме лекарственных препаратов.
Статистические данные показывают, что наиболее высокая концентрация ХГЧ в крови наблюдается в первой половине дня, поэтому обычно врач назначает такой анализ именно на утренние часы.
При несоблюдении рекомендаций исследование может показать недостоверный результат, поэтому придется проводить дополнительные процедуры.
Как проводится манипуляция по забору крови
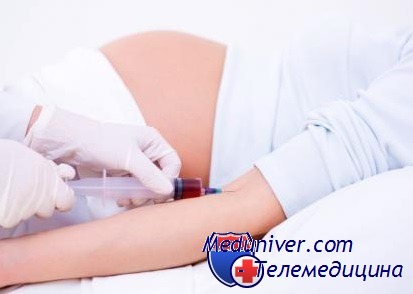
Анализы крови беременным женщинам берутся из вены в области, расположенной на внутренней стороне руки на локтевом сгибе. Процедура проходит следующим образом:
- Пациентка садится на кушетку или стул и обнажает левую или правую руку
- Медик накладывает жгут выше локтя
- После этого женщина проводит несколько сжиманий ладони в кулак
- Врач смазывает область будущего прокола дезинфицирующим средством
- Затем он вводит иглу в вену и наполняет шприц (для исследования необходимо около 10-ти мл крови)
- После этого жгут снимается, а к области прокола прикладывается ватный тампон, который пациентка должна зажать согнутой в локте рукой (это способствует прекращению выделения жидкости из раны)
После проведения данных манипуляций кровь в пробирке отправляется в лабораторию на исследование. Результаты анализа могут быть переданы непосредственно лечащему врачу, либо выданы пациентке. Женщина может самостоятельно сравнить указанные показатели со значениями в таблицах, но рекомендуется доверить данный процесс профессионалам.
Преимущества проведения процедуры в МЕДСИ
- В клиниках работают врачи высокой квалификации, которые не только разрабатывают комплексные программы обследования и лечения, но и помогут правильно подготовиться к родам в случае, если беременность наступила
- Для будущих родителей созданы специальные консультационные механизмы
- Клиники располагают собственной лабораторией для приема и проверки анализов, что позволяет получить точный результат в максимально короткие сроки
- Для обследований и терапии используются современные аппараты ведущих производителей из таких стран, как: Япония, США, Германия и др.
- Применяются оригинальные препараты (не дженерики)
Для записи на прием необходимо позвонить по телефону или обратиться в одну из множества регистратур, расположенных в Москве, области и регионах РФ.
Анализы крови: какие и когда?

Из всех анализов, которые приходится сдавать будущей маме, анализы крови входят в число самых важных и информативных. Кровь – уникальная ткань организма, которая дает возможность оценить функции едва ли не всех его органов и систем, а во время беременности позволяет получить информацию еще и о работе организма будущего малыша.
Общий анализ крови
Кровь – это непрозрачная жидкая ткань организма человека красного цвета, состоящая из плазмы и так называемых форменных элементов крови – эритроцитов (красные кровяные тельца), лейкоцитов (белые кровяные тельца) и тромбоцитов. Исследование этих показателей возможно при заборе крови (как из пальца, так и из вены) на общий (клинический) анализ крови. Каждый из перечисленных элементов крови выполняет свою определенную функцию и при интерпретации полученных результатов все эти показатели важны, особенно когда речь идет о здоровье будущей мамы и ее малыша.
Эритроциты и входящий в их состав гемоглобин осуществляют транспорт кислорода в органы и ткани организма человека, а во время беременности – и к будущему малышу. Изменение этих показателей, как в сторону увеличения, так и в сторону уменьшения, дает повод для дальнейшего углубленного обследования будущей мамы для выяснения причин выявленных изменений.
Клинический (общий) анализ крови за весь период беременности в обязательном порядке следует сдавать не менее 3 раз – при постановке на учет (до 12 недель беременности) и далее в каждом триместре беременности – на сроке 18 и 30 недель, чтобы в каждом из указанных периодов следить за важными показателями этого анализа. Однако может возникнуть необходимость повторить это исследование и перед родами. Особенно важно это в тех случаях, когда ранее были выявлены изменения и проводилась корректирующая терапия. При выявлении изменений каких-либо показателей доктором будет назначено повторное исследование крови после коррекции выявленных изменений. Кровь для общего анализа забирают из пальца или из вены. Сдавать анализ нужно натощак.
Исследование на ВИЧ, гепатиты, сифилис
Еще одним обязательным исследованием крови, проводимым за весь период беременности не менее 3 раз, являются исследования на ВИЧ, гепатиты В и С и исследование на сифилис. Для этого исследования необходима венозная кровь. Кровь также следует сдавать натощак. Эти исследования проводят в каждом триместре беременности.
У многих будущих мам возникает вопрос: зачем беременным женщинам обследоваться на такие грозные инфекции, да еще так часто? Все дело в том, что при попадании инфекции в организм признаки в крови появляются в течение минимум 3 месяцев – вот откуда такой временной промежуток. А чтобы обезопасить себя от попадания на роды в обсервационное отделение, куда кладут женщин не обследованных, а значит, составляющих группу риска по наличию различных инфекций, будущей маме следует соблюдать все сроки сдачи подобных анализов.
Биохимический анализ крови
Еще одним анализом, который необходимо сдавать во время беременности, является биохимический анализ крови. С помощью этого исследования оцениваются функции органов и систем организма женщины. Обязательным (подтвержденным нормативными документами МЗ РФ) это исследование не является, однако если у будущей мамы имеются хронические заболевания внутренних органов (хронический пиелонефрит – воспаление почек, хронический холецистит – воспаление желчного пузыря, хронический гастрит – воспаление слизистой желудка и пр.), то провести его необходимо. А так как во время беременности нагрузка на работу всего организма возрастает, это исследование проводить очень важно, чтобы вовремя диагностировать обострение хронического заболевания, поэтому первый раз «биохимию» крови необходимо сдать при постановке на учет в женской консультации, повторно в 18-20 и в 30 недель беременности, если не возникла необходимость проведения этого исследования в другие сроки.
Для биохимического анализа кровь берут из вены, строго натощак для исключения возможных неточностей в измерении.
С помощью этого анализа оценивают различные обменные процессы в организме будущей мамы (углеводный, липидный, белковый), функцию мочевыводящей системы (почки, мочевой пузырь), печени и желчного пузыря. Из огромного спектра биохимических исследований наиболее важными и информативными являются белковый состав крови (альбумин и белковые фракции), сывороточное железо и общая железосвязывающая способность сыворотки (эти показатели важны для диагностики анемии беременных), мочевина, мочевая кислота, креатинин и электролиты крови (калий, кальций, магний, натрий), АлаТ, АсаТ, щелочная фосфата. Однако с учетом клинических проявлений и тяжести хронического процесса спектр исследований может быть значительно расширен.
Одним из важных биохимических анализов является определение уровня сахара (глюкозы) в крови беременной женщины. Особенно на это стоит обратить внимание женщинам с повышенной массой тела до беременности, а также женщинам с патологической прибавкой в весе во время беременности, т.е. женщинам, составляющим группу риска по возникновению сахарного диабета беременных (гестационный сахарный диабет).
Коагулограмма
Коагулограмма позволяет выявить особенности нарушения в системе гемостаза у беременной и некоторые осложнения беременности и, следовательно, провести правильное лечение. Гемостаз – это совокупность компонентов кровеносных сосудов и крови, взаимодействие которых обеспечивает поддержание целостности сосудистой стенки и остановку кровотечения при повреждении сосудов.
Коагулограмму следует сдавать раз в триместр, а при наличии отклонений показателей гемостаза – чаще, по назначению врача. Кровь для анализа берут из вены утром натощак.
Основные параметры коагулограммы:
- Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови.
- АЧТВ – активированное частичное тромбоплатиновое время. Это время свертывания крови, зависящее от присутствия факторов свертывания.
- Волчановый антикоагулянт – в норме не должен вырабатываться у беременной. Это группа антител (IgM и IgG) к внешней оболочке тромбоцитов. Эти антитела появляются при аутоиммунных заболеваниях (когда работа иммунной системы направлена против собственных органов), при патологии беременности (гестозе – осложнении, ухудшающем состояние матери и плода и проявляющемся повышением артериального давления, появлением отеков, белка в моче).
- Тромбиновое время (ТВ) – это время последнего этапа свертывания крови: образование фибрина из фибриногена под действием тромбина.
- Протромбин – это показатель определяется в процентах, так как позволяет определить активность протромбинового комплекса плазмы пациента в сравнении с измеренным протромбиновым временем контроля плазмы.
- Антитромбин III – это белок противосвертывающей системы, ингибитор тромбина. Он оказывает угнетающее действие на процессы свертывания крови.
- D-димер – это показатель тромбообразования и фибринолиза (растворения фибрина).
- Тромбоциты – это форменные элементы крови, участвующие в обеспечении гемостаза.
Группа крови и резус-фактор
При постановке на учет в женскую консультацию будущей маме дают направление на определение группы крови и резус-фактора. Это необходимо даже в том случае, если женщина знает свою группу крови и у нее есть штамп в паспорте. Проводится это исследование однократно. Но следует знать о том, что если у будущей мамы отрицательная резусная принадлежность крови, то будущему папе тоже необходимо пройти подобное исследование. В случае выявления у папы положительного резус-фактора резус-отрицательной маме придется до 20-й недели беременности 1 раз в месяц сдавать кровь на наличие антител для определения их титра (количества), а после 20-й недели – проходить это исследование не реже 1 раза в 2 недели или по назначению лечащего врача. Таким образом, кровь из вены на определение титра антител необходимо сдавать 10-12 раз за всю беременность.
Исследование на TORCH-инфекции
TORCH-инфекции – это сокращенное название наиболее часто встречающихся внутриутробных инфекций, опасных для плода. TORCH – Toxoplasmoz (токсоплазмоз). Rubell (краснуха), Cytomegalovirus (цитомегаловирус), Herpes (герпес). Диагностируются TORCH-инфекции, исследуя кровь на наличие антител к соответствующим возбудителям. При этом определяют титры (количество) антител к перечисленным возбудителям. Если антитела есть, не означает, что будущая мама обязательно больна. Это может означать, что она когда-то переболела данной инфекцией и имеет к ней иммунитет. Однако если титр антител к определенной инфекции очень высок или нарастает со временем, это уже свидетельствует об активности процесса. Причем клинически болезнь может и не проявляться или проявляться неяркими, стертыми формами, что может быть особенно опасным для внутриутробного развития малыша.
Анализы крови на TORCH-комплекс проводится при первом посещении беременной женщиной врача акушера-гинеколога. И конечно, количество подобных исследований трудно прогнозируемо, поскольку при обнаружении высокого титра антител к какой-либо из перечисленных инфекций необходимы исследования в динамике, чтобы иметь возможность контролировать процесс течения заболевания.
Диагностика генетической патологии плода
На ранних сроках беременности, начиная с 8-10 недели, маркером генетической патологии плода является определение ПАПП-белка (плацентного глобулина) в крови беременной женщины. Определение ПАПП эффективно в диагностике аномалий плода при сочетанном определении со свободной субъединицей хорионического гонадотропина на сроках беременности 10-14 недель (двойной тест). Для этих анализов используется венозная кровь.
Еще одним гормональным исследованием во время беременности является определение уровне β-ХГЧ, АФП и эстриола (Е3) – так называемый тройной тест, который предполагает исследование маркеров пороков развития и генетической патологии плода. Это исследование проводится однократно в промежутке с 16-й по 20-ю неделю беременности с использованием венозной крови беременной женщины.
Отдельно хотелось бы остановиться на вопросе гормонального обследования во время беременности, а именно на исследовании функции щитовидной железы, что особенно важно, если до беременности у пациентки были какие-либо проблемы в этой сфере. Поэтому таким женщинам необходимо контролировать функцию «щитовидки» на протяжении всей беременности, но особенно это важно на ранних сроках беременности, когда происходит закладка нервной системы будущего малыша, на которую может отрицательно повлиять изменение количества гормонов щитовидной железы. Для этого на ранних сроках беременности проводится исследование крвои на следующие гормоны: тиреотропный гормон (ТТГ), тироксин (Т4), трийодтиронин (Т3), в некоторых случаях – антитела к тиреоглобулину (АТ ТГ). Это обследование не является обязательным, но многие врачи считают его необходимым для всех будущих мам, учитывая что большое количество женщин получают с пищейнедостаточное количество йода, который так необходим для нормального функционирования щитовидной железы, а также то, что часто заболевание протекает стерто. По показаниям доктор может назначить и другие обследования.
Следует отметить, что широкий интервал нормативных значений любых показателей обусловлен использованием разными лабораториями разных реагентов, а также различных внешних воздействий (используемые анализаторы, характер питания пациента накануне и в день исследования, температура окружающей среды), полностью исключить которые, как правило, не представляется возможным. Поэтому рекомендуется проводить исследования в одной лаборатории, чтобы избежать волнений по поводу «неправильных» результатов.
Клинический анализ крови при беременности: сколько, когда и зачем?
Общий клинический анализ крови – это самый простой и распространенный анализ, который наверняка приходилось сдавать каждому человеку. А во время беременности анализ крови врач будет назначать его несколько раз. Как часто надо будет проходить это исследование крови и о чем расскажут полученные результаты?
Елена Трифонова
Врач акушер-гинеколог, канд. мед. наук, ФГБУ НЦ акушерства, гинекологии и перинатологии им. акад. В. И. Кулакова Минздравсоцразвития, г. Москва
Кровь – это жидкая ткань организма, которая состоит из плазмы, состоящей на 90 % из воды и на 10 % из белков, микроэлементов и форменных элементов крови (лейкоцитов, тромбоцитов, эритроцитов). Общий клинический анализ крови является важным исследованием во время беременности для контроля состояния будущей мамы, поскольку быстро позволяет выявить изменения в организме беременной женщины.
На раннем сроке при постановке на учет анализ крови позволяет выявить изменения в организме женщины, существовавшие еще до наступления беременности, которые могут оказать неблагоприятное воздействие на течение беременности и развитие плода. Например, низкое содержание гемоглобина в крови женщины, выявленное на раннем сроке, очень часто приводит к нарушению правильного развития плаценты и задержке роста плода. В 18 недель клинический анализ крови показывает, насколько организм женщины адаптируется к изменениям, обусловленным беременностью. Чаще всего, сдавая анализ в эти сроки, есть возможность оценить начальные изменения и своевременно начать лечение в случае необходимости. При выявлении каких-либо отклонений кратность назначения данного анализа увеличивается для оценки динамики в состоянии пациентки и эффекта от проводимого лечения.
Забор крови для анализа может осуществляться двумя способами. Наиболее распространенный – забор крови из подушечки пальца. Для этого используется специальная иголочка – скарификатор. Он позволяет сделать аккуратный, практически безболезненный прокол, из которого специальной трубочкой набирают кровь. Второй способ – это забор крови из вены. Этот метод в последнее время стал использоваться значительно чаще у взрослых людей. Это объясняется тем, что для выполнения анализа на современных более точных приборах нужно большее количество крови, чем можно набрать из пальца. При этом кровь набирается обычно в вакуумную пробирку, содержащую специальный консервант для транспортировки образца крови от места забора до лаборатории, где будет выполняться данный анализ. Нужно помнить, что нормативные показатели при заборе крови из вены и из пальца могут немного отличаться.
Для получения более точных результатов анализ крови лучше всего сдавать утром натощак, после последнего приема пищи должно пройти не менее 8 часов.
Клинический анализ крови позволяет получить представление о количестве и качестве содержащихся в крови клеток, оценить соотношение клеток крови и плазмы.

Анализ крови при беременности: эритроциты и гемоглобин
Эритроциты – это так называемые красные клетки крови, заполненные железосодержащим белком – гемоглобином. Основная функция этих форменных элементов – перенос кислорода к тканям. Они образуются в красном костном мозге и живут в кровяном русле примерно 120 суток. В норме количество эритроцитов составляет 3,9–4,7 х 1012 на 1 л крови (значения нормы могут немного отличаться в различных лабораториях). Во время беременности в сердечно-сосудистой системе женщины происходят серьезные изменения. В первую очередь отмечается значительное увеличение объема циркулирующей крови, которое начинается уже в первом триместре беременности, достигая своего максимума к 36-й неделе. Это происходит в основном за счет увеличения объема плазмы крови (на 35–47 %), хотя и количество циркулирующих эритроцитов также возрастает (на 11–30 %). Поскольку процентное увеличение объема плазмы превышает рост количества эритроцитов, возникает так называемая физиологическая анемия беременных. Количество эритроцитов в крови беременных женщин обычно изменяется в зависимости от триместра: так, в первом триместре нормальным показателем является 4,2 х 1012 в 1 л, во втором триместре может снижаться до 3,5 х 1012, в третьем триместре среднее нормальное значение составляет 3,9 х 1012 в 1 л крови.
Гемоглобин – это белок, содержащийся в эритроцитах и выполняющий так называемую дыхательную функцию. Гемоглобин, связывая кислород, переносит его к органам и тканям, забирая из них углекислый газ. Нормальным содержанием гемоглобина в крови здоровой женщины считают 120–150 г/л. Во время беременности также отмечается небольшое физиологическое снижение уровня гемоглобина. Так, в первом триместре его уровень может составлять 115–135 г/л, во втором – 112–130 г/л, в третьем физиологическим считается снижение уровня гемоглобина до 110–125 г/л.
Эритроциты и гемоглобин: возможные отклонения от нормы
Чаще всего у беременной женщины определяется снижение количества эритроцитов и содержания в них гемоглобина. Это состояние называется анемией. Анемия может существовать до беременности (в этом случае она диагностируется на ранних сроках) или развиться во время нее, что проявляется снижением гемоглобина и эритроцитов, определяется во 2-м или 3-м триместрах беременности. Чаще всего причиной анемии во время беременности является повышенное потребление запасов железа, недостаточное поступление железа с пищей или недостаток витаминов, улучшающих всасывание железа – фолиевой кислоты, витамина В12, В6, С. Диагноз истинной анемии подтверждается при выявлении в анализе крови эритроцитов измененного размера (анизоцитоз) и формы (пойкилоцитоз). Если анизоцитоз является ранним признаком анемии, то пойкилоцитоз отмечается при среднетяжелом и тяжелом ее течении. Гемоглобин при анемии легкой степени снижается до 90 г/л, средней степени – до 80 г/л, снижение гемоглобина ниже 80 г/л – это тяжелая степень анемии. Железодефицитная анемия может приводить к прерыванию беременности, преждевременной отслойке плаценты, задержке внутриутробного развития плода, гипоксии плода (недостатку кислорода), аномалиям родовой деятельности, массивным кровотечениям в послеродовом периоде. Другие формы анемии, например, вследствие массивного разрушения клеток крови или общим угнетением системы кроветворения, бывают значительно реже и не связаны с беременностью. При наличии анемии клинический анализ крови исследуется с частотой 1 раз в месяц. Кроме того, при выявлении анемии врач обязательно назначает биохимический анализ крови, оценивает функцию печени и концентрацию железа в крови, а также белков, участвующих в обмене железа.
Увеличение количества эритроцитов в периферической крови встречается при обезвоживании организма, например, при выраженной рвоте беременных, при заболеваниях сердечно-сосудистой и дыхательной систем, почек, при заболевании системы крови. Кроме того, некоторое повышение количества эритроцитов может быть у профессиональных спортсменов и жителей высокогорных районов, где снижена концентрация кислорода во вдыхаемом воздухе.

Анализ крови при беременности: лейкоциты
Лейкоциты – это так называемые белые кровяные клетки, играющие основную роль в защите организма от инфекций, участвуют в обезвреживании микробных агентов, защищают организм от собственных поврежденных клеток. Лейкоциты различаются по структуре и назначению. Среди них выделяют гранулоциты (нейтрофильные, эозинофильные, базофильные), а также лимфоциты и моноциты. Процентное соотношение отдельных видов лейкоцитов в периферической крови называется лейкоцитарной формулой. Она рассчитывается на 100 лейкоцитов. Лейкоцитарная формула позволяет врачу наглядно представить, каких лейкоцитов много, а каких мало. Это дает возможность определить наличие и степень выраженности воспалительной реакции в организме, наличие заболеваний системы крови.
В норме количество лейкоцитов составляет 4–9 х 109 в 1 л крови. Во время беременности в связи с перестройкой иммунной системы количество лейкоцитов может постепенно увеличиваться (это называется физиологическим лейкоцитозом) до 10 х 109 во втором триместре и 10–13 х 109 – в третьем. Увеличение лейкоцитов происходит в основном за счет нейтрофилов, что отразится на соотношении клеток в лейкоцитарной формуле.
Лейкоциты: возможные отклонения от нормы
Значительное и резкое возрастание количества лейкоцитов отмечается при инфекционных заболеваниях. Это может быть острая инфекция или обострение хронического заболевания во время беременности. Поэтому повышенное количество лейкоцитов в анализе крови настораживает врача и заставляет тщательно искать причину этого роста. В этом случае также обязательно оценивается лейкоцитарная формула. Повышение количества лимфоцитов говорит о текущей вирусной инфекции или заболеваниях системы крови, снижение уровня лимфоцитов может свидетельствовать о тяжелой вирусной инфекции, онкологическом заболевании. Нейтрофилы повышаются при инфекциях, вызываемых бактериями, при стрессах, отрав лениях, а снижение их количества в анализе крови говорит о наличии вирусной, грибковой или хронической бактериальной инфекции.
.jpg)
Повышение количества моноцитов в лейкоцитарной формуле свидетельствует о наличии вирусного или бактериального инфекционного процесса, также их количество может возрастать при заболеваниях системы крови. Снижение их уровня встречается при длительном лечении глюкокортикоидными гормонами.
Повышение количества эозинофилов чаще всего говорит о текущем аллергическом процессе или глистной инвазии. Низкий уровень эозинофилов встречается при отравлении тяжелыми металлами, тяжелых гнойных инфекциях, травмах.
Повышение количества базофилов отмечается также при аллергических реакциях, некоторых инфекционных заболеваниях, патологии системы крови, а снижение может происходить при избыточной функции щитовидной железы, стрессовых ситуациях, воспалении легких.
Снижение количества лейкоцитов в периферической крови отмечается при анемии, истощении, вирусных инфекциях, опухолевых заболеваниях системы кроветворения, на фоне приема антибиотиков и препаратов, сдерживающих рост опухолей.
Анализ крови при беременности: тромбоциты
Тромбоциты – это клетки крови, участвующие в процессах свертывания. При повреждении тканей они «склеиваются» друг с другом и прилипают к месту повреждения сосудистой стенки, образуя временный сгусток. Кроме того, они выделяют особые вещества – факторы свертывания крови, запускающие дальнейшие процессы остановки кровотечения. Продолжительность жизни тромбоцита в кровотоке – 7–10 дней. Уровень тромбоцитов в норме 180–320 х 109 в 1 л крови. В первом триместре беременности может отмечаться небольшое увеличение содержания тромбоцитов. Это происходит за счет активации некоторых звеньев системы свертывания крови на этапе прикрепления плодного яйца в полости матки, во втором и третьем триместрах оно может снижаться за счет физиологического разбавления крови до 150–160 х 109 в 1 л крови.
Тромбоциты: возможные отклонения от нормы
В общем анализе крови может выявляться снижение количества тромбоцитов. Обычно это заболевание бывает наследственным или связанным с изменением иммунной системы организма и начинается чаще всего до беременности, но может быть впервые выявлено при обследовании беременной при ее постановке на учет в женской консультации. Кроме того, снижение количества тромбоцитов может быть вызвано некоторыми лекарствами, инфекциями, аллергическими реакциями, заболеваниями внутренних органов. Поскольку тромбоциты участвуют в системе гемостаза (остановке кровотечения), при снижении их количества существует опасность массивных кровотечений.
Повышение количества тромбоцитов встречается редко, может наблюдаться на фоне железодефицитной анемии, при инфекциях, злокачественных опухолях, наследственных заболеваниях. При повышении количества тромбоцитов в крови существует риск образования тромбов (сгустков) в сосудах плаценты и других органах беременной женщины.
При изменении количества тромбоцитов дополнительно проводится анализ активности свертывающей системы крови.

Анализ крови при беременности: гематокрит
Гематокрит – это доля клеток крови (эритроцитов, лейкоцитов, тромбоцитов) к общему объему крови, выраженная в процентах. У небеременных женщин гематокрит в норме составляет 36–42 %, у беременных к третьему триместру может снижаться до 31–39,5 %.
Гематокрит: возможные отклонения от нормы
Понижение гематокрита имеет место при анемии, при повышении концентрации белков в крови. Повышенное значение этого показателя можно наблюдать при обезвоживании, заболеваниях системы крови.
Анализ крови при беременности: СОЭ
Скорость оседания эритроцитов (СОЭ) – это лабораторный показатель, который может изменяться при различных патологических состояниях. Поскольку вес эритроцитов выше, чем вес плазмы крови, под действием силы тяжести они оседают на дно в пробирке с добавленным противосвертывающим раствором. В норме СОЭ составляет у небеременных женщин 2–15 мм/ч. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. У беременных женщин в первом триместре СОЭ возрастает до 13–21 мм/ч, во втором до 25 мм/ч, в третьем может достигать 30–35 мм/ч.
СОЭ: возможные отклонения от нормы
Скорость оседания зависит от различных факторов, к примеру, от количества эритроцитов или белков, входящих в состав плазмы крови. При воспалительных процессах в организме повышение концентрации белков воспаления в плазме приводит к ускорению процесса оседания эритроцитов. Понижение СОЭ возможно, к примеру, при голодании, но поскольку норма СОЭ считается от 0, отследить понижение невозможно.
Таким образом, общий клинический анализ крови считается одним из важнейших диагностических методов современной медицины. Он является необходимым исследованием для всех беременных женщин, позволяющим лечащему врачу вовремя заметить неблагоприятные изменения в организме будущей мамы, своевременно назначить необходимое лечение и предотвратить серьезные осложнения со стороны здоровья будущей мамы и ее малыша.
Какие нормы анализа крови при беременности существуют и каковы причины отклонений?
- Главная
- Пациентам
- Полезная информация
- Полезная информация
- Показатели крови во время беременности
Показатели крови во время беременности
Показатели крови во время беременности существенно отличаются от показателей в нормальном состоянии женщины. Изучив, например, свой общий анализ крови, беременная женщина может решить, что она тяжело больна. Но это не так: организм беременной женщины перестраивается, и нормальными становятся совсем другие значения показателей.
Беременной женщине приходится сдавать очень много анализов: это необходимо для ранней диагностики отклонений в течении беременности и развитии плода. При этом общий и биохимический анализ крови сдаются регулярно, потому что они очень информативны.
Какие анализы необходимо сдавать регулярно?
Собственно, в предыдущем абзаце заключен ответ на вопрос, какие анализы необходимо сдавать регулярно. Это общий и биохимический анализы крови, общий анализ мочи, УЗИ. Их проводят в течение всех трех триместров, сравнивая результаты, чтобы видеть динамику состояния здоровья беременной женщины.
Общий анализ крови во время беременности
Общий анализ крови во время беременности делают примерно раз в два месяца. Особое внимание обращают на показатели красных кровяных телец и уровень гемоглобина, говорящие о состоянии организма женщины. При появлении признаков железодефицитной анемии ее корректируют с помощью препаратов железа и диеты. Если женщина имеет хронические заболевания, в период беременности они могут обостриться — и общий анализ крови это выявит.
Биохимический анализ крови
Показатели биохимического анализа крови при беременности существенно отличаются от обычного уровня. В организме происходит усиленное деление клеток, изменяется объем циркулирующей крови, усиливаются все обменные процессы в организме, что отражается на биохимическом составе крови.
У беременной женщины изменяется минеральный обмен, в организме снижается уровень железа и кальция, а также ферритина и витамина В12. Строительство нового организма требует соответствующих материалов. Изменяется концентрация сахара и мочевины, креатинина и общего белка, холестерина и множества разнообразных белков и липидов.
Анализ на гормоны
Самый первый анализ на гормоны, который делает беременная женщина, — это тест «две полоски», который определяет концентрацию хорионического гонадотропина в моче, говорящую о беременности. Впоследствии гормональные тесты делают по назначению врача в период беременности. Анализ на гормоны щитовидной железы назначают всем в обязательном порядке, ибо ее работа влияет на развитие плода. Остальные гормоны исследуют по следующим показаниям:
- угроза прерывания беременности или привычное невынашивание плода;
- частичная отслойка плаценты на раннем сроке;
- риск формирования генетических аномалий плода;
- беременность ЭКО.
В Центре лабораторных технологий «АБВ» будущая мама может сдать все необходимые анализы. Близкое месторасположение офисов, демократичные цены и кратчайшие сроки выполнения — мы делаем все, чтобы вам было удобно.
Звоните:
тел. (звонок бесплатный),
.
Центр лабораторных технологий «АБВ» оснащен новейшим автоматизированным оборудованием, позволяющим проводить широкий спектр общеклинических, биохимических и других анализов. У нас проводятся гематологические, иммунологические, гормональные, коагулогические, цитологические, микробиологические и другие лабораторные исследования, полный перечень которых представлен в левом меню.
Использование в работе высокотехнологичного оборудования из США, Японии, Швейцарии, Франции, Германии, многоуровневый контроль качества проведенных исследований, богатый накопленный опыт сотрудников – все это позволяет нам сохранять высокий стандарт лабораторной диагностики, гарантируя вам получение достоверных результатов в кратчайшие сроки!
Лаборатория центра работает с понедельника по пятницу с 07.30 до 18.00, в субботу с 08.00 до 13.00, воскресенье – выходной.

