Ретрохориальная гематома
Автор: Созинова А.В., акушер-гинеколог, ведет непрерывную практику с 2001 года.
Ретрохориальная (гравидарная) гематома – это скопление сгустков крови в пространстве между стенкой матки и плодным яйцом, вернее, оболочкой яйца – хорионом, вследствие его отторжения от маточной стенки. Хорион в будущем, после 16-ти недель, преобразуется в плаценту, а значит, он выполняет те же функции, что и последняя. Ретрохориальная гематома возникает в первом триместре беременности.
Как правило, эта патология является следствием угрозы прерывания беременности, но может образовываться в результате разрушений стенок сосудов матки хориональными ворсинками при росте хориона. Получается порочный круг: растущая гематома усугубляет угрозу прерывания беременности, а продолжающаяся угроза стимулирует рост гематомы.
По времени образования выделяют ретрохориальную и ретроплацентарную гематомы, что, в принципе, одно и то же.
По тяжести течения ретрохориальная гематома может быть легкой, средней или тяжелой степени.
Причины
Причины образования ретрохориальной гематомы схожи с факторами, вызывающими угрозу прерывания беременности:
- механическое воздействие на матку (травмы, ушибы);
- гормональные нарушения (недостаток прогестерона);
- генетические аномалии плодного яйца (грубые пороки развития);
- стрессы;
- тяжелая физическая нагрузка;
- воспалительные и опухолевые заболевания матки (эндометрит, эндометриоз, миома);
- инфекции, передающиеся половым путем;
- профессиональные вредности (шум, вибрация, излучение);
- ранние и поздние токсикозы;
- резкие скачки артериального давления;
- инфантилизм и аномалии половых органов;
- употребление алкоголя и наркотиков, курение;
- системные заболевания (системная красная волчанка, коллагенозы и прочие);
- хронические соматические заболевания (сахарный диабет, сердечно-сосудистая патология и другие);
- заболевания свертывающей системы крови;
- нарушенная экология.
Также к ним относят заболевания, связанные с патологией сосудов, в том числе и сосудов матки.
Симптомы ретрохориальной гематомы
Как правило, данное заболевание является случайной находкой во время прохождения планового УЗИ. Жалоб женщина не предъявляет и чувствует себя удовлетворительно. Но иногда ретрохориальную гематому сопровождают признаки угрозы прерывания беременности.
Как выходит гематома
Основным проявлением являются темно-красные или коричневатые кровянистые выделения из половых путей. Интенсивность их незначительна (от мажущих до умеренных) и зависит от размеров гематомы и срока беременности.
Темно-красные выделения при ретрохориальной гематоме, подтвержденной УЗИ, являются, скорее, благоприятным, нежели опасным признаком. Они свидетельствуют об опорожнении ретрохориальной гематомы.
Опасные выделения при гематоме
Появление ярко-красных выделений считается неблагоприятным симптомом, особенно в совокупности с болями внизу живота. Это говорит либо о нарастании размеров гематомы и усилении угрозы прерывания, либо о том, что гематома свежая, только что образовавшаяся, и она требует немедленного лечения.
Кроме того, женщину беспокоят боли ноющего или тянущего характера, которые локализуются внизу живота или в области поясницы. Обычно болевые ощущения постоянные, но могут возникать и периодически, усиливаясь после физических нагрузок и прочих факторов.
В некоторых случаях ретрохориальная гематома протекает вообще безо всяких кровянистых выделений, и ее наличие устанавливают уже после родов, обнаруживая на плаценте старый участок кровоизлияния.
Рассасывание гематомы длится от 2-х до 4-5-ти недель.
Диагностика
Основным диагностическим методом ретрохориальной гематомы является УЗИ матки и плодного яйца.
При проведении этой процедуры обнаруживаются следующие признаки:
- локальное утолщение маточной стенки, что свидетельствует о повышении маточного тонуса (возможен кратковременный гипертонус при проведении УЗИ с вагинальным датчиком, в таком случае необходимо повторить УЗИ трансабдоминальным датчиком, то есть через переднюю брюшную стенку. Сохраняющийся мышечный тонус свидетельствует об угрозе прерывания беременности);
- изменение формы плодного яйца вследствие давления на него утолщенного участка миометрия (плодное яйцо приобретает ладьевидную или каплевидную форму);
- обнаружение ретрохориальной гематомы, уточнение ее размеров, места локализации и увеличения или уменьшения при повторном обследовании.
Кроме того, необходимы следующие лабораторные анализы:
- общие анализы крови и мочи;
- кровь на свертываемость (тромбоциты, время кровотечения, фибриноген, протромбин и прочие факторы);
- влагалищный мазок на флору;
- биохимический анализ крови;
- обследование на заболевания, передающиеся половым путем;
- исследование гормонов (по показаниям);
- КТГ и доплерометрия плода на поздних сроках беременности.
Лечение ретрохориальной гематомы
Лечение женщин с ретрохориальной гематомой ведет акушер-гинеколог.
Терапевтические мероприятия продолжаются весь период угрозы прерывания беременности (около месяца), а также повторяются в опасные сроки (12-14, 20-24, 28-32, 36-38 недель).
В первую очередь, для расслабления мышечного тонуса матки и купирования признаков угрозы прерывания беременности, назначается постельный режим, с приподнятыми ногами, что позволяет нормализовать кровообращение в матке и опорожнить гематому при условии ее локализации в дне матки.
- половая жизнь;
- подъем тяжестей;
- физическая нагрузка.
С этой и не только целью врач предложит пациентке госпитализацию.
Беременной женщине рекомендуется скорректировать диету: исключить продукты, вызывающие газообразование (бобовые, капусту), закрепляющие стул или усиливающие перистальтику кишечника (шоколад, кофе, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и усугубляет угрозу прерывания, увеличивая размеры гематомы.
Обязательно соблюдать психоэмоциональный покой, для этого назначаются седативные средства:
- настойка пустырника, валерианы или пиона;
- новопассит.
Для расслабления маточного тонуса, применяются спазмолитики:
- папаверин;
- но-шпа;
- магне-В6.
На ранних сроках врач прописывает гормональные препараты и индивидуально (!) подбирает необходимую дозировку и сроки приема:
- утрожестан;
- дюфастон.
Для улучшения маточно-плацентарного кровотока назначают:
- витамин Е;
- фолиевую кислоту;
- курантил, актовегин (строго по назначению врача);
С целью остановки или профилактики кровотечения в месте локализации гематомы применяются кровоостанавливающие средства:
- дицинон;
- аскорутин;
- викасол.
Последствия и прогноз
Ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути.
Неблагоприятным прогностическим признаком являются размеры гематомы около 60см 3 , или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Возможные последствия (в порядке уменьшения вероятности):
- самопроизвольный аборт;
- замершая беременность (несостоявшийся выкидыш);
- хроническая внутриутробная гипоксия плода;
- задержка внутриутробного развития плода.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Ретрохориальная гематома
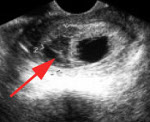
Ретрохориальная гематома – это патологическое состояние раннего срока гестации, характеризующееся скоплением крови между внешней оболочкой бластоцисты и эндометрием, отслойкой хориональной пластинки от децидуальной оболочки. Проявляется кровянистыми выделениями из влагалища, схваткообразной болью внизу живота, иногда протекает бессимптомно и обнаруживается случайно во время планового инструментального исследования. Диагностируется на основании анализа жалоб беременной, результатов клинического осмотра и ультрасонографии. Лечение консервативное – покой, лекарственные препараты.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы ретрохориальной гематомы
- Осложнения
- Диагностика
- Лечение ретрохориальной гематомы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ретрохориальная гематома – скопление крови в ретрохориальном пространстве, сопровождающееся частичным отторжением плодного яйца. Если ранее гематому считали предиктором грядущей плацентарной недостаточности, в современном акушерстве нарастает тенденция относить её к первичному проявлению данной патологии. Кровоизлияние возникает в первом триместре беременности на пятой-одиннадцатой неделе. Частота встречаемости составляет 1,3-3%, с гематомой связано 18% случаев кровотечения на ранних сроках гестации. Субхориальные гематомы даже при адекватном лечении нередко приводят к спонтанному аборту, а при прогрессировании беременности значительно повышают вероятность развития акушерских и перинатальных осложнений.

Причины
Причины возникновения ретрохориальных гематом до настоящего времени точно не изучены. Кровоизлияние между оболочками является следствием поверхностной инвазии трофобласта. Такое состояние чаще всего обусловлено неадекватной готовностью к имплантации эндометрия и бластоцисты ввиду изменения количества и качества гормонов, продуцируемых яичниками, поражения рецепторного аппарата эндометрия и нарушения иммунной регуляции.
Считается, что ведущим этиологическим фактором является недостаточность лютеиновой фазы и связанный со сниженной продукцией прогестерона иммунный конфликт матери и эмбриона. Это объясняет наибольшую частоту встречаемости патологии при беременностях, развившихся после овариальной стимуляции (при экстракорпоральном оплодотворении, у женщин с гиперандрогенией), сопровождающихся недостаточностью жёлтого тела. К другим причинам формирования ретрохориальных гематом относятся:
- Инфекции. Возникновение внутриматочной гематомы на раннем сроке нередко связано с хроническим аутоиммунным эндометритом, пусковым фактором которого становится инфекция. Вероятность ретрохориальных кровоизлияний увеличивается при бактериальном вагинозе, являющемся источником неспецифической инфекции, и вирусном поражении. Контаминация вирусом (герпеса, Коксаки, прочих энтеровирусов, цитомегаловируса) клеток цитотрофобласта делает их мишенью иммунной атаки организма.
- Акушерский анамнез. У женщин, ранее перенёсших операцию кесарева сечения, иные хирургические вмешательства на матке или неоднократные выскабливания эндометрия, риск повышен ввиду возможного попадания инфекционного агента в полость матки и структурных повреждений, вследствие которых нарушается процесс формирования эндометрия, уменьшается количество прогестиновых рецепторов, что негативно влияет на модуляцию клеточного иммунного ответа. В группе риска также находятся пациентки с привычным невынашиванием беременности.
- Другие маточные факторы. К неполноценной предгравидарной трансформации эпителия могут приводить аномалии развития матки. Вероятность возникновения патологии увеличивается при миомах (преимущественно – субмукозных узлах).
- Гемодинамические и гемореологические нарушения. Факторами риска являются артериальная гипертензия у матери, врождённые нарушения свёртывания крови, проявляющиеся тромбофилией, хронический ДВС-синдром. Эти патологические изменения потенцируют снижение продукции гормонов и синтеза иных белков формирующейся плацентой.
- Специфические иммунные состояния. Отмечается преобладание клеточного (Th-1 типа) иммунного ответа, маркёрами которого могут быть псориаз, контактный дерматит, органоспецифические иммунные поражения и привычное невынашивание. Одной из причин развития гематомы с отслойкой хориона считается близкая гистологическая совместимость супругов.
На вероятность возникновения патологии влияют соматические заболевания (сахарный диабет, болезни щитовидной железы и печени), бытовые и производственные факторы (загрязнение атмосферы, воздействие низких или высоких температур, сильного шума, пониженное или несбалансированное питание, гиповитаминозы), возраст матери (менее восемнадцати, более тридцати лет), хорионбиопсия, травмы. Чаще повреждение сосудов провоцирует тупая травма живота, длительное воздействие вибрации.
Патогенез
Патогенез ретрохориальной гематомы до сих пор неизвестен. Если ранее считалось, что гематома является следствием отслойки яйца и ампутации сосудов, в настоящее время понятие причинно-следственной связи радикально изменилось. Предполагается, что патология связана с неполноценностью гестационной перестройки спиральных артерий матки, вследствие которой в межворсинчатом пространстве устанавливается ранний постоянный кровоток.
Во время первой волны (на пятой-седьмой неделе гестации) инвазии цитотрофобласт внедряется в спиральные артерии эндометрия, процесс сопровождается секрецией ферментов, разрушающих соединительнотканные и мышечные структуры стенок сосудов с их последующим замещением фибриноидной массой. В результате диаметр артерий значительно увеличивается, способность к сокращению утрачивается, в их устьях четырёхкратно снижается давление крови. Эти изменения необходимы для нормального плацентогенеза, поддержания полноценного жизнеобеспечения плода. Цитотрофобласт образует внутреннюю выстилку артерий, полностью перекрывая просвет 20-50% сосудов и не допуская контакта межворсинчатого пространства с материнской кровью на первом этапе формирования плаценты.
При неполной перестройке артерий мышечно-эластиновые волокна стенок замещаются фибрином лишь частично, давление в них повышено, цитотрофобластические «пробки», перекрывающие сосуды, неполноценны, в результате чего маточно-плацентарный кровоток начинается преждевременно. Ввиду слабой васкуляризации ворсины хориона в этот период не готовы к приёму артериальной крови, богатой кислородом и свободными радикалами, чем обусловлено их повреждение и образование гематомы, отслаивающей хориальную пластинку.
При поступлении небольшого объёма крови, слабом поражении ткани гематома со временем разрешается, продолжается развитие плаценты и эмбриона. Нарастание кровотечения из спиральных артерий приводит к росту образования, дальнейшей отслойке хориона, значительному повреждению синцитиотрофобласта вследствие оксидативного стресса, гибели эмбриона, самопроизвольному аборту.
Классификация
С учетом размеров, определенных в ходе ультразвукового исследования, гематомы классифицируют как маленькие (занимающие до 20% маточной площади плодного яйца), средние (20-50%), крупные (свыше 50%). По расположению выделяют корпоральные (находящиеся в области стенок, дна матки) и супрацервикальные (над внутренним зевом матки) образования. Мелкие, а также супрацервикальные гематомы имеют более благоприятный исход – маленький объём не влечёт масштабной отслойки, а расположение вблизи с цервикальным каналом способствует быстрому опорожнению и регрессу. Ранние кровоизлияния формируются на 5-7 неделе гестации, поздние – на восьмой-одиннадцатой. Гематомы также различают по стадиям развития:
- Неорганизованные. «Свежие» гематомы, возникшие сразу после кровоизлияния, представляют собой полость, заполненную жидкой кровью. Через 12 часов после кровотечения начинается процесс организации, сопровождающийся образованием и оседанием сгустков. В случае продолжения кровотечения, отсутствия оттока содержимого гематома увеличивается в размерах, отделяя плодное яйцо от матки.
- Организованные. Организация гематомы свидетельствует о прекращении кровотечения. Организованная гематома состоит из соединительной ткани и постепенно уменьшается. Полное исчезновение у 70% беременных наблюдается через 1-2 месяца, у 30% гематомы могут сохраняться до родов.
Симптомы ретрохориальной гематомы
Патология в 16-30% случаев протекает бессимптомно. У остальных больных наблюдаются мажущие кровянистые выделения из половых путей, отделение кровяных сгустков или кровотечение. Скудные коричнево-бежевые выделения свидетельствуют об организации гематомы. Частым симптомом считаются схваткообразные боли внизу живота. Болевым синдромом обычно сопровождается корпоральные гематомы, кровянистыми выделениями – супрацервикальные. Общее самочувствие остаётся без изменений. Выделение алой свежей крови из влагалища, усиление боли и ухудшение самочувствия нередко являются признаками начинающегося аборта – состояния, требующего срочной госпитализации.
Осложнения
Наиболее неблагоприятными исходами патологии являются спонтанный аборт (в 9-18% случаев) и замершая беременность (1-2%). Гематома, особенно крупная, сопровождающаяся кровянистыми выделениями, нередко становится предвестником будущих осложнений. Ретрохориальная гематома повышает риск преждевременных родов в 3,5 раза на 22-27 неделе гестации и в два раза после 28 недели. Вероятность отслойки плаценты увеличивается в 2-2,5 раза, преэклампсии – в 4. Также существуют риски для плода – у младенцев матерей, перенёсших гематому в начале беременности, в 2,6 раза чаще наблюдается задержка внутриутробного развития, дистресс-синдром.
Диагностика
Диагностические мероприятия проводятся акушером-гинекологом. Внутриматочная гематома дифференцируется с угрозой выкидыша, вызванной другими причинами, внематочной беременностью, пузырным заносом, опухолями шейки и тела матки. Важным этапом является выяснение причины развития патологии. Диагноз устанавливается на основании данных следующих исследований:
- Клинический осмотр. По результатам опроса больной и общего осмотра врач диагностирует беременность (если пациентка ранее не была поставлена на учёт), а по субъективным признакам может заподозрить гематому. При гинекологическом исследовании по состоянию шейки матки и интенсивности кровотечения (если таковое имеет место) устанавливается стадия возможного аборта.
- Ультрасонография. Гематома определяется в ходе УЗИ матки как серповидное гипо- или анэхогенное образование, занимающее часть окружности плодного яйца. Для выбора тактики лечения оценивается жизнеспособность эмбриона по наличию сердцебиения. Эхография имеет прогностическую ценность: неблагоприятными факторами самопроизвольного аборта являются крупный размер гематомы, её корпоральное расположение, прогрессирующее повышение сосудистого сопротивления в хориальной ткани и спиральных артериях, признаки задержки развития эмбриона, нарушение его сердечной деятельности.
Определение причины кровоизлияния затруднено. С этой целью осуществляют бактериальное исследование влагалищного мазка, диагностические гормональные тесты (уровень эстрогенов и прогестинов, хорионического гонадотропина, плацентарного лактогена, трофобластного гормона) ПЦР-анализ на вирусные инфекции, коагулограмму, анализ на антитела к хорионическому гонадотропину и фосфолипидам, типирование генов HLA II класса. Назначают консультации иммунолога, гематолога и медицинского генетика. Тем не менее, уточнить этиологию удаётся далеко не всегда.
Лечение ретрохориальной гематомы
Лечение консервативное, проводится амбулаторно или в условиях стационара (при кровотечении) акушером-гинекологом. Если эмбрион жизнеспособен, терапия направлена на сохранение и пролонгирование гестации, в случае его гибели производится искусственное прерывание беременности. Отслойка хориона расценивается как угрожающий аборт. Для предотвращения дальнейшего отделения и изгнания плодного яйца назначается покой (в том числе половой), этиотропное лечение:
- Гемостатическая терапия. Для купирования кровотечения применяется транексамовая кислота, средство, обладающее как кровоостанавливающим, так и противовоспалительным действием, использование которого не приводит к выраженным изменениям в системе гемостаза.
- Гормональная терапия. Натуральный микронизированный прогестерон действует сразу в нескольких направлениях, обеспечивая иммуномодулирующий и противовоспалительный эффекты, снижая тонус матки. Кроме того, препарат эффективно предотвращает дальнейшее излитие крови после гемостаза.
Симптоматическое лечение включает энзимотерапию для ускорения резорбции гематомы. Для снижения тонуса матки назначаются седативные препараты, спазмолитики и физиотерапия (электрорелаксация матки, электрофорез магния, иглорефлексотерапия). Особое внимание уделяется борьбе с запорами. Патогенетическое лечение зависит от причин, вызвавших патологию (например, при верифицированной иммунной тромбофилии вводят антиагреганты и глюкокортикоиды).
Прогноз и профилактика
Прогноз сохранения и успешного завершения беременности при ретрохориальной гематоме во многом зависит от возможности выявления и устранения причин патологии, своевременного начала лечения. Важнейшим аспектом первичной профилактики является прегравидарная подготовка – комплексное обследование супругов и коррекция выявленных нарушений за несколько месяцев до планируемой беременности. К другим мероприятиям относится избегание искусственных абортов, бытовых и профессиональных вредностей, полноценное сбалансированное питание и потребление витаминов, рациональный режим труда и отдыха. Вторичная профилактика заключается в постоянном акушерском мониторинге.
Гематома при беременности. Чего стоит опасаться?
Гематома на ранних сроках беременности. Чего опасаться, как избежать и многое другое в статье акушер-гинеколога, репродуктолога GMS ЭКО Кикиной Юлии.
В этой статье мы расскажем вам об очень важной теме — гематомах на ранних сроках беременности. Появляются они, как вы знаете, довольно часто и приносят очень много тревог. Говорить мы будем с , репродуктологом GMS ЭКО Кикиной Юлией Алексеевной .
После наступления долгожданной беременности хочется верить, что все проблемы позади, и наш малыш уже с нами! Но наступает очень сложный период вынашивания беременности, который тоже полон подводных камней и стрессов, с которыми приходится сталкиваться женщине. Одна из самых страшных ситуаций для беременной женщины — появление кровянистых выделений из половых путей . В этом случае, бросая все свои дела, женщина в ужасе мчится к врачу, чтобы убедиться, что малыш жив, находится в полости матки. И часто слышит после ультразвукового исследования вердикт «Ретрохориальная гематома». Что же это за патология, почему она появляется, насколько она опасна — об этом мой сегодняшний рассказ.
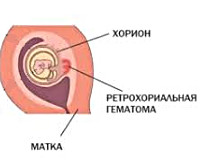
Ретрохориальная гематома — это скопление в крови в пространстве между стенкой матки и оболочкой плодного яйца (хорионом, который после 16 недель беременности становится плацентой).
Чаще всего это происходит вследствие угрозы прерывания беременности, когда, например в ответ на повышение тонуса матки, плодное яйцо частично отслаивается от ее стенки, начинается небольшое кровотечение, но кровь останавливается и остается в полости отслоившегося участка. Также гематома может возникнуть вследствие прорастания стенок сосудов матки ворсинами тканей хориона.
Причины
Существует множество причин, которых возникает данная проблема, поэтому предупредить ее появление практически невозможно. Среди самых частых причин ее формирования можно выделить следующие:
- механическое воздействие на низ живота (например, травмы, ушибы);
- гормональная недостаточность (дефицит прогестерона);
- генетические аномалии эмбриона (пороки развития);
- стрессы;
- тяжелая физическая нагрузка;
- заболевания матки (хронический эндометрит, эндометриоз, миома, пороки развития матки (перегородка, удвоение, дополнительный рог и проч.);
- нарушения свертывающей системы крови;
- аутоиммунная агрессия (например, антифосфолипидный синдром);
- инфекции, передающиеся половым путем ;
- патология сосудов.
А также, формированию гематомы может способствовать шум и вибрация (профессиональный фактор) и даже экология.
Заподозрить ретрохориальную гематому можно при появлении мажущих кровянистых выделений из половых путей, но часто она является случайной находкой при УЗИ, не сопровождаясь никакими симптомами. Наличие или отсутствие симптомов во многом связано с расположением гематомы: если она расположена высоко, в области дна матки, она никак себя не проявляет, возможны только небольшие ноющие боли внизу живота. Если гематома расположена низко, у края плодного яйца, она часто опорожняется и «пугает» женщину кровянистыми выделениями из половых путей. Порой эти выделения могут быть достаточно обильными, особенно если при формировании гематомы произошло повреждение сосуда маточной стенки. И кровь при этом выделяется жидкая и алая.
Коричневые выделения из половых путей при наличии гематомы считаются как это не странно звучит, хорошим прогностическим признаком, поскольку таким образом гематома опорожняется и исчезает. Если же выделения из половых путей обильные и алые, это уже серьезная ситуация — это может говорить об увеличении участка отслойки, и соответственно, о повышении риска угрозы прерывания беременности.
Диагностика
Определить наличие ретрохориальной гематомы можно с помощью УЗИ, на котором врач определяет утолщение маточной стенки (повышение тонуса матки); изменение формы плодного яйца, вследствие давления на него утолщенного участка мышцы матки (плодное яйцо становится вытянутой формы) и, собственно, саму ретрохориальную гематому (ее размеры, место расположения и увеличение или уменьшение при повторном обследовании).
Лечение при ретрохориальной гематоме
Лечить ретрохориальную гематому рекомендуется, в основном, потому что только там можно обеспечить реально полный физический покой и отсутствие всяческой нагрузки. Никакие обещания «все время лежать» дома реализовать невозможно — всегда найдется куча неотложных домашних дел, которые захочется сделать — от уборки до стирки. Кроме того, в стационаре в любой момент могут оказать экстренную помощь — внутривенное введение гемостатиков, например. Если возможности лечь в стационар нет, то стоит рассмотреть вариант дневного посещения клиники или же остаться на дней у нас.
Рекомендован постельный режим , при этом с целью восстановления оттока крови советуют лежать, подложив под область таза валик, например из свернутого одеяла. Для профилактики застойных явлений в кишечнике рекомендуется соблюдать диету : исключить бобовые, острые блюда; продукты закрепляющие стул или усиливающие перистальтику кишечника (шоколад, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и повышает тонус матки, чем способствует усилению угрозы прерывания беременности и увеличению размеров гематомы. Также для снижения рисков повышения тонуса матки нужно ограничить употребление крепкого чая и кофе.
Медикаментозная терапия состоит в применении препаратов, улучшающих свертываемость крови, за счет которых останавливается кровотечение, и гематома перестает расти (транексам, дицинон, викасол). Для снятия гипертонуса матки, которого гематома может нарастать, применяются спазмолитики (, метацин, свечи с папаверином). С целью нормализации гормональной регуляции в организме применяется метаболическая витаминотерапия. Используются препараты прогестерона. При этом схема и путь введения подбирается врачом индивидуально, это могут быть как препараты для внутримышечного введения (масляный раствор прогестерона), так и свечи (утрожестан, ипрожин), таблетки (дюфастон) или гель (крайнон). Надо заметить, что при появлении кровянистых выделений из половых путей утрожестан продолжают вводить интравагинально. Эффективность его при этом не снижается!
Лечение как правило продолжается от 2 до 4 недель, по показаниям проводится повторно в критические сроки (12–14, 20–24, 28–32, 36–38 недель). Рассасывание гематомы обычно происходит от до недель.
Осложнения и прогноз
При своевременной диагностике и качественной терапии ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути, особенно, если гематома возникла на ранних сроках беременности. Но к сожалению, частичная отслойка хориона также может стать причиной формирования ранней плацентарной недостаточности, преждевременного старения плаценты и гипотрофии плода. Риск повышается при кровотечении, возникшем в 7–12 недель беременности, в этой ситуации беременность может перестать развиваться в 5–10% случаев. Ретроплацентарная гематома, возникшая на более поздних сроках беременности, особенно расположенная ниже места прикрепления пуповины, сопровождается риском самопроизвольных выкидышей, преждевременной отслойки нормально расположенной плаценты, преждевременных родов, задержки роста и развития плода, развития недостаточности.
Еще одним важным прогностическим признаком являются размеры гематомы — прогноз считается неблагоприятным, если объем гематомы более 60 см³ или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Выводы:
- Ретрохориальная гематома может быть бессимптомной, случайной находкой на УЗИ.
- Мажущие сукровичные выделения из половых путей при наличии ретрохориальной гематомы — благоприятный симптом ее опорожнения.
- Даже при отсутствии кровянистых выделений из половых путей при наличии ретрохориальной гематомы необходим полный физический покой и адекватная комплексная терапия (наиболее эффективная — в условиях стационара).
- Гематома, возникшая на ранних сроках беременности, при своевременном лечении в большинстве случаев проходит без последствий.
- Прогноз на дальнейшее течение беременности после формирования ретрохориальной гематомы зависит от срока беременности, на котором она появилась, ее расположения, ее размеров.
И самое главное, при наличии подобного осложнения не паниковать, а строго выполнять все рекомендации лечащего врача. Тогда у Вас будут все шансы благополучно и счастливо доносить и самостоятельно родить здорового малыша!
Гематома при беременности на ранних сроках



Кровянистые выделения при беременности на ранних сроках – симптом тревожный, вызывающий панику, особенно у молодых женщин, которые желали и планировали стать матерями. При обращении к врачу, гинеколог проведет обследование, по итогам которого может поставить диагноз – гематома при беременности.
Гематома при беременности или ретрохориальная гематома обычно диагностируются в первом триместре беременности, и это часто указывает на угрозу выкидыша. Но при своевременно принятых мерах пролонгировать беременность вполне возможно.
В клинической практике выделяют субхориальные (ретрохориальные и краевые) и субамниотические гематомы. Последние встречаются редко и менее опасны, что нельзя сказать про ретрохориальные.
Так что такое ретрохориальные гематомы и чем они опасны?
Что такое гематома
Это ограниченное скопление крови, возникающее при повреждении органов и тканей с образованием полости. Скопление крови происходит из-за разрыва или ранения сосудов, и в этой полости скапливается жидкая или уже свернувшаяся кровь.
При частичном отслаивании плодного яйца между стенкой матки и хорионом (оболочкой эмбриона) формируется пространство, в котором и может скапливаться кровь – это и есть ретрохориальная гематома. Известно, что именно она становится причиной 18% случаев всех кровотечений первого триместра.
Причины гематомы при беременности на ранних сроках
В целом можно назвать целый список причин, способных привести к формированию гематомы на ранних сроках беременности. К числу основных можно отнести:
-
физическое воздействие на живот: случайные падения, ушибы или вибрация, как профессиональный фактор;
стресс и сильные эмоциональные переживания;
чрезмерные физические нагрузки;
болезни репродуктивной системы, например, миома, эндометрит и т.д.;
нарушения свертывающей и противосвертывающей систем крови;
Можно выделить и предрасполагающие факторы, увеличивающие вероятность формирования гематомы на ранних сроках беременности:
-
недостаточность лютеиновой фазы менструального цикла;
стимуляция беременности: стимуляция овуляции или ЭКО;
аборт в анамнезе;
Симптомы гематомы при беременности
Поводом заподозрить гематому при беременности будет появление кровянистых выделений на нижнем белье на ранних сроках гестации. Но нередко происходит случайная диагностика на УЗИ, при этом симптомы отсутствуют, что можно объяснить расположением гематомы.
Например, при ее высоком расположении, то есть в области дна матки, симптомы могут отсутствовать, а возникающие ноющие боли внизу живота остаются незамеченными, недооцененными. Но при ее низком расположении часто происходит опорожнение гематомы и на белье появляются кровянистые выделения. По их количеству и объему можно судить о развитии гематомы: большой объем выделений свидетельствует о повреждении сосуда стенки матки, при этом выделения жидкие и алого цвета.
Как ни странно, но появление темных, коричневых выделений – хороший диагностический признак. Это говорит о том, что гематома опорожнилась и вскоре исчезнет.
Гематома при беременности
Общие сведения
Гематома при беременности — это состояние, когда во время вынашивания ребенка накапливается кровь между стенкой матки и оболочкой плодного яйца. Основная опасность такого состояния для будущей мамы связана с высоким риском выкидыша. В медицине это заболевание называется ретрохориальная гематома.
Настораживающим симптомом для женщины, у которой развивается такая патология, являются кровянистые выделения. Чаще всего подобное состояние диагностируется в первом триместре, существенно повышая риск выкидыша. Однако при правильном подходе к ведению беременности и вовремя принятым мерам беременность удается сохранить.
Существует ряд болезней и патологий, вследствие которых в матке может накапливаться кровь. Подробнее о том, по каким причинам может развиваться ретрохориальная гематома, и что нужно делать будущей маме, чтобы при таком состоянии родить здорового ребенка, речь пойдет в этой статье.
Патогенез
Ретрохориальная гематома формируется между стенкой матки и хорионом при частичном отслаивании плодного яйца.
До сих пор точно неизвестен патогенез ретрохориальной гематомы. Ранее считалось, что ее развитие связано с отслойкой яйцеклетки и ампутацией сосудов, но теперь специалисты расценивают патогенез иначе. На данный момент считается, что патологический процесс связан с неполноценным течением беременности при реконструкции спиральных артерий матки. Как следствие, в пространстве устанавливается ранний постоянный кровоток.
Примерно на 5-7 неделе беременности в спиральные артерии эндометрия вводится инвазия цитотрофобласта. Вследствие этого выделяются ферменты, которые разрушают соединительную ткань и мышцы стенок сосудов. Разрушенные ткани заменяет фибриноидная масса. В итоге диаметр артерий становится больше, теряется способность их сокращения. Такие изменения определяют нормальный плацентогенез и адекватное жизнеобеспечение плода. Цитотрофобласт блокирует просвет 20-50% сосудов, формируя оболочку артерий внутри. В итоге межпозвонковое пространство не контактирует с материнской кровью при первой стадии формирования плаценты.
Если такая перестройка была неполной, и фибрин только частично заместил мышечно-эластиновые волокна, то сосуды блокируются неполноценно. В итоге происходит преждевременное начало маточно-плацентарного кровотока.
Артериальная кровь с высоким содержанием кислорода и свободных радикалов вследствие слабой васкуляризации ворсинок хориона повреждает их. Образуется гематома, отшелушивающая хорионическую пластинку.
Если выделяется небольшое количество крови, развитие плаценты и эмбриона может продолжаться дальше. Но при повышенном кровотечении патологические процессы могут приводить к гибели эмбриона и прерыванию беременности.
Классификация
Ретрохориальная гематома при беременности, как правило, проявляется на ранних сроках (примерно 7 недель) и подразделяется на несколько разновидностей, в зависимости от локализации и выраженности процесса.
С учетом расположения образования выделяют такие его разновидности:
- Ретрохориальная гематома – развивается до 16 недели вследствие отслойки зародыша от хориона и повреждения сосудов. Симптомами такой разновидности патологии являются боли внизу живота, которые отдают в промежность и в поясницу, а также выделения с кровью. Но процесс может проходить и без выделений, а также других признаков. В таком случае его, как правило, обнаруживают при плановом УЗИ.
- Ретроплацентарная гематома – проявляется как следствие отслойки плаценты. Поскольку формирование детского места происходит к 16 неделе, то такая разновидность патологии диагностируется после этого срока. Ретроплацентарная гематома может привести к преждевременным родам.
- Субхориальная гематома – разновидность ретрохориального образования, которое образуется вокруг хориона. Иногда ошибочно такое образование определяется как субдуральная гематома. Однако субдуральная гематома образуется не в матке, а в головном мозге. Для такого образования также актуально определение заоболочечная гематома. Название «заоболочечная» соответствует расположению образования.
- Ретроамниотическая гематома – образуется вследствие повреждения сосудов, расположенных между стенкой матки и плодным пузырем (амнионом). Плодный пузырь защищает плод от травм, обеспечивает связь между организмами женщины и ребенка. Поскольку плод защищен амнионом, то ретроамниотическая гематома на него не влияет непосредственно. Однако при кровотечении существует риск преждевременного прерывания беременности.
- Субамниотическая – такое образование не представляет опасности для жизни плода и женщины, рассасывается самостоятельно. Однако за беременной проводится тщательное наблюдение.
- Внутриматочная – при таком образовании в матке отмечается серьезная угроза для женщины и ребенка, так как существует вероятность разрыва матки и массивного кровотечения.
В зависимости от тяжести симптомов выделяют такие формы патологии:
- Легкая – протекает почти без симптомов и жалоб. Если женщина следует рекомендациям врача, ограничивает нагрузку и полноценно отдыхает, заболевание не прогрессирует.
- Средняя – характерны тянущие боли в нижней части живота, небольшие кровянистые выделения.
- Тяжелая – симптомы ярко выражены. Беспокоит сильная боль, головокружение, слабость. Постепенно усиливаются выделения с кровью. Красные выделения свидетельствуют о прогрессировании болезни, лечение проводится только стационарно.
Согласно размеру классифицируются такие формы:
- Маленькая – до 20% площади матки.
- Средняя – от 20 до 50%.
- Большая – более 50%.
По сроку развития выделяются:
- Ранняя – на 5-7 неделе беременности.
- Поздняя – на 8-11 неделе.
Согласно расположению выделяют такие разновидности гематом:
- Телесные – располагаются в области дна или стенок матки.
- Супрацервикальные – над внутренним зевом матки.
Причины гематомы при беременности
Причины, по которым у беременной женщины может развиваться ретрохориальная гематома, могут быть разными. Чаще всего гематома при беременности на ранних сроках развивается под воздействием разных факторов:
- Причины, связанные с механическим влиянием на низ живота – ушибы, удары, травмы.
- Гормональный дисбаланс — ретрохориальная гематома может быть следствием недостатка прогестерона.
- Пороки развития эмбриона.
- Стрессовые ситуации.
- Чрезмерные физические нагрузки.
- Болезни женской половой системы — миома, эндометриоз, эндометрити др.
- Нарушения свертывания крови.
- Аутоиммунные процессы.
- Болезни, передающиеся половым путем.
- Заболевания сосудов.
- Особенности профессии (иногда причины такой патологии – это вибрация, шум и т. п.).
Также вероятность развития гематомы возрастает у тех женщин, которые в свое время перенесли аборт; проходили ЭКО или стимуляцию овуляции.
Симптомы
 Как правило, подозрения на то, что у беременной развилась такая патология, появляются при кровянистых выделениях. Но в некоторых случаях она обнаруживается непосредственно при УЗИ, не провоцируя выраженных симптомов. Отсутствие симптомов характерно для гематом, располагающихся в области дна матки. В таком случае могут периодически возникать только небольшие боли в животе.
Как правило, подозрения на то, что у беременной развилась такая патология, появляются при кровянистых выделениях. Но в некоторых случаях она обнаруживается непосредственно при УЗИ, не провоцируя выраженных симптомов. Отсутствие симптомов характерно для гематом, располагающихся в области дна матки. В таком случае могут периодически возникать только небольшие боли в животе.
Выделения при гематоме могут быть как незначительными, так и достаточно обильными. Особенно обильны выделения, если при образовании гематомы был поврежден сосуд матки. При этом выделяется алая и жидкая кровь. Появление коричневых выделений свидетельствует о завершении патологического процесса и постепенном опорожнении гематомы.
Характерными признаками также являются боли в животе. Они могут быть тянущими, отдавать в поясницу. Настораживать должны схваткообразные боли, особенно в сочетании с ярко-красными выделениями. В таком случае необходимо немедленно обращаться к врачу.
При тяжелом течении могут проявляться и другие симптомы. Возможны скачки артериального давления, нарушения сознания.
Говоря о том, как рассасывается гематома при беременности, следует отметить, что об этом свидетельствуют выделения коричневатого оттенка. Если лечение было проведено правильно, образование со временем рассасывается. Как правило, при правильном подходе к лечению, после того, как рассасывается гематома, беременность продолжает протекать нормально.
Что касается того, как выходит гематома при беременности, то ретрохориальная гематома постепенно выходит в виде обильных выделений темно-красного или коричневого цвета.
Сколько выходит такое образование, зависит от индивидуальных особенностей течения процесса. Как правило, это продолжается от 7 до 20 дней.
Анализы и диагностика
Как правило, такую патологию обнаруживают на ранних сроках беременности во время планового ультразвукового исследования. Результаты УЗИ в таком случае свидетельствуют об изменении формы плодного яйца, а также о локальном утолщении стенки матки. В процессе УЗИ можно определить место, где локализуется гематома, а также ее размеры.
Кроме того, врач может назначить ряд дополнительных исследований:
- Общий анализ мочи и крови.
- Определение уровня свертываемости крови.
- Биохимический анализ крови.
- Исследование на гормоны.
- Исследование микрофлорывлагалища.
- Допплерометрия плода.
- Кардиотокография.
Лечение
Рекомендуется проводить лечение такой патологии в стационаре, так как это дает возможность обеспечить полный покой, постельный режим и отсутствие нагрузок. К тому же в стационаре всегда можно рассчитывать на эффективную экстренную помощь.
Ретрохориальная гематома и другие виды гематом при беременности
Беременность – замечательная пора в жизни каждой женщины. Зарождение новой жизни, светлые эмоции и чувства переполняют будущую мамочку. К сожалению, иногда это незабываемое время бывает омрачено неприятностями со здоровьем. Одной из опасностей может стать гематома в матке. Ведь матка во время беременности испытывает колоссальные нагрузки. Маточная гематома (от греческого «гема» – «кровь» ) – это пространство, заполненное кровью из поврежденных кровеносных сосудов. Различают несколько видов гематом.
Ретрохориальная гематома при беременности. Что это такое?
Это скопление крови между стенкой матки и хорионом.
Хорион – это внешняя ворсистая оболочка, окружающая зародыш в матке. Основные его функции – защита от инфекций и снабжение кислородом зародыша. Хорион покрыт множеством ворсинок. В будущем из него сформируется плацента. Иногда его даже называют «ранней плацентой», что свидетельствует о его важном значении для нормального развития зародыша. Гематома ретрохориальная при беременности свидетельствует о том, что хорион начал отслаиваться, появилось пространство между ним и стенкой матки, и оно заполнилось кровью. Этот диагноз может быть поставлен только до 16 недели беременности.
Из – за того, что гематома располагается между оболочкой плодного яйца и маткой, ретрохориальную гематому при беременности также называют заоболочечной или ретрооболочечной.
Безусловно, в норме такого отслоения возникать не должно. Последствия могут быть весьма печальными – гематома оказывает давление на околоплодное яйцо, мешает нормальному кровоснабжению, способствует развитию дефицита питательных веществ и может привести к выкидышу. Даже если выкидыш не произошел, последствия гематомы могут сказаться на развитии мозга будущего ребенка. Ведь при данной патологии часто происходит кислородное голодание зародыша. А от него, как известно, в первую очередь страдают клетки головного мозга. Поэтому не стоит пренебрегать назначениями врача, даже если при ретрохориальной гематоме у женщины нет выделений и болевых ощущений.
Причины возникновения ретрохориальной гематомы до конца точно не установлены. Но вероятность ее возникновения повышена в том случае, если имеют место быть:
1.пороки развития или недостаточное развитие матки и других половых органов;
3.инфекционные или аутоиммунные заболевания;
4.чрезмерные физические нагрузки;
5.травмы или ушибы живота;
6.любые неблагоприятные воздействия окружающей среды – шум, вибрации, экологические неблагоприятные факторы;
7.нарушения в системе свертывания крови;
8.психологическое напряжение, стресс;
9.аномалии развития плодного яйца или зародыша;
10.вредные привычки беременной
11.индивидуальные особенности организма (в том числе наследственная предрасположенность).
К сожалению, зачастую непросто установить истинную причину возникновения аномалии. Поэтому беременная женщина должна внимательно относиться к своему здоровью, избегать переутомления, тяжелых физических работ и негативных эмоций.
Чаще всего обнаруживают ретрохориальную гематому случайно, во время проведения планового УЗИ на сроке беременности в 12 недель, так как внешние проявления отсутствуют. Женщину ничего не беспокоит, необычные влагалищные выделения отсутствуют. Реже – беременная жалуется на тянущие боли внизу живота или в пояснице, ее беспокоят слабость и кровянистые выделения. Часто ретрохориальная гематома возникает на 5–7 неделе беременности.
Если патология носит тяжелую степень, женщину беспокоят коричневатые выделения с примесью алой крови, тянущие, схваткообразные боли внизу живота. Вследствие кровопотери может упасть давление, появиться озноб, слабость, головокружение. В таком случае необходимо срочно обратиться за квалифицированной медицинской помощью. Но такие случаи, к счастью, встречаются в современной медицине достаточно редко.
Конечно, услышав о гематоме, будущая мама начинает переживать, ведь это может свидетельствовать об угрозе прерывания беременности. Однако лучше всего постараться взять себя в руки, так как нервозность мамы только ухудшит ситуацию. Следует помнить, что чаще всего эта патология успешно поддается лечению. Чем раньше начать лечение, тем больше вероятность того, что беременность продолжит успешно развиваться. Многое зависит от размеров гематомы. Конечно, чем она меньше, тем лучше. Лучше всего поддаются лечению гематомы, не превышающие 40% от размеров плодного яйца. В любом случае основным условием для рассасывания гематомы является покой, а в идеале – постельный режим. Кроме того, врач проведет осмотр беременной и медицинское обследование для того, чтобы выяснить возможную причину возникновения патологии и начать ее медикаментозное лечение. Если врач советует продолжить его в условиях стационара – не стоит отказываться.
Следует отметить, что если беременной был поставлен диагноз ретрохориальная гематома, и спустя некоторое время у нее начались коричневатые выделения – то, скорее всего, гематома рассосалась, и это выходит «старая» кровь, которой она была заполнена. В течение какого времени гематома будет «выходить», точно не установлено. Предположительно – около 2–5 недель. А вот алые влагалищные выделения – тревожный симптом. Скорее всего, гематома продолжает расти – и существует угроза самопроизвольного прерывания беременности, то есть выкидыша. Лучше всего отправиться к своему лечащему врачу, который проведет обследование и поставит точный диагноз.
Если было проведено УЗИ и врач в заключении написал, что ретрохориальная гематома находится в стадии организации – это значит, что можно выдохнуть – угроза миновала! Теперь остается только набраться терпения и ждать, когда она либо рассосется, либо выйдет с влагалищными выделениями.
Еще один вид диагноза, о котором может услышать беременная женщина– ретроамниотическая гематома. Что такое ретроамниотическая гематома при беременности? Она представляет собой кровоизлияние между стенкой матки и амнионом. Амнион – плодный пузырь, или, в народе, «рубашка», представляет собой своеобразный мешочек, в котором находятся плод и околоплодные (амниотические) воды. Амниотическая оболочка очень тонкая, но эластичная. Основная ее функция – защита ребенка и осуществление взаимосвязи с организмом матери.
Причины возникновения ретроамниотической гематомы те же, что и ретрохориальной. Однако ретроамниотическая менее опасна для плода, так как он находится под защитой амниотического мешка. В большей степени эта гематома опасна для матери, так как сопровождается кровотечением. Самое главное – вовремя ее обнаружить и начать лечение. Каждая десятая беременная женщина сталкивается с гематомой при беременности, и лишь 2–3 % имеют неблагоприятный исход и заканчиваются выкидышем. В остальных случаях беременность протекает нормально. Бывают даже такие случаи, когда о существовании гематомы врач узнает уже после родов, увидев ее следы на плаценте. То есть не всегда гематома несет в себе опасность для ребенка.
Лечащий врач, основываясь на знаниях о характере гематомы и размерах, может порекомендовать родоразрешение кесаревым сечением – так исключается гипоксия, то есть кислородное голодание ребенка в процессе родов.
Основное лечение различных видов гематом при беременности – предотвращение ее роста, а значит, необходимо исключить вредное внешнее воздействие на организм беременной. Будущая мама должна заботиться о своем здоровье – отказаться от вредных привычек: не принимать алкоголь даже в малых дозах, исключить курение и употребление медикаментов. Конечно, бывают случаи, особенно на ранних сроках беременности, когда женщина не подозревает о том, что беременна, и продолжает вести прежний образ жизни. Однако, узнав о зарождении новой жизни, необходимо срочно проконсультироваться с врачом и сообщить о принимаемых препаратах. Также врачи советуют беременной больше беречь здоровье от простуд и инфекций – по возможности избегать сквозняков и скопления людей. Однако бывает и так, что женщина была «образцовой» беременной, соблюдала все правила, однако образовалась гематома. В этом случае остается лишь запастись терпением и настраиваться на положительный исход.
В нашей стране врачи обычно перестраховываются и продолжают лечение гематом при беременности в условиях стационара.
Грамотный врач обязательно назначит обследование и анализы, чтобы исключить прием серьезных лекарственных препаратов «на всякий случай»!
Какие анализы назначают беременной при гематоме:
1.общий и биохимический анализ крови – они покажут, имеются ли в организме воспалительные очаги (возможно обострение хронических или появление инфекционных заболеваний) и какова свертываемость крови;
2.анализ крови на гормоны – опровергнет или подтвердит недостаток прогестерона;
3.общий анализ мочи;
4.мазок из влагалища.
В любом случае женщине прописывают постельный режим. Кроме того, рекомендуют соблюдать диету – отказаться от продуктов, вызывающих повышенное газообразование, от острых и жирных блюд, от кофе. Если анализы показали неблагоприятный для развития ребенка гормональный фон, назначается Утрожестан или Дюфастон.
Если обнаружены хронические заболевания в стадии обострения или инфекции, беременная должна принимать антибиотики. Подбирать их должен лечащий врач. Нельзя забывать, что беременный организм иногда может отреагировать на лечение необычным образом – у некоторых появляется расстройство желудка или аллергические реакции. Поэтому важно, чтобы за состоянием беременной велось пристальное наблюдение.
В обязательном порядке прописывают витамины группы В, А и Е, часто – Магний В6. Если были выявлены нарушения в системе свертывания крови, назначают Викасол, Дицинон или Транексам. Иногда для улучшения метаболизма клеток и кровообращения назначают Актовегин. Однако следует помнить, что этот препарат не доказал свою эффективность, поэтому прежде, чем начать его применение при беременности, проконсультируйтесь с врачом, которому вы доверяете.
Если на УЗИ были обнаружены признаки тонуса матки, назначают ректальные свечи Папаверин. Для улучшения общего самочувствия рекомендуют принимать успокоительные – Ново-Пассит, Персен или экстракт валерианы. При сильных болях могут быть назначены болеутоляющие препараты.
Следует помнить, что у природы свои планы. Конечно, не стоит пускаться во все тяжкие, но и зацикливаться на своем состоянии не стоит. Отпустите ситуацию, почитайте интересную книгу или посмотрите любимый фильм, отгоняйте негативные мысли: ребенок чувствует настроение мамы – и так вы больше поможете ему и себе.
Кровотечение в ранние сроки беременности, вызванное самопроизвольным выкидышем
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Общая информация
Краткое описание
Кровотечения в ранние сроки беременности – вагинальное кровотечение, осложняющее процесс гестации в сроках до 22 недель (ВОЗ, 2000).
Причинами кровотечения в ранние сроки беременности могут быть самопроизвольный аборт, криминальный аборт, септический аборт, пузырный занос, внематочная беременность.
Название протокола: “Кровотечение в ранние сроки беременности, вызванное самопроизвольным выкидышем”
Код протокола:
Код (коды) по МКБ-10:
O20 Кровотечение в ранние сроки беременности
O20.8 Другие кровотечения в ранние сроки беременности
O20.9 Кровотечение в ранние сроки беременности неуточненное
Сокращения, используемые в протоколе: УЗИ – ультразвуковое исследование
Дата разработки протокола: 2013 год
Категория пациентов: беременные женщины
Пользователи протокола: врачи акушеры-гинекологи, врачи ВОП

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По клиническим проявлениям аборты делятся на (ВОЗ, 2000)-1:
1. Самопроизвольный аборт определяют как раннее прерывание беременности до момента наступления жизнеспособности плода (22 неделя беременности). Стадии самопроизвольного аборта могут включать в себя:
– угрожающий выкидыш;
– аборт в ходу;
– неполный выкидыш;
– полный выкидыш.
2.Криминальный аборт определяют как процедуру, произведенную лицами, не имеющими необходимой квалификации, или в обстановке, не соответствующей минимальным медицинским стандартам, или по обеим причинам вместе.
3. Септический аборт определяют как аборт, осложненный инфекцией. Сепсис может явиться результатом распространения инфекции из нижних отделов генитального тракта как после спонтанного, так и вследствие криминального аборта. Сепсис вероятнее всего разовьется при задержке фрагментов зародыша в полости матки и при запаздывании с их удалением. Сепсис – частое осложнение криминального аборта при выполнении его нестерильными инструментами (1).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий
Основные:
1. Изучение жалоб и физикальное исследование:наличие вагинальных кровотечений у всех женщин репродуктивного возраста, у которых отмечен эпизод отсутствия месячных (задержка менструального кровотечения более чем на месяц со дня последней менструации) и, возможно, наличие одного или нескольких из следующих симптомов: спастические сокращения матки, частичная экспульсия фрагментов плодного яйца, раскрытие шейки матки-или размер матки меньше ожидаемого).
2. Оценка общего состояния, включая жизненно важные функции (пульс, артериальное давление, дыхание, температура).
3. Оценка объема кровопотери.
Дополнительные: УЗИ органов малого таза (наличие беременности, соответствие сроку гестации, локализация плодного яйца и эмбриона).
Диагностические критерии:
Жалобы и анамнез:
– кровотечение из половых путей (всегда наружное) различной интенсивности;
– боли внизу живота различной интенсивности;
– задержка менструации;
– выделение фрагментов зародыша;
– возможно, повышение температуры тела.
Физикальное обследование: состояние может быть ухудшенным (слабость, бледность кожных покровов, тахикардия, одышка, снижение АД при сильном кровотечении), возможно повышение температуры тела.
Акушерское обследование:
1. ВСДМ – соответствует или не соответствует сроку беременности.
2. Осмотр шейки матки на зеркалах, вагинальный осмотр:
– кровотечение различной интенсивности;
– шейка матки закрыта или раскрыта;
– матка соответствует, меньше или больше срока беременности.
Диагностика вагинального кровотечения в ранние сроки беременности (1):
– угрожающий выкидыш(легкое кровотечения из половых путей, иногда на фоне болей внизу живота, шейка матки закрыта,размер матки соответствует сроку беременности);
– аборт в ходу (сильное кровотечение, шейка матки закрыта, матка соответствует сроку беременности, наличие спастических болей внизу живота, болезненность матки, нет выделений фрагментов зародыша);
– неполный выкидыш (сильное кровотечение из половых путей, шейка матки раскрыта,матка соответствует сроку беременности, спастические боли внизу живота, частичное выделение фрагментов зародыша)
– полный выкидыш (легкое кровотечение, матка меньше нормы, соответствующей предполагаемому сроку, матка мягче нормы, в анамнезе выделение фрагментов зародыша, легкие спастические боли внизу живота)
– пузырный занос (сильное кровотечение, иногда тошнота, рвота, шейка матки раскрыта, матка больше нормы, соответствующей предполагаемому сроку беременности, матка мягче нормы, частичное выделение фрагментов зародыша, напоминающих виноградную гроздь,спастические боли внизу живота, возможно отсутствие плода, возможно киста яичника и раннее начало преэклампсии).
Примечание:
– легкое кровотечение: более 5 минут уходит на то, чтобы пропиталась чистая подкладная или белье;
– сильное кровотечение: менее 5 минут уходит на то, чтобы пропиталась чистая подкладная или белье.
Диагностика осложнений аборта (1,2):
– Инфекция/сепсис – боль внизу живота, иррадиация боли, болезненная матка, затяжное кровотечение, недомогание, высокая температура, влагалищные выделения с гнилостным запахом, гнойные шеечные выделения, болезненность шейки матки при движениях.
– Повреждение матки, влагалища или кишечника – спастические боли в животе, иррадиация боли, вздутие живота, ригидность мышц живота (напряженный и твердый живот), боли в плечах, тошнота, рвота, высокая температура.
При поступлении женщины с вагинальным кровотечением в ранние сроки беременности оцените быстро общее состояние, при наличии шока, предположите прервавшуюся внематочную беременность.
Лабораторные исследования: снижение гемоглобина, повышение лейкоцитов в крови.
Инструментальные исследования: ультразвуковое исследование:определение наличия маточной беременности или их фрагментов, признаков пузырного заноса, отсутствие околоплодных вод
Показания для консультации специалистов: при наличии подозрения на повреждение кишечника, при наличии сепсиса.
Дифференциальный диагноз
| Заболевание | Жалобы | Осмотр шейки матки в зеркалах, бимануальное исследование | Хорионический гонадотропин | Ультразвуковое исследование |
| Угрожающий выкидыш | Задержка менструации, тянущие боли внизу живота, кровянистые выделения из половых путей |
Кровянистые выделения, шейка матки закрыта, матка соответствует сроку беременности | Соответствует сроку беременности или незначительно меньше | В полости матки определяется плодное яйцо, могут быть участки отслойки с образованием гематом |
| Внематочная беременность | Задержка менструации, боль в животе, обморочное состояние, легкое кровотечение, | Скудные кровянистые выделения из цервикального канала,закрытая шейка матки, матка немного больше, чем в норме, матка мягче, чем в норме, болезненное образование в области придатков, болезненность при движении шейки матки | Меньше нормы, принятой для данного срока беременности, но может быть в пределах нормы. | В полости матки не определяется плодное яйцо, в области придатков определяется образование. Возможна визуализация эмбриона и его сердцебиение вне полости матки. Может определяться свободная жидкость в брюшной полости |
| Пузырный занос | Кровянистые выделения, задержка менструации, могут быть тянущие боли внизу живота | Матка больше нормы, соответствуюшей предполагаемому сроку беременности, шейка матки раскрыта, частичное выделение фрагментов зародыша напоминающих виноградную гроздь | Больше нормы для данного срока беременности | В матке определяется измененный хорион, состоящий из пузырьков, эмбриона нет. |
| Нарушения менструаль-ного цикла | Задержка месячных, кровянистые выделения. Как правило, не первый эпизод подобных нарушений | Шейка матки закрыта,матка нормальных размеров | Тест отрицательный | В полости матки плодное яйцо не определяется |
Лечение
Цели лечения: остановка кровотечения, лечение осложнений аборта при их наличие
Тактика лечения
Немедикаментозное лечение
Основное лечение при вагинальном кровотечение в течение первых 22 недель беременности заключается в быстрой оценке общего состояния, включая жизненно важные функции (пульс, артериальное давление, дыхание, температура). При подозрении на шок, надо начать его лечение (см. лечение шока). Даже при отсутствии признаков шока, имейте его в виду при дальнейшей оценке состояния женщины, так как оно может быстро ухудшиться. Если шок развивается, важно начать лечение незамедлительно.
Медикаментозное лечение отдельное не предусмотрено, проводиться в сочетании с хирургическим (см. дальше).
Другие виды лечения – нет.
Хирургическое вмешательство
Аборт в ходу:
– Если срок беременности меньше 16 недель, то производится удаление содержимого полости матки, предпочтительно ручная вакуумная аспирация (РВА) -3,4,5; если невозможно удалить немедленно, то назначьте мизопростол 400 мг перорально (при необходимости повторите один раз через 4 часа) и эвакуируйте содержимое полости матки как можно быстрее
– Если срок беременности больше 16 недель: дождитесь спонтанной экспульсии плодного яйца и затем произведите аспирацию содержимого полости матки для удаления оставшихся фрагментов; при необходимости перелейте окситоцин 20 ЕД в 500 мл. физиологического раствора внутривенно со скоростью 40 капель в минуту, чтобы помочь экспульсии плодного яйца (1).
Неполный аборт:
– Если кровотечение от легкого до умеренного и срок беременности меньше 16 недель, используйте пальцы или окончатый зажим для удаления фрагментов плодного яйца, опустившихся из полости матки через шейку матки. Если кровотечение сильное и срок меньше 16 недель, эвакуируйте содержимое полости матки (предпочтительна ручная вакуумная аспирация). Если немедленная эвакуация содержимого полости матки невозможна назначьте мизопростол 400 мкг перорально (при необходимости повторите еще один раз через 4 часа)и эвакуируйте содержимое полости матки как можно быстрее (1).
-Если срок беременности больше 16 недель перелейтеокситоцин 20 ЕД в 500 мл. физиологического раствора внутривенно со скоростью 40 капель в минуту до момента экспульсии плодного яйца; при необходимости назначьте мизопростол 200 мкг вагинально через 4 часа до экспульсии плодного яйца, но в общей дозе не более 800 мкг; удалите все оставшиеся фрагменты из полости матки.
RoyalCollegeofObstetriciansandGynaecologists рекомендует медикаментозный аборт мифепристоном с последующим введением простагландина в качестве безопасного и эффективного метода прерывания беременности во втором триместре (6).
Было установлено, что предварительная подготовка мифепристоном за 36-48 часов перед введением простагландина может повысить уровень успешного выполнения операции, сократить промежуток времени между индукцией и собственно абортом и уменьшить дозу простагландина, требующуюся для выполнения аборта во втором триместре (7, 8).
Недавно было показано, что мизопростолвведеный вагинально или сублингвально более эффективен, чем при приеме перорально после предварительной подготовки мифепристоном, хотя большинство женщин отдают предпочтение приему внутрь. В тех областях, где мифепристона нет, в качестве альтернативной схемы можно назначать мизопростолсублингвально или вагинально без предварительной подготовки мифепристоном (9). После медикаментозного аборта во втором триместре рутинное хирургическое выскабливание полости матки не требуется. Его следует проводить только в том случае, когда имеются клинические подтверждения неполного аборта (9).
Полный аборт. В эвакуации содержимого полости матки обычно нет необходимости. Наблюдайте за женщиной, чтобы не пропустить сильного кровотечения.
При наличии инфекции назначьте антибиотики как можно быстрее, до начала ручной вакуумной аспирации.
При наличии повреждения матки, кишечника произведите лапаротомию для устранения повреждений и одновременно произведите ручную вакуумную аспирацию. При необходимости пригласите хирургов (1).
Если предполагаете, что у женщины имел место криминальный аборт, обследуйте ее на наличие инфекции, а также на наличие повреждений матки, влагалища и кишечника; тщательно промойте влагалище для удаления любых трав, примененных местно лекарств или каустических растворов.
Пузырный занос: эвакуируйте содержимое полости матки, используя ручную вакуумную аспирацию (предпочтительно); перелейте 10 ЕД окситоцина в 500 мл физиологического раствора со скоростью 60 капель в минуту для предупреждения кровотечения во время манипуляции.
Профилактические мероприятия:
– профилактика осложнений после аборта: обеспечение наблюдения за женщиной, чтобы не пропустить сильного кровотечения
– последующее наблюдение за женщиной, перенесшими аборт – планирование беременности только после полного выздоровления; в случая криминального аборта, если беременность нежелательна, консультирование по методам контрацепции.
Дальнейшее ведение:
– консультирование женщины, перенесшей аборт, перед выпиской.
– при пузырном заносе рекомендуйте гормональный метод планирования семьи минимум в течение 1 года для предупреждения беременности
– при пузырном заносе тест на беременность каждые 8 недель как минимум в течение 1 года. Если тест на беременность не отрицательный спустя 8 недель или становиться положительным снова в течение первого года, направьте женщину к онкогинекологу.
Индикаторы эффективности лечения: отсутствие ранних постабортных осложнений.
Госпитализация
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Интегрированное ведение беременности и родов. Оказание помощи при осложненном течении беременности и родов: руководство для акушерок и врачей. ВОЗ. 2000 год 2. Репродуктивное здоровье ВОЗ. Раздел беременность и роды. Пересмотренов 2009 году. 3.WHO. Abortion: A tabulation of available data on the frequency and mortality if unsafe abortion. 2nd Edition. Geneva, Switzerland: WHO (WHO/FHE/MSM/93.13) 1994 . 4.Rees H, Katzenellenbogen J, Shabodien R, Jewkes R, Fawcus S, McIntyre J, Lombard C, Truter H. The epidemiology of incomplete abortion in South Africa.South African medical journal 1997;87;87:432-437. 5.Weeks AD, Alia G, Blum J, Winikoff B, Ekwaru P, Durocher J, Mirembe FM. A randomized trial of misoprostol versus manual vacuum aspiration for incomplete abortion.ObstetricsandGynecology 2005;106:540-547. 6.Royal College of Obstetricians and Gynaecologists. The care of women requesting induced abortion. London: RCOG Press; 2004. 7.Strauss LT, Herndon J, Chang J, Parker WY, Bowens SV, Berg CJ. Abortion surveillance – United States, 2002. Morbidity and Mortality Weekly Report 2005;54:1-31. 8.Lalitkumar S, Bygdeman M and Gemzell-Danielsson K. Mid-trimester induced abortion: a review. Human Reproduction Update 2007;13:37–52. 9.Thong KL and Baird DT. A study of gemeprost alone, dilapan or mifepristone in combination with gemeprost for the termination of second trimester pregnancy.Contraception 1992;46:11-12
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных: Дощанова А.М. – профессор, доктор медицинских наук, высшая квалификация врача акушер-гинеколога
Отсутствие конфликта интересов: нет
Рецензенты: Кудайбергенов Т.К. – главный внештатный акушер-гинеколог МЗ РК, директор РГП «Национальный центр акушерства, гинекологии и перинатологии».
Указание условий пересмотра протокола:
Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
Диагностические исследования
| № | Основные диагностические исследования | Кратность применения | Вероятность применения |
| 1 | Вагинальное исследование | 1 | 100% |
| 2 | УЗИ органов малого таза | 1 | 100% |
Изделия медицинского назначения и лекарственных средств

