Показания и группа риска к проведению цервикометрии

- Зачем проводится цервикометрия?
- Показания
- Техника выполнения
- Расшифровка результатов
- Что делать, если шейка укорочена?
- Видео
Зачем проводится цервикометрия?
Данное обследование обязательно для всех беременных, даже если вынашивание ребенка проходит без осложнений. Оно проводится в целях профилактики совместно с плановым вторым УЗИ. Сроки проведения в таком случае – 20-24 неделя беременности.

Цервикометрия – процедура для оценки рисков неблагоприятного исхода беременности
Если у беременной уже присутствуют осложнения, например, если первый скрининг показал отклонения, обследование может проводиться намного раньше. Тогда срок проведения данной процедуры – 11-13 неделя. Процедура может повторяться с интервалом 1-2 недели вплоть до конца второго триместра.
Если на 24-25 неделе беременности цервикальный канал короткий и расширенный, то это огромный риск преждевременных родов. У 50% женщин с шейкой матки длиной менее 15 мм рождаются недоношенные дети.
В ходе цервикометрии оцениваются такие параметры шейки матки:
- длина;
- степень раскрытия;
- плотность;
- форма и расположение относительно оси таза.
Если хотя бы один параметр не соответствует норме, то это может повлиять на беременность.
Показания
Если беременность протекает нормально, а возможные риски отсутствуют, то обследование делается только 1 раз. При наличии медицинских показаний процедура повторяется многократно для оценки состояния шейки матки и контроля прогрессирования патологии.
- многоплодная беременность;
- выкидыши в прошлом из-за несостоятельности шейки;
- угроза прерывания беременности;
- рубцы на шейке после предыдущих родов;
- прогестероновая недостаточность;
- короткая шейка матки;
- родоразрешение раньше срока в прошлом;
- операции на шейке, например, прижигание или обрезание;
- гипертонус матки;
- истмико-цервикальная недостаточность (ИЦН);
- деформация шейки или врожденные аномалии.
Данное обследование также назначается при ухудшении самочувствия беременной, например, при болях внизу живота, учащении мочеиспускания и патологических выделениях из влагалища.
При отягощенном анамнезе может проводиться еще одна диагностическая процедура – допплерометрия. С ее помощью оценивается состояние плода, а именно – работа сердца и кровообращение в головном мозге, также исследуется кровоток в матке и пуповине.
Техника выполнения
Данное обследование ничем не отличается от обычного плавного УЗИ. Измерение длины шейки матки может проводиться трансвагинально или наружным способом. Обе методики имеют свои преимущества, они безопасны и безболезненны, поэтому переживать за плод не стоит.

При трансвагинальной цервикометрии датчик не касается шейки матки
Внутренний, или трансвагинальный, способ, наиболее информативный. Но из-за того, что датчик вводится непосредственно во влагалище, многие женщины опасаются трансвагинального УЗИ. Они считают, что любые трансвагинальные манипуляции в период беременности могут привести к кровотечению и выкидышу. Такое мнение ошибочное.
Вагинальное обследование абсолютно безопасно, болевых ощущений или осложнений не возникает. Риск занесения инфекции также отсутствует, так как на датчик надевается презерватив, который, кстати, должна принести женщина. В ходе обследования беременная не должна ощущать боль. Если болевые ощущения есть, то об этом стоит сказать специалисту.
Специальная подготовка к обследованию не нужна. Но перед тем, как заходить в кабинет УЗИ, необходимо опорожнить мочевой пузырь.
Наружный способ измерения длины цервикального канала ничем не отличается от планового ультразвукового обследования. Процедура длится 2-3 мин. Картинка выводится на экран монитора, видно состояние шейки, ее основные параметры.
В получении достоверных данных при цервикометрии важную роль играет квалификация специалиста, а также степень опорожнения мочевого пузыря.
Расшифровка результатов
Для оценки угроз при беременности в учет берутся все характеристики шейки матки в комплексе.
На беременность непосредственно может повлиять длина и степень открытия внутреннего зева. В норме на ранних сроках вход в матку должен быть закрытым. Незначительное открытие может свидетельствовать об угрозе прерывания беременности или половой инфекции. На поздних сроках трактовка результатов немного отличается. За 1-2 недели до родов зев приоткрывается.
Что касается длины шейки матки, то в норме ее значение не должно быть меньше 30 мм. Но данная цифра может изменяться в зависимости от срока беременности. Чем ближе дата родов, тем больше укорачивается цервикальный канал. Это нормальное явление, которое называется созреванием шейки и является подготовкой к родоразрешению.
Норма длины в зависимости от срока беременности:
- до 20 недели – 3-4 см;
- 20-24 – 3,4-4,5 см;
- 25-29 – 3,5-4,8 см;
- 30-34 – 3,4-4,3 см;
- 35-40 – 2,5-3,5 см.
Когда плод приподнимается, то шейка удлиняется. Ближе к родам он опускается, соответственно, длина цервикального канала укорачивается. Это нормально. Но если в первом или втором триместре длина становится менее 3 см, то появляется риск прерывания беременности. При значениях 25-30 мм на сроке гестации 14-24 недели женщина подлежит регулярному обследованию. Если цервикальный канал укорачивается до 24 мм и меньше, то может быть предложено оперативное вмешательство – на шейку накладывают кольцо.

Расшифровкой результатов занимается врач, он оценивает возможные риски
В целом состояние шейки матки оценивается по суммарному количеству баллов всех показателей. Максимальное значение – 9. Решение об интенсивной терапии или операции принимается на основании полученной оценки.
Длина шейки матки оценивается максимум в 3 балла. Переходим к расшифровке результатов:
- больше 2 см – 0;
- 1-2 см – 1;
- меньше 1 см – 3.
Для данной характеристики чем меньше баллов, тем лучше. Аналогично для оценки проходимости цервикального канала или степени открытия:
- внутренний зев закрыт, в наружный входит меньше половины кончика пальца – 0;
- открытие на 1 палец – 1;
- раскрытие наружного канала более 2 пальцев – 2.
При оценке плотности шейки матки максимальное количество баллов составляет 2.
В норме структура мышечного слоя должна быть плотной. Если это так, то присваивается 0 баллов. Если уплотнение присутствует только в области зева, то ставится 1, а при мягкой консистенции – 2 балла.
Также оценивается расположение шейки матки:
- смещение назад – 0;
- сдвиг вперед – 1;
- центральное расположение – 2.
Суммируя полученные баллы по всем показателям, можно судить о зрелости шейки матки.
- менее 3 баллов – шейка незрелая;
- 3-6 – созревает;
- более 6 – зрелая.
Когда суммарная оценка составляет 7-9 баллов, то скоро произойдет родоразрешение. Это нормальные показатели для срока 35-40 недель. Но если такое высокое количество баллов будет на более ранних сроках, то риски прерывания беременности велики. Может быть диагностирована истмико-цервикальная недостаточность, то есть приоткрытие зева и укорочение канала. Патология довольно коварная, поскольку беременная может не догадываться о ней. Она выявляется только посредством цервикометрии. Незрелость шейки матки перед родами также является патологией. Это показание к кесареву сечению.
Как видно, благодаря оценке в баллах можно определить степень подготовки шейки матки к родам, преждевременно выявить скрытие патологии, которые могут повлиять на дальнейшее течение беременности, привести к потере ребенка или его рождению раньше срока. Не следует недооценивать значимость цервикометрии. Если врачом было назначено данное обследование, то его обязательно нужно пройти, так как на это есть показания. Физикальное исследование шейки матки на гинекологическом кресле не даст настолько точных данных, как ультразвуковое исследование.
Что делать, если шейка укорочена?
Длина шейки менее 30 мм уже вызывает опасения. Допустимая граница варьируется в пределах 25-30 мм. При оценке состояния беременной и возможных рисков в учет берется не только срок беременности, но и физиологическое строение. Длина шейки индивидуальна для каждой женщины, у кого-то она от природы короткая, но это не является патологией.
При размере цервикального канала в пределах 25-30 мм беременная подлежит наблюдению. Если она чувствует себя хорошо, у нее нет симптомов угрозы прерывания, например, схваткообразных болей внизу живота или кровянистых выделений из влагалища, то лечение не назначается.

При плохих результатах цервикометрии может назначаться дообследование
При стремительном созревании, а, соответственно, и укорочении шейки назначается терапия. В таком случае высок риск невынашивания ребенка, особенно на сроке менее 20 недель. Для предупреждения преждевременного раскрытия зева на шейку накладывается резиновое кольцо или швы. Они снимаются за пару недель до родов или при начале родовой деятельности.
Как правило, швы накладывается до 20 недели беременности. Вагинальное кольцо ставится на более позднем сроке.
Иногда проблема решается без оперативного вмешательства. Беременной может быть предложена терапия прогестероном. Гормон вводится вагинально или назначается в форме таблеток. Прогестерон очень важен для сохранения беременности. Он уменьшает тонус матки и поддерживает высокую плотность шейки.
Для предупреждения прерывания беременности женщина должна пересмотреть образ жизни. Противопоказаны физические нагрузки, лучше придерживаться постельного режима. Под запретом также половая жизнь, следует носить бандаж, чтобы снизить давление на шейку.
Но двигаться женщине нужно, достаточно устраивать пешие прогулки на короткие дистанции. Если подолгу сидеть или лежать в одной позе, то может развиться цервикалгия (боль в шее), заболеть спина.
Видео
Цервикометрия во время беременности

| Услуга | Стоимость |
| Консультация гинеколога | 1350* ք |
| Консультация заведующего гинекологическим отделением Богданович И.Ф. | 1800* ք |
| Консультация заведующего отделением лазерной гинекологии Андросовой О.В. | 1800* ք |
| Допплерография сосудов МППК беременных | 1500 ք |
| УЗИ плода в сроке до 10 недель беременности | 1700 ք |
| УЗИ плода с 10 недель беременности с оценкой МППК | 2400 ք |
| УЗИ многоплодной беременности | 3500 ք |
| Эхосальпингография (Проходимость маточных труб) | 5500 ք |
| УЗИ органов малого таза у женщин (ТА, ТВ) | 1400 ք |
| УЗИ органов малого таза с допплерографией маточных артерий и миометрия | 2000 ք |
| Цервикометрия | 1000 ք |
| Фолликулометрия (за одно посещение) | 1300 ք |
| Эхокардиография (УЗИ сердца) плода | 2400 |
 Цервикометрия – процедура измерения длины шейки матки под УЗИ. Следует пояснить, что шейка матки играет роль держателя плода в теле и исключает прерывание беременности ранее установленного срока. Но иногда происходит так, что шейка матки расслабляется и укорачивается раньше времени. Зачастую это случается из-за мышечного тонуса матки. Именно цервикометрия позволит своевременно выявить проблему ультразвуковым способом исследования, этот вид процедуры важен и исследование нельзя пропускать, корректное лечение поможет сохранить беременность и дать ей внутриутробно развиваться до положенного срока.
Цервикометрия – процедура измерения длины шейки матки под УЗИ. Следует пояснить, что шейка матки играет роль держателя плода в теле и исключает прерывание беременности ранее установленного срока. Но иногда происходит так, что шейка матки расслабляется и укорачивается раньше времени. Зачастую это случается из-за мышечного тонуса матки. Именно цервикометрия позволит своевременно выявить проблему ультразвуковым способом исследования, этот вид процедуры важен и исследование нельзя пропускать, корректное лечение поможет сохранить беременность и дать ей внутриутробно развиваться до положенного срока.
Цервикометрия как способ измерения шейки матки.
Цервикометрия под УЗИ проводится двумя способами. Независимо от выбора метода цервикометрии, результативными являются оба, поэтому метод проведения зависит от особенностей организма и показаний к применению каждого из них:
- Трансабдоминальным путем – способ проведения цервикометрии через брюшную полость. Такой вид исследования предполагает необходимость наполненного мочевого пузыря. При данном способе исследования видимость внутреннего зева плохая, а без ее результатов полученные данные могут быть не совсем правильными.
- Трансвагинальный – способ проведения цервикометрии при помощи введения датчика непосредственно во влагалище, при данном исследовании мочевой пузырь необходимо опорожнить. При проведении цервикометрии трансвагинальным методом, не возникает опасности для плода и для матери, а нормой проведения данной процедуры считают не более трех раз за весь период вынашивания ребенка.
УЗИ обычно проводят с 18 по 22 неделю беременности. Зачастую цервикометрия проводится вместе с другими исследованиями. Если прерывание беременности уже происходило, то исследование проводят на более ранних сроках, начиная с 10 недель, делается это для предотвращения возможного прерывания беременности. Цервикометрия – достаточно удобный и действенный тип обследования, позволяющий сохранить беременность и выявить возможные патологические нарушения на ранних сроках вынашивания ребенка.
Для подготовки к цервикометрии трансвагинальнм методом необходимо опорожнить мочевой пузырь. Всё остальное сделает специалист проводящий исследование, а после обследования даст необходимые рекомендации.
Стоит заметить, что сама процедура цервикального исследования при помощи ультразвукового датчика абсолютно безвредна для будущего ребёнка. Женщина так же не ощущает на себе никаких действий во время цервикометрии. Нет причин для волнения по поводу проведения цервикометрии, так как назначение процедуры не несет вреда и не представляет сбой повода для беспокойства о побочных действиях после процедуры – их просто нет. Проведение цервикометрии полностью исключает риск появления осложнений и сводит вероятность срыва беременности к нулю.
Норма показателей длины шейки матки при Цервикометрии.
В нашей клинике в Пятигорске «УЗИ 4Д» цервикометрия проводится высококвалифицированными специалистами, которые владеют методологией исследования на высоком уровне. Специально обученные сотрудники быстро и качественно произведут процедуру цервикометрии, что позволит тут же установить нарушения, если они имеются, и поставить окончательный диагноз.
Норма длины шейки матки зависит от того, на каком сроке беременности находится пациентка:
- На 20 неделе беременности норма – 40 мм
- На 34 неделе – 34 мм
Данные показатели считаются нормой, но возможны и отклонения от нее, принято считать нормой длину свыше 25 мм. Такие показатели не считаются нарушением и не указывают на наличие в организме патологии. Для более точных определений нужно прибегнуть к УЗИ и измерению шейки матки с помощью цервикометрии.
При показателях ниже возникает вероятность выкидыша. В таких ситуациях принимаются меры по предотвращения преждевременных родов, а после стабилизации состояния уУЗИ цервикометрии проводят каждые 2 недели.
Когда цервикометрия проводится регулярно
Если при беременностях ранее возникали проблемы с преждевременным прерывание беременности или была перенесена операция шейки матки, в обязательном порядке необходимо сообщить об этом врачу, который назначит цервикометрию и, изучив полученные результаты, предпримет все меры для сохранения беременности.
При многоплодной беременности назначается регулярная цервикометрия, которая проводится в «Клинике 4Д» в Пятигорске раз в четырнадцать дней, начиная с 16 недели.
Очень важно провести цервикометрию при первой беременности, так как данных о предыдущих беременностях ещё нет. Это необходимо для того, чтобы убедиться в отсутствии отклонений и проверить показатели внутренних органов и плода.
Когда необходимо проведение цервикометрии?
Проведение цервикометрии в период, когда женщина вынашивает плод, необходимо при таких симптомах:
- Если установлено, что беременность многоплодная;
- Если имели место оперативные вмешательства на органах половой системы, проведенные до наступления беременности;
- Если диагностировано, что шейка матки короткая;
- При установлении истимико – цервикальной недостаточности;
Стоит отметить: если гинеколог, который ведет беременность пациентки, дает направление на цервикометрию, его нельзя оставить без внимания, обследование пройти необходимо.
Результаты цервикометрии
Трансвагинальная цервикометрия оценивает:
- Месторасположение швов в районе шейки матки, если ранее проводилось оперативное вмешательство.
- Проникновение оболочки плода в цервикальный канал.
- Расширение цервикального канала.
- Длину шейки матки.
 Если шейка матка короче нормы, необходимо проинформировать об этом курирующего специалиста, для принятия мер. Оперативное вмешательство поможет сохранить плод.
Если шейка матка короче нормы, необходимо проинформировать об этом курирующего специалиста, для принятия мер. Оперативное вмешательство поможет сохранить плод.
Если Вы не проведёте УЗИ цервикометрии — это может повлечь за собой угрозу жизни малыша и здоровья матери. По этой причине нельзя пропускать обследование цервикометрии и вовремя измерять длину шейки матки.
Что такое цервикометрия при беременности и как её делают
Цервикометрия при беременности — процедура измерения длины маточной шейки и оценки ее показателей согласно установленным нормам посредством УЗИ. Одна из функций шейки матки — удержание плода. Бывают случаи, когда шейка начинает укорачиваться и расслабляться раньше времени (обычно это происходит на фоне повышенного тонуса матки). Подобное состояние может спровоцировать преждевременное прерывание беременности и другие патологии вынашивания.
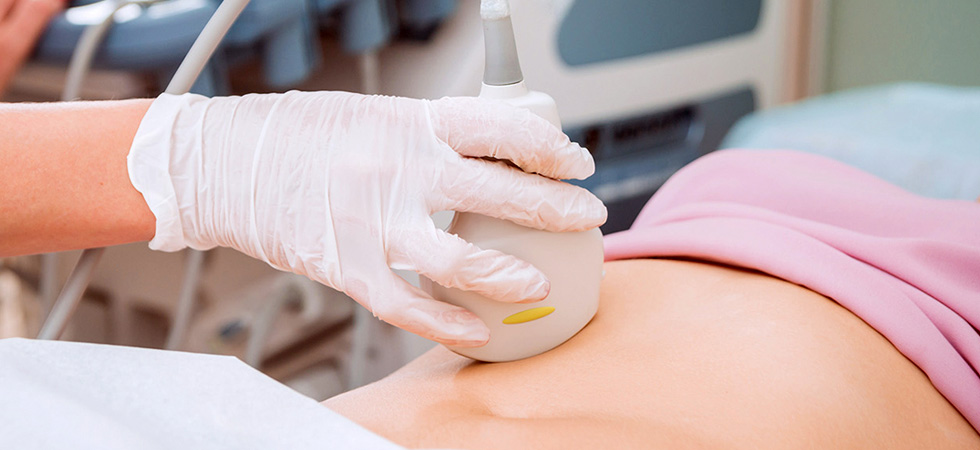
Благодаря цервикальному ультразвуковому исследованию врач может выявить малейшие отклонения от нормы и провести своевременное лечение. Это поможет предотвратить развитие возможных осложнений и продлить беременность.
Цервикометрия при беременности — разновидность ультразвуковой диагностики, которая осуществляется для определения длины шейки матки. Исследование позволяет обнаружить риски преждевременных родов и прерывания беременности.
Показания к проведению цервикометрии при беременности
Плановое ультразвуковое сканирование плода проводится с 18 по 22 неделю гестации. Если предыдущая беременность у женщины сопровождалась преждевременной родовой деятельностью, то цервикометрия назначается с 10 недели вынашивания.
Также цервикальное ультразвуковое исследование проводится при наличии следующих показаний:
- Многоплодная беременность;
- Неспособность маточной шейки удерживать плод (истмико-цервикальная недостаточность);
- Перенесенные оперативные вмешательства на шейке матки;
- Наличие швов на маточной шейке.
Для контроля за состоянием органа каждые последующие две недели осуществляется повторная цервикометрия. При этом следует учитывать, что в каждом отдельном случае размеры маточной шейки могут отличаться. Это обусловлено количеством родов, сроком беременности и анатомическими особенностями женского организма. При постановке диагноза эти данные должны обязательно учитываться врачом.
Как делается УЗИ цервикометрия при беременности
Цервикальное ультразвуковое исследование может проводиться трансвагинальным (внутренним) и трансабдоминальным (наружным) способом. Трансабдоминальное обследование осуществляется при наполненном мочевом пузыре через брюшную стенку. Трансвагинальная диагностика подразумевает введение специального УЗ-датчика во влагалищную полость. Подобная процедура выполняется на опустошенный мочевой пузырь.
При наружном исследовании внутренний зев маточной шейки визуализируется недостаточно (мочевой пузырь не позволяет полностью его рассмотреть), поэтому акушер-гинекологи предпочитают назначать трансвагинальную диагностику. Она дает возможность получить более детальную информацию о размерах и состоянии цервикального канала.
Внутреннее обследование начинается с введения специального датчика в передний свод влагалища, что дает возможность визуализировать маточную шейку в сагиттальной плоскости. Это позволяет врачу определить размеры закрытой части органа, а также длину внутреннего и наружного зева. Определить точные показатели не всегда удается, поскольку во время процедуры происходят сократительные произвольные движения, влияющие на замеры. В подобном случае цервикометрия выполняется несколько раз. Среди полученных показателей выбираются наименьшие замеры, которые считаются наиболее достоверными.
Трансабдоминальное цервикальное обследование относится не к измерительным, а визуальным диагностическим методам. Результаты между наружным и внутренним измерениями отличаются на 3-5 мм. Это достаточно значительный показатель, влияющий на постановку диагноза. Если результаты исследования показывают, что длина маточной шейки меньше нормы, акушер-гинеколог назначает соответствующее лечение, которое поможет будущей роженице выносить плод до установленного срока.
Цервикометрия — безопасная и безболезненная процедура, которая не представляет опасности для здоровья плода и матери. Периодичность проведения исследования определяет врач с учетом показаний и особенностей течения вынашивания. Во время и после цервикометрии никаких последствий не возникает.
Нормы цервикометрии при беременности
После зачатия шейка матки меняет свою форму. Благодаря этому врач может определить, какой будет родовая деятельность. Если результаты цервикальной ультразвуковой диагностики соответствуют норме, повода для беспокойства у будущей роженицы нет.
В зависимости от увеличения веса плода и физиологических особенностей женского организма размеры шейки матки на разных сроках гестации меняются:
- В 16-20 недель длина маточной шейки составляет 40-45 мм;
- На 24 неделе размеры цервикального канала составляют 38-40 мм;
- В 25-28 недель шейка матки достигает 35-38 мм;
- На 32-36 неделе гестации длина цервикального канала составляет 30-35 мм.
Шейка матки длиной 25 мм считается недостаточной. Если размеры цервикального канала на момент окончания второго триместра составляют 15 мм — это свидетельствует о высокой вероятности наступления преждевременной родовой деятельности. Для продления беременности на маточную шейку накладываются швы или устанавливается акушерский пессарий.
Своевременное выявление возможных патологий беременности — залог полноценного вынашивания и рождения здорового малыша. Поэтому если акушер-гинеколог рекомендует проведение цервикометрии, отказываться от подобной процедуры не стоит.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
УЗИ шейки матки
Анализы и сертификаты по ковиду



Акция в филиале клиники

Услуги УЗИ
- Специалист УЗД
- Консультация врача УЗИ
- Абдоминальное УЗИ
- УЗИ живота
- УЗИ малого таза
- УЗИ мочевого пузыря
- УЗИ молочной железы
- УЗИ щитовидной железы
- УЗИ с доплером
- УЗИ брюшной полости
- Гинекологическое УЗИ
- Вагинальное УЗИ
- УЗГСС (гистеросальпингоскопия)
- Фолликулометрия
- УЗИ матки
- УЗИ яичников
- УЗИ придатков
- УЗИ шейки матки
- Урологическое УЗИ
- УЗИ почек
- УЗИ надпочечников
- УЗИ мошонки
- УЗИ простаты
- УЗИ при беременности
- Ректальное УЗИ — ТрУЗИ
Поиск по сайту
Ультразвуковое исследование шейки матки называют еще цервикометрией. Это безопасный метод выявления различных заболеваний цервикального канала. Методика позволяет осмотреть шейку матки, не нарушая целостности тканей. По результатам УЗИ гинеколог может заподозрить воспаления, дисплазии и опухоли.
УЗИ шейки матки
УЗИ шейки матки
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/07/uzi-shejki-matki.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/07/uzi-shejki-matki-900×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2019/07/uzi-shejki-matki.jpg” alt=”УЗИ шейки матки” width=”900″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2019/07/uzi-shejki-matki.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/07/uzi-shejki-matki-768×512.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”УЗИ шейки матки”> УЗИ шейки матки
Пройти УЗИ шейки матки при помощи современного ультразвукового оборудования экспертного класса можно в медицинском центре «Университетская клиника».
Когда проводят УЗИ шейки матки?
Заболевания цервикального канала на приеме гинеколога выявляют у каждой третьей женщины. Это связано с особенностями его строения. Шейку образует эпителий двух видов – плоский и цилиндрический. В месте соединения этих тканей часто развиваются патологии – воспаления, язвы, опухоли.
Сложность диагностики в том, что болезни шейки матки почти всегда протекают без симптомов. Чтобы выявить заболевания, УЗИ рекомендуют проводить ежегодно.
Внеплановая цервикометрия
Показания для внеплановой цервикометрии:
- боль внизу живота, отдающая в область крестца;
- кровянистые, сукровичные, гнойные выделения из влагалища;
- дискомфорт во время и после интима;
- не наступление зачатия в течение года после отказа от контрацепции;
- планирование беременности;
- подготовка к установке внутриматочной спирали;
- гормональный сбой – нерегулярные менструации, климакс.
Также ультразвуковую диагностику желательно пройти после естественных родов, аборта, выскабливания матки. Эти процессы могут травмировать слизистые оболочки узкого шеечного канала. Это провоцирует эрозии, дисплазии и даже рак.
Цервикометрия при беременности
Во время беременности патологии шейки матки могут привести к выкидышу и тяжелым родам. Именно поэтому беременным женщинам УЗИ назначают на сроке 12-22 недели.
Особенно важно пройти цервикометрию будущим мамам с такими особенностями:
- в анамнезе были патологии цервикального канала и операции на половых органах;
- вынашивание многоплодной беременности;
- укороченная шейка матки;
- ближайшие родственницы страдали онкологией половых органов.
Во время беременности ультразвуковая диагностика полностью безопасна для матери и плода.
Если УЗИ проводится во время беременности, главные показатели – длина и консистенция шейки. Чем больше срок беременности, тем короче становится шеечный канал. Одна из частых причин выкидышей – слишком короткая шейка матки. Определить этот фактор риска также позволяет УЗИ шейки.
Зачем делать УЗИ шейки матки?
При помощи ультразвука врач может визуально осмотреть шейку. Во время исследования он оценивает такие параметры:
- расположение;
- длина шеечного канала;
- проходимость;
- особенности строения органа;
- эхогенность тканей;
- наличие новообразований, кондилом.
На основании этих данных врач может выявить такие патологии:
- Анатомические аномалии. Врожденные аномалии строения нарушают функции половых органов. Например, на УЗИ определяют укороченную или удлиненную шейку, врожденную непроходимость, измененный угол наклона. Иногда строение органа нарушается при травмах и после операций.
- Эндометриоз. При этом заболевании внутренний слой матки (эндометрий) разрастается, выходя за пределы маточной полости. Иногда эндометрий появляется на стенках цервикального канала. По структуре ткани эндометрия отличаются от оболочек шейки. Эти отличия заметны на УЗИ.
- Шеечная беременность. Иногда оплодотворенная яйцеклетка прикрепляется вне маточной полости. Шеечная беременность – это опасное состояние для жизни женщины. Плод не может полноценно развиваться, а ткани цервикального канала травмируются. Если внематочную беременность не выявить вовремя, высок риск опасных кровотечений и даже смерти пациентки.
- Кисты и миомы . Это доброкачественные опухоли. Они не угрожают жизни женщины, но могут затруднять наступление зачатия и травмироваться. Такие опухоли образуются на фоне гормональных сбоев и разрастания соединительных тканей.
Показывает ли УЗИ шейки рак?
Рак — это злокачественная опухоль шейки. На УЗИ хорошо видны опухоли, но определить тип новообразования этот метод не позволяет. Чтобы отличить кисты от рака, проводят биопсию. Небольшой участок опухоли исследуют под микроскопом для выявления атипичных клеток.
Онкология этого типа очень опасна для жизни, поскольку склонна к метастазированию. В 95% случаев рак шейки матки становится следствием заражения вирусом папилломы человека (ВПЧ). Также вызвать рост опухоли могут травмы, тяжелые роды, аборты, гормональные сбои. Поэтому, если на УЗИ выявлено новообразование, важно немедленно пройти комплексную диагностику шейки матки.
Показывает ли УЗИ шейки матки эрозию?
Незначительные язвы и повреждения слизистой оболочки на УЗИ не видны. Однако опытный врач заметит изменения в тканях, если дефект достаточно большой. Чаще всего для постановки диагноза «эрозия» проводят дополнительные исследования.
Методы проведения цервикометрии
Визуализировать шейку матки можно тремя способами:
- Трансабдоминально. Ультразвуковое исследование проводится через переднюю брюшную стенку. Пациентке нужно обнажить низ живота, чтобы врач получил доступ к месту расположения шеечного канала. На кожу наносят специальный гель, который улучшает визуализацию внутренних органов. Далее врач водит датчиком по животу, слегка надавливая на ткани. Это самый простой способ проведения УЗИ, однако он наименее информативен. Связано это с глубоким залеганием цервикального канала.
- Трансвагинально. Для исследования используется датчик, который вводится во влагалище. Он имеет удлиненную форму и небольшой диаметр. Женщина не ощущает боли. Возможен лишь легкий дискомфорт. Поскольку ультразвуковой датчик располагается близко к шейке, достигается четкая визуализация тканей. Это самый информативный способ цервикометрии.
- Трансректально. Датчик вводится через задний проход в просвет прямой кишки. Этот метод применяется реже, в связи с дискомфортом для пациентки. Методика рекомендована для обследования молодых девушек, которые еще не ведут половую жизнь.
Способ проведения процедуры определяется врачом индивидуально. На выбор влияет возраст пациентки, состояние половой системы и предполагаемый диагноз. Время проведения цервикометрии не более 20-30 минут.
Как подготовиться к УЗИ шейки матки?
Оптимальное время проведения УЗИ шеечного канала — 7-10 день менструального цикла. Если нужна срочная диагностика, процедуру могут проводить даже во время месячных. Однако точность результатов снижается.
Чтобы правильно подготовиться к исследованию, нужно уточнить у врача, как будет проводиться УЗИ:
- Перед абдоминальным исследованием 2-3 дня следует соблюдать диету. Особенно важно исключить продукты, вызывающие образование газов в кишечнике. Газы ухудшают качество изображения при ультразвуковом исследовании. Не рекомендуется есть бобовые, сырые овощи и фрукты, кисломолочные продукты. Желательно отказаться от газированных напитков. За час до цервикометрии через переднюю брюшную стенку нужно выпить литр чистой воды.
- Перед трансвагинальным исследованием напротив, следует опорожнить мочевой пузырь.
- Перед трансректальным исследованием важно очистить кишечник при помощи клизмы или слабительных средств.
Во время беременности специальной подготовки не требуется.
Расшифровка УЗИ шейки матки
После проведения цервикометрии врач выдает заключение. В протокол диагностики вносят все параметры цервикального канала. Расшифровку результатов проводит врач-гинеколог.
Протокол ультразвукового исследования включает такие данные:
| Параметр | Норма и патология |
| Положение органа | В норме шеечный канал находится под большим углом к позвоночнику. Если этот угол уменьшается, вероятен загиб матки и другие аномалии. |
| Форма | Цервикальный канал здоровой женщины – это удлиненный цилиндр. Изменение формы говорит о патологии. |
| Контуры | В норме контуры ровные, не имеют выступов и искривлений. Врач оценивает также толщину стенок, чтобы убедиться в их однородности. |
| Размеры | У каждой женщины размеры половых органов различны. Норма определяется индивидуально в зависимости от физических особенностей пациентки. В среднем размеры здорового шеечного канала – 29Х26Х29 мм. Во время беременности эти размеры меняются. Важно отслеживать эти изменения на разных сроках, чтобы избежать выкидыша. |
| Отношение длины шейки к длине матки | Нормальным считается соотношение 1 к 3. Этот показатель особенно важен во время вынашивания ребенка. Слишком короткий шеечный канал – тревожный сигнал, который может спровоцировать выкидыш. |
| Акустическая плотность (эхогенность) | Эхогенность – это показатель плотности ткани. Изменение этого параметра говорит о развитии патологического процесса – воспаления, язвы, опухоли и т.д. Структура мышечной ткани цервикального канала в норме однородная. |
| Ширина цервикального канала | Нормальной считают ширину – около 7-8 мм. Сужение шейки нарушает ее проходимость. Изменение этого параметра наблюдается также при опухолях и наростах. |
Хоть ультразвук и не позволяет отличить рак от кисты, важно знать признаки злокачественного процесса. Заподозрить онкологию можно, если цервикометрия дает такие результаты:
- жидкость в просвете цервикального канала;
- стенки органа уплотнены и деформированы;
- контуры органа нечеткие, размытые;
- структура тканей неоднородная.
Где пройти экспертное УЗИ шейки матки в Санкт-Петербурге
Сделать цервикометрию с использованием инновационного оборудования можно в «Университетской клинике». В нашем центре гинекологии диагностику проводят опытные специалисты высокой квалификации. В стоимость процедуры входит расшифровка результатов врачом-гинекологом.
Цервикометрия
Цервикометрия — это обследование шейки матки на определение ее длины при помощи трансвагинального метода аппаратом УЗИ. Диагностика особенно актуальна в период беременности и проводится в КДЦ «Интегра Мед» (ранее НДЦ) на самом современном аппарате.
Для чего нужна цервикометрия
Эхографические исследования областей маточного зева изнутри и снаружи, величины цервикального прохода в его закрытом промежутке (самое важное) необходимо для выявления всех существующих факторов риска для состояния угрозы преждевременного прекращения беременности.
В процессе цервикометрии замеряют размеры шейки матки, обследуют структуру ее тканей и слизистых. Шейка ответственна за удержание будущего ребенка в полости матки, если мышечный тонус становится слишком слабым, это приводит к раскрытию шеечного канала, его укорачиванию и угрозе самопроизвольных родов раньше срока.
УЗИ при беременности проходят все будущие матери, но для женщин из группы риска процедура особенно необходима. И очень важно, чтобы она была проведена методически грамотно, то есть опытным и квалифицированным специалистом на хорошем оборудовании категории «эксперт». В идеале это должен быть аппарат цветного сканирования с высоким разрешением экрана.
Кому показана цервикометрия?
При постановке на учет женщина в обязательном порядке должна проинформировать врача, ведущего ее беременность, если у нее были выкидыши на поздних сроках, ранние роды или гинекологические операции (особенно на матке и шейке).
Основные факторы для проведения манипуляции:
- ранее случившиеся выкидыши в период от 13 до 27 недель;
- многоплодие;
- наличие швов на шейке матки в результате оперативных вмешательств;
- ИЦН (риск преждевременного раскрытия — истмико-цервикальная недостаточность);
- аномалии маточного строения (двурогость).
Кроме того, незамедлительной цервикометрии требуют состояния, при которых наблюдаются:
- частые мочеиспускания;
- тянущие позывы внизу живота;
- чувство дискомфорта во влагалище;
- кровянистые выделения (даже незначительные).
Как делают цервикометрию?
Для процедуры не нужно готовиться специально, достаточно просто опорожнить мочевой пузырь. Главное, чтобы в кишечнике отсутствовали газы. Для этого за 2–3 дня до назначенной манипуляции исключить из рациона продукты, провоцирующие газообразование (овощные, фруктовые, кисломолочные блюда, хлебобулочные и кондитерские изделия). Иметь голодный желудок на момент цервикометрии необязательно. В отдельных случаях возможно назначение препаратов для устранения газообразования.
В норме методов проведения УЗИ два:
- Трансабдоминальный (через брюшину с полным мочевым пузырем).
- Трансвагинальный (через влагалищное введение трансдьюсера – внутриполостного датчика).
При беременности важны точные данные о размерах и состоянии цервикального зева, поэтому второй способ в данном случае единственно допустимый. Он информативнее и безопаснее (полный мочевой может скрыть внутренний зев шейки).
Сроки проведения цервикометрии при беременности
Если врач определяет состояние матери как попадающее в группу риска, то первый скрининг проводится на раннем этапе беременности (в 11–14 недель) для определения генетических аномалий развития. При наличии угрозы выкидыша цервикометрию повторяют еженедельно или раз в 2 недели.
Цервикометрия не вызывает болезненных ощущений, безопасна для матери и плода, при этом является высокоинформативной.
Диагностические нормы
Размер цервикального канала – величина непостоянная. Его длина определяется сроком беременности, количеством предыдущих родов или первородностью. С увеличением срока идет укорачивание канала.
При беременности, протекающей в норме (без угрозы срыва) размеры соответствуют:
40 мм;
в 34 недели
Если шеечная длина меньше 25 мм, то она считается короткой, а беременность под угрозой самопроизвольного прерывания. При размерах в 15 мм и меньше на окончание второго триместра определяется состоянием с высоким риском выкидыша.
Записаться на процедуру цервикометрии вы можете по телефонам, указанным на сайте, или нажав кнопку «ЗАПИСАТЬСЯ». При необходимости вы можете пройти консультацию врача-гинеколога по специальной цене.
Цервикометрия
УЗИ цервикального канала (цервикометрия) — метод диагностики, который подразумевает ультразвуковое исследование шейки матки. Шейка матки во время беременности выполняет замыкательную функцию, от ее состояния зависит риск преждевременных родов. Изменения, обнаруженные в ходе цервикометрии, могут быть первым симптомом угрожающих родов. Своевременное лечение состояния позволит продлить беременность до максимально возможного срока.
- Стоимость услуг
- Врачи
В медицинском центре «Таурас-Мед» успешно осуществляется УЗИ шейки матки (цервикометрия) при беременности. Процедуру проводят диагносты с большим стажем работы, используя ультразвуковое оборудование экспертного уровня. Диагностика выполняется в соответствии с рекомендациями ISUOG и проходит в комфортных для женщины условиях.
Когда нужно проходить цервикометрию?
 Шейку матки исследуют в процессе каждого скринингового УЗИ. Внеплановое проведение процедуры актуально в следующих ситуациях:
Шейку матки исследуют в процессе каждого скринингового УЗИ. Внеплановое проведение процедуры актуально в следующих ситуациях:
- неблагоприятный акушерский анамнез (выкидыши, преждевременные роды и т.п.);
- перенесенные травмы шейки матки;
- деформация цервикального канала в результате хирургического вмешательства (роды, аборт, выскабливание и пр.);
- жалобы на боли внизу живота;
- многоплодная беременность;
- аномалии строения репродуктивных органов;
- наличие у беременной хронической патологии (сахарный диабет, синдром поликистоза яичников, ожирение и пр.)
При необходимости отследить изменения шейки в динамике, цервикометрию повторяют каждые 2-4 недели либо чаще (по рекомендации врача).
Если у Вас остались вопросы, позвоните нам по телефону: +7 812 603-44-71
Администраторы медицинского центра «Таурас-Мед» всегда готовы проконсультировать Вас.
Записаться на прием
Подготовка к процедуре
Цервикометрия проводится как обычное УЗИ органов малого таза с использованием трансвагинального доступа. Специальная подготовка к исследованию не нужна. Для улучшения визуализации шейки и корректного измерения длины цервикального канала необходимо перед началом исследования опорожнить мочевой пузырь.
Как делают цервикометрию при беременности?
 Шейку исследуют с помощью вагинального датчика. Врач надевает на трансдьюссер медицинский презерватив, вводит устройство во влагалище и затем изучает параметры шейки матки. В процессе диагностики оценивают следующие величины:
Шейку исследуют с помощью вагинального датчика. Врач надевает на трансдьюссер медицинский презерватив, вводит устройство во влагалище и затем изучает параметры шейки матки. В процессе диагностики оценивают следующие величины:
- длину цервикального канала;
- ширину;
- состояние наружного и внутреннего зевов.
Врач составляет протокол исследования, при необходимости дополняет его снимками. Исследование занимает не более 10 минут.
Диагностика проводится на аппарате экспертного класса Mindray DC-7.
Результаты диагностики
Нормы показателей цервикометрии при беременности не зависят от того, на каком сроке проводят исследование. Достаточной считается длина цервикального канала 25 мм и более. Соотношение длины и ширины шейки матки не несет большой информативности. Отдельно исследуют область внутреннего зева, в норме он должен иметь Т-образную форму.
На истмико-цервикальную недостаточность указывает малая длина шейки матки (менее 2,5 см), чрезмерное расширение внутреннего зева и цервикального канала, деформация внутреннего зева (U или V) и пролабирование плодного пузыря в цервикальный канал. В этом случае проводят мероприятия, направленные на сохранение беременности.
Где пройти цервикометрию в СПб?
В кратчайшие сроки сделать цервикометрию можно в медицинском центре «Таурас-Мед». При выявлении отклонений от нормы с результатами исследования можно обратиться к опытному акушеру-гинекологу. Специалист даст рекомендации и назначит лечение. Цену на цервикометрию можно посмотреть в соответствующем разделе на сайте. Чтобы записаться на исследование или задать вопросы, звоните по телефону. Быстро связаться с администратором центра также можно, оставив контактные данные в специальной электронной форме.
Что такое цервикометрия, и как ее делают при беременности?
ИЗМЕРЕНИЕ ДЛИНЫ ШЕЙКИ МАТКИ
Лучшим методом для измерения длины шейки матки является трансвагинальная сонография. Специальной подготовки не требуется.
Исследование проводится при помощи внутриполостного датчика, при опорожненном мочевом пузыре.
Для оценки состояния истмического отдела шейки матки в прогностических целях учитывают следующие УЗ-критерии:
· у многорожавших женщин нормальная длина шейки матки в 13-14 недель составляет 3,6-3,7 см, в 17-20 недель – до 2,9 см;
· длина шейки матки, равная 3 см, при сроке менее 20 недель у перво- и повторнобеременных является критической для угрозы прерывания беременности и требует интенсивного наблюдения за женщиной;
· у женщин с многоплодной беременностью до 28 недель нижнюю границу нормы составляет длина шейки матки, равная 3,7 см для первобеременных, 4,5 см для повторнобеременных (при трансвагинальном сканировании);
· ширина шейки матки на уровне внутреннего зева в норме постепенно возрастает с 10-й по 36-ю неделю от 2,58 до 4,02 см;
· прогностическим признаком угрозы прерывания беременности является снижение отношения длины шейки матки к ее диаметру на уровне внутреннего зева до 1,16 +/- 0,04 при норме 1,53 +/- 0,03;
· длина шейки матки, равная 2 см, является абсолютным признаком невынашивания беременности и требует соответствующей хирургической коррекции;
· при оценке длины шейки матки необходимо учитывать способ измерения, поскольку результаты трансабдоминального УЗИ достоверно отличаются от итогов трансвагинального, превышая их в среднем на 0,5 см. (В. М. Сидельникова, 2005; А. Ю. Журавлев, 2002).
Нормальная длина шейки матки
Короткая шейка матки
ПОЧЕМУ ИЗМЕРЯЮТ ДЛИНУ ШЕЙКИ МАТКИ?
Этот орган необходим для удерживания плода внутри матки. В некоторых случаях расслабление тонуса мышц происходит раньше срока, как результат – укорачивается, раскрывается шейка матки. Поэтому измерение данного органа выполняется в течение всей беременности. Таким образом, специалисты могут предотвратить преждевременное рождение малыша.
Прерывание беременности при развитии плода меньше 34 недель происходит примерно в 8-10% от всех родов. Главная причина, естественно, заключается в развитии истмико-цервикальной недостаточности, которая проявляется уже во втором триместре.
Длинна органа зависит напрямую от срока беременности, а также акушерской истории пациентки (первая беременность или нет). Так на 20 неделе размер шейки равен примерно 40 мм, а уже на 34 – 34-36 мм.
Укорочение длинны определяется в том случае, если на УЗИ детородный орган короче 25 мм. Если же он меньше 15 мм, тогда этот случай считается патологией, при которой уровень прерывания беременности очень высок.
В зависимости от приближения процесса родов, длинна шейки постепенно укорачивается. Так, на 16-20 неделях нормальная длинна равняется 4 – 4,5 см, на 25 – 28 неделях – 3,5 – 4 см, а на 32 – 36 неделях – 3 – 3, 5.
Стоит учитывать также индивидуальные особенности строения органов каждой женщины. Размер шейки матки будет зависеть также от возраста пациентки и от количества предшествующих родов. Если длинна шейки матки, определенная при помощи трансабдоминального обследования, вызывает сомнения у врача он назначит трансвагинальное УЗИ. Оно предоставит более точные данные о длине этой части органа.
От размеров шейки зависит срок родов:
При длине до 1 см процесс рождения происходит на 32 неделе;
При длине до 1,5 см процесс рождения может произойти на 32 неделе;
При длине до 2 см роды могут начаться в 34 недели;
При длине до 2,5 см роды предположительно начнутся на 36,5 неделе.
 |
СРОКИ ПРОВЕДЕНИЯ УЗИ ШЕЙКИ МАТКИ
Данное диагностирование проводят в то же время, когда и анатомическое ультразвуковое исследование плода. Это происходит на 18-22 неделях. Исключением являются такие случаи: Бывшие в прошлом преждевременные роды; Выкидыш на позднем сроке беременности; Многоплодная беременность. Если в истории женщины имели место эти события, тогда УЗИ шейки матки делают значительно раньше (11 – 16 недель).
При выполнении ультразвукового исследования врачи получают информацию о таких параметрах:
Длинна шейки матки;
Диапазон расширения цервикального канала, а также внутреннего зева;
Фуннелизации оболочек эмбриона во внутренний зев (расширенный) и цервикальный канал;
Расположение шва, имеющегося на шейке матки.
Цервикометрию делают женщинам, которые относятся к группе риска:
С многоплодной беременностью;
С преждевременными родами в акушерской истории;
С поздним выкидышем;
Со швами, наложенными на шейку матки;
С подозрением на истмико-цервикальную недостаточность;
Если в истории пациентки имели место хирургические операции на этом органе.
Важное замечание. Все мы видели фотографии внутренних органов, полученные с помощью ультразвукового аппарата – эхограммы. Предметом изучения они не являются, не комментируются и служат лишь дополнительным, необязательным приложением к протоколу ультразвукового исследования.

