Как проходит процедура искусственной инсеминации?
 Проблема бесплодия у супружеских пар не обязательно сопряжена с неправильной работой репродуктивной системы у одного из партнеров. Существует множество случаев, при которых женщина не имеет существенных проблем со здоровьем, а анализ мужской спермограммы далек от идеала. Либо напротив, мужчина способен зачать ребенка естественным путем, а организм его партнерши вырабатывает антиспермальные антитела, которые не позволяют зачать и выносить ребенка естественным путем.
Проблема бесплодия у супружеских пар не обязательно сопряжена с неправильной работой репродуктивной системы у одного из партнеров. Существует множество случаев, при которых женщина не имеет существенных проблем со здоровьем, а анализ мужской спермограммы далек от идеала. Либо напротив, мужчина способен зачать ребенка естественным путем, а организм его партнерши вырабатывает антиспермальные антитела, которые не позволяют зачать и выносить ребенка естественным путем.
Проблемы такого плана практически никак не отражаются на общем состоянии здоровья, но при этом не позволяют паре стать счастливыми родителями. И далеко не всегда то или иное отклонение поддается успешному лечению. В таких случаях люди вынуждены прибегнуть к процедуре искусственной инсеминации, которая уже не первый год успешно осуществляется в нашей клинике.
В подавляющем большинстве случаев решить проблему бесплодия возможно с использованием несложной и относительно недорогой процедуры искусственной инсеминации, или, иначе говоря, искусственного оплодотворения. Данный вид искусственного оплодотворения должен проводиться исключительно опытным врачом, которому Вы доверяете. Доктор Лазарев Александр Павлович, автор тридцати научных работ в области лечения различных форм бесплодия, помог уже более, чем 1500 супружеским парам испытать радость от рождения долгожданного малыша. Нашим клиентам будет предложена индивидуальная схема лечения в зависимости от формы бесплодия, а многопрофильные консультации и медицинские манипуляции проводятся в оборудованных по правилам мировых стандартов кабинетах и лабораториях.
Типы искусственной инсеминации
На сегодняшний день практикуется несколько видов искусственной инсеминации, которые отличаются между собой методом и локацией введения спермы в организм пациентки:
- влагалищная;
- маточная;
- внутришеечная;
- внутриутробная;
- внутрифолликулярная;
- внутриполостная.
В отдельных случаях эякулят может быть доставлен в маточные трубы (перфузия). Однако, самым известным и часто применяемым методом искусственной инсеминации считается внутриматочная.
Что представляет собой Искусственная Инсеминация?
 Искусственная инсеминация – это один из самых распространенных и доступных способов зачатия ребенка, который заключается в доставке предварительно подготовленной мужской спермы непосредственно в полость матки будущей матери. Данная процедура отличается от методов ЭКО и ИКСИ тем, что в данном случае оплодотворение происходит не в лабораторных условиях, а в самом организме женщины.
Искусственная инсеминация – это один из самых распространенных и доступных способов зачатия ребенка, который заключается в доставке предварительно подготовленной мужской спермы непосредственно в полость матки будущей матери. Данная процедура отличается от методов ЭКО и ИКСИ тем, что в данном случае оплодотворение происходит не в лабораторных условиях, а в самом организме женщины.
Чаще всего такой способ оплодотворения рекомендован тем пациенткам, кто не имеет существенных проблем со здоровьем в репродуктивной сфере, но при этом возможность зачать желанного ребенка самостоятельно у них отсутствует.
Шансы на наступление желанной беременности при проведении Искуственной инсеминации гораздо выше, чем при попытках зачать малыша естественным путем. Это объясняется тем, что в ходе процедуры мужской эякулят проходит специальную обработку и при помощи специальных инструментов помещается непосредственно в полость матки. Тем самым задача сперматозоидов намного упрощается – они гораздо быстрее достигают цели и встречаются с яйцеклеткой. В этом случае, не имеет значения, если подвижность сперматозоидов несколько занижена, а их количество не соответствует норме.
Показания для проведения искусственной инсеминации: мужчины
Искусственная инсеминация показана к проведению мужчинам, которые имеют следующие проблемы репродуктивной сферы:
- недостаточный объем выделяемой спермы;
- снижение способности спермы оплодотворить яйцеклетку;
- преждевременная или поздняя эякуляция;
- сексуальные расстройства различного характера, в том числе импотенция;
- последствия проведенной химиотерапии при лечении новообразований;
- повышенная вязкость эякулята;
- необходимость заморозки мужского биоматериала.
Показания для проведения искусственной инсеминации: женщины
Если проблемы диагностируются со стороны женщины, то это, как правило:
- непроизвольные спазмы влагалища и матки в процессе полового акта;
- отсутствие овуляции;
- выработка антиспермальных антител шейкой матки;
- инфекции и воспаления внутренних половых органов;
- завышенный уровень кислотности во влагалище;
- неправильное строение детородных органов;
- аллергические реакции на эякулят;
- оперативные вмешательства в области матки в анамнезе;
- неустановленные причины бесплодия у пары.
Важно! Для того, чтобы имелась возможность провести процедуру искусственной инсеминации, у женщины маточные трубы должны быть проходимы, а качество обработанного эякулята должно быть высоким.
Вероятность оплодотворения у женщины младше 30 лет, несколько выше, чем в более позднем возрасте. В случае, если спермограмма партнера имеет неудовлетворительный результат, рекомендуется воспользоваться донорским материалом для зачатия.
Кому противопоказана Искусственная инсмениация?
К сожалению, не всем пациенткам показано проведение искусственной инсеминации. К таким противопоказаниям относятся:
- Различные психические отклонения у пациентки, при которых не имеется возможности зачать и выносить здорового ребенка.
- Заболевания и отклонения в развитии матки, поскольку вынашивание плода становится невозможным.
- Новообразования в области яичников.
- Образования злокачественного характера в организме женщины.
- Воспалительные процессы.
Преимущества искусственной инсеминации
Несмотря на простоту и относительную доступность данной манипуляции, данный способ искусственного оплодотворения обладает довольно высоким процентом эффективности. Поскольку мужская сперма помещается непосредственно в полость матки, тем самым удается избежать многих проблем, которые в повседневной жизни препятствовали процессу оплодотворения:
- Отсутствует воздействие секрета, который вырабатывается шейкой матки женщины и способствует задержанию и прохождению сперматозоидов через половые пути.
- Появляется возможность контроля процесса овуляции, а также обеспечивается слияние женских и мужских половых клеток в необходимый промежуток времени.
- Сперма подвергается предварительной обработке в условиях лаборатории, что в несколько раз улучшает ее качество и увеличивает вероятность наступления беременности у женщины в сравнении с обычным половым актом.
- Невысокая стоимость – данный метод искусственного зачатия считается одним из самых доступных на сегодняшний день.
- Минимизируются последствия для организма самой пациентки после проведения процедуры.
- Сама манипуляция представляет собой несложный процесс и не требует длительной подготовки.
- Довольно высокая результативность.
Условия для проведения искусственной инсеминации
Для того, чтобы данный метод дал необходимый результат, должны быть соблюдены следующие требования:
- у женщины не должно быть проблем с проходимостью маточных труб;
- в полости матки должны отсутствовать какие-либо патологии;
- качество спермы партнера является удовлетворительным;
- запас фолликулов в организме женщины должен быть достаточным;
- у супружеской пары нет противопоказаний к проведению процедуры ЭКО.
Перед тем, как приступать к процедуре искусственной инсеминации, паре необходимо полностью обследоваться на предмет общего состояния организма. Затем проводится подготовка мужского биоматериала, его очистка, а у женщины контролируется и отслеживается наличие овуляции в текущем цикле. После чего производится сама процедура ИИ – внутриматочное оплодотворение яйцеклетки спермой донора или партнера пациентки.
Процесс подготовки партнеров к процедуре может занять до нескольких месяцев. Мужчине необходимо сдать на анализ спермограмму, а женщине сделать УЗИ органов малого таза, проверить маточные трубы на проходимость, сдать анализы на различные половые инфекции, ВИЧ, гепатиты и сифилис. Как правило, обоим супругам за три месяца до предполагаемого зачатия рекомендуется пропить мультивитаминный комплекс, откорректировать при необходимости вес и отказаться от курения сигарет и употребления алкогольных напитков.
Многие бездетные пары задаются вопросом: «Что такое инсеминация и как проходит процедура?». В некоторых случаях женщине дополнительно проводится стимуляция в целях созревания большего числа яйцеклеток. В процессе очистки спермы из нее культивируются самые качественные и активные сперматозоиды, а сама сперма очищается от семенной плазмы. Непосредственно процедура искусственной инсеминации проводится в стенах клиники, в кабинете, оборудованном всем необходимым, в условиях полной стерильности.
Процесс проведения искусственной инсеминации
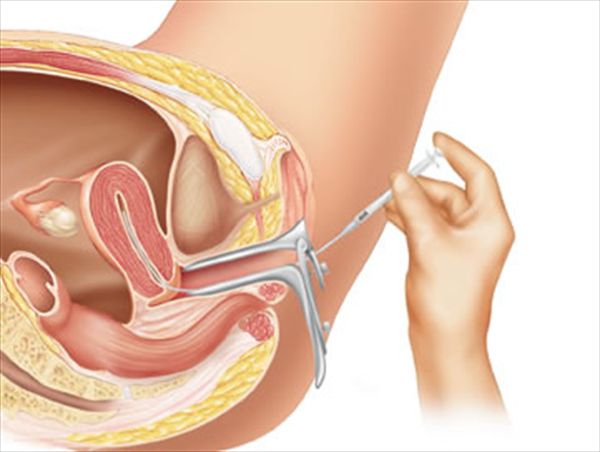
 Как происходит оплодотворение при инсеминации? Искусственную инсеминацию назначают на период, когда у женщины должна произойти овуляция. Искусственная инсеминация проводится врачом-репродуктологом и эмбриологом, который берет на себя вопросы по очистке и подготовке мужского эякулята. Перед началом манипуляции необходимо заключить договор с медицинским учреждением. В случае, если женщина в браке желает воспользоваться донорским материалом, то дополнительно потребуется письменное согласие ее мужа. Для того, чтобы провести ИИ, специалисту будут нужны следующие медицинские инструменты: пинцет, шприц, гинекологическое зеркало, катетер с обработанной спермой и стерильная вата.
Как происходит оплодотворение при инсеминации? Искусственную инсеминацию назначают на период, когда у женщины должна произойти овуляция. Искусственная инсеминация проводится врачом-репродуктологом и эмбриологом, который берет на себя вопросы по очистке и подготовке мужского эякулята. Перед началом манипуляции необходимо заключить договор с медицинским учреждением. В случае, если женщина в браке желает воспользоваться донорским материалом, то дополнительно потребуется письменное согласие ее мужа. Для того, чтобы провести ИИ, специалисту будут нужны следующие медицинские инструменты: пинцет, шприц, гинекологическое зеркало, катетер с обработанной спермой и стерильная вата.
Женщину приглашают в оборудованный гинекологическим креслом кабинет, устраивают в горизонтальном положении – таз пациентки при этом должен быть слегка приподнят. В таком положении доктор при помощи особого инструмента помещает под давлением сперму партнера или донора прямо в область матки. Манипуляция длится около двух-трех минут. После процедуры женщине лучше всего некоторое время оставаться в покое, 30-40 минут, а затем она может покинуть стены медицинского учреждения.
Обычно процедура ИИ проводится трижды за текущий цикл в целях повышения ее результативности. Если цикл не завершается месячными, то примерно на 18 день женщине предлагается провести тест на беременность.
Важно! Перед визитом к врачу запрещается проводить любые спринцевания влагалища, а также различные мануальные исследования.
Шансы на успех
По статистике, чтобы достичь желаемого результата при использовании метода искусственной инсеминации необходимо несколько попыток. Что касается финансовой стороны вопроса – подобные затраты на манипуляции примерно равны одной процедуре ЭКО. Именно поэтому, если у Вашего партнера качество спермы не очень высокое, а Ваши собственные способности к зачатию не вызывают твердой уверенности, рекомендуется сразу произвести наиболее результативную процедуру экстракорпорального оплодотворения.
В целом, вероятность успешного исхода определяется сразу несколькими факторами:
- истинной причиной бесплодия;
- возрастом будущих родителей;
- сроком бесплодия;
- количеством лечебных циклов;
- качеством мужского эякулята.
Для того, чтобы увеличить вероятность наступления долгожданной беременности, следует проводить данную процедуру по строгим показаниям, сдать дополнительный тест спермы на ДНК и НВА-тест.
Внутриматочная инсеминация: как проходит?

Оглавление
- Процедура внутриматочной инсеминации и ее применение
- Подготовка к внутриматочной инсеминации
- Проведение внутриматочной инсеминации
- Эффективность и безопасность процедуры
Внутриматочная инсеминация – вспомогательная репродуктивная технология, используемая для преодоления некоторых видов бесплодия. Из все видов ВРТ она наиболее простая и применяется в медицинской практике достаточно давно. Первая успешная попытка по искусственному оплодотворению была проведена еще в конце 18 века в Шотландии. Однако, несмотря на столь давнюю историю данного метода, до сих пор отношение к нему со стороны обычных женщин и мужчин неоднозначное. В этой статье разберемся, как проходит внутриматочная инсеминация, в каких случаях она используется и насколько эффективна.
Процедура внутриматочной инсеминации и ее применение

Суть данного метода лечения бесплодия заключается во введении через катетер в цервикальный канал или маточную полость женщины заранее полученной вне полового акта мужской спермы. Эта простая процедура проводится в амбулаторных и стационарных условиях в тех случаях, когда женщина может зачать и выносить ребенка, но по каким-либо причинам естественное оплодотворение при половом акте невозможно. Со стороны мужа показаниями к применению искусственной инсеминации являются:
- эректильная дисфункция или другие сексуальные расстройства (например, гипоспадия, недостаточное развитие пениса и т. д.), затрудняющие или делающие невозможным нормальный половой акт;
- сниженная фертильность спермы – в частности, недостаточная концентрация сперматозоидов в эякуляте или их слабая подвижность, затрудняющая проникновение в маточную полость.
Также имеются показания к искусственной инсеминации со стороны женщины:
- цервикальный фактор бесплодия – затрудненность или невозможность проникновения спермы в маточную полость через цервикальный канал из-за его анатомических аномалий (рубцов, стеноза) или изменений характеристик (вязкости, кислотности и т. д.) цервикальной слизи;
- иммунный ответ на мужскую сперму, проявляющийся в выработке влагалищем антител, которые убивают сперматозоиды до их попадания в маточную полость;
- вагинизм и другие сексуальные расстройства женщины органической или психической природы, делающие невозможным естественный половой акт.
Помимо лечения бесплодия, искусственная инсеминация спермой донора применяется для оплодотворения здоровых одиноких женщин. К этой процедуре также обращаются однополые пары, желающие стать родителями.
Противопоказаниями к использованию этого метода лечения бесплодия являются:
- анатомические аномалии половых органов, затрудняющие зачатие или рождение ребенка – например, отсутствие матки и яичников, непроходимость маточных труб и придатков;
- эндометриоз (патологическое разрастание слизистой оболочки матки) 3-4 степени;
- миома (доброкачественная опухоль) матки с подслизистым расположением узла;
- острые или находящиеся в стадии обострения хронические воспалительные и инфекционные заболевания половых органов, венерические инфекции;
- общие заболевания, при которых противопоказано зачатие, вынашивание или роды.
Противопоказания к искусственной инсеминации могут быть абсолютными или относительными. В первом случае подразумеваются необратимые патологии, при которых процедуру невозможно провести в принципе – например, отсутствие матки или яичников. Относительными противопоказаниями являются заболевания, поддающиеся лечению, после которого репродуктивная функция восстанавливается в достаточной для успешного зачатия и родов состояния.
Часто внутриматочную инсеминацию спермой полового партнера или донора путают с другой вспомогательной репродуктивной технологией – экстракорпоральным оплодотворением (ЭКО). Разница между ними в том, что в первом случае само зачатие происходит естественным путем в матке пациентки, а во втором – вне ее в специальном инкубаторе с последующей подсадкой уже оплодотворенных клеток (эмбрионов) в маточную полость. В целом искусственная инсеминация гораздо проще и дешевле ЭКО, поэтому проводится гораздо чаще.
Подготовка к внутриматочной инсеминации

Конкретная программа внутриматочной инсеминации зависит от того, применяется ли она для лечения бесплодия или для оплодотворения здоровых, но одиноких женщин. В первом случае она начинается с прохождения семейной парой комплексного медицинского обследования для установления причины, по которой родители испытывают проблемы с зачатием. Для женщин предусмотрены следующие диагностические процедуры:
- Анализы мочи (только общий) и крови – общий, биохимический, на уровень гормонов и наличие инфекций (сифилиса, ВИЧ, гепатитов В и С), свертываемость и резус-фактор;
- Исследование мазка из влагалища или цервикального канала на онкоцитологию, микрофлору, скрытые инфекции и ИППП (хламидию, мико- и уреплазму, вирусы простого герпеса и папилломы человека);
- Ультразвуковое исследование органов малого таза, щитовидной и молочных желез (для женщин старше 35 лет – маммография);
- ЭКГ, флюорография, консультации гинеколога, терапевта, эндокринолога, генетика (по показаниям).
Для установления или исключения мужского фактора бесплодия супруг или половой партнер пациентки проходит следующие диагностические процедуры:
- Анализы мочи и крови (общий, биохимический, клинический, на инфекции);
- Исследование спермы (спермограмму) на концентрацию, подвижность, морфологию сперматозоидов;
- МАР-тест – исследование эякулята на наличие в нем антиспермальных антител;
- Консультации уролога, андролога, терапевта, генетика.
Точный перечень анализов при внутриматочной инсеминации определяет сам врач, руководствуясь данными анамнеза семейной пары, предыдущих беременностей женщины, комплексного медицинского обследования. При необходимости он направляет обоих будущих родителей на дополнительные обследования для уточнения диагноза.
Если искусственная инсеминация назначается одинокой женщине без диагностированного бесплодия, она также проходит предварительное обследование. Оно может включать в себя меньше диагностических тестов, в зависимости от состояния ее здоровья – этот вопрос врач решает в индивидуальном порядке. При отсутствии противопоказаний к процедуре пациентка переходит к выбору донора из картотеки лечебного учреждения, в котором она проходит инсеминацию. Ей предоставляются следующие данные о кандидатах:
- пол, рост, вес, возраст, национальная принадлежность;
- социальная и профессиональная принадлежность, образование, увлечения;
- детское фото донора, подробное описание его внешности и личностных качеств;
- запись его голоса, краткий рассказ о себе, написанный самим донором или с его слов.
Имя, адрес проживания и другая контактная информация о кандидатах пациентке не разглашаются, это конфиденциальная информация. Это юридически защищает обе стороны от претензий друг к другу – например, по поводу родительских прав или выплаты алиментов. По желанию пациентки донором для внутриматочной инсеминации на добровольной основе может стать и знакомое ей лицо. Однако, в этом случае также гарантируется его отказ от права на отцовство.
Проведение внутриматочной инсеминации

За 2-3 недели до процедуры пациентка проходит предварительную подготовку, которая включает следующие меры:
- полный отказ от вредных привычек – курения, употребления алкоголя, наркотических и психотропных средств;
- ограничение или исключение употребления некоторых медикаментозных препаратов (например, гормональных контрацептивов или лекарств);
- коррекцию пищевого поведения и рациона, прием витаминно-минеральных комплексов (по рекомендации врача);
- отказ от любых форм сексуальной активности (полового акта, петтинга, мастурбации и т. д.) для предотвращения спонтанной овуляции;
- ограничение физических нагрузок и психологического стресса.
Если у женщины нарушен овуляционный цикл, ей предварительно могут назначить курс гормональных инъекций для стимуляции яичников и подготовки матки к беременности.
Мужчина также должен соблюдать определенные правила:
- Исключить вредные привычки (курение, наркотики, алкоголь);
- Избегать посещения бани и сауны, чтобы исключить перегревание семенных желез;
- Ограничить физические и эмоциональные нагрузки;
- За 2-3 дня до процедуры исключить половую активность (в том числе мастурбацию).
В день проведения искусственной инсеминации за 1,5-2 часа до нее мужчина сдает сперму путем мастурбации или, если нарушена эякуляторная функция, она извлекается с помощью пункции семенных желез или канатиков. Эякулят направляется на предварительную обработку для улучшения его качеств. Если инсеминация осуществляется с использованием донорского генетического материала, то перед процедурой его достают из криобанка и размораживают.
Сама инсеминация проходит в условиях клинического амбулатория без анестезии или под местным обезболиванием. Пациентка размещается на гинекологическом кресле, после чего ей трансвагинально в полость матки вводится катетер, через который подается подготовленная сперма. Процедура проходит безболезненно и не требует госпитализации, сразу после нее женщина может вернуться к привычной жизни. Через 2 недели после внутриматочной инсеминации женщина повторно сдает мочу и кровь на гормоны, а также проходит УЗИ матки – эти тесты необходимы для установления факта наступления беременности.
Эффективность и безопасность процедуры

Эта репродуктивная технология зарекомендовала себя как относительно эффективный и простой способ лечения некоторых видов бесплодия. Согласно статистике, вероятность забеременеть с одной попытки искусственной инсеминации в среднем составляет 15%. Для сравнения – шанс успешного зачатия при естественном (единоразовом) половом акте у абсолютно здоровых людей равен 8-38% в зависимости от того, на какой день овуляционного цикла пришелся сексуальный контакт. Иными словами, эффективность искусственной инсеминации сопоставима таковой у обычного незащищенного секса.
Разумеется, вероятность успешного зачатия при внутриматочном оплодотворении может изменяться под влиянием следующих факторов:
- качества спермы полового партнера/супруга или донора;
- состояния репродуктивной системы (и организма вообще) самой пациентки;
- периода овуляторного цикла (для большей эффективности процедуру проводят в день овуляции);
- корректности проведения самой процедуры, квалификации врачей и т. д.
В целом, искусственная внутриматочная инсеминация считается безопасной процедурой из-за минимального воздействия на организм пациентки. Возможные риски несут следующие факторы:
- при внутриматочной инсеминации в матку попадает больше сперматозоидов, чем при обычном половом акте, что повышает вероятность наступления осложненной многоплодной беременности;
- при введении непосредственно в маточную полость нативной (необработанной) спермы возрастает риск наступления анафилактического шока из-за иммунной реакции материнского организма на чужой генетический материал (поэтому перед процедурой эякулят подвергается обработке);
- применение гормональной стимуляции суперовуляции может привести к синдрому гиперстимуляции яичников, который проявляется соматическими симптомами различной степени тяжести, от легкого недомогания до комы.
Чтобы избежать таких последствий, рекомендуется проводить внутриматочную инсеминацию в клиниках, имеющих соответствующую лицензию на подобные услуги. В таких медицинских учреждениях работают квалифицированные врачи и используется современное диагностическое и терапевтическое оборудование. Это снижает риск развития осложнений до минимума и повышает шансы на успешное наступление беременности.
Что такое искусственная инсеминация?
 Искусственная инсеминация (ИИ) – это процедура оплодотворения яйцеклетки путем введения в матку женщины в лабораторных условиях с помощью специального катетера семенной жидкости мужа или донора. Благодаря этому методу вся сперма оказывается в области зева шейки матки, что в несколько раз повышает вероятность зачатия по сравнению с естественным половым актом. Эффективность зависит от качества сперматозоидов и здоровья женщины.
Искусственная инсеминация (ИИ) – это процедура оплодотворения яйцеклетки путем введения в матку женщины в лабораторных условиях с помощью специального катетера семенной жидкости мужа или донора. Благодаря этому методу вся сперма оказывается в области зева шейки матки, что в несколько раз повышает вероятность зачатия по сравнению с естественным половым актом. Эффективность зависит от качества сперматозоидов и здоровья женщины.
В России этот метод применяют с 1987 года. Не стоит путать его с ЭКО, когда яйцеклетку извлекают из организма женщины и оплодотворяют в пробирке, после чего эмбрион содержат несколько дней в условиях инкубатора, где он развивается, а после переносят в полость матки.
Внутриматочная инсеминация
Внутриматочная инсеминация (ВМИ) – это процедура, во время которой сперма вводится непосредственно в полость матки через пластмассовую трубку, которую вводят в цервикальный канал. Проводится в период овуляции, без наркоза, быстро и не имеет серьезных последствий для организма женщины.
Для этого метода используется семенная жидкость, взятая непосредственно перед ВМИ или консервированная с помощью криотехнологий. Донор спермы обязательно проходит все необходимые обследования. После замораживания, каждая порция спермы донора 6 месяцев находится в карантине, до сдачи донором повторных анализов на инфекции. Если эти анализы отрицательные, то сперма может использоваться.
Положительные стороны искусственной инсеминации
Одними из причин бесплодия могут являться выработка организмом женщины антиспермальных антител или повышенный уровень кислотности во влагалище. Соприкосновение сперматозоидов с цервикальной слизью крайне нежелательно, так как может привести к их гибели. Именно из-за невозможности забеременеть естественным путем рекомендуется использование метода искусственной внутриматочной инсеминации.
Показания к инсеминации
Показания к инсеминации у женщины:
- шеечный фактор, когда сперматозоиды при попадании в канал шейки матки встречают непреодолимый барьер, вызванный структурными, анатомическими или патологическими изменениями, и обездвиживаются;
- цервикальное бесплодие, то есть изменение свойств слизи матки, препятствующее проникновению в нее нужного количества сперматозоидов;
- хронический эндоцервицит;
- аллергия на сперму;
- необъяснимое бесплодие, при котором все анализы в норме;
- операции на шейке матки в анамнезе (ампутация, диатермия, конизация, каутеризация, криотерапия);
- выраженный спаечный процесс в малом тазу;
- вагинизм – непроизвольные сокращения мышц из-за боязни полового акта;
- овуляторная дисфункция.
Показания к инсеминации со стороны мужчины:
- субфертильность спермы (сниженная оплодотворяющая способность);
- высокая вязкость спермы;
- неудачные попытки интрацервикальной инсеминации;
- пороки развития половых органов, при которых невозможен естественный половой акт;
- эякуляторно-сексуальные расстройства;
- ретроградная эякуляция (попадание спермы в мочевой пузырь);
- гипоспермия (недостаточный объем эякулята);
- гипоспадия – аномалия развития пениса, при котором наблюдается неправильное расположение отверстия мочеиспускательного канала;
- состояние после вазэктомии и химиотерапии.
Противопоказания к инсеминации
- возраст старше 40 лет;
- половые инфекции;
- пороки развития матки, из-за которых невозможно вынашивание;
- кисты и опухоли яичников;
- острые воспалительные процессы;
- кровотечения из половых путей неясного характера;
- патология маточных труб, спайки, закупорка, непроходимость;
- неудачные попытки ВМИ в прошлом;
- психические и экстрагенитальные заболевания, при которых беременность противопоказана;
- синдром гиперстимуляции яичников из-за лечения гонадотропинами в прошлом;
- рак, злокачественные опухоли;
- лютеинизация неовулировавшего фолликула в двух последовательных циклах;
- оперативные вмешательства в полость малого таза в прошлом.
Какие анализы нужно сдать для искусственной инсеминации
Для успешного проведения инсеминации обоим супругам необходимо пройти множество исследований.
Обязательные обследования для женщины:
- общее и специальное гинекологическое обследование;
- ультразвуковое исследование органов малого таза;
- определение группы крови и резус-фактора;
- анализ крови на ВИЧ, сифилис, гепатиты B и C;
- исследование степени чистоты влагалища и на флору из уретры и цервикального канала;
- заключение терапевта о состоянии здоровья и возможности вынашивания будущей беременности;
- клинический анализ крови, включая время свертываемости (действителен 1 месяц).
Обследования по показаниям для женщины:
- анализы крови на гормоны: ФСГ, ЛГ, эстрадиол, пролактин, тестостерон, кортизол, прогестерон, Т_3, Т_4, ТТГ, СТГ;
- биопсия эндометрия матки;
- гистеросальпингографическое, гистеросальпингоскопическое и лапароскопическое исследования состояния матки и маточных труб;
- цитологическое исследование мазков шейки матки;
- инфекционное обследование (хламидиоз, уро- и микоплазмоз, вирус простого герпеса, цитомегалия, токсоплазмоз, краснуха);
- бактериологическое исследование материала из уретры и цервикального канала;
- обследование на наличие антиспермальных и антифосфолипидных антител;
- заключения других специалистов по показаниям.
Обязательные обследования для мужчины:
- спермограмма;
- анализ крови на гепатиты B и C, ВИЧ, сифилис.
Обследования по показаниям для мужчины:
- определение группы крови и резус-фактора;
- консультация андролога;
- обследование на инфекции (хламидиоз, вирус простого герпеса, уро- и микоплазмоз, цитомегалия).
Если возраст обоих супругов превышает 35 лет, то еще одним необходимым обследованием является консультация генетика.
Инсеминация, как проходит процедура
В матку через цервикальный канал вводят специальный катетер, соединенный со шприцом, с помощью которого впрыскивают сперму. При отсутствии трубной патологии, зачатие происходит естественным путем – сперматозоиды проникнут в маточные трубы, где и произойдет оплодотворение.
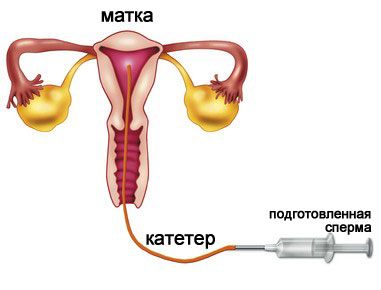
На этой картинке показано, как происходит процесс инсеминации
Чтобы увеличить шансы зачатия перед процедурой инсеминации рекомендуется стимуляция созревания яйцеклетки препаратами с ФСГ. Без нее шанс зачатия снижается в 2-3 раза. При непроходимости труб и наличии спаек в инсеминации смысла нет. Лучшим решением в этом случае будет метод ЭКО.
По рекомендациям врачей повторять процедуру инсеминации стоит не более 3-4 раз. Согласно проведенной статистики, около 87% женщин беременеют в течение первых 3 циклов инсеминации. Если этого не произошло, в последующие попытки возможность получения положительного результата составляет всего 6%.
После инсеминации
Успешный исход после первой попытки инсеминации равен 12-15%. О нем можно говорить, если через 15 дней после проведения процедуры не наступила менструация.
После инсеминации некоторое время не рекомендуется поднимать тяжести, вступать в половые сношения, употреблять спиртное и лекарственные препараты. Иногда врачом могут быть выписаны препараты, в состав которых входит гормон прогестерон, который провоцирует вялость и тягу ко сну.
Может возникнуть и ряд осложнений, о которых лучше знать заранее:
- многоплодная беременность;
- повышение тонуса матки;
- аллергическая реакция на препарат для стимуляции овуляции;
- синдром гиперстимуляции яичников;
- шоковая реакция после введения спермы в полость матки;
- обострение или возникновение воспалительных заболеваний в половых органах.
Где сделать искусственную инсеминацию?
Наша «Клиника Репродуктивной Медицины» рада предложить услуги по диагностике и лечению бесплодия методами вспомогательной репродукции, в том числе методом искусственной инсеминации. Ознакомиться с расценками на услуги нашей клиники можно в разделе «Цены».
Смотрите видео об иcкуственной инсеминации
Внутриматочная инсеминация: как подготовиться и вести себя после процедуры?
Современная медицина предоставляет не одну возможность обзавестись желанным потомством и в качестве одной из них предлагает многим парам сделать искусственную инсеминацию в СПб. Любой из ведущих специалистов-репродуктологов подтвердит, что искусственная внутриматочная инсеминация – технически достаточно простая процедура, которая отличается от естественного процесса зачатия только тем, что в цервикальный канал матки в лабораторных условиях вводят стерильную семенную жидкость, полученную вне полового акта. Как способ оплодотворения ВМИ возникла еще в XVIII веке, но с тех пор была значительно усовершенствована, благодаря возможностям современной медицины. Чтобы сделать ВМИ безопасно и эффективно, любая желающая семейная пара или одинокая женщина может обратиться в центр репродукции СПб.
В процедуре зачатия путем искусственной инсеминации принимает участие женщина, поэтому при противопоказаниях к беременности или патологиях, которые не позволяют вынашивать ребенка, ВМИ не может быть проведена. ВМИ показана при бесплодии неясного генеза, а также выявленных патологиях, которые мешают случиться естественному зачатию. Также инсеминация является подходящим способом забеременеть для женщин, у которых нет партнера.
Как подготовиться к процедуре ВМИ?
Правильная подготовка к искусственной инсеминации повышает шансы на успех.
Подготовка мужчины к внутриматочной инсеминации
Если к врачу обратилась семейная пара, врач даст мужчине список анализов для искусственной инсеминации, чтобы понять, позволяют ли показатели спермы провести процедуру. Обычно мужчине требуется пройти осмотр у уролога и сдать сперму на спермограмму и MAR-тест, а также мазок на ЗППП, анализ крови на антитела и антигены к инфекционным заболеваниям, на резус-фактор и группу. Неделя до сдачи материала в клинике должна пройти спокойно, без нервных и физических нагрузок, перегрева и переохлаждений, употребление алкоголя исключено. Между половыми контактами должно быть не менее 3-5 дней, в противном случае качество спермы ухудшается. В зависимости от показателей спермограммы, мужчина может сдать материал разными способами: самым распространенным является сдача спермы за 1,5 часа до назначенной процедуры. При недостатке эякулята мужчина сдает сперму несколько раз, ее очищают и замораживают.
Подготовка женщины к внутриматочной инсеминации
Подготовка к искусственной инсеминации для женщины более серьезна. Проведенные перед процедурой обследования и анализы позволяют выявить патологии, которые необходимо вовремя устранить. Для этого потребуется не только сдать кровь на группу, резус-фактор, антитела и антигены к инфекциям, мазок на ЗППП, флору и онкоцитологию. Для внутриматочной инсеминации потребуются: коагулограмма и биохимический анализ крови, ультразвуковые исследования щитовидной железы, молочных желез, проверка проходимости маточных труб и состояния полости матки, а также флюорография, ЭКГ. Необходимо посетить терапевта, маммолога и эндокринолога. ВМИ должна проводиться в период овуляции, естественной или с медикаментозной стимуляцией, что также требует предварительной подготовки и определяет, какие еще анализы нужны для искусственной инсеминации. Чтобы повысить вероятность успеха процедуры, женщина должна отказаться от вредных привычек, избегать переживаний и физических нагрузок. За несколько дней до процедуры во избежание спонтанной овуляции рекомендуется отказаться от половых контактов.
Инсеминация донорской спермой
Для инсеминации в данном случае используется материал, который хранится в замороженном виде не менее полугода. Этот срок позволяет выявить всевозможные заболевания и другие отклонения от нормы, тем самым значительно снизив риск неблагоприятного исхода.
Искусственная инсеминация пошагово
Процедура ВМИ назначается на период овуляции женщины: инсеминацию делают как в естественном цикле, так и с медикаментозной стимуляцией. Данная процедура не требует госпитализации, но проводится в оборудованном кабинете в гинекологическом кресле. Внутриматочная искусственная инсеминация спермой мужа требует участия последнего – за 1,5 часа до процедуры он сдает свой материал, после чего сперма без неактивных сперматозоидов будет использована для манипуляции.
Фолликулометрия
Это ультразвуковое исследование делают вне зависимости от того, на какой день цикла проводится искусственная инсеминация, для мониторинга состояния яичников и установления факта овуляции. В том случае, если овуляция не наступила, фолликулометрию повторяют через 2-3 дня. При проведении внутриматочной искусственной инсеминации в естественном цикле необходимо просто подождать, в какой день цикла можно будет ее делать, а при стимуляции овуляции может потребоваться дополнительное введение препарата. Если наступила естественная овуляция или подействовала стимуляция, можно переходить к следующему этапу – непосредственно искусственной инсеминации.
Как проходит процедура искусственной инсеминации?
При проведении процедуры женщине врач вводит подготовленную сперму в матку специальным шприцом с гибкой трубкой. Особенность процедуры заключается в том, что материал необходимо вводить постепенно, в течение 2-3 минут, чтобы избежать шокового сокращения матки. Оплодотворение при искусственной инсеминации происходит естественным путем, как и при обычном половом акте: оказавшись в цервикальном канале или полости матки вблизи фаллопиевых труб, сперматозоиды устремляются к созревшей яйцеклетке.
Основная ответственность за исход процедуры лежит на женщине. Чтобы наступила беременность после искусственной инсеминации, женщина должна соблюдать ряд правил.
Нагрузки на организм
После внутриматочной инсеминации запрещается загорать, посещать баню и сауну, спортзал и бассейн. Необходимо снизить физические нагрузки и помнить, что от того, как вы будете вести себя после искусственной инсеминации, отчасти зависит вероятность наступления беременности.
Рекомендации врача
В период после искусственной инсеминации необходимо четко соблюдать рекомендации врача, особенно если дело касается приема лекарственных средств. Прописанные медикаменты должны приниматься строго по графику, прием не назначенных врачом лекарств исключен.
Половой покой
После искусственной инсеминации необходимо на некоторое время отказаться от половых отношений, обычно это небольшой срок.
Вероятность беременности после искусственной инсеминации
Узнать, наступила ли беременность, можно через две недели после процедуры. Вероятность зачатия путем искусственной инсеминации – это показатель индивидуальный. В целом он составляет от 12% до 30% и зависит от ряда факторов.

Больше шансов забеременеть после искусственной инсеминации у женщин моложе 35 лет, минимальный показатель составляет 23%. И он падает до 8,8% у женщин старше 35 и 40 лет. Это связано с тем, что качество яйцеклеток с возрастом ухудшается, соответственно, снижается вероятность оплодотворения.
По данным статистики, при сроке бесплодия до 6 лет, вне зависимости от возраста женщины, процент успеха искусственной инсеминации может быть достаточно высоким – 20%. После шести лет шансы зачатия сокращаются вдвое. Поэтому при невозможности зачать ребенка без врачебной помощи лучше не тянуть и обратиться в центр репродукции как можно быстрее.
Если с репродуктивной системой и другими системами организма женщины все в порядке, шансы на успех при искусственной инсеминации увеличиваются. Однако иногда процедура назначается в том случае, если анатомические особенности строения репродуктивной системы женщины не позволяют зачать ребенка обычным путем, например при патологиях шейки матки. В этом случае вероятность беременности снижается.
Это значимый фактор, определяющий вероятность наступления беременности после инсеминации в том случае, если причиной обращения к врачу стало мужское бесплодие. Сперма с недостаточно эффективными показателями очищается и подготавливается, отбираются самые быстрые сперматозоиды, при необходимости сбор материала проводится несколько раз. Однако даже при искусственно улучшенных показателях спермы шанс забеременеть после искусственной инсеминации снижается.
Обычно такая процедура проводится до четырех раз, и с каждым разом вероятность беременности после искусственной инсеминации снижается. Если после четвертой попытки беременность не наступает, рекомендуется попробовать ЭКО.
Сколько стоит искусственная инсеминация?
Так как внутриматочная искусственная инсеминация – это высокотехнологичная процедура с индивидуальным подходом к каждой пациентке, цена в СПб и других городах России на нее достаточно высока и складывается из факторов, которые влияют на вероятность зачатия в отдельно взятом случае. Сколько стоит внутриматочная инсеминация ВМИ, зависит также от статуса и опыта репродуктивной клиники. Стоимость внутриматочной искусственной инсеминации включает в себя цены на: донорскую сперму или лабораторную обработку спермы мужа, саму процедуру и оборудование, а также проводимые внутри клиники исследования. Однако по сравнению с процедурой ЭКО искусственная инсеминация обходится значительно меньше
Обращаем ваше внимание, что подозрительно низкая цена на данную процедуру может свидетельствовать о несоблюдении технологии подготовки и проведения. Выбирайте клинику с умом!
Искусственная инсеминация: простой способ повысить шансы на беременность
По данным медицинской статистики, 16% супружеских пар в России — бесплодны, то есть не могут зачать ребенка в течение года. В каком случае сможет помочь искусственная инсеминация? О показаниях и противопоказаниях к процедуре и шансах на успех — читайте в нашем обзоре.
Суть методики искусственной инсеминации
Искусственная, или внутриматочная, инсеминация (ИИ или ВМИ) — метод лечения бесплодия, который больше всего похож на естественное зачатие. Предварительно обработанная сперма мужа или донора вводится в полость матки женщины в периовуляторный период (в это время происходит разрыв фолликула и выход из нее яйцеклетки), который подтверждается методом ультразвукового исследования. При необходимости овуляцию можно запрограммировать на определенный день назначением препаратов. В день овуляции мужчина сдает сперму, которая подготавливается (очищается и концентрируется) для ВМИ.
Показания
ВМИ проводится в следующих случаях:
- С использованием спермы мужа:
- субфертильная сперма мужа (снижено количество сперматозоидов в единице объема — олигоспермия, снижена скорость движения сперматозоидов — астеноспермия);
- цервикальный фактор бесплодия — состояние, когда сперматозоиды неспособны проникнуть в полость матки сквозь цервикальную (шеечную) слизь;
- нарушения в сексуальной сфере пары (вагинизм, эректильная дисфункция, отсутствие эякуляции, гипоспадия, ретроградная эякуляция), делающие невозможным естественное зачатие;
- идиопатическое бесплодие (причину бесплодия не удается установить).
- С использованием спермы донора:
- отсутствие полового партнера у женщины;
- высокий риск развития наследственных заболеваний (со стороны мужа);
- тяжелое нарушение сперматогенеза у мужа (отсутствие сперматозоидов в сперме — азооспермия).

Противопоказания
Проведение внутриматочной искусственной инсеминации противопоказано при:
- непроходимости обеих маточных труб;
- доброкачественных опухолях, кистах яичников, врожденных аномалиях матки и яичников;
- онкологии любой локализации;
- врожденных пороках развития половых органов;
- тяжелых и рецидивирующих формах заболеваний крови и кроветворных органов, эндокринных заболеваниях (сахарный диабет тяжелой формы, заболевания щитовидной железы и т.д.), тяжелых заболеваниях сердца и кровеносных сосудов, легких, желудочно-кишечного тракта, почек, активных формах туберкулеза, психических заболеваниях.
Фактически ВМИ противопоказана при всех заболеваниях, при которых противопоказана сама беременность [1] .
Неудачные повторные попытки ВМИ (более 3 раз) являются основанием для перехода к другому методу лечения, например, ЭКО.
Перед процедурой внутриматочной инсеминации
На этапе планирования проведения ВМИ пара проходит глубокое обследование.
Для женщины обязательны:
- Анализ крови на группу и резус-фактор.
- Клинический анализ крови (результат действителен 1 месяц).
- Анализы крови на сифилис, ВИЧ, гепатиты В и С (результаты действительны 3 месяца).
- Исследования мазка из влагалища, цервикального канала и уретры на флору и степень чистоты влагалища (результаты действительны 1 месяц).
- Общий анализ мочи (результат действителен 1 месяц).
- Заключение терапевта о состоянии здоровья (действительно 2 года).
- Цитологическое исследование мазков с шейки матки (на атипические клетки).
- Анализы крови на уровень гормонов — ФСГ, ЛГ, пролактин.
- Инфекционное обследование на хламидиоз, уреаплазмоз и микоплазмоз (желательно исследование мазков из влагалища и цервикального канала методом ПЦР).
- Выписки обо всех перенесенных операциях с данными гистологического исследования (если есть в наличии).
Для мужчины обязательны:
- Анализ крови на сифилис, ВИЧ, гепатиты В и С (результаты действительны 3 месяца).
- Спермограмма.
Как проходит искусственная инсеминация
Суть процедуры ВМИ заключается в отслеживании под контролем УЗИ роста фолликулов в яичниках до момента их созревания (диаметр 18–19 мм) и последующем введении при помощи катетера в полость матки очищенной и концентрированной спермы мужа или донора в момент овуляции (разрыва фолликула с выходом их него зрелой яйцеклетки). При этом увидеть наличие или отсутствие яйцеклетки в фолликуле при ВМИ невозможно (диаметр яйцеклетки 150 микрон и рассмотреть ее можно только под бинокулярной лупой или микроскопом после извлечения яйцеклетки из фолликула при ЭКО).
ВМИ может проводиться в естественном цикле — в этом случае будет расти 1 фолликул и, соответственно, можно рассчитывать на 1 яйцеклетку и не очень высокую эффективность процедуры. Для повышения эффективности ВМИ применяются со 2–5 дня цикла стимуляторы овуляции («Клостилбегит», «Гонал», «Пурегон» и пр.) строго под наблюдением врача. Их назначение вызывает множественный рост фолликулов в яичниках и соответственно яйцеклеток, что, с одной стороны, повышает вероятность беременности, но с другой стороны — может вызвать многоплодную беременность (двойня, тройня и т.д.), что является нежелательным, поскольку сопряжено с осложнениями для матери и детей в процессе беременности.
Процедура абсолютно безболезненна.
При искусственной инсеминации спермой мужа эякулят (путем мастурбации) сдается за 2–3 часа до самой процедуры. За 3–7 дней до этого необходимо половое воздержание. Некоторые врачи советуют воздерживаться от алкоголя на протяжении как минимум 2,5 месяцев — столько времени нужно для формирования сперматозоидов, воздействия высоких температур (баня). После этого проводятся:
- анализ качества спермы;
- разжижение спермы при комнатной температуре в течение 20–40 минут;
- очистка спермы и получение «концентрата» из активно-подвижных, морфологически полноценных сперматозоидов.
Для выделения таких сперматозоидов чаще всего используют метод флотации или метод центрифугирования в градиенте плотности.
Метод флотации. В пробирку с разжиженным эякулятом добавляют питательную среду и перемешивают. Пробирку центрифугируют, и под влиянием силы тяжести сперматозоиды опускаются на дно емкости. Из пробирки удаляется жидкая фракция, и на сперматозоиды наслаивается 1 мл питательной среды. Пробирка ставится в инкубатор, активно-подвижные сперматозоиды перемещаются в верхние слои, а внизу остаются неподвижные формы. Эмбриолог забирает в катетер среду с активными сперматозоидами из верхнего слоя и передает врачу для проведения ВМИ.
Метод центрифугирования в градиентах плотности. В пробирке слоями располагают коллоидные жидкости с разной плотностью. Верхним слоем добавляют эякулят. Пробирку помещают в центрифугу. Наиболее подвижные и жизнеспособные сперматозоиды в процессе процедуры перемещаются к ее дну, откуда и забирают образец для инсеминации.
Если речь идет о донорстве спермы, то донор перед забором эякулята тщательно обследуется. После сдачи эякулят консервируется минимум на 6 месяцев и перед использованием обследуется повторно. В день овуляции криоконсервированная (замороженная) сперма размораживается, обрабатывается (проводится очищение и концентрация сперматозоидов обозначенными выше методами) и вводится в полость матки женщины указанным ранее способом.
После ВМИ
Подготовленные сперматозоиды вводятся в полость матки специальным катетером. Далее женщина должна оставаться в горизонтальном положении 15–20 минут. После этого можно вести обычный образ жизни. Эффективность процедуры внутриматочной инсеминации проверяют через 2 недели, определяя уровень хорионического гонадотропина (ХГТ) — гормона беременности.
Эффективность искусственной инсеминации
На эффективность искусственной инсеминации влияют множество факторов. Основными считаются возраст пары, функциональное состояние яичников и качество спермы. Но исследователи изучают и возможность влияния методов подготовки эякулята, продолжительности процедуры, количества инсеминаций [2] . Пока они не пришли к окончательным выводам, которые позволили бы увеличить эффективность процедуры, — в среднем вероятность беременности при внутриматочной инсеминации не превышает 17–25% [3] .
Поэтому после 3 циклов инсеминаций [4] , если беременность не наступила, рекомендуется не продолжать попытки, а переходить к другим методам (например, к ЭКО).
Очевидно также, что больше шансов на успех у пар, в которых женщина моложе 35 лет, имеет 2 проходимые трубы, а спермограмма мужа близка к норме.
Безопасность для здоровья матери и ребенка
Осложнения при внутриматочной инсеминации крайне редки и чаще связаны с воздействием препаратов, которые применяют для стимуляции овуляции.
Введение катетера в матку может вызвать умеренные спазмы, которые быстро проходят. Возможно присоединение инфекции, но при соблюдении всех необходимых требований асептики, это маловероятно.
Могут возникнуть аллергические реакции на компоненты промывающей среды: альбумины и антибиотики. Но они очень редки.
Сколько стоит процедура ВМИ в Москве?
Одну процедуру внутриматочной инсеминации можно провести в рамках ОМС, по направлению гинеколога. Если есть показания к проведению этой манипуляции и при наличии квот, пациентка направляется в клинику репродуктологии.
Но в реальности многие пары предпочитают не ждать квоты, а сделать процедуру платно. Общая стоимость будет складываться из цен на все необходимые этапы процедуры:

- консультация репродуктолога (может понадобиться несколько);
- полный курс необходимых обследований;
- донорская сперма (при необходимости);
- ультразвуковой мониторинг роста фолликулов до момента овуляции и образования желтого тела;
- подготовка спермы;
- процедура инсеминации (включая расходные материалы).
Многие клиники предпочитают выставлять цену за процедуру под ключ. В этом случае она может обойтись в сумму от 20 до 50 тысяч рублей в зависимости от того, используется ли сперма мужа или донора. Но, как правило, это обходится дешевле, чем оплата всех необходимых процедур по мере их прохождения.
Невозможность зачать ребенка часто влияет на психологическое состояние супружеской пары. Если проблема очевидна, не стоит надеяться на везение или на то, что ситуация разрешится сама собой. Вспомогательные репродуктивные процедуры, в том числе искусственная инсеминация, могут помочь стать родителями, даже когда зачатие в естественных условиях невозможно.
В какую московскую клинику можно обратиться?
Мы попросили главного врача клиники «Эмбрион» Кима Нодаровича Кечияна, кандидата медицинских наук и лауреата Премии Правительства РФ, рассказать о том, на что обращать внимание, выбирая медицинский центр для проведения искусственной инсеминации:
«Невозможность зачать ребенка — деликатная проблема. Конечно, прежде чем обратиться к специалисту, люди изучают отзывы, сравнивают цены. Репутация клиники безусловно важна и нарабатывается годами. Например, наш центр оказывает услуги с 1992 года, и за это время мы помогли появиться на свет более чем 8000 малышам. Но, кроме анализа субъективных впечатлений, не стоит забывать, что большинство услуг современной репродуктологии — это сложный комплекс мероприятий. И когда пациенты могут получить весь этот комплекс в одной клинике — это не только удобно и быстро, но и экономично».
P.S. ЗАО «Медицинский Центр по лечению бесплодия» (клиника «Эмбрион») проводит лечение всех видов женского и мужского бесплодия по индивидуальным программам методами ЭКО (с 1987 года), ИКСИ, ВМИ. Работает без выходных. Клиенты клиники получают возможность круглосуточного контакта с лечащим врачом по телефону.
Лицензия на осуществление медицинской деятельности ЛО-77-01-007343 от 9 января 2014 г. выдана Департаментом здравоохранения города Москвы.

Внутриматочное введение спермы мужа стоит дешевле экстракорпорального оплодотворения ооцитов и является более доступной услугой при лечении бесплодия.

При лечении бесплодия обращение к дополнительным услугам, например стимуляции суперовуляции, может повысить вероятность положительного результата.

Внутриматочное введение спермы может проводиться с использованием донорского материала.
Внутриматочное введение спермы мужа может быть рекомендовано при незначительных нарушениях в спермограмме, шеечном факторе бесплодия, а также сексуальных нарушениях.

Выбирая клинику для проведения экстракорпорального оплодотворения ооцитов, стоит обратить внимание на опыт и квалификацию врачей, а также репутацию клиники.

Задать интересующие вопросы и узнать подробнее о лечении бесплодия с помощью ВРТ можно на первичной консультации.
Внутриматочная инсеминация: что это за метод и когда он применяется
Оглавление
- Показания для внутриматочной инсеминации
- Противопоказания
- Методика проведения
- Подготовка спермы
- Эффективность метода
- Риски и возможные осложнения
- Преимущества проведения процедуры в МЕДСИ
Внутриматочная инсеминация является современной репродуктивной методикой. Ее суть заключается в искусственном введении предварительно обработанной спермы партнера или донора в полость матки пациентки.
Перед проведением процедуры обязательно выполняют обследование обоих партнеров с целью выявления показаний и противопоказаний.
Показания для внутриматочной инсеминации
Данная методика актуальна только для определенной группы пар, страдающих бесплодием.
К основным показаниям относят следующие:
- Овуляторная дисфункция
- Эякуляторно-сексуальные расстройства у партнера
- Бесплодие цервикального происхождения
- Субфертильная сперма
- Отсутствие у женщины полового партнера
- Наличие у мужчины наследственных заболеваний с неблагоприятным медико-генетическим прогнозом
- Вагинизм
Важно! Все показания к внутриматочной инсеминации определяются врачом. Только опытный специалист может установить, подойдет ли данная методика именно вам.
Противопоказания
Противопоказаниями для проведения внутриматочной инсеминации являются:
- Непроходимость обеих маточных труб
- Соматические и психические заболевания, при которых противопоказана беременность
- Пороки развития и патология матки, при которых невозможно вынашивание беременности
- Опухоли и опухолевидные образования яичника
- Злокачественные новообразования любой локализации
Методика проведения
Процедура выполняется в амбулаторных условиях, в рамках естественного или стимулированного женского цикла. Предварительно обязательно осуществляется полное обследование партнеров. При необходимости проводится лечение и коррекция выявленных нарушений.
Выделяют несколько основных этапов внутриматочной инсеминации спермой.
- Контролируемая овариальная стимуляция небольшими дозами гормональных препаратов (при наличии показания)
- Ультразвуковой мониторинг фолликулогенеза с целью оценки роста фолликулов, их размера, количества и оптимального времени для проведения процедуры
- Забор спермы у полового партнера или ее разморозка (если ранее проводилась криоконсервация)
- Обработка биоматериала
- Процедура является безболезненной и длится около 2-3 минут. Инсеминацию проводят в обычном гинекологическом кресле без применения наркоза. Предварительно область шейки матки осматривают и при необходимости удаляют излишки секрета (слизи).
Концентрат сперматозоидов вводят в шейку матки при помощи тонкого гибкого катетера, соединенного со шприцем, который за счет своего минимального диаметра беспрепятственно проникает в канал шейки матки. Затем женщине необходимо побыть в горизонтальном положении около получаса. При этом всегда обеспечивается контроль за ее состоянием. Это позволяет предотвратить негативные реакции со стороны организма и быстро устранить их. Через 10-14 дней после процедуры пациентке рекомендовано сдать кровь на хорионический гонадотропин (ХГЧ). Повышение концентрации этого гормона свидетельствует о наступлении беременности.
Подготовка спермы
Забор биологического материала лучше осуществлять в медицинском учреждении. Это позволит обеспечить необходимые условия для транспортировки эякулята в лабораторию. Предназначенная для внутриматочной инсеминации сперма в обязательном порядке проходит небольшую подготовку. Процесс длится не более 3 часов и заключается в очищении биоматериала и выделении фракции наиболее активных сперматозоидов.
Важно! Обязательным этапом является оценка количества и качества сперматозоидов перед процедурой для уточнения перспективности их использования.
Если образец проходил криоконсервацию, его можно размораживать и сразу подвергать обработке. Полученный недавно эякулят (не подвергавшийся заморозке) оставляют на 30-60 минут для естественного разжижения.
Подготовка спермы проводится по технологии центрифугирования в градиенте плотности:
- В процессе центрифугирования сперматозоиды с максимальной подвижностью оказываются на дне пробирки в виде осадка, а семенная плазма, лейкоциты, эпителиальные клетки и неподвижные сперматозоиды задерживаются в верхних слоях раствора
- Осадок переносится в чистую пробирку и дважды центрифугируется с питательной средой для очищения от остатков градиента плотности
- К очищенным сперматозоидам добавляют небольшой объем свежей культуральной среды, обычно около 0,5 мл, и полученную суспензию повторно анализируют, оценивая количество и подвижность сперматозоидов
Такая методика обеспечивает максимально полное удаление семенной плазмы. Только в этом случае можно гарантировать безопасность процедуры для женщины и отсутствие рисков развития у нее анафилактического шока и иных негативных реакций организма.
Важно! Вместе с семенной плазмой во время подготовки из спермы удаляются белки – антигенные протеины и простагландины, а также бактерии, лейкоциты, примесные эпителиальные клетки, незрелые и неподвижные сперматозоиды.
Благодаря грамотной подготовке повышается эффективность технологии внутриматочной инсеминации. Это обусловлено тем, что на данном этапе спермии защищаются от образующихся свободных радикалов кислорода, сохраняют стабильность. Специалист получает необходимый образец биологического материала с максимальной концентрацией сперматозоидов, пригодных к оплодотворению яйцеклетки.
Важно! Следует учитывать то, что образцы не подлежат хранению и в обязательном порядке используются в день подготовки.
Эффективность метода
На результативность внутриматочной инсеминации влияет время проведения процедуры. Точно определить дату позволяют результаты трансвагинального УЗИ, а также динамический контроль за уровнем гормонов в моче.
Согласно статистике, средняя эффективность данного метода ВРТ составляет около 15-20%.
Также эффективность технологии зависит от:
- Возраста половых партнеров
- Типа выявленного бесплодия
- Параметров используемой спермы
- Состояния маточных труб
- Функциональной полноценности и толщины эндометрия в цикле
Риски и возможные осложнения
Внутриматочная инсеминация – процедура, которая представляет собой малоинвазивную методику. В большинстве случаев она безопасна для женщины и протекает без осложнений.
Тем не менее некоторые риски существуют. Возможны и осложнения.
К ним относят:
- Боли в нижней части живота после введения спермы. Неприятные ощущения обычно провоцируются механическим раздражением ткани шейки матки во время продвижения по каналу катетера
- Вазовагальную реакцию. Она заключается в снижении артериального давления, сокращении частоты пульса и расширении периферических сосудов. Состояние обусловлено рефлекторной реакцией организма на манипуляции с шейкой матки
- Общую аллергическую реакцию. Обычно она возникает на вещества, которые содержатся в составах для промывки биоматериала
- Инфицирование внутренних органов. Оно может возникнуть при использовании загрязненных инструментов (расширителей и катетера). Вероятность развития такого осложнения минимальна
Отдельно специалистами выделены осложнения, которые связаны уже с наступившей после процедуры беременностью. К ним относят:
- Внематочную беременность
- Самопроизвольный аборт на ранних сроках
- Многоплодную беременность (обычно она возникает на фоне стимуляции гиперовуляции)
Важно! В первом цикле технология может не дать положительного результата. При этом процедуру внутриматочной инсеминации можно повторять до 3 раз. Она не приведет к негативным последствиям для здоровья пациентки и не вызовет тяжелых осложнений. Если методика покажет неэффективность через 3-4 попытки, врачом будет решаться вопрос о дальнейшем выполнении ЭКО (экстракорпорального оплодотворения).
Преимущества проведения процедуры в МЕДСИ
- Квалифицированные специалисты. Они используют международные протоколы выполнения всех манипуляций и обладают необходимыми знаниями и навыками Современное оборудование экспертного класса. Его использование для проведения диагностики и непосредственно внутриматочной инсеминации позволяет достигать высокой эффективности любых процедур
- Стерильность помещений и используемого инструмента. Ламинарные боксы второго класса защиты обеспечивают самый высокий уровень стерильности. Четырехступенчатая система очистки воздуха позволяет сократить риск негативного влияния летучих веществ
- Система контроля образцов биоматериала FertiProof. Она является уникальной для России и исключает риск случайной замены биоматериала пациента чужим
Если вы хотите пройти внутриматочную инсеминацию в МЕДСИ в Москве или другом городе, уточнить цену процедуры, свяжитесь с нами удобным способом. Наш специалист ответит на все вопросы и поможет записаться на прием в оптимальное время.
Что такое инсеминация и как происходит процедура?
Быстрый ритм современной жизни, постоянные стрессы и малоподвижный образ жизни негативно влияют на репродуктивную функцию как женщин, так и мужчин. Даже если физически пара здорова, беременность может не наступать по самым разным причинам. В некоторых случаях организму нужно лишь немного помочь. Действенным и безопасным методом является искусственная внутриматочная инсеминация. Этот способ рекомендован и для одиноких женщин, которые мечтают стать матерью. Ведь при этом сексуальный контакт не обязателен, и даже не требуется наличие потенциального кандидата в отцы. Все манипуляции выполняются врачом в условиях кабинета. Что такое искусственная инсеминация, чем она отличается от ЭКО и насколько эффективна — рассмотрим в этой статье.

Что за процедура и ее преимущества
Внутриматочная инсеминация (ВМИ) относится к технологиям искусственного зачатия. Но в отличие от ЭКО она не требует длительной и болезненной подготовки, а также отсутствует восстановительный период.
Суть этого вспомогательного репродуктивного метода заключается в том, что в период овуляции женщине в полость матки вводят обработанную в лаборатории семенную жидкость. Сперма может быть полового партнера/супруга, а также возможно использование замороженного материала донора.
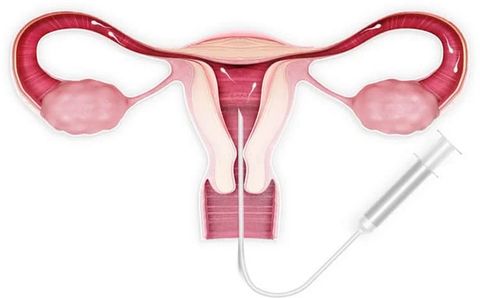
К основным преимуществам ВМИ относятся:
- Безболезненность, то есть нет нужды в применении анестезии и госпитализации.
- Нет вреда для организма, а значит отсутствуют побочные эффекты.
- После процедуры (15-20 минут) женщина идет домой.
- Можно проводить неоднократно.
- Введение семенной жидкости сразу в полость матки позволяет избежать шеечного фактора бесплодия. При естественном половом контакте большая часть сперматозоидов гибнет в шейке матки из-за патологического состава цервикальной слизи.
Проведение искусственного оплодотворения при помощи инсеминации значительно увеличивает возможность зачатия по сравнению с естественным актом. Это происходит благодаря предварительной обработке семенного материала, то есть женщине вводят сперму с самыми активными и подвижными сперматозоидами. Также врачи проводят процедуру только в период овуляции, наступление которой контролируется при помощи УЗИ.
Основные показания к процедуре
Внутриматочная инсеминация может использоваться у семейных пар с нерегулярной половой жизнью, а также одиноких женщин по их личному запросу. Но также такой метод показан при следующих проблемах со здоровьем:
- аллергия на сперму у женщины;
- низкая активность сперматозоидов;
- проведение химиотерапии у мужчины (при этом сперма берется до прохождения курса);
- аномальное строение пениса;
- нарушения эректильной функции;
- вагинизм;
- нерегулярный менструальный цикл, при котором трудно определить овуляционный период;
- частичная или полная ретроградная эякуляция, то есть сперма при наличии оргазма не выделяется наружу, а забрасывается в мочевой пузырь;
- повышенная вязкость спермы.
Нередко такой метод помогает при бесплодии неясного происхождения или иммунологической (генетической) несовместимости партнеров.
Как правильно подготовиться
Предварительно рекомендуется пройти полное обследование, чтобы выявить причину ненаступления беременности естественным путем. Анализы назначаются репродуктологом после совместной консультации пары.
Женщина проходит осмотр у гинеколога, мужчина — у андролога. В список обязательных исследований входит:
- анализ на ИППП;
- исследование крови на СПИД, гепатит;
- мазки на определение скрытых инфекций мочевыделительной системы;
- внутривагинальное УЗИ;
- спермограмма;
- исследование проходимости маточных труб;
- гормональный скрининг.
Также врач осуществляет контроль месячного цикла женщины с целью выявления наиболее благоприятной даты проведения процедуры. При необходимости может быть назначена гормональная терапия. Инсеминация назначается только, если при помощи УЗИ было выявлено созревание 3-х и более фолликулов.
Важно! У женщины не должно быть проблем с овуляцией и проходимостью маточных труб. В противном случае проведение ВМИ будет малоэффективным.
Внутриматочная инсеминация: методика проведения
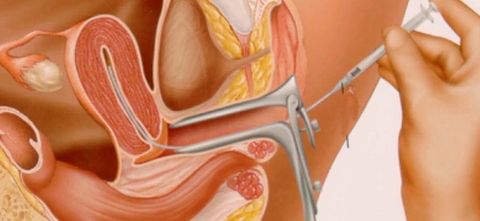
Дата процедуры назначается на день овуляции у женщины. Пара приезжает совместно. Предварительно партнер сдает сперму, которую отправляют в лабораторию для специальной обработки и повышения ее качества.
Женщина располагается в гинекологическом кресле в кабинете репродуктолога. Обработанную семенную жидкость медленно вводят в полость матки при помощи специального шприца и катетера. Инсеминация занимает около 5 минут. Затем женщине рекомендуется в течение 30 минут полежать.
Спустя 2—3 недели назначается повторный прием и анализ на ХГЧ. Если беременность наступила, то женщина становится на учет к акушеру-гинекологу. При отрицательном результате процедуру повторяют.
Подготовка семенного материала
Предварительная подготовка биоматериала занимает около часа. Проводится обработка спермы в специальной центрифуге с целью отделения подвижных сперматозоидов от малоактивных. В результате создается концентрированная жидкость, которая содержит максимальное количество активных и здоровых сперматозоидов. Для повышения качества ее разбавляют специальной питательной средой.
Если для процедуры планируется использовать биоматериал донора, то его размораживают и проверяют за 1,5 часа до проведения процедуры.
Можно ли провести процедуру дома
Провести такую процедуру возможно в домашних условиях, но ее эффективность будет ниже по сравнению с проведением инсеминации у специалиста. Так как в этом случае отсутствует предварительная обработка спермы, а также невозможно ее ввести внутриматочно.
Для домашней инсеминации потребуется:
- стерильный шприц с емкостью на 10 мл;
- емкость для семенной жидкости (стерильная);
- влагалищное зеркало или расширитель (необязательно).
Все эти инструменты приобретаются в аптеке. Проводить процедуру лучше в защищенном от солнечного света помещении, так как солнце негативно может повлиять на семенную жидкость.
Женщине нужно находиться в горизонтальном положении. Для усиления эффекта под ягодицы положите небольшой валик, так таз будет немного приподнят. Шприц с семенной жидкостью вводят во влагалище на 3—5 см, и медленно нажимают на поршень. Спешить не стоит.
После процедуры вставать не рекомендуется в течение 1—1,5 часов.
Когда инсеминация противопоказана
Несмотря на простоту и безопасность, эту процедуру не проводят людям со следующими патологиями:
- генетические заболевания, при которых не рекомендуется иметь детей;
- онкологический диагноз;
- непроходимость маточных труб или обнаружения в них спаек;
- острая стадия любого хронического заболевания;
- тяжелые пороки сердечно-сосудистой системы;
- отсутствие овуляции.
Зачатие и беременность при таких состояниях может угрожать жизни женщины. Поэтому перед тем, как провести репродуктивную процедуру проконсультируйтесь с врачом и пройдите обследование.
Внутриматочная инсеминация: риски и осложнения
Иногда после процедуры возможно ощущение небольшого дискомфорта в низу живота. Могут возникать тянущие боли. Но такие симптомы проходят самостоятельно в течение 2—3 суток. Если предварительно была проведена гормонотерапия, то небольшое ухудшение самочувствие — это норма.
- Инфицирование половых путей — возникает из-за некачественного выполнения процедуры. Например, несоблюдения полной стерильности используемых инструментов. Чаще всего такое осложнение возникает при домашней инсеминации. Важна и личная гигиена женщины перед процедурой.
- Многоплодная беременность.
- Аллергическая реакция на материал донора или обработанную сперму партнера.
- Гиперстимуляция яичников.
Эффективность внутриматочной инсеминации по сравнению с ЭКО довольно низкая. Обычно после ВМИ долгожданная беременность наступает только в 15% случаев. Чаще всего требуется проведение 2—3 процедур. Но и это не гарантирует положительный результат. Много зависит от опыта врача и особенностей организма женщины.
В любом случае, если оба партнера физически здоровы, то на начальном этапе нужно прибегнуть к наиболее щадящей процедуре для организма — внутриматочной инсеминации. Эта процедура также выгодна с финансовой точки зрения, по сравнению с другими репродуктивными технологиями.

