Короткая шейка матки при беременности
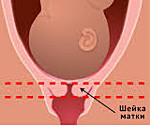
Короткая шейка матки при беременности — патологическое состояние, при котором длина органа меньше минимальных показателей для определенного гестационного срока. В большинстве случаев протекает бессимптомно, выявляется при УЗИ-скрининге. Появление клинической симптоматики в виде влагалищных выделений и болей внизу живота свидетельствует о высокой угрозе прерывания беременности. Для постановки диагноза данные осмотра на кресле дополняют результатами цервикометрии и, при необходимости, определением гормонального фона. Лечение комбинированное с применением токолитиков, гормонотерапии, установкой акушерского пессария или ушиванием цервикального канала.
- Причины короткой шейки матки при беременности
- Патогенез
- Симптомы короткой шейки матки при беременности
- Осложнения
- Диагностика
- Лечение короткой шейки матки при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
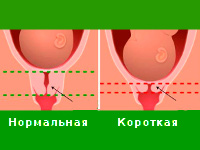
Шейка матки укороченных размеров — одна из наиболее частых причин невынашивания беременности. По данным специалистов в сфере акушерства и гинекологии, этой патологией спровоцированы от 15 до 42% поздних самопроизвольных абортов и преждевременных родов. Признаки короткой шейки выявляют практически у каждой 10-й беременной. Диагноз обычно устанавливают на 15-20 неделе гестации. Критической для продолжения беременности считается длина органа менее 3 см на 20-й неделе вынашивания ребенка. Прямым показанием для хирургической коррекции расстройства является укорочение шейки до 2,0 см и меньше к концу II триместра. Патология чаще определяется у повторнородящих женщин, что связано с возможным травматизмом в прошлых родах.

Причины короткой шейки матки при беременности
Клинически значимое укорочение истмико-цервикальной зоны возникает при наличии патологических изменений в тканях шейки матки, ее гиперчувствительности к действию регулирующих гормонов или повышении их концентрации, давлении растущего плода и его оболочек на нижний маточный сегмент. Непосредственными причинами формирования укороченной шейки являются:
- Анатомические пороки и механические повреждения. Изначально короткая шейка встречается при генитальном инфантилизме, врожденных аномалиях развития матки или шеечного канала. Деформация с уменьшением длины органа возможна вследствие травмы, полученной в предыдущих родах или во время инвазивных манипуляций (диагностического выскабливания, аборта).
- Гормональные расстройства. На состояние шейки матки влияют гормоны, вырабатываемые яичниками и плацентой во время беременности. Чаще всего ее укорочение наблюдается при повышенной секреции андрогенов. Возникновению патологии также способствует дисплазия соединительной ткани, вызванная повышением уровня релаксина по мере приближения родов.
- Давление на истмико-цервикальную область. Вероятность растяжения нижнего маточного сегмента и внутреннего зева шейки с ее уменьшением повышается со 2-го триместра беременности, когда начинается более быстрый рост плода. Факторами риска являются многоплодная беременность и многоводие, при которых давление на шейку изнутри матки является более высоким.
Патогенез
Механизм патологических нарушений при укорочении шейки связан с изменениями, происходящими в ее тканях при беременности и повышении давления в полости матки. В норме после зачатия цервикальный канал замыкается, его слизистая становится отечной и синюшной за счет ускоренного кровоснабжения, а размер шейки постепенно увеличивается, достигая максимальной величины 3,5-4,5 см на 28 неделе. К концу беременности шейка постепенно укорачивается, раскрывается и сглаживается. При наличии врожденных или приобретенных анатомических дефектов, дисгормональных воздействиях замыкательная функция цервикального канала нарушается. В результате под давлением плода внутренний, а затем и наружный маточный зев растягиваются, шейка становится короче. Однако при этом она обычно не размягчается и не достигает нужной для родов степени зрелости.
Симптомы короткой шейки матки при беременности
Патология более чем в 80% случаев протекает скрыто, диагностируется при плановом УЗИ-скрининге во II триместре беременности. О наличии короткой шейки могут свидетельствовать появление водянистых или кровянистых влагалищных выделений, незначительные тянущие боли в нижней части живота, которые по мере прогрессирования расстройства становятся схваткообразными. Однако подобные расстройства характерны для выраженных нарушений замыкательной функции шейки матки, возникают при высокой угрозе преждевременного прерывания беременности, что повышает значимость плановых обследований.
Осложнения
Наиболее серьезным последствием короткой и деформированной шейки матки является нарастающая истмико-цервикальная недостаточность. При наличии такой патологии возрастает риск самопроизвольного выкидыша и преждевременного начала родов. Несостоятельность цервикального канала способствует восходящему распространению генитальных инфекций с развитием эндометрита, хориоамнионита, других воспалительных процессов. Если женщина с короткой шейкой донашивает беременность, у нее могут наблюдаться стремительные роды с разрывами влагалища и промежности, интранатальными травмами ребенка.
Диагностика
В связи с практически бессимптомным течением расстройства и отсутствием его видимых наружных признаков ведущую роль в постановке правильного диагноза играют инструментальные методы, позволяющие точно определить размеры, состояние и форму шейки матки. Наиболее информативными в диагностическом плане являются такие исследования беременной, как:
- Гинекологический осмотр. Метод более показателен у повторнородящих пациенток с расширением цервикального канала по всей длине. Увеличение диаметра наружного зева хорошо заметно во время осмотра шейки в зеркалах. При значительном укорочении он пропускает палец акушера-гинеколога, через него могут выпячиваться плодные оболочки. Пальпация предоставляет лишь ориентировочные данные о возможной величине органа.
- Цервикометрия. Трансвагинальное ультразвуковое определение длины шейки матки, диаметра ее внутреннего и наружного зева, состояния цервикального канала — золотой стандарт диагностики расстройства. В качестве скрининга метод показан всем беременным со сроком 18-22 недели. При отягощенном акушерском анамнезе УЗИ шейки проводится в 1-м триместре. Внеплановая сонография выполняется при подозрении на укорочение органа.
- Определение уровня гормонов. Если анатомические предпосылки для развития патологии не выявлены, показаны лабораторные анализы для оценки концентрации гормонов. При функциональном укорочении шейки может отмечаться повышение концентрации андрогенов, снижение содержания прогестерона. У незначительного числа беременных с укороченной шейки повышен уровень релаксина, однако данные этого анализа используют редко.
Короткую шейку дифференцируют с другими патологическими состояниями, которые имеют характерные признаки досрочного прерывания беременности, — отслойкой нормально расположенной плаценты, ее предлежанием или инфарктом, подтеканием околоплодных вод и др. В сомнительных случаях назначают консультации смежных специалистов — эндокринолога, инфекциониста, иммунолога.
Лечение короткой шейки матки при беременности
Врачебная тактика после выявления патологии зависит от гестационного срока, степени укорочения органа, наличия или отсутствия угрозы прерывания беременности, отягощенности акушерского анамнеза привычными выкидышами либо преждевременными родами. Всем пациенткам рекомендовано ограничение физических и эмоциональных нагрузок, достаточный отдых и ночной сон. Для достижения наилучших результатов фармацевтические препараты обычно комбинируют с малыми инвазивными техниками. Беременным с таким расстройством показаны:
- Медикаментозная терапия. Чтобы уменьшить давление на нижний сегмент матки, в дополнение к ношению бандажа пациенткам назначают спазмолитики и токолитики, снижающие тонус маточной мускулатуры. При наличии гормональных расстройств возможно использование препаратов, регулирующих секрецию гормонов. Для коррекции эмоциональных нарушений применяют растительные средства с седативным эффектом.
- Установка акушерского кольца (пессария). В ходе манипуляции на шейку матки надевают специальное приспособление, которое удерживает ее закрытой. Метод нехирургической профилактики эффективен при незначительном укорочении органа во 2-3 триместрах. Пессарий позволяет компенсировать давление плода на область шейки и пролонгировать беременность. Приспособление подбирают индивидуально с учетом размеров органа.
- Цервикальный серкляж. Хирургическое вмешательство по наложению швов на маточную шейку выполняют на 14-25 неделях беременности. Во время операции вокруг цервикального канала накладывают круговой кисетный или П-образный швы, предотвращающие его расширение. Швы снимают после отхождения околоплодных вод, начала родовой деятельности, возникновения кровотечения или по достижению 38-недельного срока гестации.
Прогноз и профилактика
Прогноз беременности при укороченной шейке матки зависит от времени выявления патологии и адекватного выбора тактики ведения беременности. При тщательном выполнении врачебных рекомендаций, коррекции двигательного режима и уменьшении нагрузок вероятность донашивания ребенка до 38-40-недельного срока повышается. С профилактической целью рекомендуется планирование беременности, отказ от абортов и необоснованных инвазивных вмешательств на матке, ранняя постановка на учет в женской консультации и своевременное прохождение УЗИ-скринингов, особенно при травматичных родах и патологии матки в анамнезе.
Короткая шейка матки при беременности – лечение
Одной из частых причин выкидыша и преждевременных родов является ИЦН (истмико-цервикальная недостаточность). Это состояние определяется по ряду признаков, главный из которых – короткая шейка матки. В укороченном состоянии, когда длина шейки 2 см или меньше, матка не способна удерживать плод до момента родов.
Определить природу патологии и принять меры к сохранению беременности вам помогут в Медицинском женском центре. Заключите договор на ведение беременности – под наблюдением наших акушеров-гинекологов вы сможете выносить и родить здорового малыша.
Стоимость программ по ведению беременности при ИЦН
- 3 500 Р Первичная консультация акушера-гинеколога + УЗИ
- 1 800 Р УЗИ органов малого таза (гинекологическое)
- 114 000 Р Контракт на ведение беременности
- 136 000 Р Контракт на ведение многоплодной или осложненной беременности
Расчет стоимости лечения Все цены
Чем опасна и как лечить короткую шейку матки
Опасность короткой шейки в том, если женщина не в положении, болезнь никак не проявляется, и лишь при наступлении беременности гинеколог ставит диагноз.
Из-за короткой шейки матки процесс родовой деятельности ускоряется – это чревато не только проблемами для роженицы, но и травмами для ребёнка. Другая опасность – риск занесения инфекции через плохо защищённые половые пути.
Если патология обнаружена во время беременности, то используется либо хирургический метод – ушивание шейки, либо устанавливается корректирующее акушерское устройство – пессарий. Небеременным женщинам скорректировать укорочение органа позволяет гормонотерапия.
Специалисты

заведующий операционным блоком, врач акушер-гинеколог высшей категории, гинеколог-хирург

акушер-гинеколог, гемостазиолог, кандидат медицинских наук
Как распознать короткую шейку матки
Короткая шейка может быть как особенностью строения матки, так и состоянием, которое наступает на определённом сроке беременности под действием давления плода и околоплодных вод.
Симптомы и признаки
Симптомы патологии выраженно проявляются на фоне беременности – примерно на 16 неделе, когда плод начинает быстрее расти и набирать массу. В этот период могут появиться обильные слизистые выделения из половых путей или скудные, но с примесью крови, тянущие боли внизу живота.
Кровотечение на любом сроке беременности, боли по типу схваток – очевидный симптом угрозы потери ребёнка или преждевременных родов.
Причины
- гормональный дисбаланс, вызванный повышением уровня андрогенов (мужских половых гормонов) на 12-16 неделе беременности;
- механическая травма, полученная во время тяжёлых родов, абортов, принудительного раскрытия цервикального канала;
- патологическое повышение уровня релаксина, провоцирующее преждевременное размягчение тканей матки (дисплазию).
Диагностика и лечение ИЦН
На гинекологическом осмотре при постановке на учёт по беременности, примерно с 11 недели, в МЖЦ проводится комплексная диагностика состояния матки:
- пальцевое исследование влагалища – оценивается длина шейки, проходимость шеечного канала;
- трансвагинальное УЗИ – позволяет однозначно определить ИЦН;
- осмотр шейки с помощью зеркал – определяется состояние наружного зева.
Наряду с вагинальным осмотром наши гинекологи назначают ряд лабораторных исследований: анализ мочи на кетостероиды; анализ крови на уровень гормонов, свёртываемость, ХГЧ, внутриутробные инфекции; мазок на половые инфекции: хламидиоз, гонорею, др.
Для уточнения диагноза ИЦН, определения тонуса матки применяются различные виды инструментальной диагностики на основе УЗИ:
- трансвагинальная эхография;
- токография;
- динамическая эхография;
- допплерометрия;
- кардиомониторинг.
Методы лечения
Доктор наблюдает изменения параметров шейки матки в динамике, с учётом количества родов, многоплодности. В случае серьёзного отклонения от нормы, например, если к 20 неделям длина шейки достигает всего 3 см, назначаются лечебные мероприятия для устранения ИЦН.
Серьёзную деформацию исправляют путём хирургической пластики шейки матки – наложения швов, которые будут препятствовать преждевременному открытию матки. Срок проведения – до 27 недель. После операции женщина успешно донашивает ребёнка, но рожает его путем кесарева сечения.
Медикаментозное лечение весьма эффективно при маловыраженных симптомах ИЦН. Такой препарат как Утрожестан снижает возбудимость матки, способствует укреплению соединительных тканей.
Чтобы предупредить преждевременное раскрытие зева, используются корректирующие медицинские устройства – пессарии и кольцо Гонджи, которые устанавливаются в амбулаторных условиях.
Если женщина неоднократно теряла ребёнка, то рекомендуется прибегнуть к хирургической помощи: наружный зев сужают, накладывая временные швы.
Короткая шейка матки и роды
Нельзя говорить о том, что при короткой шейке матки у женщины нет шансов выносить ребёнка самостоятельно. Существующие методы лечения позволяют довести пациентку до родов при самых сложных формах истмико-цервикальной недостаточности.
Если вовремя не обнаружить заболевание и не принять меры к коррекции шейки матки, то опасность выкидыша резко возрастает.
Кому доверить ведение беременности
Врачи МЖЦ на протяжении 15 лет занимаются проблемами женского бесплодия и невынашивания беременности, поэтому уверены, что при своевременном адекватном лечении диагноз «короткая шейка матки» не является препятствием для успешного родоразрешения.
Если вы хотите благополучно родить ребёнка, не отказывайтесь от квалифицированной медицинской помощи по профилактике преждевременных родов.
Запишитесь на приём к гинекологу по телефону или заполните форму заявки!
Истмико-цервикальная недостаточность
Что же такое истмико-цервикальная недостаточность (ИЦН) и чем она опасна для беременности? ИЦН — это патологическое состояние шейки матки, характеризующееся ее преждевременным укорочением и раскрытием, что создает опасность инфицирования плода и повышает риск преждевременных родов.
Прежде всего, давайте разберемся, что же из себя представляет шейка матки? Это продолговатый мышечный жом (около 3,5–4,5 см длиной), имеющий 2 зева, внутренний (между полостью матки и каналом шейки) и наружный (его видно при влагалищном осмотре с применением гинекологических зеркал). В норме процессы укорочения и раскрытия шейки матки происходят непосредственно в доношенном сроке беременности (после 37 недель) и в самих родах. В случае с ИЦН все эти преобразовании шейки матки начинаются задолго до доношенного срока.Вы спросите, как же так? Живет себе женщина спокойно, радуется предстоящему материнству, гуляет, работает, в целом, все как всегда, но почему у одной шейка раскрывается, а у другой —нет?
Есть ряд причин, по которым может сформироваться ИЦН:
- Травматические факторы (разрывы в родах, особенно неушитые; хирургические вмешательства; аборты и прерывания беременности, особенно сопровождающиеся инструментальным выскабливанием стенок полости матки, когда цервикальный канал искусственно расширяется медицинскими инструментами и травмируется; диагностические выскабливания матки и гистероскопии; предыдущие роды в тазовомпредлежании и крупным плодом).
- Врожденная ИЦН. К счастью, встречается крайне редко, обусловлена анатомическими особенностями шейки матки, а также особенностями соединительной ткани, ее формирующей.
- Функциональная ИЦН вследствие эндокринных нарушений. Особенно часто встречается у женщин с так называемым синдромом гиперандрогении, то есть с повышенным исходным уровнем мужских половых гормонов, что проявляется в излишнем росте волос на теле по «мужскому» типу, акне на лице и теле, иногда избыточной массе тела.
- При повышенной нагрузке на шейку матки (многоводие, многоплодная беременность, крупный плод).
- Хирургические операции на шейке матки (по поводу так называемой «эрозии» шейки матки).
К большому сожалению, процесс раскрытия незаметен и является абсолютно безболезненным, лишь иногда может сопровождаться незначительными тянущими болями в пояснице или внизу живота. Но у кого из нас ничего никогда не тянуло?
Поэтому ключевую роль в этом вопроса играет диагностика ИЦН. И что же делать, если специфических симптомов нет, да и вообще с самочувствием все отлично?
Если вы еще не беременны, то в первую очередь стоит оценить факторы риска развития ИЦН, указанные ранее. Кроме того, стоит постараться избежать таких вмешательств, как выскабливание,гистероскопия, аборт, эксцизия шейки матки, если это возможно.Если какие-либо из этих манипуляций уже были в вашей жизни, то передпланированием беременности обязательно нужно посетить гинеколога для оценки состояния шейки матки, в том числе.
Если вы уже «в положении», прекрасно! Остается только довериться ультразвуковым исследованиям и влагалищным осмотрам врача акушера-гинеколога! Если вы первобеременная пациентка, без вмешательств на шейке матки в анамнезе,или же вмешательства были, но при подготовке к беременности шейка была оценена гинекологом, как состоятельная, то сроки УЗИ и осмотров соответствуют известным скрининговым: 11–13,6 недели, 16–17 недель,20-22 недели,30-32 недели. Производят необходимые измерения плода, плаценты и оценивают длину шейки матки, состояние внутреннего зева и самого цервикального канала.
Если вы имели в анамнезе вышеупомянутые факторы риска, или, не дай Бог, преждевременные роды или у вас многоплодная беременность,топервый скрининг выполняется, как и положено, с 11 по 14 неделю беременности,затем каждые 2 недели необходим УЗИ-контроль длины шейки матки и осмотр по показаниям и на усмотрение лечащего врача.
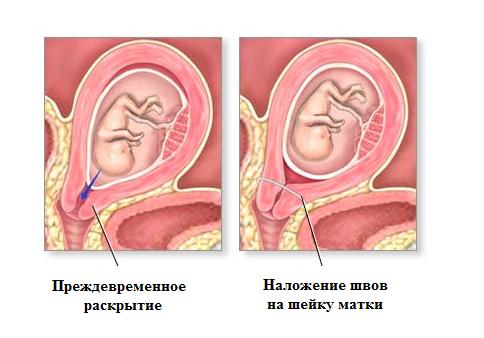
Что же делать, если диагноз истмико-цервикальной недостаточности все-таки поставлен? Во-первых, быстро идите к врачу! На приеме он произведет влагалищный осмотр и оценит шейку матки: длину, консистенцию, наличие открытия наружного зева. И затем уже будет определена тактика. Как правило, тактика ведения определяется индивидуально. Но все же существует и стандартизированный подход. В том случае, когда ИЦН диагностируется до 23–24 недель, показано наложение кругового подслизистого шва на шейку матки, который, механически смыкая цервикальный канал, выполняет роль преграды для плодного пузыря, дополнительной опоры для головки плода и препятствует дальнейшему раскрытию. Шов накладывается только при отсутствии инфекционно-воспалительного процесса во влагалище, при наличии хороших мазков и данных pH-метрии, если инфекция все же есть, то ее необходимо сначала вылечить, затем накладывать шов. При наличии признаков угрозы прерывания беременности, повышенного тонуса матки, болевого синдрома угрозу сначала необходимо купировать медикаментозно.
Процедура наложения шва на шейку матки выполняется под внутривенным обезболиванием, женщина при этом находится без сознания и ничего не ощущает. Вред для плода минимален, да и выхода ведь тоже нет: лучше шов, чем прерванная беременность!
Если ИЦН обнаружена после 23 недель, то на помощь приходит разгрузочный акушерский пессарий. Раньше (иногда и сейчас) это были пластмассовые несгибаемые пессарии в виде бабочки, введение которых женщина помнила лучше и ярче, чем последующие роды! Сейчас же все больше применяются силиконовые гибкие разгружающие пессарии, вот их введение практически незаметно и безболезненно.
Снимают шов и удаляют пессарий на 37-й неделе беременности, то есть когда беременность является доношенной, а ребенок — зрелым. Ни шов, ни пессарий не являются показаниями для оперативного родоразрешения и никак не мешают родам через естественные родовые пути, если для этого не существует других объективных показаний.
Счастливой вам беременности и легких родов!
Истмико-цервикальная недостаточность: причины, симптомы, способы сохранения беременности
 Истмико-цервикальная недостаточность (ИЦН) нередко встречается среди беременных. Любая женщина может столкнуться с этим диагнозом, но при своевременном обращении за помощью удается сохранить беременность и доносить ребенка до срока родов. Так что это такое — ИЦН при беременности?
Истмико-цервикальная недостаточность (ИЦН) нередко встречается среди беременных. Любая женщина может столкнуться с этим диагнозом, но при своевременном обращении за помощью удается сохранить беременность и доносить ребенка до срока родов. Так что это такое — ИЦН при беременности?
В основе патологии лежит угроза выкидыша или преждевременных родов на фоне укорочения и раскрытия шейки матки, на которую постоянно давит развивающийся плод. Симптомы ИЦН при беременности обнаруживаются преимущественно во втором триместре, до 17-20 недель, когда матка стремительно увеличивается в размерах. На этом сроке роды смертельно опасны для ребенка и скорее всего закончатся его гибелью. После 23 недель ИЦН обнаруживается редко: если до этого срока не возникло подозрение у женщины и гинеколога на возможную угрозу выкидыша, скорее всего, избыточное давление на шейку матки отсутствует.
- Как заподозрить ИЦН при беременности?
Истмико-цервикальная недостаточность во время беременности может протекать без ярких симптомов, особенно если женщина соблюдает осторожность, ведет спокойный образ жизни, носит бандаж и избегает стрессов. О развитии ИЦН можно заподозрить по следующим признакам:
- тянущие боли в животе;
- выделение крови со слизью из половых путей;
- спазмы мышц живота, повышение тонуса матки;
- чувство давления в области низа живота, которое усиливается при хождении, длительном сидячем положении.
Признаки ИЦН при беременности можно принять за обычную угрозу выкидыша, не связанную с ослаблением тонуса мышц, образующих шейку матки. Если нет кровотечения, не всякий доктор по гинекологическому осмотру установит истинную причину ухудшения самочувствия беременной. А сделать это необходимо: если при ИЦН своевременно не установить пессарий или не ушить шейку, то резко возрастает риск выкидыша или преждевременных родов.
- Диагностика ИЦН
Главный метод диагностики при ИЦН — УЗИ цервикального канала. При оценке длины шейки матки специалист учитывает срок беременности: если до 6 месяцев показатель составляет 3,5-5 см, то в последнем триместре он может быть в пределах 3-3,5 см. Во вторую беременность шейка может быть с первых месяцев короче, чем у первородящих, у некоторых женщин она пропускает палец, что при отсутствии признаков приближающегося выкидыша считается нормой. Женщина должна прислушиваться к своим ощущениям, избегать лишнего волнения и слушать гинеколога, который ведет беременность.

- Что из себя представляет ИЦН
В основе ИЦН — снижение тонуса внутреннего зева, которое по мере роста беременной матки приводит к опусканию плодных оболочек в просвет цервикального канала через полуоткрытую шейку. Это напрямую угрожает повреждению пузыря, в котором находится будущий ребенок. Спровоцировать роды может даже незначительное физическое напряжение или стрессы. Поэтому женщины с привычным невынашиванием должны находиться под пристальным вниманием специалистов. Если ИЦН подтверждается, во второй половине беременности рекомендуется проводить коррекцию, ушивать шейку или устанавливать пессарий.
- Причины и провоцирующие факторы при ИЦН
Сфинктер матки удерживает шейку в закрытом виде до периода родов. При ИЦН этот сложный механизм нарушается под действием ряда факторов:
- травмы шейки матки во время прошлых родов, оперативных вмешательств;
- наличие абортов, особенно сделанных на позднем сроке, выкидышей, замерших беременностей;
- врожденные аномалии органов репродукции;
- гормональные нарушения, дефицит прогестерона;
- крупный плод, многоводие;
- многоплодная беременность;
- постоянные стрессы, выполнение тяжелой физической работы.
Истмико-цервикальная недостаточность может быть функциональной, спровоцированной недостаточным синтезом гормона беременности прогестерона, гиперандрогенией или же травматической, развивающейся на фоне повреждений цервикального канала с образованием рубцов. Иногда у женщины специалисты выявляют одновременно и гормональные нарушения, и несостоятельность шейки матки из-за разрывов в прошлом, рубцовой деформации и послеоперационных повреждений. В таком случае планово устанавливают пессарий во втором триместре беременности, даже если нет начальных признаков выкидыша.
- Принципы лечения
 Истмико-цервикальную недостаточность лечат акушеры и гинекологи.
Истмико-цервикальную недостаточность лечат акушеры и гинекологи.
Врачебная тактика зависит в первую очередь от самочувствия женщины и результатов обследования. Лечение подбирается с учетом риска возникновения выкидыша или преждевременных родов. Главным способом предупреждения осложнений при ИЦН является установка специального акушерского пессария, который дает возможность без проблем доносить беременность до срока родов.
Это медицинское изделие уменьшает давление растущего ребенка на внутренний зев, предотвращает раскрытие шейки матки даже при многоплодной беременности и вынашивании крупного плода.
В врачебной практике активно используются наши акушерские пессарии «Симург», которые хорошо зарекомендовали себя на протяжении последних десятилетий. Подбор пессария проводит только квалифицированный специалист, после тщательного осмотра и получения результатов ультразвуковой диагностики.
Недопустимо самолечение при беременности, особенно если в анамнезе женщины выкидыши и преждевременные роды. Попытки поставить или извлечь пессарий без помощи акушера-гинеколога могут привести к осложнениям. На протяжении всего срока до родов женщина должна показываться врачу, который будет проводить санацию влагалища и контролировать течение беременности. В остром периоде рекомендуется соблюдать лежачий режим для профилактики раннего начала родовой деятельности.
Во время использования пессария должны быть исключены интимные контакты. Запрещаются занятия спортом: любые физические нагрузки могут усилить давление плода на шейку и спровоцировать выкидыш. Нельзя долго пребывать в сидячем положении, так как плоду остается меньше места в утробе и ухудшается кровообращение из-за сдавления сосудов тазовой области.
Если применение пессария не приведет к ожидаемому результату, специалисты прибегают к хирургическому методу коррекции — оперативному сшиванию шейки матки. Его проводят до 27 недели беременности, когда снижен риск послеоперационных осложнений.
- Особенности оперативного лечения ИЦН
Операция проводится планово или экстренно под общим наркозом (внутривенным или эпидуральным). Показанием является прогрессирование ИЦН, когда происходит явное изменение консистенции цервикального канала, он начинает раскрываться с зиянием наружного зева. В таком состоянии возникает прямая угроза выкидыша.
В идеале операция проводится планово, когда женщину госпитализируют для подготовки, сдачи анализов и ультразвуковой диагностики. При зашивании наружного зева не остается отверстия для оттока естественных выделений, что может провоцировать обострение хронических инфекционно-воспалительных процессов. Поэтому гинекологи часто проводят механическое сужение внутреннего зева, используя один из распространенных способов наложения швов (по МакДональду, Любимовой и Мамедалиевой).
Сама операция продолжается 10-20 минут, и все это время женщина находится под наркозом и не чувствует дискомфорта. В восстановительном периоде возможно возникновение тянущих болей внизу живота и небольшие сукровичные выделения. Если они не прекратятся после выписки самостоятельно, необходимо срочно обратиться к лечащему врачу.
Для профилактики возникновения осложнений специалисты назначают спазмолитики, прием витаминов и средств, которые снижают тонус матки. В первые дни после операции проводится антисептическая обработка влагалища, а при наличии эрозии и хронических инфекций специалисты назначают антибактериальные препараты. Из стационара женщину выписывают через 5-7 дней. Профилактические осмотры назначают 1 раз в неделю. Швы снимают в 37-38 недель. Обычно в течение недели после этого начинаются роды.
Сшивание шейки матки имеет противопоказания:
- невозможность сохранить беременность из-за тяжелых соматических расстройств (болезни дыхательной, сердечно-сосудистой систем, патологии почек);
- подозрение на замершую беременность;
- маточное кровотечение, которое невозможно остановить с помощью медикаментов;
- пороки развития плода, несовместимые с жизнью;
- наличие острых инфекционных процессов мочеполовых органов.
 Подробная статья о коррекции ИЦН при беременности.
Подробная статья о коррекции ИЦН при беременности.
До какого срока можно использовать пессарий при ИЦН, особенности лечения.
Если на момент сшивания шейки матки было обнаружено пролабирование плодного пузыря в цервикальный канал, то послеоперационный период увеличивается до 10-12 дней. Все это время женщина должна находиться в стационаре, соблюдая физический и психоэмоциональный покой. Для снижения давления плодного пузыря на шейку матки рекомендуется слегка приподнять ножной конец кровати. Выпячивание плодного пузыря сопровождается высоким риском инфицирования плодных оболочек, что требует проведения антибактериальной терапии.
Хирургическое лечение ИЦН может сопровождаться следующими осложнениями:
- присоединение вторичной инфекции;
- прорезывание швов;
- разрывы шейки матки;
- трудности во время родовой деятельности.
Так как многие женщины в положении имеют хронические инфекции, воспалительные процессы, рекомендуется проводить коррекцию ИЦН с помощью акушерских пессариев (при отсутствии противопоказаний), в частности пессария акушерского разгружающего «Симург».
Использование пессариев считается безопасным и редко когда сопровождается осложнениями. Важно своевременно обратиться за помощью с подозрением на прогрессирование истмико-цервикальной недостаточности и соблюдать все врачебные рекомендации.
Обратный звонок:
Если у вас остались вопросы, наши менеджеры оперативно ответят на них
К сожалению произошла ошибка отправки формы. Попробуйте, пожалуйста, позже.
Шейка матки во время беременности: какие могут быть изменения?
Оглавление:
- Шейка матки: строение и функции
- Какая шейка матки во время беременности?
- Патологические изменения шейки матки
- Выявление заболеваний шейки матки
После зачатия ребенка в организме женщины начинают происходить множественные изменения, цель которых – сделать его вынашивание и рождение наиболее вероятными. Они проявляются на всех уровнях, начиная от анатомии половых органов и заканчивая обменом веществ и гормональным фоном. Одним из важных аспектов являются изменения шейки матки во время беременности. Не знающая о них женщина часто может принять происходящие с ней нормальные процессы за патологические и наоборот.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
- защищает маточную полость от проникновения внутрь болезнетворных организмов, а также от сперматозоидов (после зачатия) путем закрытия канала шейки матки «пробкой» гликопротеиновой слизи;
- способствует проникновению сперматозоидов в период овуляции, фильтруя наиболее жизнеспособных из них встречным током слизи, вырабатываемым железами шейки матки;
- обеспечивает свободный отток крови и слущенных клеток эндометрия из маточной полости во время месячных;
- предотвращает преждевременный выход плода во время беременности и способствует его правильному прохождению по половым путям при родах.
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается – на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
- Истмико-цервикальная недостаточность (ИЦН). Это нарушение заключается в преждевременном и бессимптомном сокращении длины шейки матки и ее раскрытии. Причины ИЦН – многоплодная беременность, большой вес плода, недостаточный тонус маточных мышц, гормональные нарушения, травмы. Если патология серьезно угрожает плоду, врач может назначить ушивание (серкляж) цервикального канала или наложение вокруг него специального бандажа (пессария). При небольшой выраженности ИЦН применяются инъекции прогестеронов, которые повышают тонус маточных мышц и утолщают эндометрий.
- Новообразования. Часто при плановых обследованиях беременной женщины обнаруживаются полипы шейки матки. Это обычно доброкачественные образования, представляющие собой выросты эпителия на тонких «ножках». При небольшом их количестве и размере они, как правило, не представляют опасности. Однако, разрастание полипов грозит возникновениями кровотечений, болевого синдрома, воспалений. В редких случаях это новообразование может переродиться в злокачественное – рак шейки матки. При обнаружении полипов во время беременности используется тактика выжидания. Если новообразования остаются небольшими и их количество невелико, хирургического лечения не проводят. Удаление полипов назначается только в крайних случая, когда очевидна их опасность для самой женщины или плода.
- Эрозия шейки матки. Часто под этим термином подразумеваются две различные по своей природе патологии, хотя и похожие по симптомам. Эктопия (псевдоэрозия) представляет собой разрастание цилиндрического эпителия цервикального канала на влагалищную часть шейки матки. Истинная эрозия – это нарушение целостности ее слизистой, возникающее вследствие воспалений, инфекций, травмирования (например, при половом акте). Обе разновидности патологии проявляются как покраснение влагалищной части шейки матки, могут сопровождаться дискомфортными и болезненными ощущениями, необильными кровянистыми выделениями. Как правило, во время беременности эрозию шейки матки не лечат, так как она не угрожает жизни женщины или плода, не затрудняет процесс вынашивания и родов. Лечение назначается только в том случае, если есть риск развития рака шейки матки. Как правило, оно включает прием противовоспалительных препаратов.
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
- цитологическое исследование – анализ частиц эпителия шейки матки и цервикального канала на наличие среди них атипичных, в том числе раковых, клеток;
- мазок на микрофлору – анализ влагалищной или цервикальной слизи на соотношение полезных, условно-патогенных и патогенных микроорганизмов, свидетельствующее об общем состоянии организма, репродуктивной системы, наличии или отсутствии воспалительных заболеваний;
- мазок на инфекции – исследование слизистого отделяемого из влагалища на наличие однозначно патогенных микроорганизмов (вирусов, бактерий, грибков, простейших), свидетельствующее о наличии в половых путях инфекционного процесса.
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Истмико-цервикальная недостаточность

Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
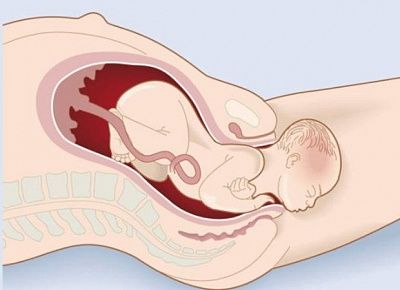
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим. При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки.
В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
- наличие ранее самопроизвольных выкидышей и преждевременных родов во 2-3 триместрах
- прогрессирующая по данным клинического обследования недостаточность шейки матки, длина шейки матки менее 25 мм по данным трансвагинального УЗИ.
Противопоказания к хирургическому лечению:
- повышенная возбудимость матки, тонус
- заболевания, являющиеся противопоказанием для сохранения беременности, например тяжелые заболевания печени, сердечно-сосудистой системы, инфекционные, генетические заболевания,
- кровотечение,
- пороки развития плода,
- наличие патогенной флоры во влагалище, воспаление влагалища.
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Причины короткой шейки матки и ее роль в инициации преждевременных родов Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Кравченко Е.Н., Воронцова М.С., Кривчик Г.В., Цыганкова О.Ю., Куклина Л.В.
У женщин с короткой шейкой матки из медицинских факторов чаще определяются преждевременные роды , поздние самопроизвольные и медицинские аборты в анамнезе, невыдержанный интергенетический интервал. Важно, что у части женщин укорочение шейки матки определялось до наступления настоящей беременности: у пациенток с операциями на шейке матки, врожденными пороками развития гениталий, особенно в сочетании с генитальным инфантилизмом. При короткой шейке матки чаще наблюдался эндоцервицит, подтвержденный положительными результатами бактериологического исследования, с определением патогенной микрофлоры в цервикальном канале, что, безусловно, влияло на инициацию родов, связанную с преждевременным разрывом плодных оболочек. Короткая шейка матки чаще наблюдалась у женщин с низким индексом массы тела, связанным с неадекватным питанием. Из экстрагенитальных заболеваний у беременных с короткой шейкой матки чаще диагностировались дисплазия соединительной ткани и синдром врожденной дисфункции коры надпочечников. Выявление клинико-анамнестических факторов риска дает возможность прогнозировать риск развития преждевременных родов у женщин на этапе планирования и на ранних сроках беременности и проводить профилактические мероприятия до развития клинических признаков угрожающих преждевременных родов .
Похожие темы научных работ по клинической медицине , автор научной работы — Кравченко Е.Н., Воронцова М.С., Кривчик Г.В., Цыганкова О.Ю., Куклина Л.В.
Women with a short cervix in anamnesis have often defined preterm labor, late spontaneous and medical abortion, nonobservance of intergenetical interval. It is important that in some women with the cervical shortening this problem was determined before the current pregnancy: in patients with cervical surgery, congenital malformations of the genitals, especially in combination with genital infantilism. In short cervix often observed endocervicite, confirmed the positive results of bacteriological research with the definition of pathogenic organisms in the cervical canal, which certainly influenced the initiation of labor, associated with premature rupture of the fetal membranes. Short cervix is more frequent in women with a low body mass index is associated with inadequate nutrition. From extragenital diseases in pregnant women with a short cervix often diagnosed connective tissue dysplasia syndrome and congenital adrenal hyperplasia. Identification of clinical and anamnestic risk factors makes it possible to predict the risk of preterm labor on the planning phase and in early pregnancy and to take preventive measures before some clinical signs of threatening preterm labor.
Текст научной работы на тему «Причины короткой шейки матки и ее роль в инициации преждевременных родов»
причины короткой шейки матки и ЕЕ Роль в инициации преждевременных родов
Е. Н. Кравченко, М. С. Воронцова, Г. В. Кривчик, О. Ю. Цыганкова, Л. В. Куклина, О. С. Тышкевич, М. В. Набока, А. А. Гончарова
Кафедра акушерства и гинекологии последипломного образования, Государственное бюджетное образовательное учреждение высшего профессионального образования «Омский государственный медицинский университет» Министерства здравоохранения Российской Федерации Адрес переписки: 644099, г. Омск, ул. Ленина, 12. E-mail: kravchenko.en@mail.ru
У женщин с короткой шейкой матки из медицинских факторов чаще определяются преждевременные роды, поздние самопроизвольные и медицинские аборты в анамнезе, невыдержанный интергенетический интервал. Важно, что у части женщин укорочение шейки матки определялось до наступления настоящей беременности: у пациенток с операциями на шейке матки, врожденными пороками развития гениталий, особенно в сочетании с генитальным инфантилизмом. При короткой шейке матки чаще наблюдался эндоцервицит, подтвержденный положительными результатами бактериологического исследования, с определением патогенной микрофлоры в цервикальном канале, что, безусловно, влияло на инициацию родов, связанную с преждевременным разрывом плодных оболочек. Короткая шейка матки чаще наблюдалась у женщин с низким индексом массы тела, связанным с неадекватным питанием. из экстрагенитальных заболеваний у беременных с короткой шейкой матки чаще диагностировались дисплазия соединительной ткани и синдром врожденной дисфункции коры надпочечников. Выявление клинико-анамнестических факторов риска дает возможность прогнозировать риск развития преждевременных родов у женщин на этапе планирования и на ранних сроках беременности и проводить профилактические мероприятия до развития клинических признаков угрожающих преждевременных родов.
Ключевые слова: короткая шейка матки, преждевременные роды.
reasons of the short cervix and its role in the initiation of preterm labor
E. N. Kravchenko, M. s. Vorontsova, G. V. Krivchik, o. Yu. Tsygankova, L. V. Kuklina, o. s. Tyshkevich, M. V. Naboka, A. A. goncharova
Department of Obstetrics and Gynecology of postgraduate education, Omsk State Medical Academy, Ministry of Health of Russian Federation
Women with a short cervix in anamnesis have often defined preterm labor, late spontaneous and medical abortion, nonobservance of intergenetical interval. It is important that in some women with the cervical shortening this problem was determined before the current pregnancy: in patients with cervical surgery, congenital malformations of the genitals, especially in combination with genital infantilism. In short cervix often observed endocervicite, confirmed the positive results of bacteriological research with the definition of pathogenic organisms in the cervical canal, which certainly influenced the initiation of labor, associated with premature rupture of the fetal membranes. Short cervix is more frequent in women with a low body mass index is associated with inadequate nutrition. From extragenital diseases in pregnant women with a short cervix often diagnosed connective tissue dysplasia syndrome and congenital adrenal hyperplasia. Identification of clinical and anamnestic risk factors makes it possible to predict the risk of preterm labor on the planning phase and in early pregnancy and to take preventive measures before some clinical signs of threatening preterm labor. Keywords: short cervix, preterm labor.
Одним из простых методов прогноза преждевременных родов (ПР) является оценка длины шейки матки с помощью эхографии во II триместре беременности [1-3]. В настоящее время отсутствуют четкие критерии необходимости госпитализации при наличии угрозы ПР, в т.ч. при короткой шейке матки без жалоб и других клинических проявлений. Соответственно, снижается процент лечения пациенток с данной патологией в амбулаторных условиях. Есть данные, что 30% случаев угрозы ПР купируются спонтанно, без медикаментозного лечения [4]. В уточнении причины короткой шейки матки,
критериев диагностики и вероятности наступления спонтанных ПР заложена возможность снижения случаев необоснованного стационарного лечения и медикаментозной агрессии. Наиболее частыми причинами короткой шейки матки являются: недостаточность прогестерона, врожденные аномалии развития, операции на шейке матке, эндоцервицит, истмико-цервикальная недостаточность (ИЦН), дисплазия соединительной ткани (ДСТ) [5-7].
Цель исследования – определить причины короткой шейки матки и ее роль в инициации преждевременных родов.
МАТЕРИАЛ И МЕТОДЫ Обследовано 740 беременных в сроках 22-27 недель 6 дней, из них в основную группу выделены 370 женщин с короткой шейкой матки (25 мм и менее), поступивших в акушерский стационар Бюджетного учреждения здравоохранения Омской области «Городской клинический перинатальный центр» для уточнения диагноза и выбора акушерской тактики. В группу сравнения были включены 370 женщин с предположительным диагнозом «угрожающие преждевременные роды». При проведении обследования всем пациенткам проводилось уточнение диагноза, в т.ч. ультразвуковая цервикометрия, наличие короткой шейки матки в группе сравнения не подтвердилось: длина шейки матки составляла 26 мм и более [8]. Беременным проводилось полное клиническое обследование, дополнительно проводилось микробиологическое исследование отделяемого цервикаль-ного канала, исследование методом полимеразной цепной реакции на хламидии. Определение маркеров ПР проводилось по тест-системе, определяющей фосфорилированный протеин-1, связывающий ин-сулиноподобный фактор роста 1 экспресс-тестом Актим Партус. Для определения статистической достоверности полученных результатов использовался метод Хи-квадрат, при р 30 – соответственно 45 (12,1%) и 48 (13,0%; р=0,824). Всего ЭГЗ в основной группе были выявлены у 231 (62,4%) женщины, в группе сравнения – у 197 (53,2%; р=0,014). Артериальной гипертензией страдали 28 (7,5%) беременных основной группы и 32 (8,6%; р=0,686) группы сравнения. Заболевания почек были диагностированы у 60 (16,2%) женщин основной группы и у 65 (17,6%; р=0,686) группы сравнения. Бронхиальная астма выявлена у 16 (4,3%) наблюдаемых основной группы и у 24 (6,5%; р=0,255) группы сравнения. Среди эндокринных заболеваний чаще наблюдались заболевания щитовидной железы: у 44 (11,9%) женщин в основной группе и 33 (8,9%; р=0,229) в группе сравнения. Гестационный сахарный диабет определен у 26 (7,0%) беременных основной группы и у 29 (7,8%; р=0,779) группы сравнения. Синдром врожденной дисфункции коры надпочечников диагностирован у 17 (4,5%) наблюдаемых основной группы и у 5 (2,2%; р=0,017) группы сравнения. В целом, эндокринные заболевания выявлены у 87 (23,5%) беременных основной группы и 67 (18,1%; р=0,085) группы сравнения. ДСТ наблюдалась у 40 (10,8%) женщин основной группы и у 9 (2,4%; р=0,000) группы сравнения. Некоторыми исследователями подчеркивалась связь полиморфизма генов, кодирующих коллаген типа I (COL1A1) и трансформирующий фактор роста-b (TGF-b1), и ИЦН [4, 12, 13]. Значение ДСТ подтверждено снижением массы тела (индекс Варги 1,45-1,7), наличием стигм дисэмбриогенеза и заболеваний, имеющих отношение к патологии соединительной ткани, а также изменением концентрации оксипролина в суточной моче [7, 14]. Грипп, острые респираторные вирусные инфекции во время настоящей беременности перенесли 37 (10,0%) женщин основной группы и 31 (8,4%; р=0,525) группы сравнения.
Беременность, наступившая в результате вспомогательных репродуктивных технологий, определена у 35 женщин (9,5%) основной группы и у 25 (6,7%; р=0,225) группы сравнения. Многоводие отмечено у 36 беременных (9,7%) женщин основной группы и у 40 (10,8%; р=0,716) группы сравнения. Многоплодие (двойни) выявлено у 27 наблюдаемых (7,2%) основной группы и 19 (5,1%; р=0,287) группы сравнения. По результатам микробиологического исследования отделяемого цервикального канала, патогенная микрофлора (Staphylococcus spp., Streptococcus spp., E. coli, Klebsiella spp., Enterococcus spp.) была выявлена у 55 женщин (14,9%) основной группы и у
24 (6,4%; р=0,000) группы сравнения. Хламидийная инфекция была диагностирована у 43 наблюдаемых (11,6%) основной группы и у 32 (8,6%; р=0,223) группы сравнения.
Результаты цервикометрии в основной группе показали, что длина шейки в среднем составила 23,6±1,5 мм, в группе сравнения – 31,6±2,1 мм, признаки ИЦН определялись у 53 (15,6%) беременных и у 4 (1,1%; р=0,000) соответственно.
1. Выявление клинико-анамнестических факторов риска дает возможность прогнозировать риск развития ПР у женщины на этапе планирования и на ранних сроках беременности и более обоснованно выбирать тактику ведения пациенток и профилактические мероприятия до развития клинических признаков угрожающих ПР. Вне зависимости от причин укорочения шейки матки, социальные факторы риска развития ПР практически одинаковы.
2. У женщин с короткой шейкой маткой из медицинских факторов чаще определяются ПР, поздние самопроизвольные и медицинские аборты в анамнезе, невыдержанный интергенетический интервал. Важно, что у части женщин укорочение шейки матки определялось до наступления настоящей беременности: у пациенток с операциями на шейке матки, врождёнными пороками развития гениталий, особенно в сочетании с генитальным инфантилизмом. При короткой шейке матки чаще наблюдался эндоцервицит, подтвержденный положительными результатами бактериологического исследования, с определением патогенной микрофлоры в цервикальном канале, что, безусловно, влияло на инициацию родов, связанной с преждевременным разрывом плодных оболочек. Короткая шейка матки чаще наблюдалась у женщин с низким индексом массы тела, связанным с неадекватным питанием.
3. Из ЭГЗ у беременных с короткой шейкой матки чаще диагностировались ДСТ и синдром врожденной дисфункции коры надпочечников. При короткой шейке матки ПР реализуются чаще, чем у женщин с активаций сократительной деятельности матки, что связано с современными достижениями токолитической терапии, своевременными профилактическими мероприятиями.
1. Радзинский В.Е., Галина Т.В., Кирбасова Н.П., Гондаренко А.С. Преждевременные роды: есть ли перспективы? Акушерство и гинекология. 2015;2:99-101.
2. Серов В.Н., Сухорукова О.И. Преждевременные роды – диагностика и терапия. Медицинский совет. 2014;9:50-53.
3. Dodd JM, Crowther CA, Middleton P. Oral betamimetics for maintenance therapy after threatened preterm labour. Cochrane Database of Syst Rev. 2012;12. Доступно по: http://onlinelibrary.wiley.com/ doi/10.1002/14651858.CD003927.pub3/epdf.
4. Gabbe SG, Niebyl JR, Simpson JL, Landon MB, Galan HL, Jauniaux ERM, Driscoll DA. Obstetrics: Normal and Problem Pregnancies. 6th ed. Saunders Elsevier; 2012.
5. Кравченко Е.Н., Цыганкова О.Ю., Кравченко Е.Н., Воронцова М.С. Истмико-цервикальная недостаточность у беременных. Методы коррекции. Материалы VIII Международного конгресса по Репродуктивной медицине; 2014 январь 20-23; Москва: ФГБУ «НЦ АГиП им. академика В.И. Кулакова» Минздрава России; 2014.
6. Romero R, Yeo L, Miranda J, Hassan SS, Conde-Agudelo A, Chaiworapongsa T. A blueprint for the prevention of preterm birth: vaginal progesterone in women with a short cervix. JPerinatMed. 2013 Jan;41(1):27-44.
7. Anum EA, Hill LD, Pandya A, Strauss JF 3rd. Connective tissue and related disorders and related disorders and preterm birth: clues to genesis contributing to prematurity. Placenta. 2009 Mar;30(3):207-215.
8. Hassan SS, Romero R, Vidyadhari D, Fusey S, Baxter JK, Khandelwal M, Vijayaraghavan J, Trivedi Y, Soma-Pillay P, Sambarey P, Dayal A, Potapov V,O’Brien J, Astakhov V, Yuzko O, Kinzler W, Dattel B, Sehdev H, Mazheika L, Manchulenko D, Gervasi MT, Sullivan L, Conde-Agudelo A, Phillips JA, Creasy GW. Vaginal progesterone reduces the rate of preterm birth in women with a sonographic short cervix: a multicenter, randomized, doubleblind, placebo-controlled trial. Ultrasound Obstet Gynecol. 2011 Jul;38(1):18-31.
9. Paternoster D, Riboni F, Vitulo A, Plebani M, Dell’Avanzo M, Battagliarin G, Surico N, Nicolini U. Phosphorylated insulin-like growth factor binding protein-1 in cervical secretions and sonograpfic cervical length in the prediction of spontaneous preterm delivery. Ultrasound Obstet Gynecol. 2009 0ct;34(4):437-440.
10. Ходжаева З.С., Федотковская О.И., Донников А.Е. Клинико-анамнестические особенности женщин с идиопатическими преждевременными родами на примере славянской популяции. Акушерство и гинекология. 2014;3:28-32.
11. Kravchenko EN, Tsygankova OYu, Krivchik GV, Kuklina LV, Kropmaer KP, Vorontsova MS, Tyshkevich OS, Naboka MV, Goncharova AA. The role of short cervix uteri in agitation of premature birth. MEDICUS. International medical scientific journal. 2015;5(5):11-17.
12. Fonseca EB, Celik E, Parra M, Singh M, Nicolaides KH. Progesterone and the risk of preterm birth among women with a short cervix. N Engl J Med. 2007 Aug 2;357(5):462-469.
13. Warren JE, Silver RM, Dalton J, Nelson LT, Branch DW, Porter TF. Collagen 1Alpha1 and transforming growth factor-beta polymorphisms in women with cervical insufficiency. Obstet Gynecol. 2007 Sep;110(3):619-624.
14. Кох Л.И., Назаренко Л.П., Цуканова Ж.В., Сатышева И.В. Дисплазия соединительной ткани как одна из возможных причин истмико-цервикальной недостаточности. Журнал акушерства и женских болезней. 2009;LVTII(4):45-49.

